Лечение флегмон и абсцессов
Воспаление, в том числе воспаление одон-тогенного происхождения, является ответом целостного организма на повреждение; например, недавно стало известно, что бронхо-легочные осложнения при гнойных процессах в челюст-но-лицевой области развиваются либо еще до поступления на стационарное лечение (у 15%), либо на 2-3 сутки или позже (у 85% больных) (Л. М Музави, 1990). «Реакция эта сложная и выражается прежде всего комплексом микрососудистых изменений, в которые весьма интимно вплетаются биохимические процессы, связанные с активацией физиологически активных веществ и ферментов (в первую очередь протео-литических, лизосомальных и др.). Затем следуют клеточные реакции, направленные на ликвидацию повреждающего агента и поврежденных тканей или же на изоляцию последних от
Часть IV Воспалительные заболевания
остальных здоровых тканей* (А М. Чернух, 1979). Вот почему лечение всякого воспалительного процесса в области мягких тканей и костей челюстно-лицевой области следует осуществлять комплексом мероприятий как местных, так и общих. Простой разрез в зоне инфильтрата или абсцесса и постельный режим после разреза и дренирования раны являются тем минимальным лечебным комплексом, который способен благотворно действовать на все звенья реакции целостного организма. Однако чаще бывает, что такого лечения недостаточно.
Лечение флегмон может быть консервативным исключительно редко. Основным методом лечения является хирургический.
Консервативное лечение применяется в очень редких случаях, когда процесс находится еще в самой начальной стадии серозного воспаления и местные явления выражены слабо, а самочувствие больного удовлетворительное, температура тела субфебрильная и больной не соглашается на разрез.
В настоящее время применять одно лишь консервативное лечение любого острого одон-тогенного воспаления возможно только при строго определенных условиях (А. И. Рыбаков, 1981). 1) в самом начале заболевания и если устранен источник инфекции, 2) если больной находится под постоянным наблюдение врача, как правило, в стационаре; 3) если применяется не только местная терапия (тепло, холод, мази и др), но и одновременно введение внутрь антибиотиков, антисептиков, симптоматических средств общего действия.
Консервативное лечение может заключаться в следующем:
1) антибиотикотерапия в сочетании с дезин-токсикационными препаратами; 2) повязка по Дубровину (на 12ч). Вместо повязки Дубровина можно применить УВЧ (ежедневно по 5-10 мин, всего 5-6 сеансов); 3) при начинающихся флегмонах поднижнечелюстных, подбородочной и подъязычных областей можно рекомендовать тригеминосимпатическую блокаду по М. П. Жакову (1953, 1960), осуществляемую О 25% раствором новокаина по 10-12 мл с обеих сторон. Лечебное значение этой блокады основано на воздействии слабого раствора новокаина на II и III ветви тройничного нерва, крыло-небный и ушной симпатические узлы с их корешками и ветвями, а также на симпатические нервные сплетения внутренних челюстных артерий и их ветвей.
Техника блокады: боковая поверхность лица двукратно обрабатывается этиловым спиртом или 5% спиртовым раствором йода. Место укола иглы — на 2.5 см кпереди от основания козелка ушной раковины, под нижним краем скуловой дуги. Игла продвигается строго перпендикулярно к поверхности кожи на 3.5 см. Продвиганию
иглы все время предпосылается струя новокаи-нового раствора путем непрерывного давления на поршень шприца. При отведении поршня шприца в обратном направлении убеждаются, что конец иглы находится вне сосуда, так как в шприц не поступает кровь. При флегмонах указанной локализации в стадии серозного воспаления, когда еще нет императивных показаний к немедленному разрезу, блокада нередко вызывает прекращение дальнейшего развития воспаления и рассасывание инфильтрата без разреза Еще лучше в качестве блокирующего раствора применять антибиотико-новокаиновую смесь После такой блокады, как правило, отмечается улучшение общего состояния больного, снижение температуры тела, уменьшение или полное прекращение боли, тризма, улучшение глотания. В серозной стадии воспаления можно применить и физиотерапию надтональным коронным разрядом при помощи аппарата Д. А. Си-ницкого - «Ультратона», выпускаемого серийно; применением его в этой стадии также можно достигнуть купирования воспаления без хирургического вмешательства (В. А. Киселев и со-авт, 1981).
Если стадия серозного воспаления упущена или консервативное лечение в этой стадии не привело к успеху и началась фаза гнойной экссудации, необходимо срочно прибегнуть к хирургическому вмешательству, дополнив его мероприятиями общего воздействия. В случае категорического отказа больного от разреза можно прибегнуть к двусторонней тригеминосимпати-ческой блокаде, которая в разгаре флегмоноз-ного воспаления ведет к быстрому отграничению очага и образованию гнойника, самопроизвольно вскрывающегося. Однако, следует подчеркнуть, что в указанной фазе воспаления основным мероприятием является только хирургическое вмешательство, которое заключается в раннем вскрытии флегмоны или абсцесса,
Отказ больного от операции следует отметить в истории болезни и заверить эту запись подписями заведующего кафедрой, отделением, доцента или двух дежурантов (врача, сестры, няни), т. к. в случае осложнений или смерти больного эта запись будет иметь большое юридическое значение.
С первого дня поступления тяжелого флег-монозного больного в больницу необходимо применять весь комплекс средств интенсивной и радикальной терапии (хирургическое, противовоспалительное, антигистаминное, десенсибилизирующее, дсзинтоксикационное, общвук-репляющсс лечение).
Цель операции — срочно эвакуировать основную массу гноя и обеспечить в последующем свободный его отток.
Если больной получал дома противовоспалительные и жаропонижающие препараты, темпе-
Ю. И. Вернадский Основы челюстно-лчцевой хирургии и хирургической стоматологии
ратура может быть не высокой; однако, это не служит противопоказанием к операции. К сожалению, врачи поликлиник часто не учитывают как (разность воспаления, так и затушеван-ность его остроты нерациональной консервативной терапией. Нерациональность ее состоит в том, что врач ограничивается назначением лишь кальция хлорида или димедрола или содовых полосканий полости рта или согревающих компрессов и т. д. Антибактериальные препараты либо назначаются в очень малых («гомеопатических») дозах и к тому же без одновременного назначения очень необходимых витаминов, либо совсем не назначаются.
Намереваясь вскрыть флегмону или абсцесс, врач обязан наметить план наиболее рационального обезболивания, так как вскрытие острых гнойных воспалительных очагов в челюст-но-лицевой области с обильной сетью чувствительных нервных окончаний является очень болезненным. Особенно мучительно переносят больные раздвигание тканей в глубине раны.
Рекомендуемое некоторыми авторами введение перед операцией 1-2 мл 1% раствора омно-пона не оказывает существенного облегчения.
На основании опыта нашей клиники мы рекомендуем вскрывать флегмоны под кратковременным общим обезболиванием. Вскрытие флегмоны под местным (даже потенцированным) обезболиванием считаем допустимым лишь при отсутствии опытного анестезиолога.
О. Ф. Конобевцев и соавт. (1979) рекомендуют согласовывать методику обезболивания при вскрытии флегмон со степенью риска от применения того или иного вида обезболивания. Рекомендуемаяими схема учета степени риска достаточно конкретна и практически применима.
Риск I - общее обезболивание у больных в возрасте 16-70 лет без сопутствующих соматических заболеваний с локализованными воспалительными процессами, занимающими 1-2 анатомические области. Анестезиологическое обеспечение больных этой группы заключается в осуществлении контроля деятельности органов и систем. Предоперационная подготовка, как правило, не требуется. В качестве способа обезболивания рекомендуется наркоз. Наиболее приемлемыми являются анестезирующие препараты кратковременного действия, не угнетающие дыхания. Профилактика нарушений проходимости верхних дыхательных путей осуществляется путем использования назофарингеальной трубки и тампонады глотки.
Наркоз можно проводить с использованием следующих методик: а) внутривенный наркоз сомбревином, кетамином или комбинацией сомбревина с седуксеном, оксибутиратом натрия, кетамином; б) ингаляционный наркоз —
назофарингеальная или масочная анестезия фторотаном, закисью азота и кислородом;
в) комбинированный наркоз. Риск II — общее обезболивание у больных с сопутствующими соматическими заболеваниями и локализованными воспалительными процессами, занимающими 1-2 анатомические области. А — сопутствующие соматические заболевания в стадии компенсации. Больные старше 70 лет. Б — сопутствующие соматические заболевания находятся в стадии декомпенсации. Анестезиологическое обеспечение больных этой группы определяется характером подгруппы. В подгруппе А тактика анестезиологического обеспечения аналогична тактике, используемой в первой группе. В ряде случаев возникает необходимость в проведении мероприятий по профилактике перехода компенсированного соматического заболевания в декомпенсирован-ное, что определяется индивидуально. В подгруппе Б при наличии декомпенсированньк соматических заболеваний обязательно проведение предоперационного лечения больных в зависимости от степени декомпенсации и характера соматического заболевания. В ряде случаев может быть отдано предпочтение применению местной анестезии, особенно при ограниченном воспалительном процессе. Риск наркоза значителен, поэтому проведение его возможно лишь специалистами высокой квалификации. Риск III — общее обезболивание у больных без сопутствующих соматических заболеваний с разлитыми воспалительными процессами, сопровождающимися развитием нарушения дыхания, септическим состоянием и другими явлениями, характерными для основного заболевания. Больные этой группы нуждаются в очень тщательной предоперационной подготовке. В качестве способа обезболивания должен использоваться только наркоз, так как при развитии разлитого воспалительного процесса местная анестезия неэффективна. Техника проведения наркоза аналогична технике проведения наркоза у больных первой группы. Риск наркоза при этом значителен.
Риск IV — общее обезболивание у больных с сопутствующими соматическими заболеваниями и разлитыми воспалительными процессами.
Анестезиологическое обеспечение больных этой группы заключается в проведении реанимационных мероприятий в предоперационном периоде, во время операции и в послеоперационном периоде. Рекомендуется уже в предоперационном периоде переводить больных этой группы на искусственную вентиляцию легких и осуществлять интенсивную терапию. Больные должны находиться в реанимационном отделении. В ка-
Часть IV. Воспалительные заболевания
Рис. 40. Линии иссечения участка слизистой оболочки и периоста для вскрытия небного абсцесса (по Г. А. Васильеву).
честве обезболивания должен применяться наркоз.
Риск V - общее обезболивание у больных, находящихся в тональном состоянии.
Предложенная выше тактика анестезиологического обеспечения позволяет осуществить не только адекватную анестезию и интенсивную терапию, но и прогнозировать анестезиологический риск у больных с флегмонами челюстно-лицевой области, снизить в два раза число летальных исходов.
П. Ю. Столяренко (1988, 1991), на основании анализа 20-летнего опыта применения наркоза в клинике, изучения показателей газообмена и КОС крови, анестезиологических ошибок и осложнений, наиболее адекватными способами обезболивания при флегмонах челюстно-лицевой области и шеи считает масочный и на-зофарингеальный наркоз газонаркотической смесью фторотана, закиси азота и кислорода, а также комбинированное обезболивание субнаркотическими дозами общих анестетиков (закись азота, калипсол) в сочетании с местной анестезией.
Разрез на лице производится с учетом: а) расположения ветвей лицевого нерва, а также крупных артерий и вен; б) косметического значения рубца, образующегося после операции.
Вскрывать абсцесс на передней части твердого неба необходимо путем иссечения участка слизистой оболочки и периоста (рис. 40), так как в этой зоне края линейного разреза уже через несколько часов после операции слипаются и препятствуют отделению гноя, а введенный резиновый или другой дренаж очень раздражает верхушку языка.
Вскрытие субмассетериальной флегмоны нужно производить так, чтобы избежать горизонтального рассечения жевательной мышцы, вле
кущего за собой стойкую контрактуру. Достаточно вертикально расслоить ее через разрез, окаймляющий угол нижней челюсти, и дренировать рану на протяжении недели.
Аналогичной тактики следует придерживаться при вскрытии флегмоны крыловидно-челюстного пространства и подвисочной флегмоны, чтобы избежать стойких Рубцовых изменений в мышце и связанной с этим контрактуры нижней челюсти.
С. Н. Федотов, Т. А. Киселев (1982) предложили оригинальный способ хирургического лечения абсцессов и флегмон корня языка: делают разрез по уздечке языка — на всем протяжении, после чего кровоостанавливающим зажимом проникают вглубь тканей — к корню языка, бранши инструмента разводят, гнойную полость дренируют. Оперативное вмешательство производится атравматично, сроки нетрудоспособности сокращаются на 3-7 дней. Не остаются рубцы на лице. При применении других доступов всегда есть риск кровотечений, распространения воспалительного процесса.
При вскрытии остеофлегмон в подчелюстной и подбородочной областях типичными ошибками являются: 1) Хирург делает необоснованно маленький («запоночный») разрез кожи; 2) Хирург рассекает кожу широко, но кожная основа, фасция и другие мягкие ткани рассекаются им не во всю глубину, в результате образуется воронкообразная раневая щель, очень быстро перестающая обеспечивать свободный отток гноя;
3) Незначительный размер раны в ее глубине не позволяет хирургу пальцем или инструментом войти в места скопления гноя; хирург иногда ошибочно вовсе не планирует такую ревизию мягких тканей и кости, а также расширение раны в глубине ее; 4) Операция производится не под наркозом, а под местной непотенцированной анестезией, что не позволяет хирургу произвести полноценное вмешательство с ревизией всех возможных очагов скопления гноя и пораженной кости, введением дренажей во все глубокие отделы раны.
И. Худояров, А. К. Арифджанов (1976) разработали метод лечения одонтогенных абсцессов и флегмон через два малых (0.5-0.75 см) разреза, отстоящих друг от друга на 3-4 см. Через эти разрезы раздвигают ткани зажимами типа «москит», чтобы эвакуировать гной. Затем между разрезами-проколами создают в гнойном очаге сообщение (контрапертуру). При орошении гнойной полости через один разрез-прокол промывная жидкость вливается, а изливается через другой. После вскрытия флегмоны и промывания полости в последнюю вводят наконечник отсоса, чтобы отсосать гной и промывной раствор. Затем в рану вводят полиэтиленовые дренажные трубки (с множеством боковых отверстий размером 1.5-2 мм), которые обеспечи-
Ю И Вернадский Основы челюгпто-лчиевой хирургии и хирургической стоматологии
вают свободный отток гноя. Перевязки производят ежедневно, повторяя аспирацию гноя из раны через разрезы-проколы.
В последние годы отмечается значительное усиление тяжести и атипичности течения одон-тогенных флегмон, имеющих тенденцию к распространению в нескольких анатомических областях лица и шеи, что представляет особую опасность для больного (Ю. И. Вернадский, 1986, 1997). Гнойно-воспалительный процесс может из височной области, подвисочной и крылонебной ямок довольно легко проникнуть в полость черепа, а из крыловидно-чслюстного и окологлоточного пространства ~ в область шеи и средостение с развитием таких тяжелых осложнений как гнойный мсдиастинит, ме-нингоэнцефалит, абсцесс головного мозга. Поэтому при лечении этой категории больных особое внимание должно уделяться созданию условий для широкой эвакуации гнойного экссудата одновременно из всех клетчаточных пространств, вовлеченных в воспалительный процесс Существующие в настоящее время оперативные доступы при вскрытии флегмон лица, распространяющихся одновременно на область височной, подвисочной и крылонебной ямок, традиционно предполагают радиальные или дугообразные разрезы в височной области, а также и со стороны полости рта. Дренирование же подчелюстного, крыловидно-челюстного и окологлоточного пространств осуществляется обычно через еще один разрез мягких тканей в поднижнечелюстной области.
Недостатками оперативных методов с дренированием через полость рта являются возможные операционные и послеоперационные осложнения- обтурация верхних дыхательных путей сгустками крови, постоянная аспирация и пиофа-гия (заглатывание) гнойного отделяемого из внутриротового разреза, прогрессирующее распространение гнойно-воспалительного процесса на соседние топографо-анатомические области.
С целью устранения вышеназванных недостатков и создания более лучших условий для проведения диализа гнойных ран нами предложен новый способ внеротового одновременного проточного дренирования всех глубоких клетчаточных пространств лица'.
Способ осуществляется следующим образом:
в височной области делаем разрез в радиальном направлении, проникаем с помощью хирургического зажима к центру инфскционно-воспа-лительного очага височной области до скулового отростка височной кости, проводим ревизию подвисочной и крылонебной ямок, опорожняя гнойное содержимое. Чтобы эффективно дренировать нижние отделы этих пространств,
* Вернадский Ю. И., Козлов В. Н., Шестаков Ю. Н. Способ дренирования клетчаточных пространств лица. а.с.№ 1454411 от 12.12.1986 г.
производим контрапертурный разрез длиной 5-6 см в поднижнечелюстной области параллельно краю нижней челюсти, скальпелем отсекаем медиальную крыловидную мышцу у места прикрепления ее к углу нижней челюсти с ревизией крыловидно-челюстного, окологлоточного пространств, проводим хирургический зажим по внутренней поверхности угла и ветви нижней челюсти до медиальной стороны скулового отростка височной кости, где тупым путем соединяем верхний и нижний разрезы между собой, устанавливаем перфорированную полихлорвиниловую трубку для проведения проточного диализа раны
Предлагаемый способ применяется при разлитых одонтогенных флегмонах, распространившихся на височную область, подвисочную и крылонебную ямки, крыловидно-челюстное и окологлоточные пространства.
Дренирование глубоких клетчаточных пространств лица через наружные разрезы позволяет проводить оперативное вмешательство под общим обезболиванием без интубации трахеи и тампонады .ротоглотки; это позволяло сократить продолжительность операции, уменьшить число оперативных осложнений, связанных с проведением эндотрахеального наркоза. Контрапертура в подчелюстной области обеспечивает хороший отток гнойного экссудата из нижних отделов височной области, подвисочной и крылонебной ямок, позволяя установить систему для одновременного проведения диализа глубоких клетчаточных пространств лица растворами антисептиков, что невозможно было бы осуществить при создании внутриротовой контрапертуры. Такое длительное орошение глубоких клетчаточных пространств лица возможно только благодаря наличию двух сообщающихся между собой наружных (!) разрезов, исключающих возможность образования гнойных затеков, способствующих, как известно, дальнейшему распространению гнойной инфекции в соседние топографо-анатомические области лица, развитию сепсиса, абсцесса мозга, менингоэнцефали-та с летальным исходом. Дренирование глубоких клетчаточных пространств лица через сообщающиеся между собой наружные разрезы способствует быстрому купированию воспалительного процесса, сокращению сроков лечения. Постоянное орошение гнойной раны позволяет сократишь срок альтернативной и экссудатив-ной фаз воспаления и активизировать пролифе-ративную фазу, а через 4-5 дней после вскрытия флегмоны — накладывать отсроченные швы на рану.
Вместе с разрезом, как правило, производится и удаление зуба, послужившего источником инфекции. Противопоказано удаление зуба только при наличии значительных трудностей удаления его или наличии показаний к сохра-
Часть IV Воспалительные заболевания
нению зубов по функционально-косметическим соображениям.
При вскрытии флегмон или абсцессов в рану вводят не тампон, а выпускник (например, из перчаточной резины), и вот почему. Еще в 1912 г. Н. Н. Петров в экспериментах на животных убедительно доказал, как уже через 6 ч марлевые дренажи-тампоны превращаются в пропитанные гноем пробки, препятствующие оттоку экссудата из раны. По данным В. И. Стручкова и соавт. (1975), марлевый дренаж-тампон обладает отсасывающими свойствами на протяжении лишь нескольких часов, а в конце первых суток он уже оказывает обратное действие на течение раневого процесса. Поэтому для дренажа рекомендуется использовать выпускники из лавсановых или летилановых нитей. При ограниченных флегмонах и абсцессах показан вакуумный дренаж.
А А. Тимофеев, А М. Солнцев и соавт. (1988) для лечения глубоко расположенных гнойников предложили и с успехом применяют Y-образный сдвоенный трубчатый дренаж, изготавливаемый из эластичных трубок одноразовых систем для переливания крови.
Если после разреза не появился гной в ране, разрез все же рационален, так как уменьшает напряжение в тканях, улучшает местные окислительно-восстановительные процессы, обеспечивает отток гноя, образующегося позже — через 2-3 дня. После разреза необходимо дренировать рану полоской перчаточной резины или сдвоенным трубчатым дренажом. Если рана имеет признаки гнилостно-некротического распада, ее орошают (из шприца) 1% раствором калия перманганата или 3% раствором перекиси водорода. С целью уменьшения всасывания токсинов в организм через раневую поверхность на нее накладывают салфетки, смоченные в гипертоническом (5%) растворе натрия хлорида или 20% растворе магния сульфата. Вводят внутримышечно 1 мл 2% раствора димедрола 1 раз в сутки или внутривенно ежедневно 10 мл 40% раствора гексаметилентетрамина. Для дезинток-сикации налаживается инфузионная терапия. При этом следят за деятельностью почек и мочевого пузыря.
Может применяться сухой дренирующий полимерный сорбент "регенкур", 2 г которого вводятся в рану внутри марлевой салфетки-дренажа трубчатой формы. При разлитых флегмонах требуются 2-3 такие турунды. Такая активная местная сорбция позволяет отказаться от антибактериальной терапии у 27% больных (В. Ю Кисин и соавт., 1992).
Вскрывая флегмону или абсцесс у больного, страдающего лейкозом, необходимо не только сочетать это со специфическим лечением основного заболевания, но еще и провести профилактику геморрагических осложнений: в пре
доперационном периоде произвести трансфузию 1-8 доз тромбоцитарной массы, а также использовать препараты общего и местного гемостати-ческого действия' дицинон, е-аминокапроновую кислоту (ЭАКК), андроксон, гемостатическую губку, фибрин. Во вскрытую полость гнойника - вводить тампоны, смоченные в растворе ЭАКК, а лунки удаленных зубов - тампонировать гемостатической губкой. С целью исключения дополнительного травмирования тканей иглами (при местном обезболивании) вскрытие флегмон, абсцессов и удаление «виновных» зубов производить под внутривенным наркозом Все эти меры обеспечивают отсутствие геморрагических осложнений после операции (В. С. Дмитриева, А. М Аванесов, 1984)
Медикаментозное лечение. При флегмонах, вызванных анаэробной инфекцией, вводят (подкожно или внутримышечно по способу Безредки) противогангренозные сыворотки против bac. perfringens - 1500 АЕ, против bac. oedematicus — 2500 АЕ, против bac. histoliticus -500 АЕ, против vibrion scpticus ~ 500 АЕ. Если же отмечено слабое действие первой инъекции, сыворотку вводят повторно через 12-14 ч. Следует, однако, оговориться, что в последнее время вопрос о целесообразности введения антигангренозной сыворотки пересматривается.
С первых часов поступления больного в стационар или на поликлиническое лечение необходимо начать введение комплекса антибиотиков, послав гной из раны больного в лабораторию для определения бактериальной флоры его и чувствительности микробов, в том числе и бактероидов, к антибиотикам.
Антибиотикотерапию начинают с первых же часов пребывания в стационаре, т. е. до получения результатов исследования микрофлоры гноя на чувствительность ее к антибиотикам.
Иногда (прежде всего у наиболее тяжелых больных) требуются дополнительные (контрольные) исследования чувствительности микрофлоры либо в той же лаборатории, либо параллельно (одновременно) в двух различных лабораториях, особенно тогда, когда начатая (в соответствии с первым исследованием) антибио-тикотерапия оказывается неэффективной. Такая контрольная проверка чувствительности может оказаться очень полезной для своевременного внесения коррекции в проводимую (с первого дня поступления больного на лечение) антибио-тикотерапию. После исследования чувствительности микрофлоры гноя к отдельным видам антибиотиков необходимо внести в схему лечения соответствующие коррективы, заменив недейственные антибиотики наиболее эффективными. Вводить их следует не менее 7-8 дней, до прекращения острых явлений.
По данным Д. И. Щербатюка (1988), особенно полезно внутрчартериальнное введение анти-
Ю И Вернадский Основы челюстно-лчцевой хирургии и хирургической стоматологии
биотиков в рекомендуемых суточных дозах (и в течение сравнительно непродолжительного времени); при флегмонах поднижнечслюстной области, дна полости рта и шеи целесообразно проводить это через катетер, введенный в лицевую артерию, а при флегмонах около верхней челюсти — в наружную сонную. Чтобы поддерживать постоянную концентрацию антибиотика в крови, используют аппаратный метод. По его данным, такая антибиотикотерапия (на фоне предварительной хорошей ревизии гнойного очага, некротомии, внутрираневого диализа) позволяет накладывать на рану первичный шов, что обеспечивает заживление ран по типу первичного заживления у 91.9% больных и снижает частоту осложнений до 2.7%. Однако, автор считает первичный шов противопоказанным при наличии симптомов гнилостно-некротической анаэробной флегмоны
Врачу следует хорошо помнить, что если гнойный процесс вызван стафилококком в ассоциации с кишечной палочкой или протеем, бактерицидное действие пенициллина сводится к нулю. Адаптируясь к окружающей среде, стафилококк поражает чужую клетку, становится устойчивым благодаря вырабатываемым им ферментам «агрессии» и «защиты»; среди них — коагулаэа, способствующая тромбообразованию вокруг гнойного очага, нарушающая тем самым микроциркуляцию (Н. Н. Бажанов и соавт., 1981). Если стафилококк или другой микроб, вызвавший флегмону, оказался чувствительным к какому-то антибиотику, то через 1-2 недели чувствительность эта падает, нередко до нуля Поэтому так важно периодически менять вводимые антибиотики, контролируя чувствительность микрофлоры к каждому из них. При этом никакою перерыва между ранее и вновь вводимым антибиотиком не должно быть.
Благоприятный результат обеспечивается при сочетании ампициллииа с канамицином или мономицином, эритромицина с тетрациклином.
В случаях тяжелых септических состояний рекомендуется внутривенное введение антибиотиков цефалоспоринового (например, цепорин, рондомицин) и тетрациклинового (например, сигмомицин) рядов (С. В. Грицук, 1982).
К сожалению, у некоторых больных в анамнезе при поступлении дежурный врач устанавливает лекарственную аллергию на большинство применяемых антибиотиков. В таких случаях нужно соблюдать особую осторожность применения любых антибиотиков, обязательно проводя кожную пробу на их переносимость. Кроме внут-рикожных проб, чувствительность можно проверить так: на дно полости рта наносят 1-2 капли раствора лекарства (например, антибиотика), выжидают 15 мин. При первом появлении зуда и покраснения кожи на отдельных участках тела больной выплевывает раствор и прополаскивает
рот. Если зуда и гиперемии нет в течение 15 минут, исследуемое лекарство пригодно для данного больного. Испытываемый таким методом раствор антибиотика должен содержать не более 25,000-50,000 ЕД; для исследования других лекарств рекомендуется брать l/4 разовой его дозы. Если же установлено, что все имеющиеся в отделении антибиотики тоже непереносимы больным, можно вводить внутримышечно 2 раза в сутки (утром и вечером) по 10 мг тима-лина в 2 мл раствора анестетика; курс — не менее 5-7 суток (на курс лечения - до 100-140 мг тималина). Этим можно полностью исключить нужду в антибиотиках, т к субъективно и объективно тималин улучшает течение воспалительного процесса (стимулируя нормализацию содержания лимфоцитов, всех классов имму-ноглобулинов) (В. Г. Морозов и соавт., 1978;
П. Я. Шимченко и соавт., 1982). Трудно переоценить препарат, столь успешно нормализующий клеточный и гуморальный иммунитет
В связи с уменьшением в настоящее время чувствительности микрофлоры ко многим антибиотикам 'следует прибегать к новым антибиотикам наиболее широкого спектра действия, к которым микрофлора из одонтогенных очагов весьма чувствительна. После вскрытия флегмоны можно применить ежедневное обкалывание тканей 0.5% раствором новокаина с соответствующим антибиотиком, к которому микрофлора больного оказалась чувствительной.
Комплексное лечение больных с флегмонами с применением антиоксидантов и гепарина привело к сокращению сроков снижения температурной реакции на 1.3 дня, отделения гноя из раны — на 2.7 дня, пребывания в стационаре
- на 7.3 дня (В. Ф. Чистякова и соавт., 1980).
Как показали наблюдения нашей клиники (С. С. Ковцур и соавт., 1981), на течение послеоперационного периода благотворно влияет прием внутрь карбостимулина и калия оротата в терапевтических дозах сообразно с возрастом и весом больного. Карбостимулин представляет собой смесь лимоннокислых солей марганца, магния, цинка и меди с бикарбонатом натрия, эта смесь применяется внутрь трижды в день по 2.2 грамма в течение 7-10 дней. Оба препарата
— карбостимулин и калия оротат— способны снижать общий и локальный ацидоз тканей организма больного, чем способствуют нормализации функции всех органов и систем его.
Для поддержания нормальной деятельности сердца применяются камфора, адонизид, настойка ландыша. Для нормализации сна назначают препараты брома, наркотики.
А. А. Тимофеев, А. М. Солнцев и соавт (1988) с успехом проводят после вскрытия флегмоны специфическую гипосенсибилизи-рующую терапию микробными аллергенами; на 3 сутки этой терапии авторы отмечают значи-
Часть IV Воспалительные заболевания
тельное уменьшение количества жалоб больных, размягчение и уменьшение инфильтрата; на 3-4 дня раньше констатируют очищение и гранулирование раны.
Существенно помогают больным гнойно-воспалительными процессами на фоне сахарного диабета сеансы гемосорбции, которая способствует нормализации липидного обмена, корригирует микроциркуляцию (В. П. Збруев, В. Г. Пчелин, 1995).
Н. Н. Бажанов и соавт (1996) установили снижение тимической активности слюны и сыворотки крови, которая после вскрытия флегмоны снижается еще на 0.5-1 ЕД. По величине тимической активности слюны и крови и их соотношению можно прогнозировать динамику лечения воспаления, применение иммуномоду-лятора тактивина (подкожно 1 раз в день в течение 5 дней) существенно помогает осуществлять лечение больных, особенно с широко разлитыми флегмонами на лице и шее на фоне тяжелых сопутствующих заболеваний (сахарный диабет в фазе декомпенсации в сочетании с желчнокаменной болезнью).
Диета — молочно-растительная витаминизированная, обильное питье; необходимо следить за работой кишечника.
Н Г Попов, М. А. Губин и соавт. (1972) при диффузных и тяжелых формах острых гнойных воспалительных процессах челюстно-лицсвой области, сопровождающихся нарушением акта жевания и приема пищи естественным путем, предложили вводить внутривенно белковые препараты, а также 5 или 10% раствор глюкозы с витаминами группы В и С, инсулином и гид-рокортизоном; это улучшало общее состояние больного, способствовало нормализации морфологического и биохимического состава крови, регуляции и стимуляции обмена -веществ, что приводило к более быстрому достижению положительного терапевтического эффекта.
Режим — постельный; тщательный уход за полостью рта.
Уход за послеоперационной раной Врач должен учитывать, что раневой процесс характеризуется стадийностью (фазовостью) течения. В течении раневого процесса при заживлении гнойных ран выделяют следующие стадии: а) воспаления или гидратации, б) образования и созревания грануляционной ткани, в) дегидратации и г) эпители-зации Выделение этих стадий, несмотря на их определенную последовательность, носит условный характер, поскольку провести строгую грань между окончанием одной стадии и началом другой не представляется возможным.
При воспалении в стадии гидратации отмечаются значительные изменения в кислотно-щелочном равновесии (истощение буферных систем, развитие некомпенсированного ацидоза, гипоксия тканей, накопление в них углекисло
ты). В тяжелых случаях рН тканей достигает 5.4 (при норме рН — 7.2). Столь значительные изменения рН в очаге воспаления ведут к гибели тканей, чему предшествует активная фаза ин-фильтративной экссудации.
Воспаление влечет за собой изменения в электролитном составе внутренней среды; например, если в стадии серозного воспаления количество калия, высвободившегося из распадающихся клеток, достигает 0 3-0.4 ммоль/л (1.2-1.6 мг%), то в гнойном экссудате — 5.1 (200 мг%) и более ммоль/л. Меняется и соотношение коэффициента KVCa"*"*.
Параллельно с накоплением продуктов неполного окисления (молочной, масляной и других органических кислот) изменяется аминокислотный состав тканей. Накопление, например, адениловой и аденозинтрифосфорной кислот, эуглобулина (некрозина), обладающих токсическим действием, приводит к распаду тканей, повышению проницаемости тканевых мембран, нарастанию ацидоза и изменения электролитов, изменению состава коллоидов, скоплению жидкости в межклеточных пространствах, набуханию коллоидов в клетках, гидратации коллоидов, переходу их из состояния геля в золь, осмотической гипертензии Эти процессы приводят к плазмолизу клеточных мембран (вторичному некрозу) Усиленный распад клеток, накопление свободных ионов усиливают глубину физико-химических нарушений в ране, приводят к повышению осмотического давления и, как следствие, усилению расстройств кровообращения, экссудации и клеточной инфильтрации.
Продукты распада клеток и накапливающиеся продукты нарушенного обмена веществ в зоне воспаления, бактериальные ферменты вызывают воспалительную реакцию в прилежащих тканях.
Стадия дегидратации и регенерации в гнойной ране характеризуется накоплением мукополиса-харидов, щелочной фосфатазы; в клетках фиб-робластического ряда определяются глюкурони-даза, сукциндегидраза, гексокиназа и другие ферменты, играющие благотворную роль в гранулировании и рубцевании гнойной раны, которая потом переходит в завершающую стадию — эпителизации.
Местные и общие лечебные мероприятия преследуют одну цель — поднять сопротивляемость организма против инфекции, усилить регенераторные процессы. Доказана (А. А. Колмакова и соавт., 1982) высокая эффективность приема метилурацила (по 0.5 г 3-4 раза в день после еды с момента поступления больного в стационар). Мы с успехом применяем в этих же целях пентоксил (по 0.2-0.4 г 3-4 раза в день после еды) в течение 15-20 дней, в зависимости от тяжести флегмоны
Ю. И Вернадский Основы челюстно-лицевой хирургии и хирургической стоматологии
Стимулирующее действие на иммунобиоло-гические процессы организма оказывает стафилококковый анатоксин (повышается устойчивость клеток тканей к возбудителю, увеличивается фагоцитарная и переваривающая активность нейтрофильных гранулоцитов и макрофагов, нарастает уровень анатоксина в крови) Пероральная иммунизация стафилококковым анатоксином в таблетках способствует повышению не только сопротивляемости организма в целом, но и воспаленных тканей в челюстно-лицевой области к стафилококковой инфекции;
это проявляется в нарастании продукции IgA и повышению титра стафилококкового антитоксина в слюне (Е А. Земская и соавт, 1982). Введение анатоксина необходимо сочетать с витаминотерапией.
У особенно тяжелых больных следует пользоваться стафилококковым у-глобулином. При септических состояниях мы с успехом вводим морфоциклин, гемодсэ, неокомпенсан, витамины
После вскрытия флегмон и абсцессов благотворное влияние оказывают бактериофаг (стафилококковый и стрептококковый) и проте-олитические ферменты (трипсин и химотрип-син) Вначале для обработки раны в течение 2-4 суток применяется бактериофаг, а затем протео-литические ферменты (как для обработки раны, так и для парентерального введения). Курс лечения продолжают до наложения швов на края раны или ее эпителизации.
В 1918 г. A. Carrel и G Dehelly предложили активное (вакуумное) отсасывание раневого отделяемого с целью ускорения перевода раны из стадии гидратации в стадию дегидратации и регенерации Этот метод давно начали внедрять в гнойную челюстно-лицевую хирургию, а в последние годы при лечении флегмон применяется не только отсасывание гнойного отделяемого, но еще и постоянное промывание раны антисептическими растворами. То и другое ускоряет процесс экссудации и перевод раны в стадию грануляции. Если раньше отсасывание гноя проводилось в течение 20 мин, то в настоящее время применяется постоянное отсасывание экссудата Для этого трубчатый дренаж соединяют с аппаратом Боброва, элсктроотсосом или со шприцем Жанэ и в течение 3-5 суток периодически создают вакуум Для этого вокруг дренажной трубки, введенной в рану, накладывают глухие швы, а для усиления герметичности (по месту соприкосновения краев раны с трубкой) помешают ватные валики, пропитанные клео-лом или клеем Бф. Такое длительное (периодическое и особенно постоянное) отсасывание экссудата сокращает сроки лечения, устраняет необходимость частых перевязок и нанесения длинных разрезов, что имеет в челюстно-лице
вой области колоссальное косметическое значение
Благотворное влияние вакуумного дренирования теперь хорошо известно Если после вскрытия флегмоны устанавливаются обычные дренажи из резиновых трубок и полосок, то имевшее место (до операции) снижение скорости кровотока (в частности — венозного) через сутки после операции усиливается из-за увеличения отека тканей; улучшение всех рсографи-ческих показателей отмечается только на 7-е сутки после операции. Если же хирург после аналогичного вскрытия флегмоны устанавливает вакуумный дренаж (отсасывание), то уже через 8 мин артериальный кровоток в очаге воспаления стабилизируется, а через 10 минут — уменьшаются явления венозного застоя. Лишь только в первые минуты после начала отсасывания ухудшается приток крови, что объясняется, очевидно, спазмирующеи реакцией сосудов на дополнительный раздражитель — отрицательное давление в тканях (В. А Ольшевский и соавт., 1982).
Для ускорения выздоровления больных флегмонами теперь широко используются не только периодическое или постоянное вакуумное отсасывание гнойного экссудата, но и постоянное промывание раны каким-либо антисептическим раствором. Например, М. Э. Мухсинов, И. Я. Ашанин (1977) для промывания глубоких гнойных ран применили аппарат непрерывного действия, состоящий из шприца, иглы длиной до 15 см с отверстиями по бокам и тройника-насадки, соединенного резиновой трубкой с сосудом для антисептического раствора.
Чтобы непрерывно орошать рану, некоторые авторы предлагают использовать часть системы, употребляемой при одноразовом внутрисосуди-стом вливании (рис. 41). От нее отрезают мягкую капсулу с сетчатым фильтром и трубками длиной 13—15 см. На трубке, ведущей к капсуле, фиксируют пластмассовый зажим от этой же системы; это позволяет после заполнения капсулы антисептическим раствором (например, 0.5% раствор хлоргексидина биглюконата) создать в системе герметичность и регулировать скорость поступления раствора из капсулы в рану. Трубку, идущую от капсулы, перфорируют, вводят в рану и временно фиксируют лигатурой в ране Рядом с трубкой вводят в рану еще и отводящий дренаж для создания оттока из глубины раны. На рану накладывают асептическую повязку с гипертоническим раствором натрия хлорида. По мере освобождения капсулы ее пополняют антисептическим раствором.
А. А. Тимофеев (1989) рекомендует осуществлять диализ раны через сдвоенный дренаж, состоящий из параллельно расположенных и соединенных термическим способом эластических
Часть JV Воспалительные заболевания
трубок со сквозными отверстиями на внутренне-боковой поверхностиих.
Для промывания ран во время перевязок и постоянного диализа можно применить как давно известные антисептические растворы, так и новые. Например, Н. А. Захаров и соавт. (1990) для диализа ран применяют 20% настойку березовых почек (на 70% этиловом спирте), предварительно разведенную дистиллированной водой (1:30). Такое лечение оказалось эффективным даже у больных с антибиотикоустойчи-вой микробной флорой. М. И. Кузин и соавт. (1973) используют жидкость следующего состава: калия хлорид 0.6 г, натрия хлорид 10 г, кальция хлорид 0.4 г, канамицин 0.5 г, лизоцим 0.2 г, новокаин 0.25 г, вода 1000 мл. Учитывая, что образующиеся (в результате аутолиза тканей) энзимы и бактериальные токсины приводят к образованию большого количества кини-нов, Е. Schima (1970) в состав раствора для диализа включает 500,000 ЕД трасилола и 400 мл неомакродекса. Пригоден для этих целей и раствор лизоцима. Приготовить его можно в больнице. Для этого берут яйца и протирают их спиртом, осторожно отделяют белок от желтка и к белку (объем которого определяют в стерильной мензурке или градуированном стакане) добавляют удвоенное количество 0.5% раствора натрия хлорида. Эту смесь разводят (1:15) таким же раствором натрия хлорида. Затем рН разведенной смеси доводят до 4.4-4.6; для этого добавляют к ней 10% раствор лимонной кислоты. Постепенно помешивая, подкисленную смесь кипятят в течение 3-5 мин на слабом огне, следя за тем, чтобы не образовывалась пена, в которой скопился лизоцим. Смесь охлаждают и нейтрализуют ее химически чистым мелом до рН 7-7.2, а затем центрифугируют. Полученную надосадочную жидкость, в которой содержится лизоцим, обязательно фильтруют через двойной бумажный фильтр. Прозрачный фильтрат, полученный при этом, можно хранить в хорошо закрытой посуде в течение 15 дней (при температуре 4 °С), однако, если он помутнеет, пользоваться им не следует.
В качестве раствора для постоянного диализа, после вскрытия глубоких флегмон, можно применять эктерицид, декаметоксин, декамин и этоний. Очень полезно при лечении флегмон орошать рану аэрозольным препаратом нитаэола (Н. Д. Лесовая и соавт., 1989) либо аутогенной паротидной слюной по методу С. М. Хегая (1990): один конец катетера вводится в проток околоушной железы, а второй — в слюносбор-ник, из которого врач или больной направляет (через каждые 30-40 минут) слюну в полость вскрытой флегмоны в течение всей фазы очищения ее от гнойного экссудата.
Сравнительная экспериментальная и клиническая оценка эффективности диализа 0.2% рас
твором хлоргексидина, раствором фурацилина (1:5000) и 0 5% раствором калия перманганата показала, что хлоргексидин оказывает наиболее четко выраженное бактерицидное действие по отношению к неспорообразующим бактериям. уже после 5 минут диализа отмечается гибель 80% всех микробов, через 2 ч - 96%, а спустя 4 ч выявляются лишь единичные микробы. Его действие ускоряет процесс заживления гнойных ран (Т. Г. Гапоненко и соавт., 1983)
В заключение необходимо подчеркнуть, что диализ особенно показан после внеротового вскрытия глубоких флегмон (подвисочной и крыло-небной ямок, височной области, окологлоточных и крыловидно-челюстных пространств, тканей дна полости рта и шеи), где всегда есть угроза затеков гноя и распространения инфекции в соседние участки.
Некоторые авторы при тяжелых формах флегмон рекомендуют, не ожидая результатов анализа чувствительности микрофлоры к антибиотикам, назначать инъекции препаратов группы пенициллина по 1,000,000 ЕД и гепари-на по 5000 ЕД 6 раз в сутки, смесь, включающую 1 мл 2% раствора промедола, 2 мл 50% раствора анальгина и 1 мл 1% раствора димедрола 1 раз в сутки. Кроме того, внутрь назначают фурагин по 0.2 2 раза в сутки, 10% раствор кальция хлорида по 1 столовой ложке 3 раза в день. Внутривенно капельно назначают в течение суток следующие препараты: 200 мл 4% раствора натрия бикарбоната, 60 мг преднизо-лона, 500 мг тетраолеана, 400 мл гемодеза, 400 мл 5% раствора глюкозы с 4 ЕД инсулина, 1 мл 1% раствора АТФ, 100 мг кокарбокс плазы, 5 мл 5% раствора аскорбиновой кислоты, 200 мл изотонического раствора натрия хлорида, 10 мл 10% раствора кальция глюконата и 20 мг лазик-са. Препараты в этих дозах вводят ежедневно в течение 4 суток.
Мы в нашей клинике с успехом применяем смесь следующего состава: морфоциклина 250,000 ЕД (или олеандомицина фосфата 1-2 г, или ампициллина либо олеоморфоциклина 250 мг); гемодеза 300 мл, 4% раствора глюкозы 500 мл, инсулина 6 ЕД; кокарбоксилазы гидрохлорида 0.1 г; 2% раствора димедрола 1 мл; 3% раствора тиамина бромида 1 мл; 5% раствора пири-доксина 1 мл; 5% раствора аскорбиновой кислоты 1 мл; 50% раствора анальгина 2 мл и 40% раствора гексаметилентетрамина 10 мл X. К. Каршиев и соавт. (1991) предложили вводить в схему лечения флегмон чслюстно-лицевой области индуктор цитохрома Р-450 бснзонал по 0.1 3 раза в день в течение 7-8 суток. На их взгляд, бензонал дает возможность более эффективно устранять нарушения внутренней среды организма, создавать оптимальные условия для ускорения биосинтетических и окислительных процессов на уровне клеток, что
| Ю И Вернадский Основы челкк и |
| i"/i,i^H" I \нр)р i4LLhi.n тш uaiiia.io^uu |
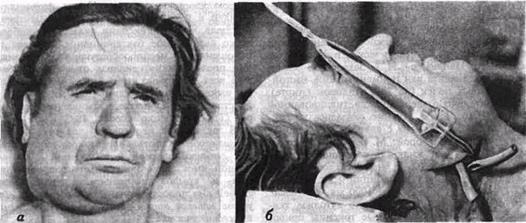
Рис 41 Больной с разлитой флегмоной подчелюстной и зачелюстной областей до операции (а) и после вскрытия флегмоны, наложения системы для постоянного диализа раны (б) по методу В А Сукачева (объяснение в тексте)
служит важным звеном стабильной компенсации гомеостаза
Что касается преднизолона, то его включают в инфузионную смесь в случаях, когда воспаление имеет тенденцию «расползаться» в соседние анатомические области, а также при общем истощении организма больного
При лечении флегмон с успехом используют ферментотерапчю Ферменты можно применять местно — в ране (смачивая, пропитывая тампоны в ферменте, растворенном гипертоническим раствором натрия хлорида) и парентерально (по 5 мг химопсина или химотрипсина в 2 мл изотонического раствора) в течение 2-3 дней после вскрытия флегмоны Применение ферментов позволяет у многих больных наложить ранний вторичный шов (на 7-8 день) после вскрытия флегмоны в подчелюстной области Перепек тивность использования ферментов очевидна, ибо в естественных условиях основная роль в разрешении гнойного воспаления принадлежит ферментам, которые приводят к очищению гнойных очагов от девитализированных тканей, к нормализации кровоснабжения в очаге воспаления благодаря лизису фибрина в кровеносных и лимфатических капиллярах и уменьшению гипоксии, ацидоза, нормализации обмена веществ и т д.
В нашей клинике (В И Сердюков и соавт, 1989, 1993) при лечении гнойных ран лица и шеи применяются энтеросорбенты — полиме-тилсилоксан с гентамицином, гемосорбент СНК-2к, а также активированный угольный волокнистый материал (АУВМ «Днепр») медицинского назначения После вскрытия гнойного очага рана дренируется, покрывается стерильной салфеткой, а затем указанным материалом, чем обеспечивается детоксикация, снижение
микробной обсемененности раны и быстрое очищение ее от некротических тканей
С целью уменьшения гипоксии и ацидоза необходимо использовать локальную и, если у врача есть возможность, общую оксигенотера-пию Она должна осуществляться в виде инга ляции больным увлажненного кислорода, аэра ции раны во время перевязок (промывание раны 5% раствором калия перманганата, 3% раствором перекиси водорода)
А М. Ахмед (1989) при гиперергически протекающих флегмонах наряду с целенаправленной антибиотикотерапией рекомендует энзимо-терапию кристаллический лизоцим внутримышечно по 150 мг 2 раза в сутки (6-7 дней), а местно — промывание раны растворами РНК-азы, ДНК-азы или лизоцима.
В нашей клинике разработан (С. С Ковцур, 1985) способ существенного улучшения биосинтетических процессов (повышения активности дыхательных ферментов) путем применения самой смеси в сочетании с другими лечебными мероприятиями (калия оротат по 0 5 г 3 раза в сутки, витамины Bi, Be). Солевая смесь состоит из натрия бикарбоната (25 частей), магния сульфата (3 части), марганца сульфата (0 1 части), цинка сульфата (0 1 части), натрия цитрата (8 частей).
Касаясь особенностей лечения флегмон у пожилых и стариков, необходимо подчеркнуть полезность назначения после операции гериатри-ческих средств' витаминных комплексов (декамсвит, ундевит), витамино-микроэлемент-ного комплекса (квадевит) в сочетании с препаратами пиримидинового ряда (пентоксил, ме-тилурацил) (Ю Ф. Григорчук, 1987).
При наличии у больного гнилостной инфекции П. Ю. Столяренко (1979) рекомендует ис-
Часть IV Воспалительные заболевания
пользовать подкожное введение кислорода в клетчатку, окружающую воспалительный очаг Методика такова кислород вводится наркозным аппаратом Тройник герметично соединяется через переходник и резиновую трубку с двух граммовым шприцем и иглой для внутривенных вливаний Инъекции производятся в конце перевязок в подкожную клетчатку в двух точках около воспалительного очага Поступление кислорода контролируется визуально (появляются небольшая припухлость и крепитация) Подкожное введение кислорода благотворно действует на нарушенные окислительно восстанови тельные процессы в тканях и, возможно, оказывает рефлекторное действие на дыхательный и вазомоторный центры, что, в свою очередь, улучшает респираторную и циркуляторную функции организма больного
При нарастающих явлениях интоксикации, особенно после вскрытия анаэробных флегмон дна полости рта, языка и шеи, при нарастании явлении сепсиса и медиастинита, некоторые авторы настойчиво рекомендуют послеоперационную гипербарическую оксигенацию Применение ее обосновывается тем, что выраженные при флегмонах нарушения микроциркуляции (из-за повреждения мелких сосудов), сдавление сосудов отечной жидкостью, стаз и тромбоз обу словливают резкое снижение снабжения тканей кислородом Вдыхание больным атмосферного воздуха (содержащего лишь 21% кислорода) оказывается недостаточным для нормализации окислительных процессов в организме
Гипербарическая оксигенация устраняет ги поксию тканей нормализует обменные процессы в ране, оказывает бактериостатическое действие на микрофлору, улучшает репаративные процессы
При этом следует иметь в виду, что достигаемая врачом гипероксия угнетает не только анаэробную микрофлору, но и гнойную аэробную которая при ряде условий может оказывать такое же патогенное действие, как и облигатные анаэробы Доказано, например, что кислород под давлением 2 атм бактерицидно действует на золотистый стафилококк, протей и даже синег-ноиную палочку (G В Stansele, 1964, W К Slack и соавт, 1964) Естественно, что гипероксия повышает активность действия антибиотиков Действуя по типу неспецифического раздражителя, кислород воздействует на реактивность организма, усиливая активность центральной нервной системы и иммунологических процессов
Методика гипербарической оксигенотерапии До начала лечения в барокамере больному проводится рентгенологическое исследование легких, чтобы исключить наличие свободных полостей в них, определяется проходимость слуховых труб, снимаются мазевые по вязки
Барокамера заполняется воздухом, и в нес помешают больного Подъем давления в камере до 2 02х102 кПа осуществляется в течение 12-15 мин На высоте давле ния больной в течение 45 минут получает ингаляции чистого увлажненного Кислорода Такой режим обеспе чивает высокое насыщение тканей кислородом не ока зывая токсического действия
Частота сеансов в течение суток и общее число их на курс лечения назначаются индивидуально в зависимо сти от тяжести общего состояния больного и характера местных изменений в ране
При этом нужно учитывать, что нельзя при менять ГБО шаблонно эмпирически, т к, если доза ГБО начинает превышать определенный физиологический предел насыщения тканей ки слородом, приспособительные реакции орга низма сменяются патологическими из-за токсического действия передозированного кислорода (Б В Петровский, С Н Ефуни, 1976)
По данным И С Карапетяна (1984), в условиях острого флегмонозного воспаления ГБО оказывает быстрое ингибирующее действие на анаэробы, увеличивая активность аэробов, вы деляющих литические ферменты и очищающих рану от некротизированных тканей Позже, после 2 5 сеансов ГБО, происходит стимуляция фагоцитоза и лизоцима, нормализуется содержание всех классов иммуноглобулинов крови
А А Прохончуков и соавт (1982) рекомендуют сразу же после вскрытия абсцесса или флегмоны применять излучение гелий-неонового лазера (ИГНЛ) в противовоспалительном и анальгетическом параметре 100-200 мВт/см2, 1-2 минуты на поле, суммарно 15 20 минут, 1-2 раза в сутки, 1-5 суток, а в период регенерации и заживления раны 1-100 мВт/см2, О 5-2 мин на поле, суммарно 15-20 мин, 1 раз в сутки, 1-7 суток У пожилых и ослабленных 1-50 мВт/см2
Клинический результат от применения гипербарической оксигенации проявляется через 4-5 сеансов снижаются явления интоксикации, уменьшается лихорадка, нормализуются показатели крови В области раны уменьшаются боль и отек, улучшается отделение гноя из раны, ускоряется отторжение некротических тканей Через 10—12 сеансов гипербарической оксигена ции рана покрывается розовыми крупнозернистыми грануляциями
Встречаемые теперь у большинства (81 8%) больных флегмонами челюстно лицевой области анаэробы бактероиды (фрагилис, фузобактери-ум, меланиногеникус) исчезают из ран после 5 сеансов ГБО, следовательно, этот метод лечения является не только патогенетическим способом лечения анаэробной инфекции, но и средством оказания многостороннего действия на микроорганизм, средством восстановления физиоло гического равновесия жизнсобсспечивающих систем в целом (Н Н Бажанов и соавт, 1983), высокополезное действие ГБО выявляется у больных и с признаками сопутствующей дыха-
Ю. И. Вернадский. Основы нелюстно-лчцевой хирургии и хирургической стоматологии
тельной недостаточности (В. Н. Александров и соавт., 1983).
В. Н. Балин (1988) в эксперименте и клинике доказал особенную полезность сочетанного применения ГБО с ИГНЛ и ультразвука при лечении флегмон челюстно-лицевой области: отмечается комбинированный иммуностимули-рующий, иммуномодулирующий и десенсибилизирующий эффект в системах специфического и неспецифического клеточного и гуморального иммунитета. При этом существенно увеличивается диапазон колебаний уровня иммунологиче-ских показателей, что обеспечивает повышенную приспособляемость иммунного ответа на заболевание: нормализуется система свертывания и антисвертывания крови, функция печени и почек, улучшаются показатели анаэробного тканевого дыхания, активизируется функция церулоплаз-мина и метаболизм меди, сдерживается развитие некроза в воспаленных тканях, ускоренно нормализуются показатели периферической крови, а также быстро устраняются гипердинамические сдвиги в системе центральной гемодинамики.
Так как дыхательные и метаболические нарушения взаимосвязаны и усугубляют друг друга, необходимо проводить лечебные мероприятия, направленные на устранение их, одновременно. Для коррекции обменного ацидоза используется 4% раствор натрия гидрокарбоната, потребность в котором определяется врачом-реаниматологом по специальной формуле. Вводят обычно 2/} расчетной дозы, что в среднем равно 150-200 мл.
В первые часы после вскрытия флегмоны в челюстно-лицевой области и в области шеи у оперированного больного наблюдаются признаки усиления интоксикации за счет всасывания из операционной раны токсинов и продуктов тканевого распада. Усиление интоксикации сопровождается увеличением нагрузки на сердечнососудистую, эндокринную, дыхательную системы, которые обеспечивают поддержание гомео-стаза У некоторых больных такая дополнительная (усилившаяся) интоксикация может вызвать срыв компенсаторных способностей организма и привести к гибели. В связи с этим у тяжелобольных при нарастании интоксикации нужно проводить не только гипербарическую оксиге-нацию, но еще и интенсивную дезинтоксикаци-онную терапию — введение гемодеза или не-окомпенсана, способных адсорбировать токсические продукты, усиливать диурез и, следовательно, стимулировать выведение токсинов с мочой У лихорадящих больных гемодез оказывает гипотермическое действие. Гемодез вводят внутривенно капельно (в количестве 200-400 мл по 30-60 капель в минуту) вместе с изотоническим раствором натрия хлорида (400-1000 мл), растворами витаминов группы В и С, антибио
тиками широкого спектра действия (например, морфоциклина, цепорина, ристомицина и т. д.).
Одновременно с дезинтоксикационными средствами и антибиотиками необходимо назначать больному обильное щелочное питье.
Для лечения флегмон применяется кокар-боксилаза — кофермент тиамина, принимающего участие в углеводном обмене. Ее рекомендуется назначать по 50-100 мг в течение 5-7 дней.
В последнее время начинает успешно применяться гемосорбция с использованием, например, активированного угля СКН-М. Показана гемосорбция при тяжелых септических состоя -ниях больных на почве генерализации инфекции, вызвавшей обширные флегмоны, карбункулы, остеомиелиты челюстей, осложнившиеся менингитом, абсцессом мозга, гнойным медиа-стинитом и т. п. (М. А. Губин и соавт., 1982) Хорошие результаты отмечаются также от применения форсированного диуреза и гемодилюции под контролем за уровнем концентрации сиало-вой кислоты в крови (В. И. Карандашов и соавт., 1983)..
В случае развития септического шока необходима особенно интенсивная комплексная терапия в условиях реанимационного отделения по методике, рекомендованной В. И. Каранда-шовым и Е. Б. Петуховым: наряду с введением белковых препаратов, раствора глюкозы с инсулином, электролитных и реологически активных средств, применяют квантовую гемотерапию-взятую из локтевой вены кровь (из расчета 1.5 мл/кг) помещают в стерильный флакон с 3.8% раствором натрия нитрата и проводят облучение ее в специальной камере из кварцевого стекла ксеноновой лампой XL-1500 с расстояния 50 см в течение 10 мин; при облучении через кровь пропускают кислород; затем вводят кровь (внутривенно) больному. Инфузии облученной крови проводят 2-5 раз с интервалом в 1 день. Реинфузированная кровь оказывает антитоксическое и каталитическое воздействие на организм, нормализует функцию печени, повышает фагоцитоз, увеличивает число лимфоцитов и нейтрофильных гранулоцитов. Все, это вместе взятое позволяет спасти жизнь больного.
У детей с гнойно-септическими воспалениями челюстно-лицевой области часто отмечается значительная депрессия системы фибринолиза:
время лизиса эуглобулинов увеличено в 2-4 раза, Хагеман-зависимый фибринолиз увеличен в 7-8 раз. Поэтому при умеренной депрессии этой системы А. А. Баранов (1992) применял гепарин в дозе 5000-20,000 ЕД/кт/ч, спазмоли-тики, компламин (4-8 мг/кг), а при увеличении времени лизиса эуглобулинов более чем в 3-4 раза, Хагеман-зависимого фибринолиза в 7-8 раз, индивидуально определял показания к фибринолизину, препаратам стрептазы. Так, ги-
Чисть IV Воспалительные заболевания
перфибринолиз купировал применением кон-трикала в дозе до 2000 ЕД/кг/сутки, преднизо-лона, переливанием свежезамороженной плазмы (до 15 мг/кг). В результате, срок пребывания детей в отделении реанимации уменьшался на 3.1 дня, а в стационаре — на 7 суток, сокращался срок фебрилитета.
Иногда после вскрытия околочелюстной флегмоны или абсцесса, после операции на верхнечелюстной пазухе рана упорно долго не заживает, превращаясь в стойкий свищевой ход со сравнительно скудным отделяемым. Если постоянные промывания такого свища антисептическими растворами и общеукрепляюшее лечение не приносят успеха, а производимые обследования, включая фистулографию, не выявляют какого-либо инфицированного инородного тела (секвестра кости, осколка металла, дерева и т п.), необходимо провести тщательную ревизию свища. Причиной столь длительного воспаления может быть и случайно оставленный в ране во время операции марлевый шарик или тампон, и оторвавшийся конец дренажного резинового выпускника-полоски, обычно вырезаемой из уже не пригодной к употреблению хирургической перчатки. Последняя, изготавливаемая из латекса (коллоидной системы, дисперсная фаза которой состоит из глобул сферической формы), в раневом секрете способна размягчаться и отсеквестрироваться; оставаясь в глубине раны и образуя своеобразный химически активный и инфицированный «секвестр», месяцами и годами поддерживает вокруг себя хроническое пролиферативное воспаление, которое врач в конце концов начинает считать инфицированной опухолью. Такие воспалительные «опухоли» А. И. Евдокимов в шутку называл «марлёмами» и «резиномами».
В связи с изложенным, нами (Ю. И. Вернадский, Ю. Д. Гершуни) предложено метить резиновые дренажи либо импрегнацией рент-генконтрастного вещества, либо металлическими скобками-швами, которые на рентгенограммах достаточно хорошо видны даже при условии наслоения тени дренажной резины на костную ткань (рис. 42).
Учитывая довольно нередкие случаи «исчезновения» резиновых дренажей-полосок в глубине гнойных полостных ран, необходимо нарезать более длинные полоски перчаточной резины, а. концы их либо фиксировать к краю раны одним швом, либо продевать (выступающий из раны конец дренажа) английской булавкой. Ла-тсксные дренажи следует менять ежедневно, чтобы они не успевали размягчиться и не секвестрировались в глубине раны.
После вскрытия флегмоны или абсцесса, по данным Л. Р. Рубина, хорошо выраженное противовоспалительное и анальгетическое действие оказывает флюктуоризация — беспорядочно ме
няющиеся токи в диапазоне звуковой частоты (так называемый «электрический шум»). При этом боль исчезает после 1-3 процедур, активное рассасывание воспалительного инфильтрата — после 3-8 процедур. Из других физиотерапевтических средств можно назвать оз
Дата добавления: 2015-12-08; просмотров: 6587;
