Остеохондроз
Термин внедрен в клиническую литературу A.Hildebrandt (1933). В начальной стадии нет изменения фиброзного кольца и гиалиновых пластинок. В основе процесса лежит первичное поражение пульпозного комплекса взрослого человека. В начальной стадии наступает высыхание и некроз ткани ядра, потеря его тургора. В центре образуется полость с крош-кообразным содержимым. Эту стадию G.Schmorl (1932) обозначил как хондроз. Затем начинается секвестрация и фрагментация внутренних слоев фиброзного кольца с разрушением его волокон от центра к периферии. Наружные волокна выпячиваются в угол между телом позвонка и передней продольной связкой. Со временем, наряду с изменениями фиброзного кольца и гиалинового хряща, уплотняются подхря-щевые пластинки, на них определяются мелкие хрящевые разрастания (макро- и микроскопические исследования Coventry M. et al., 1945). В.С.Майкова-Строганова (1959) на сагиттальных распилах позвоночника показала распространение склероза вглубь тела позвонка. Одновременно происходят регрессивные изменения. Развиваются кистоподобные образования, уменьшаются вертикальные размеры тел позвонков. Наиболее часто, согласно патологоанатомическим материалам (Miller J.A. et al., 1988), страдают диски LjV-v и Lin-rv- Это не соответствует клиническим данным о более частом поражении дисков Liv-v и Lv-S| (см. ниже).
Рентгенографическая картина остеохондроза в различных стадиях изучалась М.Е.Альховским (1939), И.ЛТагером (1949), А.Е.Рубашевой и В.А.Сизовым (1961) и др. и схематически показана на рис. 2.166, г.
Спондилографические признаки остеохондроза характеризуются уплощением диска (уменьшением высоты межпо-
1 Этим термином в прошлом обозначали асептический некроз костей, субхопдрально расположенных участков скелета. Ныне эти поражения называют остеохондропатией — см. БМЭ.
Глава II. Некоторые сведения по анатомии и лучевой диагностике норм, и дистроф. пораженного позвоночника
|
|
|
|
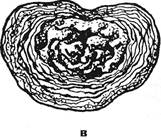
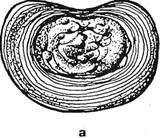
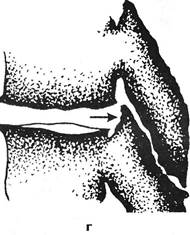
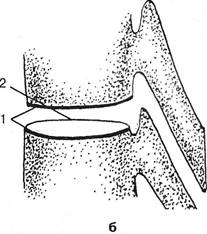
Рис. 2.16.Схематическое изображение морфологических и рентгенологических признаков остеохондроза: а — нормальный межпозвонковый диск (вид сверху). Пульпозный комплекс в центре, окружен фиброзным кольцом; б — контуры рентгенограммы смежных позвонков и рентгеноневидимого между ними межпозвонкового диска в боковой проекции: 1 — замыкающие пластинки, 2 — краевая каемка, лимбус; в — фаза распада диска, остеохондроз; г — схема соответствующей рентгенологической картины остеохондроза: утолщение и неровность замыкающих пластинок тел позвонков, краевые параллельно направленные разрастания; сопутствующий межпозвонковый артроз (стрелка) — утолщение и неровность замыкающих пластинок суставных отростков.
звонковой щели), утолщением и неровностью замыкающей пластинки, уплотнением отделов кости, краевыми горизонтально направленными костными разрастаниями, сдвигом смежных тел позвонков, лучше выявляющимися при разгибании или сгибании туловища. Смещение вышележащего позвонка кзади по отношению к нижележащему в условиях экстензии называется ретро- или псевдоспондилолистезом, если это смещение превышает 1-2 мм. Такая «разболтанность» сегмента — одно из рентгенологических проявлений синдрома, которое ортопеды определяют как нестабильность позвоночного сегмента. Симптом выявляется при рентгенологическом исследовании с разгибанием в пояснице, еще лучше — с растяжением (Friberg Q., 1987). В некоторых случаях весьма информативны спондилограммы в боковой проекции в условиях вертикальной нагрузочно-раз-грузочной пробы (Вислый А.Л., 1993). По существу «расшатанность» ПДС (локальная гипермобильность) является первейшим признаком остеохондроза, проявлением не изменения, а поражения, болезни, срыва опорно-двигательной функции позвоночника на уровне одного его звена.
В этом месте прошу читателя перевести дух, чтобы с чувством отдать дань глубокого уважения морфологам, биохимикам, ортопедам-хирургам, выполнившим серьезную работу по изучению пульпозного ядра и его дистрофии. Зададимся, однако, одним вопросом.
Итак, пульпозное ядро, инициирующее остеохондроз, считалось гомогенным (его даже пытались заменить протезом). При его дистрофии только и оставалось, что удалить его хирургической ложкой или (чудо техники!) отсосать эндоскопически. Такова ли суть самого распространенного хронического заболевания у человека?
Вспомним, что и великий Гиппократ считал головной мозг слизью, которая течет в носовые ходы. И мы, грешные дети нашего поколения, долго считали пульпозный комплекс упругим студнем. Читатель убедится, что пульпозный комплекс взрослого человека — это сложно функционирующий орган (см. гл. 14); что он нуждается в прямых и обратных связях с соседними сегментами и со всем организмом; что он, подобно зрелому головному мозгу, не дан функционально человеку с рождения; что остеохондроз в современном понимании — не «дегенерация или ... эпифизарный некроз ... центров оссификации» (Stedman's Medical Dictionary). Та остеохондропатия — другая болезнь.
Х.Ф.Файзиев и А.Д.Калашник (1969) считают характерным для остеохондроза и некоторое уплотнение тел позвонков, смежных с пораженным диском. Ранним симптомом остеохондроза является описанная нами скошенность передних углов тел позвонков (1962). На КТ и МР-томографи-ческой картине дистрофических поражений позвоночника мы остановимся в главе о диагнозе.
Ортопедическая неврология. Синдромология

|
|
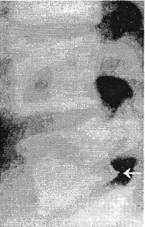
Рис. 2.17.«Задний контурирующий остеофит» тела Lv позвонка (стрелка). Слева — спондилограмма, справа — схема: 1 — замыкающая пластинка; 2 — лимбус. Виден псевдоспондилолистез Ly.
2.2.3. Хрящевые узлы
Хрящевые узлы (грыжи) возникают обычно на фоне остеохондроза. Другого происхождения хрящевые узлы, выпадающие вверх или вниз, т.е. в сторону тел позвонков, — хрящевые узлы тел позвонков. Это так называемые узлы или грыжи Шморля, возникающие вследствие дистрофии или травмы замыкающих пластинок (McCallJ., 1985). Они локализуются в дорзальных отделах замыкающей пластинки при флексионных перегрузках и в середине — при аксиальных перегрузках (Kohlbach W., 1989). Если грыжи одинаковы, они клинически малозначимы. Впрочем, нередко проникновение грыжи Шморля в тело позвонка может сопровождаться болью. В зависимости от локализации прорыва различают боковые, задние и задне-боковые узлы тел. Наличие многих узлов тел в грудном отделе приводит к образованию юношеского кифоза с клиновидной деформацией позвонков, фиброзом диска и фиксацией соответствующего отдела позвоночника. Образованием хрящевых узлов объясняют утолщение тела позвонка при травматическом спондилите. На рентгенограммах они распознаются по склерозирован-ному третьему контуру поверхности тела позвонка.
Проникновение ткани одного пораженного диска в тела смежных позвонков при нечеткости границ соответствующих костных дефектов может имитировать картину туберкулезного спондилита — псевдоспондилитическая грыжа диска (Guerundon С. et al, 1964). От грыжи Шморля следует также отличать уплотнения псевдоинфекционного генеза (Williams J.L. et al., 1968), когда в замыкающей пластинке через 1-2 месяца после начала болей появляется участочек деминерализации, в котором затем возникает склероз, захватывающий большую часть тела позвонка. Такие уплотнения выявлялись иногда после дискэктомии и при болезни Бехтерева. Грыжи Шморля в передних отделах тел позвонков иногда отторгают его секвестр (см.рис. 2.18а), определяемый на снимке как треугольная тень. Ровные края, а порою и реактивные уплотнения на скошенном теле позвонка позволяют отличить эту тень от тени травматического секвестра (Lamb D.W., 1954; Косинская Р.С., I960; Ру-башева А.Е., 1967; Попелянский Я.Ю. и соавт., 1966; Ша-ков И.И., 1966; Borics J., Duclos Н., 1972). О возможном клиническом значении этих образований см. ниже. Хотя это и не травматический секвестр, о его отношении к травме см. гл. «Этиология».
Хрящевые узлы дисков — грыжи диска — это передние, задние, задне-боковые грыжи с выпадением студенистого ядра через дистрофически измененное или травматически поврежденное фиброзное кольцо. Соотношение частот боковых и срединных грыж — 1:2 (МоделкинА.П., 1979). В выпавшей массе студенистого ядра клетки пролиферируют и заполняют позвоночный канал и межпозвонковое отверстие, обусловливая картину корешковой компрессии. Ткани, окружающие узел, склерозированы, в них впаяны нервы, по направлению к ним пролиферируют сосуды. При постепенном развитии узлы проходят фазы формирования, фиксации и обратного развития.
Хотя сам диск рентгеноневидим, диагноз его грыжи довольно прост в тех случаях, когда имеется спондилографи-ческая триада Вагг'а (1947): уплощение диска, сколиоз и сглаженность лордоза на уровне пораженного позвоночного сегмента. Однако такая полная картина, по крайней мере на поясничном уровне, встречается не чаще, чем у 15% больных (Arseni С, Simionescu М., 1973). Применение функциональных проб (см. ниже) делает спондилографическое исследование более информативным. Но и на обычных обзорных рентгенограммах имеется ряд существенных дополнительных признаков остеохондроза и грыжи диска.
Рентгенографически при грыже диска обнаруживается иногда заострение заднего нижнего угла краниально расположенного тела позвонка. Позже, когда развивается «остеофит» — экзостоз, иногда формируется контурирующий с краниальной стороны выпавшего диска (рис. 2.17). Экзостоз простирается на 1/3-1/2 всей массы узла в межпозвонковое отверстие. Закругленный в виде выемки нижний контур такого «остеофита» моделирует верхний край грыжи (KovacsA., 1950; Hadley L., 1951; Баранов Л.И., 1964, 1968). Другой рентгенологический симптом задней грыжи — ос-теопороз задне-нижнего угла тела позвонка, испытывающего воздействие со стороны выпавшего диска (Schnitzer G., 1961). Уплощение диска на рентгенограмме зависит от величины выпавшей массы. Обызвествление выпавшей массы диска — это был, пожалуй, до внедрения ЯМР единственный прямой спондилографический симптом грыжи диска, но встречается он весьма редко (Knutsson F., 1942, 1944; Гей-нисманЯ.И., 1953).
Что касается уплотнения при спондилезе, то А.А.Лем-берг (1966) с помощью буккиграфии и гисторентгенографии подтвердил относительную сохранность межпозвонковых
Глава П. Некоторые сведения по анатомии и лучевой диагностике норм, и дистроф. пораженного позвоночника
|
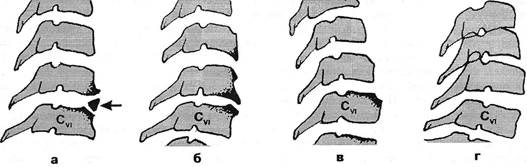
Рис. 2.18. Симптом скошенности тела позвонка. Варианты: а — обызвествление выпяченной вперед части фиброзного кольца (горизонтальная стрелка); утолщение противолежащих замыкающих пластинок на этом уровне наиболее выражено в области скошенности; б — скошенность верхнего края тела Cvi параллельна нижней линии «клюва» тела вышележащего позвонка — скошенность моделируется вышележащим «клювом»; в — хрящевой узел передней части тела Cvi —скошенность в виде ступеньки; г — врожденный блок тел Qn-iv, подвывих в суставе Ctv-v, на теле недоразвитого позвонка Сц «скошенность» в виде ступеньки, но без утолщения замыкающих пластинок — недоразвитие лимбуса.
щелей, но лишь на первых этапах развития спондилеза. В последующем уплотняются противолежащие замыкающие пластинки, значительно увеличиваются губовидные разрастания передних отделов тел позвонков, соответственно месту прикрепления передней продольной связки. Источником этих разрастаний являются не только костеобра-зующие элементы позвонка, но и трансформационная ос-сификация периферических участков смещенного дистрофически измененного диска. Участки эти в 71 % обызвеств-ляются (Rathke К, 1932). Реже (в 6,5%) происходит обызвествление пульпозного ядра. В 1958 г. H.Luschka описал ме-лоподобные включения в студенистом ядре. На рентгенограммах этих ядер находят расплывчатые затемнения, которые R.Beneke (1897) оценил как обызвествления. H.Schmorl (1951) стал различать первичные (дистрофического, отнюдь не травматического генеза) и вторичные (например, при туберкулезе) обызвествления. H.Heldt (1934), обобщив литературные материалы, писал о хронически-ревматических обызвествлениях. Эти процессы в области студенистого ядра и фиброзного кольца особенно характерны для пожилых (Rathke К, 1932). Возможность обызвествлений диска у детей паталогоанатомы отрицают, а рентгенологи их выявляли в качестве исключительного раритета (Рейнберг С.А., 1964). В случае распространенного кальциноза пульпозных ядер следует заподозрить алкаптонурический охроноз (см. ниже). Нередко рентгенологически выявляются признаки обызвествления подвздошно-поясничной связки. Мы выявляли их иногда и на трупах. При анализе 2834 рентгенограмм Л.А.Кадырова обнаружила изменения пояснично-подвздошных связок в 5,5%, чаще среди женщин. Определялось усиление тени в местах прикрепления к верхней задней ости подвздошной кости, неравномерные утолщения и обызвествления. Лишь в 31 наблюдении более молодых пациентов эти изменения были связаны с ревматическими поражениями позвоночника ив 15% — с болезнью Бехтерева (известна общая тенденция к окостенению связочной ткани при коллагенозах).
С внедрением MP-томографии стала возможной визуализация грыжевых секвестров и утолщений желтой связки (ModicM.etal, 1984).
Итак, прямые спондилографические признаки остеохондроза встречаются редко, косвенные же можно схематичес-
ки определить так: 1) локальное изменение конфигурации ПДС, а на снимках с функциональными пробами — сдвиг смежных позвонков; 2) уменьшение высоты межпозвонкового пространства; 3) утолщение, неровность и горизонтальные разрастания замыкающих пластинок, иногда в форме краниального контурирующего остеофита; 4) иногда остео-пороз задне-нижнего угла над пораженным диском.
При MP-томографии в 11% находят признаки жировой дегенерации в телах позвонков (Холин А.В. и соавт., 1994).
Нами (1962) обращено внимание на часто встречающийся симптом шейного остеохондроза, выявляемый на боковых рентгенограммах, — скошенность тела позвонка в области передней части краевой каемки. В этом случае на снимках выявляется пологий или крутой спуск линии верхней замыкающей пластинки. Среди больных шейным остеохондрозом этот симптом был отмечен нами в 17%, а затем С.С.Ши-фриным (1965) - в 20%, И.И.Камаловым (1989) - в 17%, причем этот автор придает скошенности большее диагностическое значение, чем уплощению диска. Примерно у 25% среди больных с этим симптомом мы наблюдали скошенность тела смежного позвонка. Линии проекций замыкающих пластинок, расходясь под углом, как бы охватывают находящуюся между ними часть выпяченного вперед диска. Генез этого симптома становится особенно ясным в тех случаях, когда имеется обызвествление передней части фиброзного кольца (рис. 2.18). Как следует из приведенных схем, «стертость» тела позвонка, его скошенность формируется, «моделируется» выпяченным вперед диском. Выраженность утолщения в области деформации замыкающей пластинки косвенно указывает на интенсивность и продолжительность статических и динамических нагрузок, способствующих возникновению процесса. Если к периоду обследования позвоночный сегмент уже обездвижен фиброзом диска, костными спайками и пр., феномен скошенности служит свидетельством истории развития данной формы патологии диска.
Несколько сходные со скошенностью рентгенологические картины могут наблюдаться при расположенном в переднем отделе хрящевом узле тела позвонка (рис. 2.18 в) и при недоразвитии краевой каемки (рис. 2.18 г).
Некоторые авторы высказывались в пользу единого патогенеза при всех формах дистрофического изменения и по-
Ортопедическая неврология. Синдромология
ражения позвоночника (Тагер И.Л., 1949; Morton D., 1951; Aufdermauer М., I960; Иргер И.М. и соавт., 1963). Чем глубже развивается процесс при остеохондрозе, тем в большей степени присоединяются признаки спондилеза: «клювы», «усики», вовлечение соседних сегментов. При далеко зашедшем спондилезе в отдельных сегментах возникает уплощение диска и утолщение замыкающих пластинок, т.е. формально признаки остеохондроза. Итогом репаративного процесса является фиброз диска, приводящий к обездвиженности данного позвоночного сегмента. На поясничном уровне такая дифференциация возможна чаще. Однако в клиническом плане важно то, что при спондилезе на одном уровне (с соответствующей фиксацией позвоночного сегмента) соседние диски нагружаются в большей степени. В таких условиях создаются возможности для остеохондроза в указанном соседнем диске, а также для возникновения хрящевого узла. В отдельных случаях у больных остеохондрозом обнаруживается на рентгенограммах обызвествление диска, чаще в грудном и шейном отделах (Sigman С, Silverstein С, 1962), находят также полоски обызвествления не передней, а задней продольной связки (или паутинной оболочки — оссифицирующий арахноидит). Эти изменения по признаку оссифицирования близки к спондилезу, но сочетаются, как упомянуто, с остеохондрозом (Семенова-Тян-Шанская В.В., Сидорова Т.Г., 1973). Своеобразным вариантом спондилеза считают и фиксирующий лигаментоз Форе-стье (ForestierJ., Rotes-GuerolJ., 1950), пластинчатое обызвествление передней продольной связки, соседствующей с интактными позвонками и дисками.
Таким образом, существует взаимное переплетение всех трех процессов: спондилеза, остеохондроза и хрящевых узлов. Клиницисты нередко объединяют все три формы термином «остеохондроз» в широком смысле слова. Это оправдано при наличии клинических проявлений со стороны больного ПДС. При отсутствии основного элемента данной триады — самого остеохондроза подобное определение не оправдано.
На практике важно определить отношение выпяченной массы к позвоночному каналу, к прилегающим к задней продольной связке оболочкам спинного мозга, к корешку, ее величину. F.Bucheit et al. (1975) с помощью специальных контрастных методик выделили топографические формы грыжи диска с ретрокорпоральными секвестрами. Фрагменты могут располагаться пре- и ретролигаментарно, легко мигрируя вниз, реже вверх и располагаясь либо впереди корешка, либо позади него, преламинарно.
По мере развития дистрофического процесса величина грыжи увеличивается, все более и более угрожая указанным структурам. Отсюда стремление клиницистов определить стадии грыжевого процесса с учетом величины грыжи и степени вовлечения связок, оболочек и корешков. Наиболее четко классифицируют I стадию выпячивания — протрузии при сохранном фиброзном кольце и II стадию выпадения — пролапса, собственно грыжи, когда мякотное ядро выпадает через дефект этого кольца (Friberg S., 1941). W.Duncan, T.Hoen (1942) предложили рассматривать следующую,
III стадию полного выпадения секвестров с фиброзной фиксацией к ним корешков.
G.Schmorl и H.Junghans (1957) различали следующие виды пролапса диска: пендулирующий, способный к вправлению; фиксированный за счет спаек; инкарцерированный, выпавший за пределы диска, но сохранивший связь с основной массой студенистого ядра — без спаек; свободный, секвестрированный. Некоторые хирурги пользуются понятием секвестра грыжи диска для обозначения неотделившейся части грыжи и потерявшей прямую связь с фиброзным кольцом. Они применяют термин «секвестрированная протру-зия», т.е. секвестр внутри фиброзного кольца (Луцик А.Я., 1994). Применение термина в такой интерпретации по-своему оправдано, когда подобный секвестр ущемляется в трещине фиброзного кольца при мануальной терапии.
Различают и изолированную резорбцию диска, характеризующуюся его уплощением, наличием вакуумов в нем, сморщиванием желтой связки на данном уровне, отсутствием реактивных уплотнений тел позвонков и наличием спаек, выпотеванием фибрина, уменьшением венозного рисунка со стазом в корешках (Williams Р.С., 1932). Картина ЯМР характеризуется потерей сигналов в Ti (темный диск), а позже — вокругдисковым просветлением до половины канала в Т2 (Crock К, 1990).
В литературе наиболее принята классификация стадий по L.Armstrong (1952). Автор обобщил изложенные выше представления о стадийности процесса.
I стадия. Начальные дистрофические изменения в студе
нистом ядре и задней части фиброзного кольца, которое на
бухает, выпячивается по направлению к позвоночному ка
налу, раздражая рецепторы задней продольной связки
и твердой мозговой оболочки. Появляются боли в спине1.
II стадия. Смещенное пульпозное ядро располагается
в выпятившейся части фиброзного кольца, через дефект ко
торого она выпадает, — грыжа диска. В этой стадии Э.И.Ра-
удам (1965), Р.И.Паймре (1966, 1973) различали подстадию
А с подсвязочным расположением грыжи через прорванную
заднюю продольную связку, а в редких случаях — и подста
дию В, когда диск перфорирует твердую мозговую оболочку,
попадая в надпаутинное пространство. Для второй стадии
клинически характерно появление корешковых симптомов
и, нередко, грубых антальгических компонентов вертеб-
рального синдрома.
III стадия. Дегенерация пролабированного диска, воз
можная как подсвязочно, так и в эпидуральном пространст
ве за пределами перфорированной задней продольной связ
ки. Начинается рассасывание или обызвествление частей
диска, его фиброз. В области разрыва задней продольной
связки могут образоваться костные разрастания («остеофи
ты»). Выпадение секвестров часто вызывает рубцово-спаеч-
ный асептический эпидурит. Непосредственное давление на
корешок уменьшается, и течение болезни приобретает хро
нический характер. Будучи «идеальным показанием» для
оперативного вмешательства (Tilscher В., Hannad L., 1990),
секвестр лучше всего выявляется компьютерной или МР-
томографией.
1 Некоторые нейрохирурги различают описываемое выпячивание как протрузию локальную, в отличие от «диффузного» выбухания диска над поверхностью тел позвонков (т.е. в отличие от одного из вариантов «негрыжевого остеохондроза» по Рутенбургу М.Д., 1973). Иногда диск, кажущийся нормальным, при его осмотре во время операции все же размягчен и обнаруживает протрузию, когда больной меняет положение тела («скрытый диск» по Dandy W, 1941). Корешок при этом нередко спаян с задними отделами диска. Возникающие при этом разрывы задних отделов фиброзного кольца называют «простыми задними разрывами» (Fernstrom U., 1960).
Глава П. Некоторые сведения по анатомии и лучевой диагностике норм, и дистроф. пораженного позвоночника
Предпринимались попытки более детальной классификации, казалось бы, весьма остроумные и логически оправданные. P.Hanraets (1969) выделил выпячивание одного лишь фиброзного кольца и кольца вместе со студенистым ядром, A.Steindler (1947) — подвижную и ущемленную грыжу, Б.Л.Дубнов (1967) — эластичную и секвестрированную протрузию, а также пролапс секвестра. Однако берет верх стремление к простоте, поэтому в практике пользуются классификацией Армстронга. Наиболее простая классификация дисковой грыжи представлена в главе «Классификация» руководства «The Pediatric Spine, N.Y., 1994, v. 2»: 1) протрузия, 2) пролапс сублигаментозный, 3) пролапс транслигаментозный, 4) пролапс с секвестром диска.
Поскольку самым подвижным в поясничном отделе является IV сегмент (область самого высокого диска), здесь наиболее часто начинается дистрофическое поражение. Так, поданным Р.И.Паймре (1973), среди 1100 оперированных поражение пресакрального (V) диска выявлено в 39%, а IV поясничного диска — в 48%. Частое поражение пресакрального диска, по мнению G.Fletcher (1947), определяется несоответствием сагиттального диаметра тела V позвонка и диаметра тела первого крестцового позвонка.
Дата добавления: 2015-04-07; просмотров: 2026;
