Перша медична допомога при гострих порушеннях дихання
Найчастішими причинами зупинки дихання в умовах бойової обстановки є:
– пошкодження центральних механізмів регуляції дихання: травми головного та спинного мозку, крововилив у мозок, ураження електричним струмом, вплив отруйних речовин тощо;
– перебування в місцях з низьким вмістом кисню в повітрі;
– порушення прохідності дихальних шляхів: западання кореня язика або нижньої щелепи (у поранених з втратою свідомості); потрапляння чужорідних тіл до ротової порожнини, трахеї, бронхів, регургітація вмісту шлунку до дихальних шляхів тощо;
– пошкодження грудної клітки та легень: травми та вогнепальні поранення грудної клітки, потрапляння повітря або кровотеча у плевральну порожнину, забій легень тощо.
Ознаки розладу дихання:
– зупинка дихання (апноє): відсутність дихальних рухів грудної клітки та діафрагми, дихальних шумів та руху повітря; зростаюча синюшність (ціаноз) обличчя.
– задишка; прискорене, поверхневе або навпаки уповільнене дихання (5-8 дихальних рухів за хвилину); ядуха, психомоторне збудження або сплутаність свідомості.
3.1.1. Алгоритм надання першої медичної допомоги при порушеннях дихання
1. Оцінюється загальний стан потерпілого (розд. 2). Якщо потерпілий непритомний та лежить обличчям вниз (на грудях, боку) його необхідно обережно перевернути на спину та розмістити на твердій поверхні (рис. 3.1):
а). Розпрямити потерпілому ноги. Найближчу руку пораненого випрямити біля його голови, таку ж процедуру повторити для другої руки.
б). Встати на коліна біля потерпілого на рівні його плеч. Покласти руку за його голову та шию для підтримки, а другою взяти потерпілого за плече.
в). Повернути потерпілого таким чином, щоб його голова, шия та спина знаходились на одному рівні.
г). Розташувати руки потерпілого уздовж тіла та розпрямити його ноги.
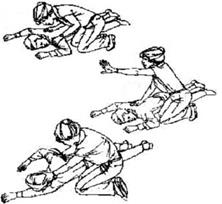
Рис. 3.1. Перевертання потерпілого на спину
2. Відновлення прохідності дихальних шляхів.
Причинами закупорки дихальних шляхів у потерпілого, який знаходиться у непритомному стані можуть бути чужорідні тіла у гортані (слиз, кров, уламки кісток, земля тощо) або западання кореня язика і нижньої щелепи внаслідок розслаблення всіх м’язів, що підтримують нижню щелепу (див. рис. 3.2).
Видалення чужорідного тіла з гортані здійснюють так: максимально розгинають голову потерпілого, відкривають рот, серветкою витягають язик, а вказівним і середнім пальцями (за можливості обгорнуті в бинт) очищують ротову порожнину та гортань.
Існує і ще один прийом видалення чужорідного тіла з гортані. Хворого повертають обличчям вниз. Лівою рукою захоплюють лоб і закидають голову, а долонею правої руки завдають 3-4 удари в середній зоні між лопатками. Потім потерпілого перевертають на спину, здійснюють пальцеве обстеження порожнини рота і витягують чужорідне тіло.
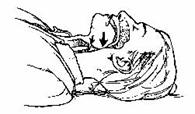
Рис. 3.2. Западання кореня язика
Відновлення прохідності дихальних шляхів при западанні кореня язика і нижньої щелепи здійснюють за допомогою методики Сафара, яка заключається в максимальному розгинанні голови та висуванні нижньої щелепи вперед (рис. 3.3-3.4). Найкращий результат дає поєднання обох прийомів (рис. 3.5). Але необхідно пам’ятати, що у випадку тяжкої травми голови, шиї найбільш безпечним буде застосування прийому висування нижньої щелепи вперед. Перед здійсненням цих процедур необхідно впевнитися, що у ротовій порожнині потерпілого відсутні чужорідні тіла.
Максимальне розгинання голови
Одну руку розташовують на задній поверхні шиї потерпілого, іншу на лобі і здійснюють легке, але енергійне розгинання голови назад. При цьому м’язи дна порожнини рота і, пов’язані з ним, корінь язика та надгортанник натягаються, зміщуються вгору і відкривають вхід в гортань.
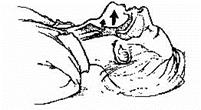
Рис. 3.3. Техніка максимального розгинання голови
Висування нижньої щелепи вперед
Пальці обох рук розташовують у кутах нижньої щелепи. За допомогою великих пальців в ділянці підборіддя нижню щелепу зміщують спочатку вниз, а потім вказівними пальцями, розташованими на кутах щелепи, висувають вперед так, щоб зуби нижньої щелепи були попереду верхніх різців.

Рис. 3.4. Техніка висування нижньої щелепи вперед
Поєднана методика
Одну руку розташовують на лобі і здійснюють легке, але енергійне розгинання голови назад. Кінчики пальців іншої руки поміщають під нижню щелепу та висувають її вперед.
Рис. 3.5. Техніка поєднаної методики
Після виконання вищевказаних процедур протягом 3-5 с необхідно (рис. 3.6):
– оцінити рухи грудної клітини (вдих, видих);
– перевірити наявність дихання над ротом і ніздрями потерпілого (його шум або рух повітря).

Рис. 3.6. Визначення ознак самостійного дихання
При відсутності ознак самостійного дихання необхідно провести штучне дихання.
Якщо постраждалий в свідомості, але не може самостійно відкашлятись та його дихання утруднене, то необхідно (прийом Гемліха, рис 3.7):
– стати за потерпілим та обхопити його навколо талії;
– кулак однієї руки захватити іншою. При цьому великий палець першої руки повинен знаходиться на черевній порожнині між пупком та мечоподібним відростком потерпілого;
– різким рухом здавити руками черевну порожнину у напрямку назад та вверх (кожний товчок повинен бути окремим рухом).
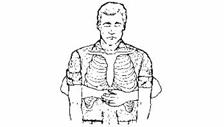

Рис. 3.7. Прийом Гемліха
3. Штучне дихання.
Існують декілька методів штучного дихання, найбільш ефективними з яких вважаються "рот-в-рот" та "рот-в-ніс".
Метод штучного дихання "рот-в-рот"
а). Одну руку кладуть на лоб потерпілого та стискують його ніздрі великим та вказівним пальцями. Цією ж рукою розгинають голову назад з метою відкриття дихальних шляхів. Кінчики пальців іншої руки поміщають під нижню щелепу та висувають її вперед (рис. 3.8).
б). Роблять глибокий вдих та щільно притуляють рот до рота потерпілого.
в). Здійснюють повний видих в рот потерпілому, одночасно спостерігаючи за рухами грудної клітки. Якщо рухи грудної клітини відсутні то необхідно:
– перевірити правильність виконання заходів з відновлення прохідності дихальних шляхів та герметичність закриття рота та носа потерпілого;
– здійснити повторний видих повітря в рот потерпілому; при відсутності рухів грудної клітки – заходи щодо усунення обструкції верхніх дихальних шляхів (розд. 3.1.4.);
г). Після появи рухів грудної клітки потерпілого необхідно визначити його пульс (на сонній артерії, розд. 2), при цьому треба постійно підтримувати другою рукою голову потерпілого в розігнутому стані.
При наявності пульсу і дихання штучне дихання припиняють. При наявності пульсу і відсутності дихання його продовжують; при відсутності пульсу здійснюють непрямий масаж серця.
Штучне дихання виконується із розрахунку один вдих кожні 5 с (12 вдихів за хвилину) з перевіркою наявності пульсу кожні 12 вдихів, при цьому час на визначення пульсу не повинен перевищувати 5 с.

Рис. 3.8. Метод штучного дихання "рот-в-рот"
Метод штучного дихання "рот-в-ніс"
Цей метод використовується у випадку травми нижньої щелепи, порушення герметичності ротової порожнини, спазмі щелеп та інших станах, які перешкоджають проведенню штучного дихання методом "рот-в-рот".
Метод штучного дихання "рот-в-рот" з використанням повітроводу
Особливість даного методу полягає лише в тому, що для запобігання западанню язика та створення більшої герметичності в ротовій порожнині потерпілого використовують повітропровід, який являє собою S-подібну гумову трубку з круглим щитком посередині. Повітропровід вводять між зубами спочатку випуклою стороною донизу, а потім повертають цією стороною догори і просувають вздовж язика аж до кореня (рис. 3.9). При цьому язик притискається трубкою повітроводу до дна порожнини рота. Всі наступні етапи штучного дихання ідентичні розглянутим вище.
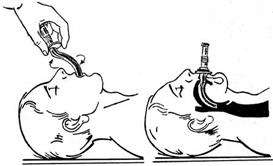
Рис. 3.9. Введення повітропроводу
Дата добавления: 2016-06-24; просмотров: 1444;
