Салыстырмалы диагностикасы. Көкірек безінің қатерлі ісіктері, жалған гинекомастия, сонымен қатар гинекомастияның себептері анықталады.
Көкірек безінің қатерлі ісіктері, жалған гинекомастия, сонымен қатар гинекомастияның себептері анықталады.
Емі
· Неонатальды және пубертатты гинекомастия арнайы емді қажет етпейді және өздігінен жазылады.
· Патологиялық гинекомастия оны тудырған түрткіні жойғаннан кейін ликвидациялануы мүмкін (дәрілік препаратты қабылдауды тоқтату, негізгі сырқаттың компенсациясы және т.б).
· Айқын, тұрақты сақталатын гинекомастия косметикалық мәселелер мен көкірек безі ұштарының тітіркенуіне байланысты емді қажет етеді. Мұндай жағдайда консервативті ем тиімсіз болғандықтан (тамоксифен, кломифен, даназол) мастэктомия орындалады. Хирургиялық ем әсіресе, Клайнфельтер синдромында көкірек безінің қатерлі ісігінің даму қаупі өте жоғары болғандықтан өте қажетті.
Болжамы
Неонатальды және пубертатты түрлерінде болжамы — қолайлы. Соңғы жағдайда гинекомастия науқастардың 75%-да 2 жыл ішінде кері дамиды. Патологиялық гинекомастияның болжамы оны тудырған тұрақты (бауыр циррозы) және тұрақсыз (наркомания, дәрілік заттар) дамитын себептеріне тәуелді.
7 БӨЛІМ
ҚАНТТЫ ДИАБЕТ
7.1. ҚАНТТЫ ДИАБЕТТІҢ ЖІКТЕМЕСІ
Қантты диабет (ҚД) — инсулин секрециясының бұзылуы мен/немесе әсерінің төмендеуі нәтижесінде дамитын, гипергликемиямен сипатталатын зат алмасу ауруларының тобы. ҚД кезінде дамитын созылмалы гипергликемия жүрек, қантамырлар, көз, бүйрек және жүйке секілді көптеген мүшелер мен жүйелер жағынан көрініс беретін асқынулармен сипатталады. ҚД-мен жалпы халықтың 5–6%-ы сырқаттанады. Экономикасы алдыңғы қатарлы дамыған елдерде әрбір 10–15 жылда ҚД-мен сырқаттанған науқастар саны 2 есе жоғарылайды. ҚД кезінде орташа өмір сүру уақыты 10–15%-ға төмендейді.
ҚД даму себептері әртүрлі. Басым көп жағдайда ҚД инсулиннің абсолютті тапшылығы кезінде (қантты диабеттің 1 типі — ҚД-1), немесе шеткі тіндердің инсулинге сезімталдығы төмендеуінің ұйқыбездің β-жасушаларының секреторлы дисфункциясымен қосарласуы нәтижесінде дамиды (қантты диабеттің 2 типі — ҚД-2). Кей жағдайларда науқастың ҚД-1 немесе ҚД-2 қатарына жатқызуы көптеген қиындықтар әкеледі, дегенмен күнділікті тәжірибеде ҚД-нің түрін анықтаудан оның компенсация сатысында болуы маңыздырақ. Этиологиялық жіктемеге сүйене отырып ҚД-нің төрт клиникалық классын ажыратуға болады (7.1кесте).
Жиі кездесетін ҚД-1 (7.5 бөлім), ҚД-2 (7.6 бөлім) және гестациялы ҚД (7.9 бөлім) бөлек бөлімдерде талқыланады. Ал басқа ҚД-тің спецификалық түрлері 1% жағдайда кездеседі. ҚД-ның барлық типтерінің ішінде этиологиясы мен патогенезі толығырақ зерттелген ҚД-1 және ҚД-2 болып табылады. ҚД-нің кейбір түрлері моногенді тұқымқуалайтын β-жасушалары қызметінің генетикалық ақаулары әсерінен дамиды. Осыдан, МОDY синдромының (англ. maturity onset diabetes of the young — жастарда дамитын ересектік типті қантты диабет) түрлі аутосомды-доминантты тұқымқуалайтын варианттары ажыратылады, ол өз кезегінде перифериялық тіндердің инсулинге қалыпты сезімталдығына инсулин секрециясының жоғалуымен емес, бұзылуымен сипатталады.
7.1 кесте.Қантты диабеттің жіктемесі
| I. Қантты диабеттің 1 типі (әдетте инсулиннің абсолютті жеткіліксіздігіне әкелетін β-жасушаларының деструкциясы). А. Аутоиммунды B. Идиопатиялық II. Қантты диабеттің 2 типі (салыстырмалы инсулин жеткіліксіздігі негізінен инсулинге резистенттіктен секреторлық ақауға дейін, инсулинге резистенттікпен немесе онсыз) III. Басқа спецификалық типтері |
| А. β-жасушалар қызметінің генетикалық ақаулары В. Инсулин әсеріндегі генетикалық ақаулар С. Ұйқыбездің экзокринді бөлімдерінің аурулары D. Эндокринопатиялар Е. Дәрілік заттар және химикаттармен индуцирленген қант диабеті F. Инфекциялар G. Иммунды диабеттің сирек кездесетін түрлері H. Кейде диабетпен тіркесетін басқа генетикалық синдромдар IV. Гестациялық диабет |
Инсулин рецепторларының мутациясымен байланысты инсулин әсерінің генетикалық ақаулары казуистикалық сирек кездеседі (лепречаунизм, Рабсон-Мандехолл синдромы). β-жасушаларының деструкциясына әкелетін ұйқыбездің экзокринді бөлімінің ауруларында (панкреатит, панкреатэктомия, кистозды фиброз, гемохроматоз), сонымен қатар контроинсулярлы гормондардың артық өндірілуіне әкелетін бірқатар эндокринді ауруларда (акромегалия, Кушинг синдромы) ҚД дамиды. Дәрілік заттар мен химикаттар (вакор, пентамидин, никотин қышқылы, диазоксид және т.б.) әсерінен ҚД сирек дамиды, бірақ инсулинрезистенттілік көрініс берген науқастарда аурудың манифестациясы, декомпенсациясының дамуына үстемдік етеді. Бірқатар инфекциялық аурулар (қызамық, цитомегалия, коксаки- және аденовирусты инфекция) β-жасушаларының деструкциясына әкеледі, сондықтан мұндай науқастарда ҚД-1 иммуногенетикалық маркерлері анықталады. Иммунды диабеттің сирек дамитын түрлеріне «stiff-man»-синдромымен (аутоиммунды неврологиялық ауру) сырқаттанған науқастардағы қантты диабет, инсулин рецепторларына қарсыденелердің әсерінен дамыған қантты диабет жатады. ҚД-нің басқа да түрлері жоғары жиілікпен Даун, Клайнфелтер, Тернер, Вольфрам, Прадер-Вилли және де басқа синдромдар кезінде дамиды.
7.2. КӨМІРСУ АЛМАСУЫНЫҢ КЛИНИКАЛЫҚ
ФИЗИОЛОГИЯЛЫҚ АСПЕКТІЛЕРІ
Инсулин ұйқыбездің Лангерганс аралшықтарындағы β-жасушаларымен өндіріліп, секрецияланады. Сонымен қатар ұйқыбездің Лангерганс аралшықтары глюкагон (α-жасушалары), соматостатин (δ-жасушалары) және панкреатикалық полипептидтер (РР-жасушалары) бөледі. Аралшықтар жасушаларының гормондары өзара байланыста болады: глюкагон қалыпты жағдайда инсулин секрециясын ынталандырады, ал соматостатин инсулин және глюкагон секрециясын тежейді. Инсулин молекуласы екі полипептидті тізбектен тұрады (А-тізбек — 21 амин қышқылы; В-тізбек — 30 амин қышқылы) (7.1сурет). Инсулин синтезі препроинсулиннен басталады, ол өз кезегінде протезалардың әсерінен проинсулинге дейін ыдырайды. Гольджи аппаратының секреторлы гранулаларында проинсулин экзоцитоз үрдісі барысында қанға шығатын инсулинге және С-пептидке дейін ыдырайды (7.2 сурет).
Инсулин секрециясын басты ынталандырушы - глюкоза. Глюкоза деңгейінің жоғарылауына байланысты инсулиннің қанға бөлінуі екі кезеңде жүреді (7.3 сурет). Бірінші, немесе жедел кезең бірнеше минутқа созылып, тағам қабылдау арасында β-жасушаларда жиналған инсулиннің шығуымен аяқталады. Екінші кезең ашқарындағы гликемия қалыпты деңгейге жеткенге дейін жалғасады (3,3–5,5 ммоль/л). Осыған ұқсас β-жасушаларына сульфонилмочевина дәрілері әсер етеді.
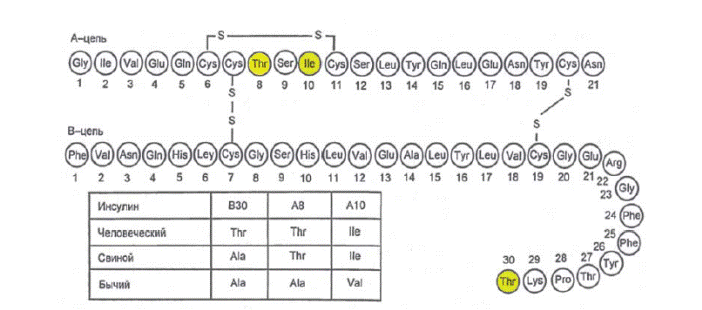
7.1 сурет.Инсулин молекуласының біріншілік құрылымының сызбасы
| 7.1 сурет Человеческий- Адам инсулині Свиной- Шошқа Бычий- Бұқа А-цепь- А-тізбек В-цепь- В-тізбек |
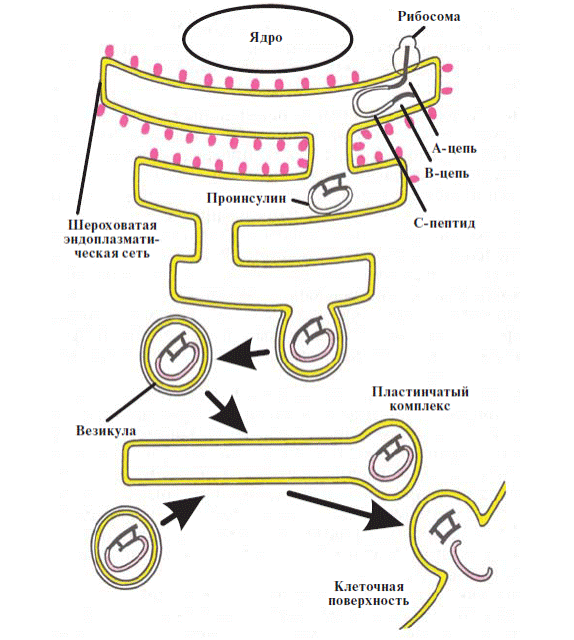
7.2 сурет. Инсулинбиосинтезінің сызбасы
| 7.2 сурет Ядро- ядро Проинсулин- проинсулин Рибосома- рибосома А-цепь- А-тізбек В-цепь- В-тізбек Шероховатая эндоплазматическая сеть- Кедір-бұдыр эндоплазмалық өрім С-пептид- С-пептид Везикула- Везикула Пластинчатый комплекс- Пластинкалы кешен Клеточная поверхность- Жасуша беткейі |
Портальды жүйеде инсулин бауырға жетеді, бауыр- инсулиннің басты нысана мүшесі. Бауырлық рецепторлар секрецияланған инсулиннің жартысымен байланысады. Ал екінші жартысы жүйелік қанайналымға түсіп, бұлшықет пен май тіндеріне барады. Инсулиннің басым бөлігі (80%) бауырда протеолитикалық ыдырауға ұшырайды, ал қалған бөлігі- бүйректе, ал аз ғана бөлігі бұлшықет және май жасушаларында метаболизмге ұшырайды. Қалыпты жағдайда ересек адамның ұйқыбезі тәулігіне 35–50 Бр инсулин бөледі, яғни 1 кг дене массасына 0,6–1,2 Бр инсулин.
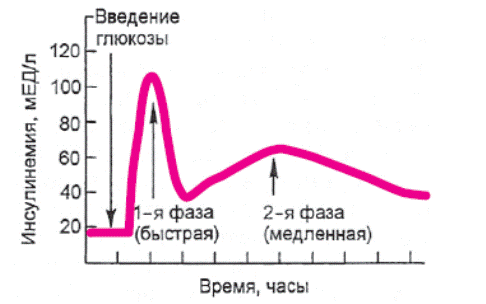
7.3 сурет.Глюкоза әсерінен инсулиннің екі кезеңді бөлінуі
| 7.3 сурет Время, час- Уақыт, сағат 1-я фаза быстрая- 1-ші кезең (жылдам) 2-я фаза медленная-2-ші кезең (баяу) Введение глюкозы- Глюкозаның енуі Инсулинемия мЕД/л- Инсулинемия, мБР/л |
Бұл секреция тағамдық және базальдық болып ажыратылады. Инсулиннің тағамдық секрециясы глюкозаның постпрандиальды (тамақтан кейін) көтерілуіне сәйкес, оның нәтижесінде тағамның гипергликемиялық әсері бейтараптанады. Тағамдық инсулиннің көлемі қабылданған көмірсулар көлеміне сай келеді- шашамен 1–2,5 БР 10–12 г көмірсуға (1 нан бірлігі — НБ). Инсулиннің базальды секрециясы тағам қабылдау арасындағы және ұйқы кезіндегі гликемияның оңтайлы (тұрақты) деңгейі мен анаболизмін қамтамасыз етеді. Базальды инсулин 1 БР/сағ жылдамдықпен секрецияланады, ұзақ физикалық жүктеме немесе ашығуда оның жылдамдығы айтарлықтай төмендейді. Тағамдық инсулин тәулік бойы бөлінетін инсулиннің 50–70%-ын құрайды (7.4 сурет).
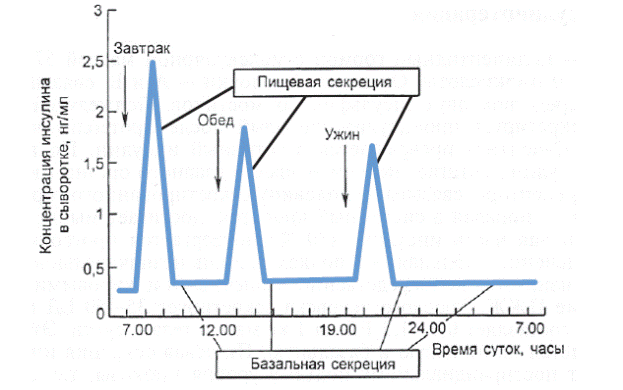
7.4 сурет.Қалыпты жағдайда бөлінетін тәуліктік инсулиннің сызбасы
| 7.4 сурет Базальная секреция- Базальды секреция Время суток, часы- Тәулік уақыты, сағаттар Концентрация инсулина в сыворотке, нг/мл- Сары судағы инсулин концентрациясы, нг/мл Завтрак- Таңғы ас Обед- Түскі ас Ужин- Кешкі ас Пищевая секреция- Тағамдық секреция |
Инсулин секрециясы тек тағамдық ауытқуға ғана емес, тәуліктік ауытқуларға да ұшырайды: инсулинге сұраныс таңертеңгі уақыттарда жоғары болып, тәулік барысында біртіндеп төмендейді. Мысалы, таңғы аста 1 НБ-не 2,0–2,5 БР инсулин, түскі аста — 1,0–1,5 БР, ал кеші асқа — 1,0 БР инсулин бөлінеді. Инсулинге сезімталдықтың мұндай өзгерісі таңғы уақыттарда контринсулярлы гормондар (ең алдымен кортизол) деңгейінің жоғары болуынан, бірақ түннің алғашқы сағаттарында олар ең аз деңгейге дейін төмендейді.
Инсулиннің басты физиологиялық әсері инсулинге тәуелді тіндер мембранасы арқылы глюкозаның тасымалдануын ынталандыру болып табылады. Инсулиннің басты нысана мүшелері- бауыр, бұлшықет және май тіні. Инсулинге тәуелсіз, яғни глюкоза тасымалы инсулиннің қатысуынсыз жүретін тіндерге ең алдымен орталық және шеткері жүйке жүйесі, қантамырлар эндотелийі, қан жасушалары және т.б. жатады. Инсулин бауыр мен бұлшықетте гликоген синтезін, бауыр мен май тінінде майлар синтезін, бауыр, бұлшықет және басқа тіндерде ақуыз алмасуын үстемелейді. Аталған барлық өзгерістер қанда глюкоза мөлшерінің төмендеуіне әкелетін глюкозаның утилизациясына (қорытылуына, ұсталуына) бағытталады. Иинсулиннің физиологиялық антагонисті глюкагон, ол деполардан гликоген мен майлардың шығуын ынталандырады; қалыпты жағдайда глюкагон деңгейі инсулин өндірілуіне қарама-қарсы өзгереді.
Инсулиннің биологиялық әсерлері нысана-жасушаларда орналасқан оның рецепторларымен байланысты. Инсулин рецепторлары төрт субъбірліктен тұратын гликопротеин болып табылады. Қанда инсулин деңгейі жоғарылағанда, төмендеуші регуляция қағидасы бойынша инсулинге сезімтал рецепторлардың саны азайып, жасушалардың инсулинге сезімталдығы төмендейді. Инсулиннің жасушалық рецепторларымен байланысқаннан кейін түзілген кешені жасуша ішіне енеді. Одан кейін инсулин бұлшықет пен май жасушаларының ішінде GLUT-4 деген глюкоза транспортерлері бар жасушаішілік везикулаларды жұмылдырады (мобилизациялайды). Осының нәтижесінде везикулалар жасуша беткейіне шығады, онда GLUT-4 глюкоза енетін кіреберіс саңылау қызметін атқарады. GLUT-4-ке осындай ұқсас әсерді физикалық жүктеме де көрсетеді.
7.3. ҚАНТТЫ ДИАБЕТТІҢ ЗЕРТХАНАЛЫҚ ДИАГНОСТИКАСЫ МЕН КОМПЕНСАЦИЯ КРИТЕРИЙЛЕРІ
ҚД зертханалық диагностикасы қанда глюкоза деңгейін анықтауға негізделеді және диагностика критерийлері ҚД-нің барлық түрлері мен нұсқаларына ортақ (7.2 кесте). Басқа зертханалық зерттеу мәліметтері (глюкозурия деңгейі, гликолизденген гемоглобин деңгейін анықтау) ҚД диагнозын верификациялау мақсатында қолданбауы тиіс. ҚД диагнозы төменде көрсетілген үш критерийдің біреуі екі рет анықталғанда қойылады:
1. ҚД нақты белгілері болғанда (полиурия, полидипсия) және тәулік пен қабылданған тағам уақытына байланыссыз толық капиллярлы қандағы глюкоза деңгейі 11,1 ммоль/л-ден артық болса;
2. Ашқарынға капиллярлы қандағы глюкоза деңгейі 6,1 ммоль/л-дан артық болса;.
3. 75 грамм глюкозаны ( глюкозаға толеранттық сынағы) қабылдаған соң 2 сағаттан кейін капиллярлы қандағы глюкоза деңгейі 11,1 ммоль/л-дан артық болса.
7.2 кесте.Қантты диабетті диагностикалау критерийлері
| Толық қандағы глюкоза деңгейі, ммоль/л | Қан сарысуындағы глюкоза деңгейі, ммоль/л | ||||
| венозды | капиллярлы | венозды | капиллярлы | ||
| Қантты диабет | аш қарынға | ≥ 6,1 | ≥ 6,1 | ≥ 7,0 | ≥ 7,0 |
| 2 сағ. кейін | ≥ 10,0 | ≥ 11,1 | ≥ 11,1 | ≥ 12,2 | |
| Глюкозаға толеранттылық бұзылысы | аш қарынға | < 6,1 | < 6,1 | < 7,0 | < 7,0 |
| 2 сағ. кейін | ≥ 6,7 < 10,0 | ≥ 7,8 < 11,1 | ≥ 7,8 < 11,1 | ≥ 8,9 < 12,2 | |
| Ашқарындағы гликемияның бұзылысы | аш қарынға | ≥ 5,6; < 6,1 | ≥ 5,6; < 6,1 | ≥ 6,1; < 7,0 | ≥ 6,1; < 7,0 |
| 2 сағ. кейін | < 6,7 | < 7,8 | < 7,8 | < 8,9 |
ҚД диагностикасында аса маңызды және ақпаратты сынақ аш қарынға гликемияны анықтау болып табылады (кем дегенде 8 сағат ашығудан кейін). Гликемия деңгейі әдетте толық қан құрамында бағаланады. Кейбір мемлекеттерде қан плазмасындағы глюкоза деңгейі анықталады. Ал глюкозаға толеранттылық сынағыбұл тұрғыда аса маңызды емес (ОГТС; суда ерітілген 75 грамм глюкозаны ішке қабылдаған соң 2 сағаттан кейін ашқарынға глюкоза деңгейі анықталады). Бірақ, ОГТС негізінде глюкозаға толеранттылықтың бұзылуы (ГТБ) диагностикаланады. ГТБ аш қарынға капиллярлы қанда глюкоза мөлшері 6,1 ммоль/л аспаса, глюкоза жүктемесінен 2 сағаттан кейін 7,8 ммоль/л–дан жоғары, бірақ 11,1 ммоль/л-ден төмен болғанда диагностикаланады. Көмірсу алмасуы бұзылысының басқа түріне ашқарынға гликемияның бұзылысы (АҚГБ) жатады. Аш қарынға гликемия бұзылысы кезінде толық капиллярлы қанда аш қарындағы гликемия деңгейі 5,6–6,0 ммоль/л арасында, ал глюкоза жүктемесінен 2 сағаттан кейін 7,8 ммоль/л-ден аспайды. ГТБ мен АҚТБ қазіргі таңда предиабеттерминімен біріктіреледі, бұл науқастардың екі тобында да ҚД-нің манифестациясы және диабеттік макроангиопатияның даму қаупі жоғары болады.
ҚД диагностикасында гликемия деңгейі стандартты зертханалық әдіспен анықталады. Гликемия көрсеткіштерін интерпретациялау барысында аш қарынға венозды қандағы глюкоза деңгейі капиллярлы қандағы глюкоза деңгейіне сәйкес келетінін естен шығармау керек. Тағам қабылдағаннан немесе ОГТС кейін глюкоза деңгейі капиллярлы қанмен салыстырғанда венозды қан құрамында 1,1 ммоль/л төмен болады. Ал қан сарысуында глюкоза мөлшері қанмен салыстырғанда 0,84 ммоль/л-ге жоғары болады. ҚД терапиясының компенсациясы мен адекваттылығын бағалау мақсатында гликемия деңгейі капиллярлы қанда науқастың өзі немесе оның туыстары мен медициналық қызметкерлер көмегімен портативті глюкометрлер арқылы анықталады.
ҚД кез-келген түрінде немесе аздаған глюкозамен жүктеме кезінде біріншілік несепте глюкоза реабсорбциясының табалдырығы жоғарылағанда глюкозурия көрініс береді (9–10 ммоль/л). Глюкозурия көрсеткішін диагноз қоюда қолданбау қажет. Қалыпты жағдайда глюкозурия тек, рафинирленген көмірсулар мен тағамдық жүктемеден кейін ғана кездеседі.
Кетон денелері инсулиннің абсолютті тапшылығы кезінде айтарлықтай артады (ацетон, ацетоацетат,β-гидроксибутират). ҚД-1 декомпенсациясы кезінде айқын кетонурия (зәрге салынатын тест жолақшалары арқылы зерттеледі). Жеңіл (ізді) кетонурия қалыпты жағдайда ересек адамдарда ашыққан кезде немесе көмірсусыз емдәмде көрініс беруі мүмкін.
ҚД түрлерін салыстырмалы диагностикалауда қолданылатын маңызды зертханалық көрсеткіштердің бірі ҚД-2-мен сырқаттанған науқастарда инсулин тапшылығының орнағанын және С-пептид мөлшерін анықтау болып табылады. Қандағы С-пептид деңгейін анықтау арқылы жанама түрде ұйқыбездің β-жасушаларының инсулинсекрециялаушы қызметі жөнінде қорытынды жасауға болады. β-жасушаларында проинсулин өндіріліп, секрециялану алдында одан С-пептид ажырап, қан арнасына инсулинмен бірдей мөлшерде түседі. Инсулиннің 50%-ы бауырда байланысып, шеткі қанда жартылай ыдырау уақыты 4 мин құрайды. С-пептид қаннан бауырға бармайды және жартылай өмір сүру ұзақтығы 30 мин шамасында. Сонымен қатар, ол шеткі рецепторлармен байланыспайды, сондықтан С-пептид деңгейін анықтау инсулярлы аппараттың қызметін бағалауда сенімді сынама болып табылады. С-пептид деңгейін зерттеу ынталандырушы сынамалар көрінісінде ақпаратты (тағам қабылдағаннан кейін немесе глюкагон енгізгеннен кейін). ҚД-нің айқын декомпенсациясы көрінісінде жүргізілген сынама ақпаратсыз, себебі айқын гипергликемия β-жасушаларына уытты әсер етеді (глюкозаның уытты әсері). Инсулинмен ем жүргізу бастапқы бірнеше күндерде сынама нәтижесіне еш әсер етпейді.
ҚД-тің кез-келген типін емдеудегі басты мақсат, оның кеш асқынуларының алдын-алу болып табылады. Оған арнайы параметрлер бойынша тұрақты компенсация барысында қол жеткізуге болады (7.3 кесте). ҚД кезінде көмірсу алмасуының компенсациялану сапасының басты критериі гликолизденген гемоглобин (HbA1c) деңгейін анықтау болып табылады. Гликолизденген гемоглобин дегеніміз - глюкозамен коваленттсіз байланысқан гемоглобин. Эритроциттерге глюкоза инсулинге тәуелсіз енеді және гемоглобиннің гликолизденуі қайтымсыз үрдіс болып , ал оның дәрежесі 120 күн бойы байланысқан глюкоза концентрациясына тура пропорционалды болады. Гемоглобиннің аз бөлігі қалыпты жағдайда да гликолизденеді, ал ҚД кезінде оның мөлшері едәуіржоғарылайды. HbA1c деңгейі үнемі ауытқып тұратын глюкоза деңгейімен салыстырғанда соңғы 3–4 айдағы гликемия деңгейін көрсетеді. Осындай интервалда ҚД компенсациясын бағалау мақсатында HbA1c деңгейін анықтау ұсынылады.
Созылмалы гипергликемия ҚД даму қаупін және кеш асқынуларының үдемелі дамуына әсер ететін жалғыз түрткі болып табылмайды. Осыған орай, ҚД-нің компенсациясын бағалау кешенді зертханалық және аспаптық зерттеу әдістеріне негізделеді (7.3 кесте). Көмірсу алмасуын сипаттайтын көрсеткіштерден басқа, артериялық қан қысымының деңгейі мен қанның липидті спектрін анықтауға аса мән беріледі.
7.3 кесте.Қантты диабеттің компенсация критерийлері
| Көрсеткіш | Мәні |
| HbA1c | < 7 % |
| Аш қарынға капиллярлы қандағы гликемия деңгейі | 5,0–7,2 ммоль/л |
| Тағам қабылдаған соң 2 сағаттан кейін капиллярлы қандағы гликемия деңгейі | < 1 0 ммоль/л |
| Систолалық артериялық қан қысымы | < 130 ммHg |
| Диастолалық артериялық қан қысымы | < 80 ммHg |
| Тығыздығы төмен липопротеиндер деңгейі | < 2,6 ммоль/л |
| Триглицеридтер деңгейі | < 1,7 ммоль/л |
| Жоғары тығыздықты липопротеиндер деңгейі | > 1,1 ммоль/л |
Жоғарыда келтірілген компенсация критерийлерінен басқа, ҚД емінің мақсатына жету үшін жоспар әр жағдайда жеке жүргізілуі керек. ҚД-нің кеш асқынуларының дамуы мен оның үдеуі (әсіресе, микроангиопатия) сырқаттың ұзақтығы артқан сайын жоғарылай береді. Сонымен, егер балалар мен жас науқастарда диабеттің бірнеше онжылдарға созылатыны ескерілер болса, гликемияның оңтайлы көрсеткішіне қалайда қол жеткізу қажет, ал ҚД егде немесе қарттық жаста басталған науқастарда гипогликемияның даму қаупін арттыратын қатаң эугликемиялық компенсация барлық уақытта лайықты емес.
7.4. ИНСУЛИН ДӘРІЛЕРІ
МЕН ИНСУЛИНДІК ТЕРАПИЯ
Инсулин дәрілері ҚД-1-мен сырқаттанған науқастарға өмірлік қажет; сонымен қатар оны ҚД-2-мен сырқаттанған науқастардың 40%-ы қабылдайды. ҚД кезінде инсулинді терапияны тағайындаудың жалпы көрсеткіштері:
1. Қантты диабеттің 1 типі
2. Панкреатэктомия
3. Кетоацидоздық және гиперосмолярлы кома
4. Қантты диабеттің 2 типі:
— инсулин тапшылығының айқын белгілері: дене массасының үдемелі төмендеуі, кетоз және айқын гипергликемия;
— көлемді хирургиялық араласулар;
— жедел макроваскулярлы асқынулар (инсульт, миокард инфаркты, гангрена және т.б.) және көмірсу алмасуының декомпенсациясымен жүретін ауыр инфекциялық аурулар;
— аш қарындағы гликемия деңгейі 15–18 ммоль/л асқанда;
— әртүрлі таблеткадағы қант деңгейін түсіретін дәрілерді жоғары дозада қабылдауына қарамастан тұрақты компенсацияның болмауы;
— ҚД-нің кеш асқынуларының ауыр сатылары (ауыр полинейропатия және ретинопатия, созылмалы бүйрек жеткіліксіздігі);
5. Диетотерапия көмегімен гестациялы ҚД компенсациясына қол жеткізе алмау.
Шығу тегіне қарай инсулин дәрілері үш топқа жіктеледі:
• жануартекті инсулин (шошқа);
• адам инсулині (жартылай синтетикалық, гендік-инженерлі);
• инсулин туындылары (аналогтары) (лизпро, аспарт, гларгин, детемир).
Адам инсулиндерін өндіру технологиясының үдеуіне байланысты соңғы уақытта шошқа инсулинін қолдану күрт төмендеді (адам инсулинінен бір амин қышқылымен ғана ерекшеленеді). Шошқа инсулинін жартылай синтездеу әдісі арқылы адам инсулинін өндіру үшін қолдануға болады, ол бір амин қышқылының орнын ауыстыру арқылы жүзеге асырылады. Гендік-инженерлі адам инсулині жоғары сапасымен ерекшеленеді. Оны алу үшін инсулин синтезіне жауапты адам геномының бір бөлігін E.coli немесе саңырауқұлақтар геномымен байланыстырады, нәтижесінде соңғысы адам инсулинін өндіруді бастайды. Инсулин туындыларын (аналогтарын) амин қышқылының орындарын ауыстыру арқылы алу, фармакокинетикасы белгіленген және қолайлы дәрілерді өндіруді көздеген болатын. Демек, лизпро (Хумалог) инсулині ультрақысқа әсер ететін инсулиннің туындысы болып табылады, сондықтан оның қант деңгейін түсіретін әсері егуден соң 15 минуттан кейін басталады. Гларгин инсулинінің (Лантус) туындысы керісінше тәулік бойына созылатын әсерінің ұзақтығымен сипатталады, сонымен қатар дәрі кинетикасының ерекшелігі қан сарысуында айқын концентрация шыңдарының болмауында. Қазіргі таңда қолданылып жүрген инсулин дәрілері мен оның туындылары 100 Бр/мл концентрацияда шығарылады. Әсер ету ұзақтығына қарай инсулиндерді 4 топқа бөледі (7.4 кесте):
7.4 кесте.Инсулин дәрілері мен оның туындыларының фармакокинетикасы
| Инсулин | Препарат | Әсерінің басталу уақыты | Әсер ету шыңы | Әсер ету ұзақтығы | |
| Ультрақысқа әсерлі | ЛизПро (Хумалог) | 15 мин | 0,5–2 сағ | 3–4 сағ | |
| Аспарт (Новорапид) | |||||
| Қысқа әсерлі | Актрапид HM | 30 мин | 1–3 сағ | 6–8 сағ | |
| Хумулин R | |||||
| Инсуман Рапид | |||||
| Әсер ету ұзақтығы орташа | Протафан HM | 1,5 сағ | 4–12 сағ | 24 сағ | |
| Хумулин NPH | 1 сағ | 2–8 сағ | 18–20 сағ | ||
| Инсуман Базал | 1 сағ | 3–4 сағ | 11 – 20 сағ | ||
| Ұзақ әсерлі | Гларгин (Лантус) | 1 сағ | 24 сағ | ||
| Детемир (Левемир) | 3–4 сағ | 24 сағ | |||
1. Ультрақысқа әсерлі (лизпро, аспарт).
2. Қысқа әсерлі (адамның қарапайым инсулині).
3. Әсер етуі орташа (бейтарап Хагедорн протаминіндегі инсулиндер).
4. Ұзақ әсерлі (гларгин, детемир).
5. Әсер ету ұзақтығы әртүрлі инсулин қоспалары (Новомикс-30, Хумулин-М3, Хумалог-Микс-25).
Ультрақысқа әсерлі инсулиндер [лизпро (Хумалог), аспарт (Новорапид)] инсулин туындылары болып табылады. Бұл дәрілердің артықшылығы егуден кейін қант деңгейін төмендететін әсерінің жылдам (15 минуттан кейін) болуында, бұл егуді тамақтың алдында немесе бірден тамақтан кейін орындауға мүмкіндік береді және әсерінің қысқалығы (3 сағаттан аз) гипогликемияның даму қаупін төмендетеді. Қысқа мерзімді дәрілер (қарапайым инсулин, инсулин-реттеуші) 100 Б/мл концентрациядағы инсулині бар ерітінділер. Қарапайым инсулинді егу тамаққа дейін 30 минут ерте жасалынады, әсер ету ұзақтығы 4–6 сағатқа созылады. Ультрақысқа және қысқа әсерлі инсулиндер тері астына, бұлшықетке және көктамырға енгізіледі.
Әсер ету ұзақтығы орташа инсулиндердің ішінде жиі бейтарап Хагедорн протамині (НПХ) қосылған дәрілік заттар қолданылады. НПХ коваленттсіз инсулинді адсорбциялайтын, оның тері асты депосынан сіңірілуін тежейтін ақуыз болып табылады. НПХ инсулинінің әсер ету ұзақтығы шамамен 12 сағаттқа созылады; олар тек тері астына енгізіледі. НПХ инсулині суспензия түрінде болады, сондықтан қарапайым инсулинмен салыстырғанда флаконда ол лайланған секілді, ал ұзақ уақыт тұрған кезде тұнба түзеді, сондықтан егу алдында мұқият араластыру қажет. НПХ инсулинін басқа әсері ұзартылған дәрілік заттармен салыстырғанда кез-келген қатынаста қысқа әсерлі (қарапайым инсулин) инсулинмен араластыруға болады, бұл кезде қоспа компоненттерінің фармакокинетикасы өзгермейді, себебі НПХ қарапайым инсулиннің қосымша көлемімен байланыспайды (7.5 сурет). Протамин сонымен бірге инсулин туындыларының стандартты қоспаларын дайындауда да қолданылады (Новомикс-30, Хумалог-Микс-25).
Ұзақ әсер ететін инсулин дәрілері арасында қазіргі таңда белсенді түрде гларгин(Лантус) және детемир(Левемир) инсулиндерінің туындылары қолданылуда. Бұл дәрілердің НПХ инсулинінен ерекшелігі тері асты депосынан ағзаға біркелкі және ұзақ уақыт түсіп тұруын қамтамасыз етеді. Осыған орай, гларгин уақытқа тәуелсіз тек тәулігіне бір рет енгізіледі.
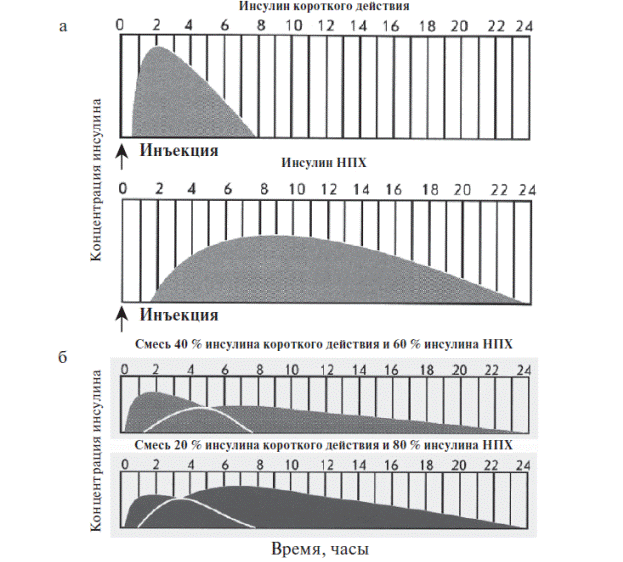
7.5 сурет.Әтүрлі инсулин дәрілерінің фармакококинетикасы:
а) монокомпонентті; б) стандартты инсулин қоспасы
| 7.5 сурет Время, часы- Уақыт, сағаттар Концентрация инсулина- Инсулин концентрациясы Смесь 20% инсулина короткого действия и 80% инсулина НПХ- 20% қысқа әсерлі инсулин мен 80% НПХ инсулинінің қоспасы Смесь 40% инсулина короткого действия и 60% инсулина НПХ- 40% қысқа әсерлі инсулин мен 60% НПХ инсулинінің қоспасы Инъекция- Егу Инсулин НПХ- НПХ инсулині Инсулин короткого действия- Қысқа әсерлі инсулин |
Монокомпонентті инсулин дәрілерінен басқа клиникалық тәжірибеде кең түрде стандартты қоспалар қолданылады, яғни қысқа немесе ультрақысқа әсерлі инсулинді орташа әсерлі инсулин дәрілерімен қосады. Мысалы, «Хумулин-M3» қоспасы бір флаконның құрамында 30% қарапайым инсулин мен 70% НПХ инсулині бар; «Новомикс-30» қоспасында: 30% инсулин аспарт және 70% инсулиннің кристаллдық протаминді суспензиясы; «Хумалог-Микс-25» қоспасында: 25 % инсулин лизпро және 75 % лизпро инсулинінің протаминді суспензиясы бар. Стандартты инсулин қоспаларының артықшылығы екі рет егуді бір егумен ауыстыру және қоспа компоненттері мөлшерінің нақты болуында, ал кемшілігі- қоспаның жеке компонентерін жеке-жеке мөлшерлей алмауда. Сондықтан, стандартты инсулин қоспаларын ҚД-2 терапиясында немесе дәстүрлі инсулинмен емдеуде (белгәленген инсулин мөлшерін тағайындау) қолданған орынды, ал қарқынды инсулиндік терапияда (гликемия көрсеткіші мен тағамдағы көмірсулар көлеміне тәуелді инсулин мөлшерін анықтау) монокомпонентті инсулин дәрілерін қолданған жөн.
Инсулиндік терапияның сәтті болуы үщін егу техникасын дұрыс орындау маңызды. Инсулинді енгізудің бірнеше жолдары белгілі. Ең қарапайым және тиімді әдісі- инсулин шприці арқылы егу. Шприц-қаламдар арқылы инсулинді егуді орындау өте ыңғайлы әдіс, ол инсулинмен (картридж) резервуары бар, мөлшерлеу жүйесі мен инжекторлы инеден тұратын комбинирленген құрал болып табылады.
Сүйемелдеуші терапия барысында (ҚД айқын декомпенсациясы немесе критикалық жағдайлар болмағанда) инсулин тері астына енгізіледі. Қысқа әсерлі инсулин екпесі іштегі тері асты шелмай қабатына, ал ұзартылған инсулин бөксе мен иықтың тері асты шелмай қабатына жасалады (7.6 а сурет). Егуді тері асты шелмай қабатына қолмен қысып ұстап, тереңдетіп, 45°бұрышпен орындайды (7.6 б сурет). Науқасқа липодистрофияның алдын алу мақсатында бір аймақта инсулин енгізгенде күнделікті егу орындарын ауыстырып отыру түсіндіріледі .
Тері асты депосынан инсулиннің жылдам абсорбциялануына мынадай түрткілер әсер етеді: инсулин мөлшері (мөлшерінің артуы абсорбциялану ұзақтығын жоғарылатады), егу орны (іш шелмайынан тез абсорбцияланады), сыртқы ортаның температурасы (егетін орынды жылыту немесе массаж жасау инсулин абсорбциясын жылдамдатады).
Көптеген науқастарда емнің жақсы нәтижелеріне қол жеткізу мақсатында күрделілеу енгізу әдісі, яғни инсулин дозаторын немесе инсулинді үздіксіз тері асты шелмайына енгізіп отыратын жүйені қолдануға болады. Дозатор - инсулиннің берілу тәртібін реттейтін компьютерден, тері асты шелмайына енгізілетін миниатюрлі инеден және инсулин берілуін қамтамасыз ететін катетордан тұратын жүйеден құрастырылған портативті құрылғы.
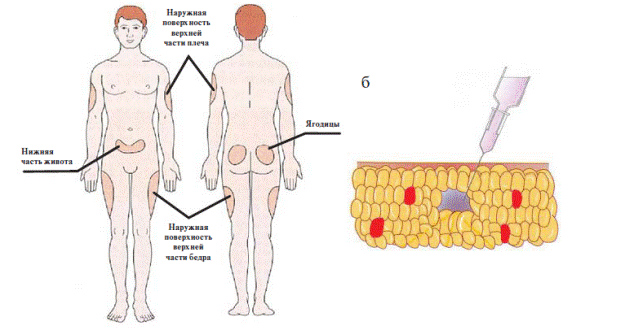
7.6 сурет.Инсулин екпесі: а) егудің типті орындары б) егу барысында инсулин шприці инесінің қалпы
| 7.6 сурет Наружная поверхность верхней части бедра- Санның жоғарғы бөлігінің сыртқы жағы Нижняя часть живота- Іштің төменгі бөлігі Ягодицы- Бөксе Наружная поверхность верхней части плеча- Иықтың жоғарғы бөлігінің сыртқы жағы |
Дозатордың көмегімен қысқа немесе ультрақысқа әсерлі инсулиннің үздіксіз базальды енгізілуі іске асырылады (жылдамдығы 0,5–1 Б/сағ), ал тамақ қабылдау алдында тағам құрамындағы көмірсулар мен науқастың гликемия дәрежесіне қарай дәл сондай қысқа әсерлі инсулиннің болюсті мөлшері енгізіледі. Дозатор арқылы жүргізілетін инсулиндік терапияның артықшылығы қысқа әсерлі (немесе ультрақысқа әсерлі) инсулинді ғана енгізуде, ол өз ретінде физиологияға жақындау келеді, ал ұзартылған инсулиндердің сіңірілуі үлкен ауытқуыларға ұшырайды; сондықтан қысқа әсерлі инсулинді үздіксіз енгізу басқаруға ыңғайлы деп саналады. Дозатор көмегімен инсулиндік терапияны жүргізудегі кемістіктер: үнемі құрылғымен жүру; инсулин беру үрдісін уақтылы бақылауды талап ететін, егуге арналған иненің ұзақ уақыт бойы тері асты шелмайында болуы. Дозатордың көмегімен инсулиндік терапия ең алдымен ҚД-1-мен сырқаттанған науқастарға қажет, сондықтан оның енгізу техникасын меңгеру аса маңызды. Бұл кезде «таң шапағы» феномені көрініс берген науқастарға, қантты диабеттің 1 типімен сырқаттанған жүкті және жүктілікті жоспарлаған әйелдерге, салауатты өмір салтын ұстанбайтын науқастарға ерекше назар аудару қажет (тамақтану тәртібін жеңілдету мүмкіндігі).
7.5. ҚАНТТЫ ДИАБЕТТІҢ 1 ТИПІ
ҚД-1 — инсулиннің абсолютті тапшылығымен көрінетін, ұйқыбездің инсулин өндіруші β-жасушаларының деструкциясына әкелетін органоспецификалық аутоиммунды ауру. Бірқатар жағдайларда айқын ҚД-1-мен сырқаттанған науқастарда β-жасушалардың аутоиммунды зақымдалуының маркерлері анықталмайды (идиопатиялық ҚД-1).
Этиологиясы
ҚД-1 тұқым қуалауға бейімділігі бар ауру, бірақ оның аурудың дамуына тигізетін үлесі үлкен емес (шамамен 1/3). Біржұмыртқалы егіздерде ҚД-1 конкорданттылығы 36%-ды құрайды. Нәрестеде ҚД-1-мен анасы ауырғанда көрініс беру жиілігі 1–2%, әкесі ауырса — 3–6%, ал бауырларында болса— 6%. Ұйқыбездің β-жасушаларының аутоиммунды зақымдалуын көрсететін бір немесе бірнеше гуморальды маркерлер науқастардың 85–90%-да анықталады. Оларға ұйқыбез аралшықтарына қарсыденелер, глутамат-декарбоксилазаға (GAD65) қарсы денелер, тирозин-фосфотазаға (IA-2 и IA-2.) қарсы денелер жатады. Дегенмен, β-жасушалардың бүлінуіне әкелетін басты себептер жасушалық иммунитет факторлары болып есептеледі. ҚД-1 HLA, DQA және DQB секілді гаплотиптермен байланысты болады, бұл кезде бір аллелдер HLA-DR/DQ сырқаттың дамуына ықпал ететін болса, ал кейбіреулері протективті қасиетке ие. Жоғары жиілікте ҚД-1 басқа аутоиммунды эндокринді (аутоиммунды тиреоидит, Аддисон ауруы) және алопеция, витилиго, Крон ауруы, ревматикалық аурулар секілді эндокринді емес аурулармен тіркесіп көрініс береді (7.5 кесте).
Патогенезі
ҚД-1 β-жасушалардың 80–90%-ы аутоиммунды үрдіспен зақымданғанда басталады. Аталған үрдістің жылдамдығы мен интенсивтілігі ауытқып отырады. Балалар мен жастарда сырқаттың типті ағымында бұл үрдіс жоғары жылдамдықпен дамып, тез манифестацияға ауысады, нәтижесінде қант диабетінің алғашқы клиникалық көріністерінен кетоацидоздың дамуының арасында бірнеше апта ғана өтуі мүмкін (тіпті кетоацидозды комаға дейін).
Кесте 7.5.Қантты диабеттің 1 типі
| Этиологиясы | Ұйқыбез аралшықтарының β-жасушаларының Т-жасушалық аутоиммунды деструкциясы. Науқастардың 90%-да HLA-DR3 және/немесе HLA-DR4 генотиптері, сонымен қатар ұйқыбез аралшықтарына қарсыденелер, глутамат-декарбоксилаза (GAD65) және тирозин-фосфатазаға қарсыденелер (IA-2 и IA-2.) анықталады |
| Патогенезі | Иинсулиннің абсолютті тапшылығы гипергликемияға, липолиздің жылдамдауына, протеолиз бен кетон денелерінің түзілуіне әкеледі. Нәтижесінде сусыздану, кетоацидоз және электролитті бұзылыстар дамиды |
| Эпидемиологиясы | Барлық диабеттің 1,5–2%-ын құрайды. Популяцияда таралу жиілігі Европада 0,2%-дан Африкада 0,02%-ға дейін. Сырқат ең көп Финляндияда (жылына 30–35 жағдай 100 000 адамға), ең аз Жапония, Қытай және Кореяда (0,5–2,0 жағдай). Жасқа байланысты жиі — 10–13 жас; көптеген жағдайларда 40 жасқа дейін басталады |
| Басты клиникалық көріністері | Көп жағдайларда балалар мен жастарда бірнеше айда аурудың манифестті дамуы: полидипсия, полиурия, салмақтың төмендеуі, жалпы және бұлшықеттік әлсіздік, аузынан ацетон иісінің шығуы, естің үдемелі бұзылуы. Салыстырмалы сирек жағдайда ҚД-1-мен сырқаттанған 40 жастан асқан ересек адамдарда бірнеше жылдарға созылған инсулиннің абсолютті тапшылығы көріністерімен шамалы клиникалық белгілер тән (ересектердің латентті аутоиммунды диабеті). Адекватты емес компенсациядан кейін бірнеше жылдардан соң қант диабетінің кеш асқынулары көрініс бере бастайды (нефропатия, ретинопатия, нейропатия, диабеттік табан синдромы, макроангиопатия) |
| Диагностикасы | Гипергликемия (әдетте, айқын), кетонурия, жас кезде айқын манифестация; С-пептид деңгейінің төмен болуы, жиі — метаболикалық ацидоз |
| Салыстырмалы диагностикасы | ҚД басқа түрлері, дене массасының айқын төмендеуімен жүретін аурулар |
| Емі | Инсулиндік терапия (оңтайлы - гликемия деңгейіне, тағамда көмірсулардың мөлшері мен физикалық жүктемеге байланысты инсулин мөлшерін таңдауға болатын қарқынды вариант) |
| Болжамы | Инсулинмен ем жүргізілмегенде — кетоацидотикалық комадан болатын өлім. Адекватты емес инсулиндік терапия кезінде (созылмалы декомпенсация) кеш асқынулар дамиды, ең алдымен микроангиопатия (нефропатия, ретинопатия) және нейропатиялар (диабеттік табан синдромы) көрініс береді |
Басқа сирек жағдайларда ҚД-1-мен сырқаттанған 40 жастан асқан ересектерде ауру лантентті өтеді (ересектердегі латентті аутоиммунды диабет— LADA), бұл кезде сырқаттың дебютінде жиі мұндай науқастарға ҚД-2 диагнозы қойылады және ҚД-нің компенсациясына бірнеше жылдар бойы сульфонилмочевина дәрілерін тағайындау арқылы қол жеткізуге болады. Шамамен 3 жылдан кейін абсолютті инсулин тапшылығының белгілері дамиды (таблеткалы қант деңгейін төмендететін дәрілерді қабылдауға қарамастан арықтау, кетонурия, айқын гипергликемия дамуы).
ҚД-1 патогенезі негізінде инсулиннің абсолютті тапшылығы жатыр. Инсулин тәуелді тіндерге (май тіні және бұлшықет) глюкозаның ене алмауы энергия тапшылығына әкеліп, липолиз бен протеолизді күшейтеді, нәтижесінде дене массасы төмендейді. Гликемия деңгейінің жоғарылауы гиперосмолярлыққа әкеледі, ол өз кезегінде осмостық диурезбен және айқын сусызданумен ұштасады. Инсулин тапшылығы мен энергетикалық жеткіліксіздік жағдайында контринсулярлы гормондардың өндірілуі тежелістен шығып (глюкагон, кортизол, өсу гормоны), нәтижесінде гликемияның жоғары болуына қарамастан, глюконеогенезді белсендіреді. Май тіндерінде липолиздің күшеюі бос май қышқылдарының артуына әкеледі. Инсулин тапшылығы кезінде бауырдың липосинтездік қызметі тежеліп, бос май қышқылдары кетогенезге қатыса бастайды. Кетон денелерінің жиналуы алдымен диабеттік кетозға, кейін кетоацидоздың дамуына әкеледі. Сусызданудың әрі қарай өршуі мен ацидоз әсерінен коматозды жағдайдың дамуына әкеледі, егер дер кезінде инсулиндік терапия және регидратация жүргізілмесе өліммен аяқталады (7.7.1 бөлімді қараңыз).
Эпидемиологиясы
ҚД-1 барлық диабеттің 1,5–2 %-ын құрайды, алайда бұл салыстырмалы көрсеткіш болашақта ҚД-2 жиілігінің жоғарылауына байланысты төмендей беруі мүмкін. ҚД-1 ақ нәсілді адамдарда өмір сүру барысында даму мүмкіндігі шамамен 0,4%-ды құрайды. ҚД-1-мен сырқаттану жылына 3%-ға артады: 1,5 % — жаңа жағдайлар есебінен, ал қалған 1,5% —науқастардың өмір сүру ұзақтығының арту есебінен. ҚД-1 таралу жиілігі популяцияның этникалық құрамына тәуелді. 2000 жылы ол Африкада 0,02 %-ды, Оңтүстік Азияда, Оңтүстік және Орталық Америкада 0,1%-ды, Европа мен Солтүстік Америкада 0,2%-ды құрайды. Финляндия мен Швецияда ҚД-1-мен сырқаттану жиілігі өте жоғары (жылына 30–35 жағдай 100 мың адамға), ал ең төменгі көрсеткіш Жапония, Қытай және Кореяға тиесілі (0,5–2,0 жағдай). ҚД-1 жас шамалық шыңы 10–13 жасқа сай келеді. ҚД-1 басым жағдайда 40 жасқа дейін басталады.
Клиникалық көріністері
Типті жағдайларда балалар мен жастарда ҚД-1 бірнеше аптада немесе айда дамитын айқын клиникалық көрініспен басталады. ҚД-1 манифестациясын инфекциялық және басқа да ілеспелі аурулар шақыруы мүмкін. ҚД барлық типтеріне гипергликемия әсерінен дамитын симптомдар тән: полидипсия, полиурия, терінің қышуы; бірақ ҚД-1 аталған симптомдар айқындығымен ерекшеленеді. Науқастар тәулігіне 5–10 литр сұйықтықты қабылдап, сыртқа шығаруы мүмкін. Инсулиннің абсолютті тапшылығынан дамитын ҚД-1 клиникалық симптомдарына 1–2 айда көлемінде 10–15 кг-ға дейін салмақ жоғалту жатады. Науқастарда жалпы және бұлшықеттік әлсіздік, еңбекке қабілеттіліктің төмендеуі, ұйқышылдық көрініс береді. Сырқаттың бастапқы кезеңінде науқастарда тәбеттің жоғарылауы байқалғанымен, кетоацидоздың дамуына қарай анорексиямен ауысады. Соңғысы науқас аузынан ацетон иісінің шығуымен (жемістің иісі), жүрек айнумен, құсумен, іштегі ауыру сезімімен (псевдоперитонит), ауыр сусызданумен көрініп, коматозды жағдаймен аяқталады (7.7.1 бөлімді қараңыз). Бірқатар жағдайларда ҚД-1-мен сырқаттанған жас балалардың алғашқы клиникалық көрінісі инфекциялық немесе жедел хирургиялық патология көрінісінде үдемелі дамитын естің бұзылуынан комаға дейін ауысуымен анықталады.
Салыстырмалы сирек жағдайларда 35–40 жастан асқан ҚД-1-мен сырқаттанған науқастарда (ересектердің латентті аутоиммунды диабеті) айқын манифестация дамымауы да мүмкін (орташа полидипсия және полиурия, салмақ азаюы болмауы), оған қоса гликемия деңгейі кездейсоқ рутинді зерттеу барысында анықталады. Мұндай жағдайларда науқастарға алғашқыда ҚД-2 деген диагноз қойылып, белгілі бір уақытқа дейін ҚД компенсациясын қамтамасыз етіп отыратын таблетка түріндегі қант деңгейін төмендететін дәрілер (ТҚДТД) тағайындалады. Алайда, бірнеше жылдардан кейін (жиі бір жыл көлемінде) науқаста инсулиннің абсолютті жеткіліксізділігі әсерінен дамитын симптомдар көрініс бере бастайды: салмақтың төмендеуі, ТҚДТД көрінісінде қалыпты гликемияға қол жеткізе алмау, кетоз, кетоацидоз.
Диагностикасы
ҚД-1 айқын клиникалық көрініс тән болғандықтан, сирек кездесетіндіктен, оны диагностикалау мақсатында гликемия деңгейін скринингті анықтау көрсетілмеген. Науқас туыстарында ҚД-1-дің даму мүмкіндігі жоғары емес, оған қоса 1 типті ҚД-нің әсерлі біріншілік профилактикалық әдістері болмағандықтан, оның иммуногенетикалық маркерлерін зерттеу көзделмеген. ҚД-1 диагностикасы абсолютті инсулин тапшылығы әсерінен клиникалық көріністер дамыған науқастарда жоғары гипергликемияны анықтауға негізделеді. ҚД-1 диагностикалау мақсатында ОГТС өте сирек қолданылады.
Дата добавления: 2016-03-27; просмотров: 1460;
