Кисты поджелудочной железы
Одним из осложнений деструктивного панкреатита, при котором нередко требуется экстренная операция, являются кисты поджелудочной железы. Кисты при остром панкреатите возникают в 2,3—5% случаев (О. М. Милонов, 1979). Кисты располагаются в теле и хвосте поджелудочной железы у 73,4% больных, реже в головке — у 16,8% больных (Г. Д. Вилявин, 1981). Различают кисты истинные и ложные (Korte, 1911). Истинные кисты исходят из тканей поджелудочной железы и выстланы изнутри эпителиальным покровом. Ложные кисты (псевдокисты) состоят из воспалительно-рубцовой ткани. Иногда в истинной кисте при высоком давлении разрывается эпителиальный покров оболочки кисты и происходит замена его соединительной тканью. Поэтому деление кист на истинные и ложные не имеет практического значения (Н. И. Махов и соавт., 1970).
245 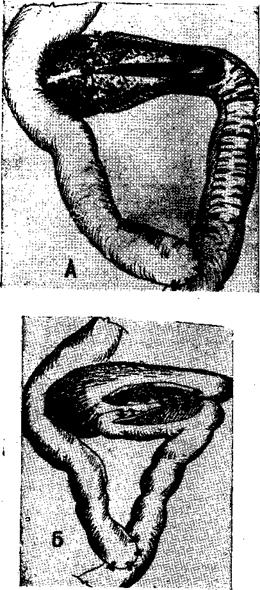
Рис. 37. Панкреатоеюностомия по Пыостау. А. Первые вариант. Б. Второй вариант.
При определении показаний к консервативному или хирургическому лечению, а также выбору метода и сроков операции необходимо учитывать течение основного заболевания (панкреатит, травма) и срок формирования кисты. Удобной с практической точки зрения является классификация кист по Г. Д. Вилявину и соавт. (1977):
I. По этиологическому признаку.
1. После деструктивного панкреатита.
2. Посттравматические кисты.
3. Паразитарные кисты.
4. Кисты, возникающие при опухолях.
5. Врожденные кисты.
II. По клиническим признакам.
1. По срокам кистообразования: острые (до 3 мес.); подострые (от 3 до 6 мес.); хронические (более 6 мес.).
2. По тяжести течения: простые; осложненные (нагноение, перфорация, кровотечение, малигнизация).
Клинико-диагностическая программа
1. Клиническая симптоматика кист разнообразна и основывается на следующих признаках: болевой синдром; наличие прощупываемой опухоли; симптомы, зависящие от давления кисты на органы живота — желтуха, портальная гипертензия и др.; признаки, сопровождающие осложнение кист — кровотечение, перфорация, свищеобразование и др. (Г. Д. Вилявин и соавт., 1977).
2. При распознавании кист поджелудочной железы важное значение имеют рентгенологические методы исследования, дающие возможность установить правильный диагноз в 85% наблюдений (Thomford, 1969). Для установления диагноза производится рентгеноскопия желудочно-кишечного тракта в прямой и боковой проекциях, ирригоскопия, холангиография, урография. Характерными являются следующие признаки: разворот «подковы» двенадцатиперстной кишки с оттеснением антрального отдела желудка кверху свидетельствует о кисте головки поджелудочной железы; смещение тела желудка кверху или книзу с оттеснением его кпереди, а в боковой проекции увеличение пространства между позвоночником и задней стенкой желудка указывает на кисту тела поджелудочной железы; при кистах в области хвоста железы отмечается смещение левого изгиба и нисходящей ободочной кишки книз и влево, а дна желудка вверх и вправо (В. В. Виноградов, Г. И. Варновицкий 1958).
3. Для уточнения диагноза используются и другие специальные методы: ультразвуковая эхолокация, селективная ангиография, радиоизотопное сканирование. Однако следует подчеркнуть, что применение более сложных специальных методов исследования показано лишь при неясном диагнозе и отсутствии пальпируемой опухоли. В большинстве же случаев диагноз панкреатической кисты с определенной степенью уверенности можно предположить при собирании анамнеза и осмотре больного.
Выбор метода лечения панкреатических кист. В настоящее время никто не сомневается, что наиболее эффективным методом лечения является своевременная хирургическая операция. Только эту своевременность не всегда легко установить, а главное — осуществить. При этом нужно помнить, что хирургическая тактика зависит от стадии формирования кисты. В их течении различают 4 стадии (Р. Г. Карагюлян, 1974).
Первая стадия возникновения кисты: в это время идет образование инфильтрата с распадом тканей в течение 1—1,5 месяцев. В этот период операция противопоказана и в основном рекомендуется проведение консервативного лечения.
Во второй стадии (2—3 мес.) стенка псевдокисты состоит из рыхлой, легко рвущейся грануляционной ткани. Операция также не показана, если нет признаков абсцедирования. При вынужденной операции целесообразна инфильтрация забрюшинной клетчатки новокаином с антиферментами, гидрокортизоном и антибиотиками.
В третьей стадии (3 мес.—1 год) стенки псевдокисты становятся прочными, но иссечь ее без опасности повреждения жизненно важных органов невозможно. В этой стадии показано в зависимости от данных исследования содержимого кисты на диастазу и цистографию (контрастное исследование кисты) внутреннее или наружное дренирование кисты. Если киста является «активной», т. е. соединяется свищом с Вирсунговым протоком, то, естественно, правильной операцией является внутреннее дренирование кисты. При наличии «неактивной» панкреатической кисты, не связанной с панкреатическим протоком (низкие цифры диастазы в содержимом кисты, отрицательная цистография), возможно применить, кроме внутреннего дренирования, и простое наружное дренирование, ведущее к облитерации кисты.
В четвертой стадии (через 1 год) киста становится подвижной, легко выделяется из спаек с окружающими органами. Оперативное лечение в этот период должно быть максимально радикальным, вплоть до энуклеации кисты или резекции поджелудочной железы вместе с кистой.
Хирургическое лечение. Наружное дренирование кист проводится двумя методами: марсупилизацией или простым дренированием.
1. Марсупилизация кисты, т. е. вскрытие и вшивание кисты в брюшную стенку (операция Гуссенбауера) в настоящее время применяется редко, в основном при тяжелом состоянии больного и нагноении кисты. Для этого после рассечения желудочно-ободочной связки кисту пунктируют троакаром и отсасывают ее содержимое. Опорожненную кисту вскрывают на месте пункции. Удаляют полностью содержимое кисты и секвестры. Края стенки кисты на протяжении 5—8 см подшивают к париетальной брюшине лапаротомной раны, которая ушивается до образованного свища. В полость кисты вводится дренаж и тампоны. Однако после этих операций остаются длительно незаживающие свищи, что ведет к истощению больного.
2. Простое дренирование проводится пункцией касты троакаром по возможности в самой нижней точке, т. е. лучше через брыжейку поперечной ободочной кишки. После этого в полость кисты после удаления ее содержимого вводится головчатый дренаж типа катетера Петцера или двухпросветная трубка, которую фиксируют в области отверстия в кисте и брюшной стенке. Катетер служит для длительного промывания кисты и оттока ее содержимого.
Внутреннее дренирование заключается в анастомозирований кисты с каким-либо полым органом: желудком, двенадцатиперстной кишкой, желчным пузырем, тощей кишкой. Среди многих методов внутреннего дренирования наибольшее предпочтение отдается операции цистоеюностомии на изолированной петле. Именно при этой операции наряду с разгрузкой кисты исключается забрасывание пищевых масс в полость кисты, что является основной целью операции.
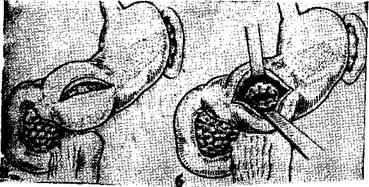
Рис. 38. Цистогастростомия по Юрашу.
3. В настоящее время большинство хирургов применяет для анастомозов кишечную петлю, отключенную межкишечным соустьем по Брауну, и реже У-образную петлю по Ру (А. А. Шалимов, 1970). Предварительно брыжейка поперечной ободочной кишки рассекается в бессосудистом участке. Далее выделяют на протяжении 5—6 см стенку кисты из сращений. Киста опорожняется троакаром, вскрывается и к ней подводится петля тощей кишки на расстоянии 20—30 мм от связки Трейца. Накладывают анастомоз шириной 5—6 см двухрядными швами с тщательной адаптацией слизистой кишки и внутренней поверхности кисты. Приводящая петля прошивается аппаратом УО, и прошитоеместо погружается за счет узловых серозно-мышечных швов. Это необходимо для выключения приводящей петли и предупреждения попадания кишечного содержимого в полость кисты.
4. При обширных псевдокистах тела железы, плотно спаянных с окружающими органами и тканями, орибегают к наложению соустья между кистой и желудком — цистогастростомия. Чаще применяется цистогастростомия по Юрашу (1931) (рис. 38). Для этого рассекают электроножом переднюю стенку желудка над местом наибольшей выпуклости кисты. Удалив желудочное содержимое, растягивают края разреза желудка и накладывают две шелковые лигатуры-держалки в месте предполагаемого рассечения задней стенки желудка. Между швами-держалками прокалывают троакаром заднюю стенку желудка и спаянную с ней перед нюю стенку кисты и отсасывают из нее содержимое. Затем на протяжении 5—6 см рассекают стенку желудка и кисты и проводят гемостаз. После этого сшивают узловыми капроновыми швами слизистую желудка и внутренную оболочку кисты. Убедившись в отсутствии кровотечения, зашивают переднюю стенку желудка. В послеоперационном периоде для профилактики заброса пищевых масс в полость кисты больной в течение 3 дней находится на голодном режиме. Кроме того, с самого начала операции в течение 2—3 суток проводится постоянное отсасывание желудочного содержимого через зонд. Имеется предложение дополнить наложение цистодигестивного анастомоза наружным дренажем при сравнительно свежих кистах, высокой активности панкреатического сока (Dos Santos, 1944; М. В. Данилов, 1979) (рис. 39).
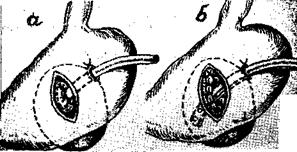
Рис. 39. Варианты наружного дренирования панкреатических кист после цистогастростомии:
б) Дос Сантос; б) М. В. Данилов.
Недостатком операции является реальная возможность кровотечения из пептической язвы анастомоза.
Таким образом, больным с псевдокистами поджелудочной железы показаны поздние операции не ранее чем через 3 месяца после перенесенного приступа острого панкреатита, обеспечивающие более высокую радикальность хирургического вмешательства и лучшие отдаленные результаты.
Обязательным, условием выполнения операций при кистах поджелудочной железы является экстренная биопсия стенки кисты для исключения злокачественной опухоли.
Дата добавления: 2015-07-24; просмотров: 1143;
