С висцеральными заболеваниями
Из других экстравертебральных патологических очагов, которые могут стать причиной рефлекторных реакций, имитирующих синдромы остеохондроза, следует учесть поражения внутренних органов.
Мы не касаемся здесь гуморальных взаимосвязей висцеральной патологии и остеохондроза. При диагностике врач имеет дело с взаимопереплетением симптомов и признаков, связанных с импульсацией из вертебральной и висцеральной сред. Решение диагностических задач дифференцирования висцеральной патологии или оценки их взаимоотношений ведется с учетом обычных клинических критериев. Связь синдрома с остеохондрозом определяется по его выраженности в условиях статико-динамических нагрузок. Если висцеральные боли усиливаются при перемене положения, резких движениях, если эти боли усиливаются вместе с болями при пальпации типичных позвоночных точек, можно заподозрить их связь с остеохондрозом. Нейроорто-педические (включая лучедиагностические, нейрофизиологические) исследования должны подтвердить или отвергнуть эту связь. С другой стороны, висцеральная патология может считаться актуальной в отношении болей в позвоночнике, если последние усиливаются синхронно с ухудшением состояния пораженного внутреннего органа, если они остаются в покое в положении больного на щите. Трудность заключается в том, что и субсенсорная импульсация из больного внутреннего органа может оказаться важным фактором усиления вертеброгенных поясничных болей. Некоторым диагностическим подспорьем в определении висцерального очага импульсации является их «сигнальная функция тревоги и пробуждения» (Dittmar F., 1959) — проекци-
онные феномены в области позвоночника. На поясничном уровне, в связи с представлениями о люмбальгии как основном проявлении остеохондроза, важной дифференциально-диагностической проблемой могло бы казаться разграничение вертебральных и нефрогенных поясничных болей (Metz E., 1984). Случаются сочетанные синдромы, требующие вьщеления одного и другого компонентов. В типичных же случаях оба заболевания выступают весьма редко.
Среди направленных в одну из наших клиник за 1970 и 1971 гг. 289 больных с диагнозом вертеброгенной люмбальгии, люмбаго или люмбоишиальгии у трех болевые проявления оказались обусловленными почечной патологией (Кадырова Л.А., 1972). Сравнительная картина двух различных болевых симптомокомплексов с учетом литературных данных и собственных наблюдений была охарактеризована следующим образом.
При почечной колике боли схваткообразные, нестерпимые, часто сопровождаются рвотой. Больные стонут, кричат, мечутся, принимают различные положения. Выступает холодный пот, замедляется пульс. Начавшись в поясничной области, глубоко под XII ребром, боли затем «спускаются» вниз по мочеточнику, к паху, иррадиируют в половой член, яичко (в большие половые губы у женщин) или в задний проход. Наблюдаются вздутие живота, напряжение стенок живота, запоры или поносы. Может быть повышение температуры, учащение позывов на мочеиспускание. Выявляется симптом Пастернацкого.
При вертеброгенных поясничных прострелах боли нередко возникают столь же остро, однако больной не мечется в постели, а, наоборот, щадит поясницу, занимая вынужденное положение. Боли глубинные, сверлящие или простреливающие, они редко отдают в паховую область, часто усиливаются при кашле, чихании, акте дефекации. Рвоты никогда не бывает. Введение спазмолитиков боли не купирует.
Однако столь четкое различение удается лишь в типичных случаях, когда нет взаимного переплетения острой почечной колики с проявлениями поясничного остеохондроза или выраженных болей при остеохондрозе с относительно слабыми болевыми проявлениями почечной патологии. Необходимо учесть, что не только больной позвоночник, но и больная почка является источником рефлекторных реакций в области поясницы.
Согласно K.Hansen и H.Schliack (1962), D.Wilbrandt, W.Seyftert (1969), Ю.С.Мартынову и соавт. (1977), рефлекторные проявления при колике наиболее четко выступают на стороне пораженной почки в дерматомах T9-L2 (с максимумом на уровне Tio-T)2). Г.Н.Карпенко (1974), Л.С.Егорова (1970) обнаруживали и более низкие зоны гиперестезии. З.З.Алимов (1970), Л.С.Егорова (1970), Е.П.Панченко (1974) выявляли расширение сосудов и повышение кожной температуры в «почечной кожно-мышечной зоне» — в нижних грудных сегментах, болезненность точек Бирбраира, пиломо-торные нарушения и изменения местного лейкоцитоза на ноге. K.Hansen и A.Schliack (1962) на стороне пораженной почки находили также изменения в зоне лица, болезненные точки в трапециевидной мышце, в области медиального края лопатки на уровне остистых отростков Т|у-Ту и в точке Мюсси, у мужчин также и в яичке на соответствующей стороне. Следствием рефлекторного воздействия на гладкую мускулатуру являются анурия и метеоризм. Все эти проявления, казалось бы, нельзя спутать с вертеброгенной патологией. Между тем
Глава IX. Диагноз
диагностические трудности в практике встречаются в сторону недоучета то одного, то другого вида патологии. Выше мы упоминали о трех наблюдениях, в которых почечная колика принималась за приступ люмбаго. П.Д.Александров (1966), A.Schmitt и G.Kinie (1966) приводят примеры, когда, наоборот, грыжа поясничного диска, люмбаго с «вращательным перенапряжением многораздельной мышцы» принимались за приступ почечной колики. Возможны и комбинации проявлений обоих заболеваний. М.К.Бротман (1975) наблюдал 10 больных, у которых урологическая патология сказывалась на течении вертеброгенных корешковых синдромов. Он, кроме того, наблюдал 5 больных поясничным остеохондрозом, у которых приступы болей в правой подвздошной области были настолько интенсивными, что пришлось прибегнуть к ап-пендэктомии. Лишь у одного из них боли прошли после ап-пендэктомии. Подобные ситуации описаны и М.М.Писмаре-вым (1933), П.Д.Александровым (1966), Д.К.Богородинским и соавт. (1975). При пальпаторном исследовании аппендикса и близлежащих зон следует учитывать возможную болезненность тканей вблизи пораженного диска — точки Гара-Школьникова-Осна. Согласно наблюдениям F.Reischauer (1949), J.Cyriax (1957), P.Hanraets (1959), U.Fernstrom (1960), А.И.Осна (1965), П.Д.Александрова (1966), В.П.Ильина (1987), проявления грыжи поясничного диска могут симулировать поражения органов брюшной полости.
Следует помнить и о возможных микстах. F.Brussatis (1981) приводит пример:
44-летняя больная мочекаменной болезнью и воспалительными изменениями в моче в течение 6 месяцев жалуется на боль в спине. Даже при появлении легкого гиббуса всю картину объясняют лишь цистопиелитом. Только с появлением парестезии в ногах выполняется рентгенограмма позвоночника, обнаруживается деструкция позвонков Tyi и Туи и паравертебральный абсцесс-натечник. Сделана торакото-мия Tyi и очаг удален вместе с секвестром; затем — спонди-лодез, лечение туберкулостатиками. Хорошая фиксация констатируется через 6 месяцев.
Иногда возникают затруднения при дифференциальном диагнозе поражений органов малого таза у мужчин и поражений межпозвонковых дисков.
Большинство больных хроническим простатитом, кроме основных жалоб (дизурия, слизисто-гнойные выделения из уретры, боли в промежности и снижение половой функции), указывают на боли в пояснице, паху и над лобком — отраженные проявления заболевания (Лапинский М.Н., 1913, 1926; Thiele G., 1937; Фридланд М.О., 1954; Янчук Я.Е., Макаров Ю.И., 1955; Подлужный Г.А., 1965). Некоторые же из больных жалуются и на боли в ноге, что может дать повод заподозрить вертеброгенное заболевание.
По данным Г.А.Подлужного (1965), у 9% страдающих хроническим простатитом имеются явления «фуникулита», т.е. боли в пояснице и ноге с явлениями корешкового выпадения, а более чем у половины больных обнаруживается люмбоишиальгия с одними лишь явлениями раздражения. Согласно нашим наблюдениям, простатит без сопутствующего остеохондроза не проявляется картиной люмбоиши-альгии. Это касается и холецистита (Rychikova Е., 1975), и заболеваний сигмы и прямой кишки (Kaiser G., 1961). Все же врач должен помнить о патопластическом влиянии одного заболевания на другое.
Так, с одной стороны, при грыже диска наблюдается гипотония стенок мочевого пузыря (неудачный термин «ней-рогенного мочевого пузыря») — исследования H.Rosomoff (1963), В.В.Калинкина (1969), AAho et al. (1969), Л.Я.Шни-цера (1969), Л.Р.Зенкова, Ю.М.Гольдина (1970), В.Я.Шарапова (1970), A.LJones et al. (1973). С другой стороны, при переполнении мочевого пузыря у некоторых больных поясничным остеохондрозом возникают боли в пояснице и в зоне иннервации пораженного корешка (Бротман М.К., 1975). Такие же боли у больных остеохондрозом возникали иногда при инфаркте миокарда (Дельва В.А., 1965), холецистите (Алимов 3.3., 1973).
Также при заболеваниях прямой кишки, если не вовлекаются одновременно вертебральные и паравертебральные структуры, в типичных случаях характерной картины люм-бальгии или люмбоишиальгии нет. Существуют, однако, недостаточно ясные ситуации, когда подобные патогенетические комбинации проявляются болями в крестцово-копчиковой области, в ягодице или когда они возникают после операции на прямой кишке (Wilkinson W., 1947; Schapiro S., 1950). Авторы наблюдали и болезненное напряжение мышц тазового дна. При этом возможны боли в крестцово-подвздошной области в момент вставания со стула, при продолжительном пребывании в положении сидя — симптомы, имеющие место и при невертеброгенном спазме мышц тазового дна. Однако не у всех обследованных излечение основного заболевания приводило к избавлению от люмбальгии и кокцигодинии: у больных, видимо, имела место недостаточно учитывавшаяся дополнительная вертеброгенная патология. У больных в области копчика и в заднем проходе в те годы фиксировалось внимание преимущественно на крестцово-подвздошной (Hill M., 1936), но не поясничной области, импульсация из которой может суммироваться с такой же импульсацией из прямой кишки. Те же соображения должны быть взяты в расчет при оценке психогенных крестцово-копчиковых болей (Buie A., 1934; Haggart G., 1938). Больные жалуются на ощущение давления, тяжести или острой боли, часто на парестезии и сенестопатии высоко в прямой кишке, крест-цово-копчиковой зоне, на «выкручивающие» боли при дефекации. Иногда определяется напряжение мышц ягодицы. Среди 22 таких пациентов, описанных S.Schapiro (1950), у 16 боли прошли после массажа мышц тазового дна, т.е. был повод усомниться в чисто психогенной природе заболевания. К сожалению, автор не приводит данных о состоянии поясничного отдела позвоночника. Хотя и необходимо детальное исследование психической сферы при упорных болях в крестце, копчике и прямой кишке, отсутствие четко определенной патологии в костях данной области не говорит еще об отсутствии реального источника этих болей вообще. Следует иметь в виду изученные неблагоприятные местные анатомические особенности (например слишком узкую седалищную вырезку) и неизученные другие особенности. Не так уж редко встречаются опухоли, располагающиеся вентральнее копчика (Whittaker W. et al., 1938; Schapiro S., 1950): хордомы, тератомы, фибросарко-мы, фибромы, эпителиомы сквамозно-клеточные и др. В упорных случаях, особенно при наличии признаков вовлечения копчикового сплетения, внимательная и повторная пальпация через прямую кишку может разрешить диагностическую загадку.
Ортопедическая неврология. Этиология, патогенез, диагностика, лечение
Наиболее часто при поражении внутренних органов трудности дифференциального диагноза с остеохондрозом, а также трудности установления удельного веса одного и другого заболевания возникают при поражениях органов малого таза у женщин. Как показали исследования в нашей клинике (Вайнштейн Э.А., 1965; Кухнина Т.М., 1978, 1979; Ризаматова СР., 1990), сами по себе заболевания органов малого таза не проявляются значительными болями в пояснице, если нет второго — вертебрального очага. В климактерическом возрасте эти боли, обычно глухие, начинающиеся уже с утра, локализуются чаще в крестце, ягодице и ноге, почему участие вертебрального фактора выявляется относительно легко. У более же молодых пациенток боли локализуются в пояснице, они носят схваткообразный характер и часто становятся нестерпимыми к концу рабочего дня. В таких случаях женщина чаще обращается к невропатологу, который должен иметь в виду участие висцерального фактора и направить больную на консультацию к гинекологу. Исследование через влагалище или прямую кишку часто позволяет установить напряжение мышц малого таза на стороне ре-зидуального или актуального заболевания внутренних гениталий. На этой же стороне обычно развертываются и рефлекторные синдромы поясничного остеохондроза. Это иногда имеет место и в период беременности (Hanraets R., 1959; Georgescu M. et ai, 1960), после гинекологических операций (NovotnyA. etal, 1971, 1975).
При язвенной болезни желудка и двенадцатиперстной кишки боли у каждого четвертого отдают в пояснично-крестцо-вую область. Хотя эти анамнестические данные и собирались терапевтами без учета латентной или актуальной вертебро-генной патологии, они содержат и достоверную информацию: при пенетрации язвы в окружающие органы боль становится особенно мучительной, сверлящей и сопровождается парестезиями. Иногда боли отдают в поясницу и при панкреатите, при раке тела поджелудочной железы. Эти боли преобладают слева (Лепорский Н.И., 1951; Френкель И.М., 1958). Так, проявления одного из ишиальгических синдромов возникают циклически в дни менструаций. Заболевание так и называется — эндометриозная циклическая ишиальгия. У 4-10% менструирующих женщин имеется эндометриоз — эктопический рост ткани эндометрия, который является объектом гормонального влияния яичников. В тех редких случаях (Dagnelie /., 1947; Salazar-Grueso E., Roos R., 1986 и др.), когда ткань эндометрия перемещается по ходу седалищного нерва, формируется картина его поражения с соответствующими сенсомоторными расстройствами. Эти расстройства с годами становятся все грубее и продолжительнее, оставаясь и в межменструальном периоде. Они могут провоцироваться и приемом эстрогенов. Компьютерно-томографически выявляется «симптом Кармана» — выпячивание брюшины в направлении к седалищному нерву. Среди заболеваний, которые могут сопровождаться вертебральными болями или имитировать вертеброгению, упоминают и гипергормональную дисменор-рею, и операционные рубцы в малом тазу, и опущение внутренностей со скоплением каловых масс, и поражение головки поджелудочной железы (Шамбуров Д. Т., 1950; Moulin J., 1964; Штульман Д.Р., 1972 и др.).
Сочетание с картиной полиартрита и полиневрита описывают при панкреатите (Зулкарнеев Р.А., 1993). Что касается диагностики желчнокаменной болезни, являющейся иногда составной частью комплексного диагноза вертебро-
генного заболевания, то с этого, собственно, началось изучение рефлекторных синдромов остеохондроза. Вслед за нашим клиническим исследованием (1961) Б.Г.Петров-отец (1962) установил клинико-электрофизиологически синдро-мальное переплетение остеохондроза и холецистита. Через 30 лет К.Б.Петров-сын (2001) установил, что эти связи не только рефлекторные, но и фиброзно-кондуктивные: круглая связка печени — пупок — боковая пупочная и правая паховая связки; цепочка связей диафрагмально-печеноч-ной, диафрагмально-перикардиальной, перикардиально-грудинной; печеночно-желудочная и желудочно-толстоки-шечная связки; печеночно-почечная — подвздошно-пояс-ничная мышца — тазовое дно; почечно-диафрагмальная — легочно-трахеальная — гортань и язык. При соответствующем пальпаторном исследовании наружных ходов каналь-но-мередиальной системы следует учитывать все эти связи.
Заболевания органов грудной клетки или их остаточные явления, плевральные спайки нередко проходят мимо внимания невропатолога, когда больной жалуется на боли в грудном отделе позвоночника, в области грудной клетки. В последние годы часто делаются ошибки в сторону недоучета как висцеральной патологии, так и симпатического ганглионита (ганглиоза).
Встречаются трудности при дифференциации вертебро-генных болей в грудной клетке с болями коронарными и вызванными грыжей пищеводного отверстия диафрагмы (Кипенская Г.М., Тябина Л.С., 1992). Приступы последних продолжительны, боли вынуждают менять положение тела, особенно плохо переносится положение лежа, они часто появляются после еды. Наблюдаются проявления рефлюкс-эзофагита с изжогой, срыгиванием, отрыжкой. Решающими в диагнозе являются данные лучевой диагностики.
Соответствующие болезненные «соединительнотканные точки» (так называемые максимальные точки Mackenzie, 1911) рекомендуют выявлять путем «штриховой пальпации» (Kressin W., 1966). Шариковой ручкой или, лучше, подушечками III-IV пальцев врач проводит сверху вниз скользящую пальпацию вдоль медиального края паравертебральных мышц и по словесному отчету больного фиксирует болезненность мышц, периоста, а также гладкость и липкость кожи (Лапинский М.Н., 1913; Kibler У., 1952). G.Kaiser (1961) отразил максимальные точки в таблице, a W.Kressin (1966) представил их на рисунке (рис. 9.3).
H.Jarricot описывал методику определения кожных зон максимальной болезненности («ощупывание с перехватываемым прикосновением») следующим образом. Радиальные края пальпирующих больших пальцев, расположенных друг против друга, касаются кожного участка и разгибаются. Упираясь, они как бы выдавливают складку кожи и подкожной клетчатки между указательным и средним пальцами без захвата складки, как бы производя перехват от себя. При этом врач, приближаясь к гипералгической «точке», фиксирует ощущение уплотнения кожи и прилипания. Сама же «максимальная точка» очень мала по площади.
Поясничные боли, а также рефлекторно возникающие мышечно-тонические нарушения могут быть обусловлены и «жировыми грыжами» («узелковый панникулит») в этой области. Описанные еще в начале прошлого века, они были детально изучены анатомически W.Copeman и W.Ackerman (1947-1949). Это жировые дольки диаметром 2-4 мм различного оттенка: от белого до розового, фиброзной консистен-
Глава IX. Диагноз

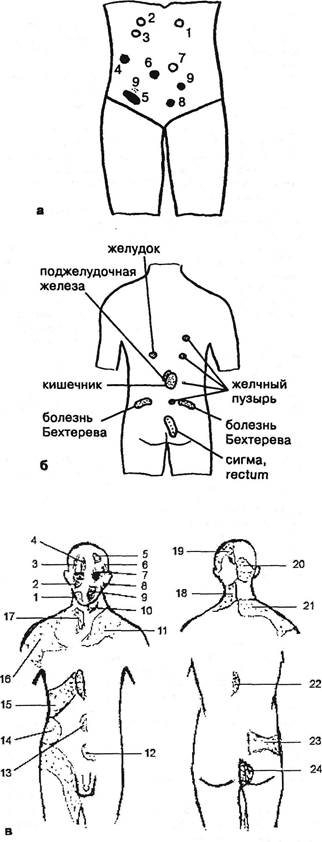
|
Рис. 9.3. Гиперальгические точки и зоны: а — зоны перкуторной болезненности Раздольского: 1 — желудох; 2 — привратник; 3 — двенадцатиперстная кишка; 4 — желчный пузырь; 5, 9 — червеобразный отросток; 6 — слепая кишка; 7 — почки; 8 — яичник; б — максимальные точки (по J.Kaiser, 1961 и W.Kressin, 1966); в — зоны За-харьина-Геда: 1 — передняя половина языка, передние зубы; 2 — глаукома, зубы; 3 — органы грудной полости, радужка, глаукома; 4 — роговица, носовые пазухи, верхние резцы; 5 и 7 — гиперметро-пия и пресбиопия; 6 — глаукома, кариес верхних зубов, желудок; 8 — моляры; 9 — дыхательная часть носа; 10 — нижний зуб мудрости, спинка языка; 11 — органы грудной полости; 12 — мочевой пузырь; 13 — тонкая кишка; 14 — почки; 15 — печень; 16 — легкие и капсула печени; 17 —гортань; 18 —органы грудной полости; 19 — ушные болезни; 20 — задняя часть языка, брюшные органы; 21 — органы грудной и брюшной полости; 22 — желудок и поджелудочная железа; 23 — мочеполовые органы; 24 — матка.
ции. Располагаются они в подкожной клетчатке в области поясничных мышц, гребня подвздошной кости, а также под глубокой фасцией различных мышц, нередко в месте прохождения нервов, сосудов. Они проявляются болью, особенно в момент физического усилия, чаще после инфекций или интоксикаций. Находят воспалительные или обменные изменения: распад жиров, инфильтрацию вокруг некротич-ных долек, нуклеоз, эозинофилию. Процесс завершается фиброзом — дольки жира находятся в соединительнотканных «сотах». Консистенция долек зависит от плотности капсулы. Расстройства кровообращения в узелке, гиперемия и отек в нем, иногда некрозы приводят к компрессии узелка в области фасциальных отверстий (Dal Lago Н., 1949, 1950, 1952), компрессии задних ветвей спинальных нервов (RichterR., 1971; Muller W., 1981; Maigne R., 1988). Жировые грыжи являются источником боли, а болезненными бывают они даже в стадии ремиссии люмбальгии (Tibaudin H., 1959; MenegasA., 1968). Л.Г.Членов (1940) вслед за Wexberg (1935) считал, что целлюлальгии не имеют отношения к люмбои-шиальгии. При вертеброгенных заболеваниях эти болезненные узелки должны учитываться как возможный дополнительный фактор, изменяющий окраску болевых проявлений основного заболевания (Буханов В.П., Сербебинцев Т.С, 1986). В китайской медицине эти точки исследуются 1) пощипыванием-раздражением или 2) потиранием. Первое считают средством раздражения симпатической нервной системы, а второе — парасимпатической.
Наша сотрудница Н.Л.Ченских (1994) находила болезненные жировые узелки в области большой грудной мышцы, чаще слева у больных постменопаузальной пектальгией в сочетании с вертебральным синдромом. Отсюда, с учетом аналогии с болезненными узлами при болезни Деркума, предположение о роли гипоталамо-гипофизарной патологии в патогенезе данного поражения.
Болезнь Деркума, болезненный миопатоз, проявляется множественными болезненными ангиофибролипомами подкожной клетчатки, бывают и спонтанные боли. К неблагоприятным признакам относят другие (кроме локальной или общей дисрегуляции жирового обмена) эндокринно-вегетативные нарушения, астению и, иногда, психические нарушения.
Вот пример подобного сочетания.
Больная А., 76 лет.После первых родов — регионарное ожирение бедер. К 42 годам, когда была удалена матка по поводу фибромиомы, дважды случались переломы костей стоп, один раз — метатарзалыия. На фоне негрубой люмбальгии
Ортопедическая неврология. Этиология, патогенез, диагностика, лечение
еще 25 лет назад невропатолог отметил значительное напряжение паравертебральных мышц справа и резкую болезненность межостистой связки Lv-S|. Стали беспокоить постоянные боли в коленях. В последние 4 года — мучительное ощущение скованности («как в клещах») кверху и книзу от коленных суставов, особенно в ишиокруральных областях. По ночам «выкручивающие» боли в дистальных отделах икроножных мышц. В период этих пароксизмов (5-8 минут) больная ищет удобную позу, то садится, то вновь ложится. Постоянно испытывает чувство тяжести в ногах, боли, усиливающиеся при ходьбе, спуске с лестницы, поворотах в постели.
Соматический статус в основном благополучный. Изредка повышается артериальное давление. Подкожно-жировая клетчатка в верхних отделах тела развита обычно, значительные скопления жировой клетчатки отмечаются в виде «галифе», относительно малоболезненны.
Резко болезненны жировые узлы, особенно слева, величиной с крупное яблоко, расположенные медиальнее коленных суставов. Слева также резко болезненна вся область коленного сустава, кожа и подкожная клетчатка икроножной области.
Отечность тканей стопы и голени, оставляющая лишь незначительные ямки при надавливании.
Поясничное лордозирование в полном объеме. Наклоны вперед свободны, но кифозирование не удается. В положении лежа на спине сгибание в тазобедренных суставах более чем на 90° безболезненно. В положении стоя, несмотря на значительный поясничный лордоз, паравертебральные и квадратные мышцы поясницы каменистой плотности, особенно справа, где они и по объему больше, чем слева. Лишь при крайнем лордозировании спазм этих мышц исчезает. Плотной прощупывается и левая подвздошно-поясничная мышца под паховой связкой, менее плотна, но более болезненна наружная головка левой икроножной мышцы. Очень болезненны и все остальные ткани ног. Резко уплотненные поясничные мышцы не покрыты значительным жировым слоем и не болезненны. Объем пассивных и активных движений в тазобедренных суставах не уменьшен, в коленных же суставах активное сгибание возможно лишь до 90°. Пассивно (при согнутом тазобедренном суставе и плавной нагрузке) удается увеличить сгибание дополнительно еще на 10-20°. Сгибание стоп ограничено — угол менее 90°.
Проприоцептивные рефлексы на ногах снижены с обеих сторон (S>D). Пирамидные знаки Гиршберга и Штрюмпеля.
Ходит с помощью палки, наклонив туловище вперед из-за болей в спине, особенно после вставания со стула. Шаги достаточно широкие за счет энергичных движений в тазобедренных суставах.
ЯМР — выпячивание диска Lm-Liv на 2-4 мм в полость канала.
Заключение. Двухсторонний гонартроз, двухсторонняя вертеброгенная дистрофическая и миотоническая люмбои-шиальгия, мышечная и соединительнотканная (периартику-лярная) контрактура в области коленных суставов. Нетипичная (без нарушения психики) болезнь Деркума с расположением болезненных крупных жировых узлов лишь в зоне бедер и с болезненными мелкими узлами в области голеней.
Напомним, что коленный липоматоз имеет место и при болезни Гоффы, липоматозном перерождении жировой ткани коленного сустава с повреждением крыловидной складки сустава. ГАВаляшко (1932) справедливо расширил понятие о коленном липоартрозе. В жировых прослойках много кровеносных, лимфатических и нервных элементов. Перегрузки их приводят к хроническому воспалению, \тдемлению складок. В описанном нами наблюдении распределение узлов определяется не одной лишь травматиза-цией крыловидных складок. Эти нарушения сочетаются
с локальными расстройствами обмена в области бедер у больной гонартрозом и поясничным остеохондрозом. Отсюда и иное состояние жировых узлов, и распределение их не только в подколенной ямке, но и по бокам от собственной связки надколенника. Общими же являются липоматозный компонент с его гемо- и лимфодинамическими и альгическими проявлениями. Пожалуй, большее диагностическое значение со стороны поверхностных тканей имеют изменения кожи над зоной мышечного напряжения. Описывают отечность и грубоватость фактуры кожи и подкожной клетчатки — признак Лапинского-Киблера (Нот Н, 1985). Из-за этих изменений зачастую трудно прощупать границу между соседними мышцами.
При оценке диагностической значимости отраженных болей и пальпируемых болезненных зон следует учитывать проводимость не только нервных, но и фиброзных структур (см. 11.1.1.). Кроме проекционных церебральных и спинальных зон чувствительного выпадения или раздражения имеются и склеротомные зоны непосредственной фиброзной связи с капсулами внутренних органов и брыжейками, фасциями и связками этих органов (TamarG., 1976;BarellJ.P., MercierP., 1983; Петров К.В., 2002). Это не столько отраженная (рефлекторная) боль и болезненность, а прямая боль и болезненность всех фиброзных элементов полостных и поверхностных органов. Так, пальпация болезненной грудины дает представление о состоянии прикрепляющихся к ней связок: перикардио-стернальной и гепато-рено-стернальной. Болезненность паховой области иллюстрирует возможную заинтересованность «цепи» гепато-ренало-ингвинальных связок.
Дифференциальный диагноз дискогенных и недискогенных вертеброгенных синдромов
Синдромы, близкие к дискогенным, могут быть связаны с другими дистрофическими поражениями позвоночника, а также с опухолевыми, травматическими, воспалительными и некротическими процессами в нем с аномалиями (см. рис. 9.4).
В решении соответствующих дифференциально-диагностических задач клиническому методу принадлежит важнейшая роль. Однако визуализация тканей позвоночника живого человека возможна, естественно, с помощью лучевых методов. Почти в течение целого столетия основными среди них были бесконтрастная и контрастная спондилография.
Бесконтрастная спондилография уже в условиях стандартных укладок дает богатую информацию о состоянии позвонков. Эту информацию улучшают довольно простые дополнительные приемы и укладки. Т.к. на снимке в боковой проекции позвонок Ly прикрыт тенью подвздошной кости, Я.И.Гейнисман (1953) предложил в целях лучшего его выявления обеспечить для него дополнительную экспозицию при условии рентгенозащиты вышележащих отделов. Хорошее изображение заднего нижнего угла тела V поясничного позвонка на обычной боковой рентгенограмме часто не удается (фон — косо направленная ось межпозвонкового отверстия и накладывающаяся тень межпозвонковых суставов). Для разрешения этих трудностей A.Kovacs (1950) предложил укладку с применением косого (пояснично-пахового) хода луча. Больного укладывают на бок и поворачивают в вентральную сторону на 60° по отношению к столу. Центральный
Глава IX. Диагноз
пучок лучей направляется на область V поясничного позвонка под углом, открытым в каудальную сторону на 25-30°.
Состояние суставных щелей всего поясничного отдела лучше всего выявляется в кифотической позе больного сидя при косом (45°) горизонтальном дорзолатеральном ходе луча (методика Zcernaviczky J., 1987). Спина обращена к кассете под углом 45°, а кисти вытянутых рук лежат на голени слегка согнутой в колене ноги, которая соответствует той стороне, которая ближе к кассете. Другое бедро опущено книзу.
Некоторые особенности техники шейной и грудной спондилографии представлены в главах 5 и 6.
В последние десятилетия лучевая диагностика вертебро-генных заболеваний обогатилась компьютерной (КТ) и ядерно-магнитно-резонансной томографией (МР-томо-графия). Этот последний метод, неионизирующий, основан на свойстве водорода, фосфора и других атомов резонировать в сильном магнитном поле. Соответствующие сигналы обрабатываются компьютером и переводятся в изображение на экране. Кости и воздух почти не дают сигнала и представлены черным цветом, жировая ткань — белым. Метод позволяет получить изображение не только в сагиттальной, фронтальной, но и аксиальной проекции, в частности, с дифференциацией серого вещества и белого — серое содержит больше воды. Метод обеспечивает визуализацию и диска, и желтой связки, и других мягких тканей. Хорошо видны соотношения их величины с диаметром позвоночного канала (см. рис. 3.8). На КТ различают грыжи малые в 2-3 мм, средние — 4-6 мм, чаще при рефлекторных синдромах, и крупные — в 7-8 мм, чаще при компрессионных синдромах (Яхно Н.И. с соавт., 1992). На MP-картине рассматривают 4 степени выраженности грыж. Первые две считают клинически незначимыми.
При церебральных и краниальных проявлениях вертеб-рогенной патологии может оказаться полезной позитрон-ная эмиссионная томография (ПЭТ). Метод основан на использовании протонов кислорода, азота, углерода, фосфора — составных частей метаболитов мозга (глюкозы, аминокислот) и пр. С помощью ПЭТ удается неинвазивно определить интенсивность потребления глюкозы или кислорода, количественно изучить метаболизм и кровоток в любых структурах тела.
При наличии соответствующей аппаратуры пользуются рутинной спондилографией. Еще рано отказываться от традиционной спондилографии по следующим соображениям: 1) еще долго дорогостоящий КТ и MP-методы исследования не станут доступными всем пациентам и в любых поликлинических условиях; 2) информативность спондилографичес-кого метода в отношении костных структур остается весьма высокой. Так, достаточную информацию по выраженности спондилопатии представляет MP-томография (с напряженностью магнита 0,04 Т). Она возможна и с помощью рентгеновской денситометрии или по градации по Н.С.Косинской и соавт. (1975): начальная — легкие углубления отдельных замыкающих пластинок; умеренная — заметное их углубление, что сопровождается увеличением высоты дисков до 2/3 высоты тел позвонков; выраженная — то же + уплощение тел позвонков, оно площе дисков; резко выраженная — заметные «рыбьи позвонки» с многочисленными разрывами замыкающих пластинок; 3) первоначальное познание предмета и клинический анализ, проводимый зрелым врачом, требует учета поступательно-исторических ступеней, приведших
к современным методам (без этого эвристического стимула врач лишается не только общей культуры мышления, но и подвергается практической опасности грубых ошибок).
В нейрохирургических клиниках сохранили некоторую значимость и контрастные методы лучевой диагностики, особенно радикулосаккография. Она позволяет уточнить, в какой мере грыжа диска, выявленная другими лучевыми методами, угрожает корешку. Это позволяет спланировать объем оперативного доступа (Китов Д., 1982; Любищев КС. с соавт., 1996).
В диагностике дистрофических поражений экстраверте-бральных тканей, наряду с ЯМР, широко применяется ультразвуковое сканирование. Так, оно является лучшим методом выявления повреждений вращательной манжетки плеча при плечелопаточном периартрозе: отмечается неоднородность эхо-сигнала (МИ=2,68 — Широков В.А., 1995).
При всей важности лучевой дифференциальной диагностики дискогенных и недискогенных заболеваний позвоночника наиболее важна диагностика клиническая, особенно в условиях поликлиники, куда первоначально обращаются больные. Поданным МажейкоЛ.И. (1998) и А.И.Борисовой и соавт. (2000), наиболее часто больные остеохондрозом поступают с ошибочным диагнозом травматического, инфекционного заболевания, вегетодистонии, расстройства мозгового кровообращения, гипертонического криза, стенокардии. Впрочем, у больных нередко отмечаются и другие заболевания: внутричерепная гипертензия, подвывихи атланта, аксиса, гипермобильность в суставе Крювелье.
Дата добавления: 2015-04-07; просмотров: 1729;
