Бадмаев Б.Ц. 6 страница
Однако наиболее яркими представителями анемий сложного соче- танного «смешанного» генеза являются такие, которые вызываются нехваткой нескольких факторов. К ним относятся анемии беременных (недостаток железа и витамина В12), анемии после резекции желудка (дефицит тех же факторов). В последнем случае при изучении костномозгового кроветворения можно установить преобладание, а возможно, и недостатка какого-либо одного из вышеуказанных факторов.
19.2.2. Эритроцитозы
Эритроцитозы — состояния, характеризующиеся увеличением содержания эритроцитов и гемоглобина в единице объема крови без признаков системной гиперплазии костномозговой ткани. Для любых эрит- роцитозов обязательно увеличение показателя гематокрита. Различают абсолютные и относительные эритроцитозы.
Относительное увеличение массы эритроцитов может быть в результате нескольких причин. Наиболее частой причиной является уменьшение массы плазмы на фоне приема диуретиков, а также различных иных причин дегидратации, таких, как неукротимая рвота, диарея и пр. Известны случаи относительного эритроцитоза вследствие индивидуальных особенностей водно-солевого обмена.
Абсолютное увеличение объема эритроцитов может быть первичным и вторичным. Первичное увеличение эритроцитов проявляется в виде истинной полицитемии и определяется пролиферацией эритроидного ростка вследствие неопластического изменения полипотентной клетки- предшественника (болезнь Вакеза). Вторичное увеличение массы эритроцитов является следствием действия избыточной выработки эритро- поэтина, который может продуцироваться как в почках, так и вне их.
Причинами вторичного эритроцитоза могут быть хронические гипок- сические состояния, развивающиеся вследствие длительного пребывания в высокогорной местности, хронических заболеваний легких, врожденных пороков сердца, а также вследствие гиповентиляции при ожирении (синдроме Пикквика) или же вследствие нарушенного высвобождения кислорода из эритроцитов при особенностях структуры гемоглобина или некоторых эритроцитарных энзимов. Увеличение уровня эритропоэтина в некоторых случаях может иметь место и при нормальном насыщении крови кислородом, например, при наличии почечной патологии — опухолей почек, поликистоза почек, а также опухолей иной локализации — ге- патомы, опухоли мозжечка, опухоли мочевыделительной системы. Гиперэритропоэтинемия описана при феохромоцитоме, синдроме Иценко—Кушинга и др. Причиной гиперэритропоэтинемии может быть генетически обусловленная дефектная регуляция его продукции.
Наличие эритроцитоза улице одновременным увеличением уровня лейкоцитов, тромбоцитов и спленомегалией обычно свидетельствуете развйтии миелопролиферативного заболевания.
Выраженные эритроцитозы вызывают покраснение кожных покровов, особенно лица, и слизистых оболочек, переполнение сосудов склер. Микроциркуляторные расстройства являются причиной головных болей, головокружений, парестезий, нарушений зрения. В 20 % случаев отмечаются тромботические явления — поражение сосудов головного мозга, сердца, артерий и вен сетчатки, печеночной и воротной вен, тромбозы глубоких вен с тромбоэмболией легочной артерии, тромбозы периферических артерий. Может наблюдаться и кровоточивость, особенно из сосудов желудочно-кишечного тракта. От 1,5 до 15 % случаев истинной по- лицитемии заканчивается трансформацией в острый лейкоз. От 10 до 20 % случаев трансформируются в остеомиелосклероз.
19-3- Тромбоцитоз[1]
Тромбоцитоз — увеличение количества тромбоцитов в периферической крови (норма 20x1012—40x1012 /л).
Количество тромбоцитов в организме регулируется тромбопоэти- ном-белком, вырабатываемым в клетках печени, почек.
Тромбоцитоз может быть результатом неопластической пролиферации на уровне клеток-предшественников или быть связанным с активностью тромбопоэтина.
В зависимости от этого различают первичный — эссенциальный тромбоцитоз, относящийся к группе миелопролиферативных заболеваний, и вторичный тромбоцитоз, т.е. сопутствующий определенным патологическим состояниям организма. Вторичный тромбоцитоз практически всегда наблюдается при острых кровопотерях, возникая в процессе кровотечения и оставаясь некоторое время после его остановки. Увеличение тромбоцитов отмечается при воспалении, при системных заболеваниях соединительной ткани, таких как ревматоидный артрит, при неоплазмах, при заболеваниях и состояниях, сопровождающихся выключением или уменьшением функции селезенки — после спленэктомии, инфарктов селезенки и ее атрофии. Тромбоцитоз может вызываться действием ряда лекарств — адреналина, производных барвинка. Описаны тромбоцитозы у лиц с гемолитической анемией, особенно при серповид- но-клеточном ее варианте. Не разработаны точные методы, позволяющие дифференцировать первичный и вторичный тромбоцитоз. Критериями, отличающими первичный тромбоцитоз от симптоматического вторичного тромбоцитоза, являются количество тромбоцитов и их внешний вид. При вторичном тромбоцитозе количество тромбоцитов обычно не превышает 800 ООО, в то время как при первичном — этот показатель более 1000 000 и имеет тенденцию к росту. При первичном тромбоцитозе форма тромбоцитов неправильная, причудливо измененная, в то время как при вторичном — внешний вид тромбоцитов не нарушен.
При первичном тромбоцитозе функции тромбоцитов нарушены — снижены их агрегация в ответ на индукцию коллагеном и адреналином, снижена реакция на ингибиторное действие простагландина. В то же время отмечается склонность к спонтанной агрегации тромбоцитов. Достоверным критерием, свидетельствующим о характере тромбоцитоза, является наличие в крови повышенного уровня тромбопоэтина. Однако его определение в условиях практической медицины пока не получило применения. Увеличение уровня тромбоцитов при вторичном тромбоцитозе обычно остается главным образом лабораторной находкой. Первичная тромбцитемия также нечасто определяет клиническую симптоматику. В то же время у 1/3 больных отмечаются сосудистые расстройства в виде головной боли, эритромелалгии — жгучей болезненности гиперемирован- ной кожи ладоней и стоп, парестезий, нарушений зрения, возможны тром- ботические осложнения.
19.4. Патология белой крови
Постоянное количество лейкоцитов в крови поддерживается костномозговой продукцией этих клеток, а также рециркуляцией гранулоци- тов, депонированных в капиллярной сети различных органов и тканей организма.
19.4.1. Лейкоцитопении
Лейкоцитопении — уменьшение количества лейкоцитов в периферической крови ниже 4,0x109/л.
Причины и механизмы развития лейкоцитопении. Лейкоцито- пения может возникать вследствие уменьшения различных компонентов лейкоцитарного пула. Имеются данные о снижении уровня циркулирующих лимфоцитов, моноцитов, эозинофилов, однако в связи с тем, что данные форменные элементы составляют лишь небольшую часть лейкоцитарного пула, лейкоцитопении практически наблюдаются тогда, когда происходит снижение в крови клеток гранулоцитарного ряда, т.е. лишь нейтропении определяют феномен лейкоцитопении, хотя в некоторых случаях снижение нейтрофилов может сочетаться и со снижением других видов лейкоцитов. Снижение того или иного компонента лейкоцитарного ряда определяется по показателю их абсолютного числа в пересчете на кубический миллиметр. Лишь снижение количества нейтрофилов ниже 1500 клеток в 1 мм3 позволяет констатировать нейтропению. Различают несколько степеней нейтропении. При наличии нейтрофилов в пределах от 1500 до 1000 констатируется легкая, или мягкая, нейтропения. Умеренной называется нейтропения при количестве нейтрофилов в пределах от 1000 до 500 клеток в 1 мм3. Снижение нейтрофилов менее 500 в 1 мм3 относят к тяжелой нейтропении.
Два основных механизма определяют развитие лейкоцитопении: снижение выработки нейтрофилов или повышение их разрушения. Возможно также уменьшение числа лейкоцитов вследствие перераспределения их из кровотока с депонированием в тканях или микроциркулятор- ном русле (например, при увеличении селезенки). Снижение числа лейкоцитов вследствие разведения крови практически не отмечается.
Нейтропенией сопровождаются заболевания с различной этиологией и патогенезом. Согласно патогенетическому принципу, различают 4 типа нейтропений:
1. Нейтропении, обусловленные уменьшением продукции нейтрофилов в костном мозге;
2. Нейтропении, обусловленные замедлением выхода нейтрофилов из костного мозга в кровь;
3. Нейтропении, обусловленные уменьшением времени циркуляции нейтрофилов в сосудистом русле;
4. Нейтропении, связанные с перераспределением нейтрофилов внутри сосудистого русла.
Нейтропении, обусловленные уменьшением продукции нейтрофилов в костном мозге. Этот вид нейтропений развивается вследствие понижения пролиферативных процессов в костном мозге или связан с затруднением созревания форменных элементов.
Наиболее частой причиной нарушения пролиферативных процессов является повреждение клеток-предшественников миелопоэза: цитоста- тическими препаратами, использующимися при химиотерапии злокачественных опухолей (миелотоксическийагранулоцитоз) или радиационным воздействием. Одной из причин поражения миелоидного ростка могут быть антитела к поврежденным клеткам-предшественникам (иммунный агранулоцитоз). Роль гаптена здесь нередко выполняют фармакологические препараты. Тяжелая нейтропения может сопровождать вирусный гепатит. Развивающуюся при этом заболевании гипоплазию миелоидного ростка удается приостановить только пересадкой костного мозга. Уменьшение продукции нейтрофилов наблюдается при дефиците различных веществ, необходимых для пролиферации и созревания форменных элементов (дефицит витамина В12 и фолиевой кислоты, железа, пиридокси- на, белка).
Гранулоцитопении, нередко встречающиеся при хронических заболеваниях желудочно-кишечного тракта (язвенной болезни,холециститах, гастритах), связывают с влиянием на костный мозг продуктов неполноценного пищеварения.
Нейтропению, отмечаемую при онкологических заболеваниях, объясняют ингибирующим влиянием на костный мозг продуктов обмена опухоли и прямым вытеснением миелопоэтического ростка опухолевой тканью, метастазирующей в костный мозг.
Нейтропении, обусловленные замедлением выхода нейтрофилов из костного мозга в кровь. Этот вид нейтропений связан со снижением двигательной активности нейтрофилов. Причиной могут быть дефекты мембраны клеток («синдром ленивых лейкоцитов»). Пониженная двигательная активность клеток приводит к задержке их в костном мозге с одновременным снижением числа лейкоцитов периферической крови.
Ингибировать подвижность нейтрофилов могут продукты жизнедеятельности вирулентных микроорганизмов, вирусов, лекарственные препараты (например, сульфаниламиды). Значительная роль в функциональной активности клеток принадлежит рецепторам, уменьшением количества которых объясняют ограниченную подвижность нейтрофилов. Ограничивает активность нейтрофилов недостаточный запас в клетке гликогена, являющегося ее энергетическим субстратом.
Нейтропении, обусловленные уменьшением времени циркуляции нейтрофилов в сосудистом русле- Этот вид нейтропении связан с деструкцией гранулоцитов. Чаще всего повреждение клеток вызывают антитела, направленные против нейтрофилов (амидопириновый острый агранулоцитоз) или иммунные комплексы.
Причиной нейтропении может быть укорочение срока жизни гранулоцитов при их морфологической или функциональной неполноценности (В12-дефицитная анемия, болезнь Чедиака—-Хигаси). Характерной особенностью этих нейтропений является активная реакция костного мозга, проявляющаяся в усиленной продукции промиелоцитарных и миелоцитар- ных клеток.
Нейтропении, связанные с перераспределением нейтрофилов внутри сосудистого русла. Этот вид нейтропении относится к так называемым, ложным нейтропениям. Они протекают доброкачественно, бессимптомно. Связаны эти нейтропении с дефектом распределения гранулоцитов в сосудистом русле (уменьшение циркулирующего пула клеток). Такой тип нейтропении наблюдается у спортсменов, при массивных воспалительных процессах, при перегревании. Известно, что при гипертермии большие скопления нейтрофилов обнаруживаются в капиллярах почек, легких. Перемещение значительного количества нейтрофилов из циркулирующего русла в «краевой» слой клеток наблюдается при гриппе. Перераспределительные нейтропении в большинстве своем быстро обратимы и, как правило, не сопровождаются изменением клеточного состава миелограммы.
Острый агранулоцитоз. Наиболее тяжелой формой лейкопении, сопровождающейся снижением процентного содержания гранулоцитов, является острый агранулоцитоз. Общее содержание лейкоцитов при этом заболевании колеблется в пределах 1,0—3,0x109/л крови, а абсолютное количество гранулоцитов понижается до 0,75x109/л. Частота острых аг- ранулоцитозов примерно 1:1200 человек.
Наиболее часто развитие острого агранулоцитоза связывают с приемом медикаментов (цитотоксические средства, антибиотики, сульфаниламиды, антитиреоидные средства, производное пиразолона — амидопирин, фенотиазина — аминазин). Причиной острого агранулоцитоза могут быть и химические вещества — бензин, толуол, а также ионизирующая радиация, вирусы гриппа, гепатита. По механизму развития различают миелотоксические и иммунные агранулоцитозы.
Миелотоксический агранулоцитоз может возникнуть в результате действия на костный мозг цитостатиков, ионизирующей радиации и Других факторов, приводящих к его гипоплазии. Повреждающее действие этих факторов связывают с цитолитическим (ионизирующая радиация) или с антиметаболитическим эффектом (цитостатики). Вмешательство таких веществ как циклофосфан, фенацетин в метаболизм клеток, а именно в пуриновый и пиримидиновый обмены, ведет к нарушению процессов клеточной пролиферации. Воздействие этих соединений редко сопровождается изолированной гранулоцитопенией, а довольно часто сочетается с анемией, тромбоцитопенией. При массивном повреждении родоначальных клеток процесс гипоплазии костного мозга может оказаться необратимым.
Иммунный агранулоцитоз имеет в своей основе иной механизм гибели клеток в костном мозге или в крови. Появление антилейкоцитарных антител при этом виде агранулоцитоза связывают с влиянием медикаментов, являющихся гаптенами. Последние образуют комплекс с циркулирующими в крови белками или с белками мембраны лейкоцитов, находящихся в костном мозге или в периферической крови. Среди медикаментов, действующих подобным образом, видное место принадлежит амидопирину. Аналогично действует анальгин, бутадион, сульфаниламиды и ряд других препаратов.
Иммунный агранулоцитоз, как правило, протекает с нарушением гранулоцитопоэза. Повреждение элементов костного мозга варьирует от минимального до полного подавления миелоидного ростка. Гранулоци- топения, возникающая вследствие образования антител к нейтрофилам периферической крови, не сопровождается снижением числа тромбо- и эритроцитов.
Аутоиммунный агранулоцитоз развивается при образовании антилейкоцитарных антител к неизмененным гранулоцитам. Их образование может провоцироваться инфекционными заболеваниями. Антитела такого типа обнаруживают при системных заболеваниях (красная волчанка). В происхождении аутоиммунного агранулоцитоза значительная роль отводится сниженной активности Т-супрессоров, подавляющих в норме образование антител к собственным лейкоцитам.
Наряду с резким уменьшением числа гранулоцитов крови при остром агранулоцитозе нарушается их способность к передвижению, фагоцитозу, снижается активность цитоплазматических ферментов. В циркулирующих нейтрофилах обнаруживаются признаки дегенерации — токсическая зернистость, вакуолизация цитоплазмы. В лейкограмме при агранулоцитозе отмечается относительный лимфоцитоз. При благоприятном течении заболевания общее количество лейкоцитов восстанавливается, соотношение форменных элементов в лейкоцитарной формуле приходит к норме.
Тяжесть течения агранулоцитоза коррелирует со степенью выраженности гранулоцитопении.
Эозинопении — абсолютное уменьшение эозинофильных клеток ниже 0,2x109/л. Эозинопения может наблюдаться при острых инфекционных заболеваниях, септических состояниях, сопутствует миелотокси- ческой форме агранулоцитоза. Уменьшение числа эозинофилов отмечается при болезни Иценко—Кушинга (см. патофизиологию эндокринной системы), стрессовых ситуациях, ответе острой фазы. Выраженная эозинопения наблюдается при вирусных заболеваниях, по-видимому, из-за подавления синтеза некоторых интерлейкинов, в первую очередь ИЛ-5.
Лимфоцитопении — абсолютное уменьшение лимфоцитов ниже 1,2x109/л. Лимфопении характерны для ряда заболеваний (красная волчанка, распространенный туберкулез лимфатических узлов), и хронических стрессовых состояний. Лимфопения — ранний признак острой лучевой болезни, лимфогранулематоза. У детей лимфопения может быть связана с гипоплазией тимуса, особенно когда она сочетается с агамма- глобулинемией.
Моноцитопении — абсолютное уменьшение моноцитов ниже 0,09x109/л. Моноцитопения наблюдается при острых инфекционных заболеваниях (в разгар болезни, нередко сочетаясь с нейтрофилией), при тяжелых септических процессах, при анемии Аддисона—Бирмера. По уменьшению моноцитов в крови, особенно в сочетании с лимфоцитозом, судят об обострении туберкулезного процесса, ревмокардита.
19.4.2. Лейкоцитоз
Лейкоцитоз — увеличение числа лейкоцитов в периферической крови свыше 9,0х109/л.
Причины, вызывающие лейкоцитоз, разделяют на несколько групп:
• инфекции (в том числе — септицемии);
• асептические некрозы тканей;
• системные заболевания соединительной ткани;
• реактивные лейкоцитозы, возникающие в ответ на метастатическое
поражение костного мозга;
• физиологический лейкоцитоз.
Чаще лейкоцитоз вызывают бактериальные инфекции самых различных типов. Особенно выраженное повышение количества лейкоцитов бывает при нагноениях ран, абсцессах органов. Лейкоцитоз может быть проявлением самостоятельного неопластического заболевания — лейкоза. Системные заболевания могут сопровождаться лейкоцитозом, особенно часто ревматоидным артритом, дерматомиозитом, узелковым пе- риартериитом. Лейкоцитоз на фоне асептического некроза отмечается при инфарктах органов: миокарда, почки, селезенки, при асептическом нёкрозе головки бедренной кости и др.
Известен физиологический лейкоцитоз, который может наблюдаться у отдельных лиц после еды, испуга, на фоне боли и различных стрессовых ситуаций.
Нейтрофильный лейкоцитоз характерен для острых инфекционных процессов, воспаления, протекающего с некрозом тканей (острый аппендицит, пневмония, инфаркт миокарда), свинцового отравления, а также может быть следствием применения некоторых лекарственных препаратов (например, глюкокортикоидов).'
При инфекционных заболеваниях с тяжелым течением'в формуле нейтрофилов могут появляться миелоциты, а в зрелых гранулоцитах — признаки дегенерации в виде гиперсегментированных ядер, вакуолизи- рованной цитоплазмы, токсигенной зернистости и др.
Ведущим резервом зрелых гранулоцитов в организме считают костномозговой гранулоцитарный резерв. С помощью радиоизотопного метода было установлено, что быстрое нарастание числа гранулоцитов за счет мобилизации костномозгового резерва в периферическую кровь при патологических процессах начинается на 5-е сутки, часто сопровождаясь палочкоядерным сдвигом в лейкоцитарной формуле.
Усиленный выход лейкоцитов из костномозгового хранилища связывают с действием колониестимулирующих факторов (КСФ), в первую очередь гранулоцитарного КСФ (Г-КСФ) — стимулятора роста и созревания гранулоцитарных лейкоцитов и гранулоцитарно-макрофагального КСФ (ГМ-КСФ) — активатора роста и созревания гранулоцитов, моноцитов и макрофагов.
Высокий нейтрофильный лейкоцитоз с резко выраженным сдвигом формулы влево вплоть до промиелоцитов может возникнуть при острых бактериальных пневмониях, остром гемолизе эритроцитов, злокачественных опухолях с множественными метастазами в костный мозг.
Общее количество лейкоцитов в объеме крови при этом может увеличиваться до значительных цифр, что в сочетании с резким омоложением формулы нейтрофилов напоминает картину крови при хроническом миелолейкозе. Такое сходство с лейкозом послужило основанием для названия этой реакции кровилейкемоиднойреакцией миелоидноготипа.
В отличие от лейкоза, при котором первично поражается кроветворная ткань, лейкемоидная реакция носит временный, симптоматический характер: исчезает после устранения вызвавшей ее причины.
Пребывание гранулоцитов в циркуляции не главное их назначение. Основную свою функцию — фагоцитарную нейтрофилы выполняют в тканях, куда они мигрируют через стенку капилляра.
Эозинофильный лейкоцитоз — увеличение общего количества лейкоцитов в объеме крови за счет эозинофилов, абсолютное содержание которых превышает 0,3x109/л. Эозинофилия наиболее часто наблюдается при паразитарных, аллергических заболеваниях, при гипопродук- ции глюкокортикоидов.
Эозинофилии, наблюдаемые при онкологических заболеваниях, в том числе и при лейкозах, обусловлены, по-видимому, усиленной продукцией ИЛ-3 под влиянием факторов, выделяемых опухолевой тканью. Известен цитотоксический эффект вызываемый пероксидазой эозинофилов, и приводящий к гибели клеток опухоли. Однако выделяемые опухолевой тканью химические факторы, могут приводить к дегенерации эозинофилов (появление вакуолей в цитоплазме, уменьшение количества гранул в клетке).
Некоторые заболевания, например такие как гистиоцитозы (болезни соединительной ткани), сопровождаются не только увеличением эозинофилов в периферической крови, но и скоплением их в тканях. Выделяющиеся при дегрануляции эозинофилов биологически активные вещества могут повреждать эндотелий сосудов, эндокард и др.
Моноцитарный лейкоцитоз — увеличение общего количества лейкоцитов в объеме крови за счет моноцитов, абсолютное содержание которых превышает 0,6x109/л. Моноцитоз встречается при некоторых заболеваниях (оспе, кори, краснухе, инфекционном паротите, скарлатине, инфекционном мононуклеозе, острых протозойных заболеваниях). При легочном туберкулезе моноцитоз сопутствует острой фазе болезни, сменяясь в неактивную фазу заболевания лимфоцитозом. В очаге воспаления, куда моноциты мигрируют из кровяного русла, они выполняют роль макрофагов, участвуя в нейтрализации токсинов, регуляции активности фибробластов.
Лимфоцитарный лейкоцитоз — увеличение общего количества лейкоцитов в объеме крови за счет лимфоцитов, абсолютное содержание которых превышает 3,0x109/л. Лимфоцитоз сопровождает хронические бактериальные инфекции (сифилис, туберкулез), вирусные заболевания, болезнь «трансплантат против хозяина».
19.5. Лейкозы (гемобластозы, лейкемии)
Под лейкозом понимают неопластические заболевания, опухолевая масса которых состоит из клеток крови или, что, по-видимому, более точно, из клеток, сходных по своему виду с клетками крови.
Некоторые ученые подразделяют опухоли крови на гемобластомы и гематосаркомы на том основании, что в одних случаях костный мозг может быть повсеместно заселен опухолевыми клетками, а в других —их разрастание осуществляется экстрамедуллярно. Согласно другой точки зрения, все опухоли кроветворной ткани следует объединять под названием «лейкозы», так как опухолевая неопластическая природа этих заболеваний, подчеркиваемая в названиях гемобластозов или гематосарко- матозов, ни у кого практически не вызывает сомнений.
Этиология лейкозов, как и других опухолей, окончательно не выяснена. Однако в настоящее время можно считать установленным, что такие факторы, как вирус, ионизирующая радиация, определенные химические субстанции (в том числе и некоторые лекарственные препараты типа левомицетина, бутадиона и цитостатиков), способствуют возникновению данных заболеваний. О роли наследственных факторов в развитии лейкозов также имеются вполне обоснованные мнения. Они подтверждаются случаями возникновения однотипных лейкозов у однояйцевых близнецов, большой предрасположенностью к развитию лейкозов больных с наследственными нарушениями генетического аппарата (болезнь Дауна, синдромыТернера, Клайнфельтера ит.п.). При этом отмечено, что некоторые виды лейкозов имеют тенденцию сочетаться с определенными типами генетических нарушений.
Современные научные данные могут считаться весьма убедительными в пользу выдвигавшегося ранее предположения о происхождении всей лейкемической массы из одной мутировавшейся клетки, вышедшей из-под контроля организма. Таковыми являются наличие кольцевой хромосомы в опухолевых клетках больных с острыми лейкозами, развившимися при лечении радиоактивным фосфором, резкое увеличение однотипного по физико-химическим свойствам белка у больных пара- протеинемическими гемобластозами, филадельфийская хромосома у больных хроническим миелолейкозом (рис. 19.2).
В клинической практике лейкозы принято подразделять в зависимости от типа клетки, составляющей основу опухолевой массы. Те лейкозы, которые протекают с пролиферацией клеток малодифференцирован- ных и неспособных к дальнейшей дифференциации, обычно весьма злокачественны и называются острыми. Лейкозы, опухолевую массу которых составляют дифференцирующиеся и зрелые клетки, обычно имеют относительно доброкачественное течение и называются хроническими.
В свою очередь, острые и хронические лейкозы подразделяются в зависимости от того, какая клетка составляет субстрат опухоли. В настоящее время описаны лейкозы, развивающиеся из клеток всех ростков кроветворения — эритроидного, тромбо-, грануло- и агранулоцитарного типов. При этом различают острые лейкозы миелобластного, монобласт- ного, мегакариобластного, эритробластного, лимфобластного и плазмо- бластного типов.
Имеются сообщения о существовании недифференцируемой формы острого лейкоза, происхождение которой, по-видимому, можно отнести за счет пролиферации клеток, возникших из более ранних, недиф-

|

| ( J jr* * 1ЩЩ ]' |
22 О

|
| К w' |
| 7U |
| bcr dbl |
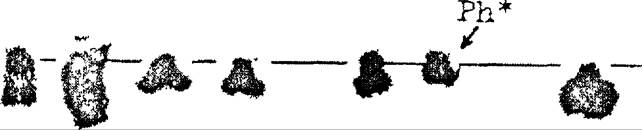
|
| \ |
| Рис 19 2 Формирование хромосомной аберрации t(9,22)(q34,q11) и образование филадельфийской (Ph') хромосомы при хроническом миелодейкозе Стрелками отмечены точки повреждения |
| 9? |
выделены и продолжают выделяться формы, в основе которых лежит пролиферация любой зрелой клетки крови — хронический лимфолейкоз, хронический миелолейкоз, хронический моноцитарный лейкоз, хронический мегакариоцитарный лейкоз, эритромиелоз, эритремия, хронический ба- зофильноклеточный лейкоз. Имеются сообщения и о наличии хронического эозинофильно-клеточного лейкоза Современный уровень медицинской науки, позволяющий различать тончайшие детали клетки, привел к тому, что производятся подразделения в рамках как будто бы давно устоявшихся форм лейкозов Так, среди больных хроническим лимфолейко- зом в настоящее время выделяют группы лиц, страдающих от пролиферации как Т-, так и В-лимфоцитов, а среди больных хроническим миелолейкозом различают группы с пролиферацией клеток, имеющих филадельфийскую хромосому и не имеющих ее.
Критериями лейкоза и его конкретной формы следует считать гиперплазию кроветворной ткани, которая может наблюдаться как в периферической крови, так и в костном мозге. Причем у отдельных лиц гиперплазия лейкемических клеток наблюдается только в костном мозге, появляясь в периферической крови лишь на более поздних стадиях заболевания
В связи с тем, что заболевания системы кроветворения встречаются достаточно часто, а разнообразие форм лейкемий достаточно велико, целесообразно представить рабочую классификацию заболеваний крови, протекающих с лейкоцитозом.
Острые лейкозы. Характеризуются пролиферацией бластных или близких к ним клеток в костном мозге и периферической крови и иных тканях организма.
По цитоморфологической картине и данным цитохимии острые лейкозы подразделяются следующим образом.
Лимфобластные лейкозы, которые дифференцируются на 3 морфологических вида, обозначенных L1, L2, L3:
• L1-клетка имеет высокое ядерно-цитоплазматическое отношение, ядро правильной формы с малозаметными нуклеолами. Данная форма типична для детей;
• Ь2-клетка имеет большие размеры, ядерно-цитоплазматическое соотношение невысокое, цитоплазма занимает более 20 % поверхности клетки, ядро часто расщепленное, ядрышки отчетливо выражены. Данная форма типична для взрослых;
• ЦЗ-клетки большие, однородные. Ядро овальное или круглое с выраженными нуклеолами. Цитоплазма вакуолизирована. Встречаются как у взрослых, так и у детей. Составляют около 5 % случаев. Использование определения поверхностных маркеров и цитохимии
позволяет дифференцировать их еще на 4 типа:
Дата добавления: 2015-02-05; просмотров: 924;
