ОСТРАЯ КИШЕЧНАЯ НЕПРОХОДИМОСТЬ. Острая кишечная непроходимость — одно из наиболее частых острых хирургических заболеваний органов живота
Острая кишечная непроходимость — одно из наиболее частых острых хирургических заболеваний органов живота. При этом заболевании всегда требуется срочная госпитализация и операция и, следовательно, быстрое и правильное распознавание.
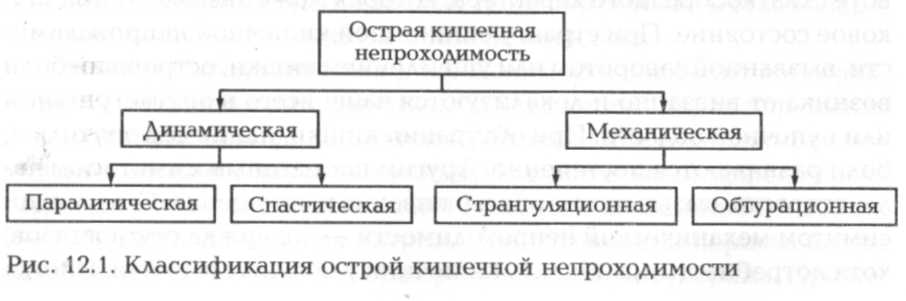
Классификация острой кишечной непроходимости приведена на рис. 12.1.
Клиническая картина. Выделяют динамическую и механическую кишечную непроходимость.
Динамическая непроходимость в свою очередь подразделяется на паралитическую и спастическую формы.
Механическая непроходимость может быть странгуляционной, при которой происходит сдавление сосудов брыжейки кишки, и обтурационной из-за закупорки просвета кишки опухолью, грубой пищей. Кроме указанных форм непроходимости существует еще и инвагинационная непроходимость, при которой происходит внедрение
вышележащей части кишки в нижележащую, например подвздошной кишки в слепую.
Динамическая паралитическая кишечная непроходимость наступает при парезе или параличе кишечника из-за перитонита, операционной травмы, травмы органов брюшной полости и забрюшинного пространства и т.д. Вследствие многократной рвоты наступает значительное обезвоживание организма. Паралитическая непроходимость характеризуется разлитыми болями в животе и равномерным вздутием брюшной полости, сопровождающимся периодическими рвотами желудочным, а затем кишечным содержимым, задержкой стула и газов.
При нарастании симптомов непроходимости состояние пациентов ухудшается, пульс учащается до 140 уд./мин, АД снижается, появляются напряжение мышц живота, положительный симптом Щеткина—Блюмберга; перистальтика кишечника отсутствует. На обзорной рентгенограмме брюшной полости определяются раздутые петли кишечника.
Динамическая спастическая кишечная непроходимость наступает при спазме кишечника, который может быть вызван ушибом живота, кровоизлияниями в брюшную полость, спазмом сосудов кишечника и другими причинами. Больные жалуются на сильные схваткообразные боли в животе. Иногда могут быть повторные рвоты желудочным содержимым. Состояние больных остается удовлетворительным, без нарушения сердечно-сосудистой деятельности и дыхания. Язык влажный. Живот обычной формы, мягкий незначительно болезнен, симптом Щеткина—Блюмберга отрицательный. При пальпации удается прощупать спазмированный участок кишки. При аускультации выслушиваются обычные кишечные шумы. При обзорном рентгенологическом исследовании брюшной полости изменений не отмечается.
Механическая кишечная непроходимость имеет общие симптомы, характерные и для обтурационной, и для странгуляционной непроходимости. Один из основных симптомов — сильная боль в животе схваткообразного характера, которая может вызвать даже шоковое состояние. При странгуляциионной кишечной непроходимости, вызванной заворотом или ущемлением кишки, острейшие боли возникают внезапно и локализуются чаще всего в эпигастральной или пупочной области. При обтурации кишки, например опухолью, боли развиваются постепенно. Другим постоянным симптомом является рвота, вызывающая обезвоживание и истощение. Следующий симптом механической непроходимости — задержка стула и газов, хотя потребность освободить кишечник у больных имеется. Иногда бывает стул из нижележащих отделов кишечника, но это не приносит облегчения общего состояния.
При осмотре живота отмечаются асимметрия его передней стенки, общий или местный метеоризм. При перкуссии в этом месте определяется высокий тимпанит. Важным признаком является видимая на глаз перистальтика кишечника, которая появляется самостоятельно или после легкого раздражения брюшной стенки, вызванного пальпацией. Начало перистальтики кишки совпадает с усилением боли, а конец — с их уменьшением. Напряжение мышц передней брюшной стенки бывает выраженным лишь при явлениях перитонита.
Большое диагностическое значение имеет «шум плеска», который является патогномоничным для кишечной непроходимости. Он связан со скоплением в кишечнике больших количеств жидкости и газов. При развитии перитонита в брюшной полости наступает тишина, при которой можно слышать «звук падающей капли». При пальцевом исследовании прямой кишки обнаруживается пустая ампула прямой кишки (симптом Обуховской больницы). На обзорных рентгенограммах брюшной полости, выполненных до постановки клизм, определяются чаши Клойбера — горизонтальные уровни жидкости в кишечнике с газовыми пузырями над ними.
При инвагинации кишечника происходит внедрение проксимальной части кишки в дистальную. При этом вместе с петлей кишки внедряется и брыжейка, что ведет к нарушению кровообращения кишки. Таким образом развивается и обтурационная, и странгуляционная кишечная непроходимость.
Наряду с общими симптомами, характерными для острой кишечной непроходимости (остро наступившая схваткообразная боль в животе, рвота, вздутие живота, отсутствие стула и газов, видимая перистальтика), инвагинация имеет, и специфические признаки: прощупываемую опухоль инвагината и кровянисто-слизистый стул.
Доврачебная медицинская помощь. Помощь заключается в местном применении холода и срочной транспортировке в стационар в положении пациента лежа на спине на носилках.
Лечение. Паралитическая непроходимость подлежит консервативному лечению с применением двусторонних паранефральных новокаиновых блокад, постоянного отсасывания содержимого желудка и повторных сифонных клизм. Положительный эффект у ряда пациентов отмечается после внутривенных введений 50—100 мл 5 —10 % раствора хлорида натрия. При сохранении перистальтики назначают 1 мл 0,05 % раствора прозерина или питуитрина. При наличии симптомов перитонита показано срочное оперативное вмешательство.
Лечение спастической кишечной непроходимости консервативное. Больным назначают двустороннюю новокаиновую паранефральную блокаду, введение спазмолитиков.
Лечение обтурационной и странгуляционной кишечной непроходимости оперативное.
Лечение инвагинации кишечника консервативными мерами иногда дает положительный результат (сифонные клизмы, паранефральные новокаиновые блокады), но чаще проводят операции. Выполняется дезинвагинация или резекция кишки при ее нежизнеспособности.
12.9. ЖЕЛУДОЧНО-КИШЕЧНЫЕ КРОВОТЕЧЕНИЯ
Наиболее частой причиной острых гастродуоденальных кровотечений является язвенная болезнь желудка и двенадцатиперстной кишки.
Клиническая картина. Главным, а иногда единственным симптомом, который заставляет пациента обратиться за медицинской помощью, является кровавая рвота, иногда повторяющаяся. Такая рвота чаще всего появляется спустя несколько часов после начала кровотечения при переполнении желудка кровью. При необильном кровотечении из язвы желудка или двенадцатиперстной кишки кровавой рвоты может и не быть, так как желудок успевает опорожниться от крови через двенадцатиперстную кишку. Тогда кровь выделяется из кишечника в виде дегтеобразного стула. Рвота «кофейной гущей» является абсолютным признаком желудочного кровотечения.
При значительной кровопотере наблюдаются общая слабость, головокружение, бледность кожных покровов и слизистых оболочек, пульс слабого наполнения и напряжения до 120 уд./мин, гипотония. Черты лица заострены. При продолжающемся кровотечении может наступить обморочное состояние.
По тяжести кровопотери гастродуоденальные кровотечения делят на три степени: компенсированную, субкомпенсированную и декомпенсированную. При компенсированной степени общее состояние удовлетворительное, кожные покровы бледные, систолическое АД до 100 мм. рт. ст., пульс до 100 уд./мин. При субкомпенсированной кровопотере общее состояние средней тяжести, систолическое АД — 70 — 90 мм рт. ст., пульс — 120 — 140 уд./мин. При декомпенсированной кровопотере состояние пациента тяжелое, систолическое АД — ниже 70 мм рт. ст, пульс — более 140 уд./мин слабого наполнения и напряжения.
Достаточно ценные данные по поводу кровотечения можно получит при эзофагогастродуоденоскопии. Это исследование позволяет выявить источник кровотечения в пищеводе, желудке, двенадцатиперстной кишке. Колоноскопия и ректороманоскопия дают возможность обнаружить источник кровотечения из толстой и прямой кишки.
При отсутствии возможности эндоскопического исследования выполняется рентгеноконтрастное исследование ЖКТ, при котором можно обнаружить варикозное расширение вен пищевода, язву желудка и двенадцатиперстной кишки, опухоли. Рентгенологическое исследование толстой кишки с помощью бариевой взвеси (ирригоскопии) дает возможность обнаружить источник кровотечения — опухоли, язвы толстой кишки.
Доврачебная медицинская помощь. Пациенты с гастродуоденальными кровотечениями подлежат немедленной госпитализации в хирургический стационар, так как в любой момент может возникнуть необходимость в экстренном оперативном вмешательстве. Транспортировка осуществляется в положении больного лежа.
Пациенту запрещается прием пищи и воды. На эпигастральную область накладывают пузырь со льдом. Внутривенно вводят 10 мл 10 % раствора кальция хлорида, 100 мл 5 % раствора аминокапроновой кислоты капельно и внутрь.
Лечение. При профузных кровотечениях по жизненным показаниям показано оперативное лечение с целью обнаружения источника кровотечения и гемостаза. В остальных случаях проводится консервативное лечение: назначают постельный режим, дробное переливание плазмы, свежецитратной донорской крови, кальция хлорида, аминокапроновой кислоты, кровезамещающих растворов. Соотношение крови и кровезаменителей должно быть 1: 3, а при тяжелой кровопотере —1:1. Важно не вызывать резкий подъем АД (систолическое давление не выше 90 мм рт. ст.), потому что может возобновиться кровотечение.
В настоящее время широко применяются эндоскопические методы остановки кровотечения путем электрокоагуляции кровоточащего сосуда или обкалывания кровоточащей язвы специальными растворами. При консервативном лечении пациента начинают кормить и поить с первого дня, применяя диету Мейленграхта. Она состоит из протертой рисовой и манной каши, овощных пюре, яиц, протертого мяса, киселя, желе, масла, сахара. Пищу принимают в охлажденном виде по 100 —150 мл каждые 3 ч. Наличие пищи в желудке создает условия для формирования тромба, снижает кислотность.
Проводится противоязвенное лечение охлажденными смесями антацидов (альмагель) и др. Если источником кровотечения были язва желудка и двенадцатиперстной кишки, опухоли желудка, толстой кишки пациенту показана радикальная операция в плановом порядке, так как повторные кровотечения очень опасны для жизни.
Дата добавления: 2016-05-11; просмотров: 1396;
