Острые нарушения спинального кровообращения
В прошлом часто диагностировали гематомиелию там, где в действительности имели место очаги некроза и миело-маляция — травматомиелия по Л.Б.Бирбраиру (1939). О том же писали R.Klaue (1948), K.Zblch (1954), E.Hultsch (1956), A.Grossiord et al. (1959), J.Corbin (1960), Д.Г.Герман (1972) и др. Быстрое развертывание клинической картины связано или с острым развитием грыжи диска, или с гиперэкстензи-онной травмой (Brain W.R., 1948, 1952; Schneider R., 1951, 1954; Kahn E., 1954; Clark E., Robinson P., 1956; Штулъ-ман Д.Р., Румянцев Ю.В., 1966): при переразгибании шеи в позвоночном канале ущемляются желтая и зубчатая связки, что и приводит к сдавлению спинного мозга. Острая ишемия может быть обусловлена и внутрисосудистыми механизмами, включая рефлекторно-спастические, как и при церебральных сосудистых катастрофах, а дополнительная травма, зачастую весьма легкая, может быть лишь разрешающим фактором (Frykholm R., 1951; Герман Д.Г., 1964, 1972; Курако Ю.А., Попова М.А., 1967; Пустовойтенко В.П., Вол-ковец, 1967). В литературе приводят много различных классификаций острых спинальных ишемий, включая ишемии при остеохондрозе (Steinbach G., 1956; Hetzel К, 1960; Дави-денков С.Н. и соавт., 1963; Волков А.А., Калашникова З.В., 1963; Коломейцева И.П. и соавт., 1966; Марков Д.А., Гитки-на А.С., 1967; Михеев В.В. и соавт., 1972 и др). Их в основном сводят к трем группам: 1. Размягчение в бассейне передней спинальной артерии или тотальное, с некрозом передних рогов, с диссоциированными чувствительными и провод-
Глава V. Синдромы шейного остеохондроза
никовыми расстройствами, или центральное с некрозом передних рогов и разрушением белого вещества с синдромом Броун-Секара. 2. Размягчение в бассейне задней спиналь-ной артерии, проявляющееся заднестолбовыми нарушениями. 3. Поперечное тотальное размягчение. При гистологическом исследовании спинного мозга определяются его отек, некроз нервной ткани и зернистое перерождение. Тромбозы медуллярных сосудов редки. Приведем характерный пример.
Больной Б., 52 лет,на протяжении 1,5 лет периодически испытывал по утрам боли в мышцах шеи, иногда глухие боли в левой руке и чувство распирания в левом ухе. За полгода до поступления в клинику он проснулся с повисшей левой кистью. Появились резкие ноющие боли в левом плече, предплечье и левой половине грудной клетки. Когда он через неделю после этого обратился к невропатологу, у него были обнаружены симптомы грубого переднерогового шейного поражения, которые затем сохранялись в течение многих месяцев, включая период пребывания в клинике. Боли же в руке и груди почти исчезли в течение недели. В соматическом статусе выявлялись симптомы негрубого артериосклероза. При неврологическом исследовании объем движений в шейном отделе позвоночника ограничен, особенно наклоны головы влево и вперед. Очень легкая гипоальгезия в зоне С7 слева. Основное ядро клинической картины сводилось к выраженному парезу мышц левого предплечья, особенно разгибателей кисти, мышц тенара и гипотенара со значительной атрофией их. Разгибание кисти и разделение пальцев невозможно. Отмечены вялый парез левой трехглавой мышцы, легкая гипотрофия мышц левого плечевого пояса, качественные изменения электровозбудимости мышц тенара и гипотенара левой руки. Рефлексы с трехглавой мышцы и карпорадиальный вначале отсутствовали, а затем были резко снижены. Рефлекс с двуглавой мышцы, равно как и рефлексы на ногах, были слегка повышены. Слева непостоянно вызывался симптом Шеф-фера. На рентгенограммах шейного отдела позвоночника грубые явления остеохондроза Cy-vi и Cvi-vii, уменьшение сагиттального размера позвоночного канала до 12 мм, сужение межпозвонковых отверстий Cv-vi и Cvi-vii, значительные разрастания processus uncinatus.
В приведенном наблюдении анамнез типичен для больного шейным остеохондрозом: шейные прострелы, левосторонняя брахиальгия с возникновением в последующем негрубой компрессии корешка С7. Развившиеся же остро на этом фоне двигательные нарушения соответственно нижнешейным сегментам не могут быть объяснены одними механическими факторами. Рентгенологические и клинические признаки поражения преобладают в области Cvi, тогда как явления выпадения в двигательной сфере соответствуют уровню С7 и Cs. При компрессии спинного мозга грубое выпадение в области передних рогов не может не сопровождаться выраженными симптомами выпадения со стороны длинных путей. В приведенном наблюдении клиническая картина ограничивается почти исключительно симптомами со стороны передних рогов. Такая избиратель-
ность поражения может быть объяснена нарушениями кровообращения в области передних рогов, снабжаемых ветвями передней спинальной артерии. Следует учесть, что в передние рога особенно много сосудов идет от артерий уровня Суп- У данного же больного на уровнях Cvi-vn условия кровообращения неблагоприятны как в позвоночной артерии, т.к. выявлены значительные боковые костные разрастания на рентгенограмме в прямой проекции, так и в корешковых артериях, о чем свидетельствует сужение межпозвонковых отверстий на косой рентгенограмме, и в передней спинальной артерии вследствие уменьшения сагиттального размера позвоночного канала на рентгенограмме в боковой проекции.
На основании клинико-рентгенологического обследования трех больных в возрасте 57, 58 и 68 лет нами описан зад-неканатиковый (заднестолбовой) сосудистый синдром. Возникая инсультообразно при наличии у больных изменений сосудов и позвоночника, он проявляется симптомами грубого выпадения со стороны столба Бурдаха. Во всех трех наблюдениях очаг поражения локализовался слева1: стойко сохранялось расстройство глубокой чувствительности в левой руке с парестезиями и неловкостью движений при отсутствии или слабой выраженности других спинальных симптомов. Нарушения глубокой чувствительности были крайне грубыми. Пальценосовая проба выполнялась с большим промахиванием. Больные при закрытых глазах не могли определить положение руки, которая зачастую для них незаметно сползала с одеяла, свешивалась с кровати. Кисть становилась несколько отечной, менялась ее кожная температура. У всех больных были выявлены признаки склероза сосудов сердца и глазного дна.
На рентгенограммах определялся грубый остеохондроз. Соответственно пораженному уровню выявлялись и корешковые симптомы. Сагиттальный диаметр позвоночного канала был значительно уменьшен (до 12-10 мм). Унковертеб-ральный артроз неизменно оказывался очень грубым, деформации позвоночной артерии способствовал и подвывих межпозвонковых суставов. Таким образом, создавались условия для сдавления всех систем кровоснабжения шейного отдела спинного мозга, что сводило до минимума возможности компенсации коллатеральным кровообращением.
K.Zulch (1945), указывая на опасную в смысле возможной ишемии зону Сш-rv, писал, что соответствующие соображения являются лишь теоретическими. «Но мы, — писал он, — до сих пор в человеческой патологии не знаем находок, которые могли бы подтвердить это» (с. 92). Можно полагать, что описанный синдром является таким подтверждением. Это относится в особенности к одному нашему наблюдению, в котором очаг по клиническим данным был на уровне Civ-
Больной Р., 58 лет.Поступил 25 декабря 1958 г., выписан 7 мая 1959 г. Много курил, алкоголем не злоупотреблял. В детстве перенес натуральную оспу и сыпной тиф. Семь лет назад во время перевозки сена вдруг ощутил «удар» в лобной области, появился туман перед глазами. На следующее утро почувствовал онемение в левой руке, кисть стала холодной, отечной. Движения со-
1 Также и в случае, опубликованном М.А.Фарбером (1978), была левосторонняя локализация. Об одном наблюдении сообщила Т.Г.Сидорова (1968). О единичных «заднесегментарных нарушениях в сочетании с заднестолбовой атаксией» (как осложнениях инфаркта миокарда) сообщила Г.К.Садыкова (1993).
Ортопедическая неврология. Синдромология
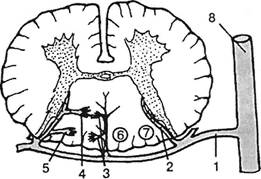
Рис. 5.25. Схематическое изображение артериального кровообращения задних канатиков спинного мозга: 1 — корешковая артерия; 2 — задняя артерия канатика; 3 — поперечные ветви артерии задней борозды; 4 — ветвь нежного канатика (Голля) анастомозирует с поперечными ветвями артерии задней борозды; 5 — ветвь клиновидного канатика (Бурдаха) не анастомозирует; б —fasciculus gracilis (Голля); 7 —fasciculus cuneatus (Бурдаха); 8 — a. vertebralis.
вершались в полном объеме, но были крайне неловкими. Одновременно испытывал ощущение онемения в левой половине головы и лица, боль в затылке и небольшую слабость ног. В течение трех месяцев находился в стационаре; подозревалась атипичная сирингомиелия, проводилась рентгенотерапия. Отечность руки исчезла. Неловкость же движений в ней осталась до периода поступления в клинику. За три года до того стал отмечать сердцебиения, одышку, пастозность ног, синюшность кожных покровов. По данным терапевтического исследования: эмфизема легких, легочное сердце, легочно-сердечная недостаточность третьей степени, АД — 110/80, венозное давление — 105 мм НгО. На глазном дне склеротическая ангиопатия сетчатки, расширение вен вследствие сердечно-сосудистой недостаточности. Слева снижен слух (ш.р. — 4 м), слегка укорочены воздушная и костная проводимости. Асимметрия вестибулярной возбудимости. Двусторонний ладонно-подбородочный рефлекс. Резко ограничен объем движений головы, особенно наклон влево. Слева положительный феномен межпозвонкового отверстия с отдачей в шейную паравертебральную область. Болезненны темпоральная точка Бирбраира, надэрбов-ские точки и верхняя точка Эрба. Слева гипотония и гипотрофия мышц тенара, первого межкостного промежутка, двуглавой мышцы, меньше — дельтовидной, большой круглой и грудных мышц. Невозможны движения противопоставления и приведения большого пальца. Снижена сила двуглавой мышцы. Сила сжатия слева и справа — 10 кг. Вытянутые вперед руки, особенно левая, отклоняются влево. При закрытых глазах левая рука опускается вниз, пальцы медленно расходятся, II и III пальцы сгибаются. На левой руке повышены все рефлексы, отсутствуют феномены Лери и Майера. Болевая и температурная гипоестезия слева в зоне полукапюшона и полукуртки до "Л, выраженная более четко на шее и надплечье в зоне иннервации С4. Снижение (почти отсутствие) мышечно-суставного чувства в левой руке, начиная от плечевого сустава и вниз, больше в дистальных отделах. Отсутствует вибрационная чувствительность на левой ключице и шиловидном отростке луча. Двумерно-пространственная чувствительность на руке снижена негрубо. При пальце-носовой пробе левой рукой неизменно промахивается влево. Левая рука на ощупь холоднее правой, при движе-
ниях она бледнеет. Объем движений, мышечный тонус и координация в ногах нормальные, сила равномерно снижена, рефлексы повышены, особенно правый ахиллов. Справа снижен подошвенный рефлекс. Слева при вызывании рефлексов Бабинского и Оппенгейма возникает симптом веера. Брюшные рефлексы быстро истощаются. Спондилографически: грубый остеохондроз (++++) Cin-iv с соскальзыванием тела Сщ кзади по отношению к Civ на 3 мм. Диск в этом позвоночном сегменте и в меньшей степени Cw-v резко уплощен. На обоих этих уровнях сублюксация по Ковачу. Уменьшение сагиттального диаметра позвоночного канала на уровне Civ-v: расстояние от заднего экзостоза тела Civ до передней стенки дужки Cv 12 мм. На снимках в 3/4 и прямой проекции сужение межпозвонкового отверстия Cin-iv за счет унковертебрального артроза. Шейные ребра Суц-
После лечения сердечными средствами, эуфиллином и кислородом уменьшились одышка, сердцебиение, акро-цианоз. Стала меньше печень. Неврологическая симптоматика осталась без перемен. По катамнестическим данным через год (4.05.60) состояние без перемен.
Таким образом, у мужчины 58 лет с сосудистой недостаточностью неврологическая картина представлена симптомами грубого поражения пучка Бурдаха при ин-тактности пучка Голля. На той же стороне выявлена гипо-альгезия соответственно корешку С». Остеохондроз Сщ-iv и соответствующая корешковая патология С4 подтверждаются как спондилографически, так и результатами неврологического исследования, наличием ряда шейных феноменов, обычно наблюдаемых у данной группы больных. Уменьшение сагиттального диаметра позвоночного канала создает условия для компрессии спинного мозга, что объясняет гипотрофию некоторых мышц руки и легкие двухсторонние пирамидные симптомы. Что касается локализации по поперечнику спинного мозга в пучке Бурдаха, то она не была предвосхищена K.Ziilch (1954). Локализация эта находит объяснение в особенностях васкуля-ризации данной области (рис. 5.25). Основной источник кровоснабжения нижнешейного отдела спинного мозга — корешковая артерия С2- При ее закупорке поражается система: корешковая артерия столба — ветвь пучка Бурдаха. Так возникают условия для размягчения в пучке Бурдаха. Этого не случается с пучком Голля (ветви артерии заднего столба), он сохраняет свое кровообращение за счет поперечных ветвей артерии задней борозды. Последняя связана с интактной корешковой артерией другой стороны. Детали приведенной схемы могут быть подтверждены или отвергнуты лишь с получением солидных патоморфологических верификаций.
Таким образом, наряду с подчеркиваемым многими клиницистами вариантом миелопатии с преимущественным поражением передних рогов и боковых столбов, существует и заднестолбовой острый ее вариант. Упомянутые же гистологические исследования W.R.Brain et al. уже в 1952 г. выявили небезучастность задних столбов при шейной миелопатии. Не менее доказательными являются данные J.Haley и J.Perry (1950), которые подвергли гистологическому исследованию спинной мозг 126 трупов с выпячиванием шейных дисков. Наиболее ярким в гистологической картине оказалось уменьшение количества аксонов в пучках Бурдаха и Флексига. Особенно четко эти изменения выступали на 6 трупах с суженными межпозвонковыми отверстиями. Здесь же выявлялась рассеянная дегенерация задних кореш-
Глава V. Синдромы шейного остеохондроза
ков. Поражение пучка Флексига сочеталось с сужением или закупоркой спинальных ветвей позвоночной артерии в месте, где эти ветви проходят через межпозвонковые отверстия и подкрепляют переднюю и заднюю спинальные артерии. По наблюдениям авторов, эти ветви, пересекая задний корешок по пути к задним спинальным артериям, снабжают область пучка Флексига. Дегенерация в этом пучке — результат частичной ишемии. Все это создает достаточные предпосылки для хронической миелопатии.
Следует к тому же учесть, что белое вещество спинного мозга орошается кровью в 2-3 раза меньше, чем серое. Передняя спинальная система предназначается в основном для кровоснабжения серого вещества, которое в своем развитии предшествует развитию белого вещества. Последнее снабжается менее обильной задней спинальной системой (Lazorthes G., 1973-1977). Все говорит в пользу реальности данного синдрома. Между тем задние канатики занимают 39% поперечного сечения шейного отдела спинного мозга — они развиваются соответственно развитию суставов рук и их рецепторов (Brouwer В., 1915, 1933).
Заднестолбовой сосудистый синдром при шейном остеохондрозе был описан нами впервые в 1959 г. Похожие клинические проявления вне связи с остеохондрозом в литературе встречались. Так, R.T.Williamson в 1895 г. сделал первое клинико-анатомическое сообщение об одном случае заднего спинального инфаркта. Сведений о состоянии глубокой чувствительности автор не приводил, были лишь указания на имевшуюся параплегию с болями в ногах и гипоальгези-ей. Размягчение охватывало заднюю зону задних и боковых столбов, задние рога. Причина заболевания не была установлена. Позже, по свидетельству О.Реrieretal. (1960, 1961), в литературе встречались подобные клинические или кли-нико-анатомические описания единичных наблюдений, но отнюдь не изолированного заднестолбового поражения и отнюдь не в связи с шейным остеохондрозом (Ullman M., 1938; Steegman А., 1955, 1961; Schott et al, 1959; Dhaene R., 1961). В случае H.Hetzel (1960) незначительные изменения в левом заднем роге и заднем столбе сопутствовали грубому поражению в зоне васкуляризации передних отделов спинного мозга — у больного была тетраплегия. Также и в трех случаях O.Perier et al. (1961) наряду с расстройством глубокой чувствительности отмечались и сегментарные расстройства чувствительности, парезы, а очаги размягчения распространялись за пределы задних столбов. Это касается и подобных наблюдений K.Iwata (1960), Д.А.Маркова и Л.С.Гиткиной (1967), Д.Г.Германа (1966, 1972). Удивительная однотипность клинической картины заднестолбового сосудистого синдрома, приуроченность ее к уровню грубого остеохондроза у пожилых людей при наличии изменений со стороны сосудов — все это позволяет поставить правильный диагноз. Его трудно поставить лишь в случаях, если невропатолог недостаточно знаком с клиникой шейного остеохондроза.
Дата добавления: 2015-04-07; просмотров: 1230;
