Глава 6 Домашние роды
Как и в любой науке, в акушерстве существуют крайности, представляющие мнения, которые базируются на представлениях о противоположности. Одним из таких «оппозиционных» течений в настоящее время стали домашние роды. Мы считаем необходимым обсудить эту проблему на страницах нашей книги, тем более что большинство практикующих врачей все чаще сталкиваются с последствиями таких родов. Сторонники этой теории позиционируют себя яростными противниками другой крайности современного акушерства – акушерской агрессии, предлагая кардинальный метод защиты от нее: роды вне лечебного учреждения и без участия квалифицированных специалистов. При этом сторонники домашних родов относят к акушерской агрессии все проводимые в родовспомогательных учреждениях мероприятия, в том числе и профилактические, не признавая их пользу и необходимость.
Подобные крайности всегда будут иметь под собой благодатную почву для роста: изначальную, природную естественность родового акта. Акушерство состоит из физиологии и патологии, и главной его задачей является предупреждение перехода первого во второе.
Для того чтобы объективно разобраться в возможных преимуществах или рисках домашних родов и родов в лечебном учреждении, поэтапно разберем все «за» и «против».
Пропагандисты домашних родов и «духовные акушерки» (мы берем этот термин в кавычки, поскольку многие из них не имеют диплома даже о среднем медицинском образовании) в последние годы сильно активизировались. Пропагандируя свои услуги, а зачастую просто навязывая их, они пользуются стандартным набором «страшных историй официальной медицины», апеллируют к «духовному» компоненту родов, жонглируя религиозными терминами: «божье чудо», «таинство родов», используют стремление каждой беременной к душевному комфорту, поясняя, что дома женщина будет находиться среди любящих ее людей, а в роддоме ее будет окружать бездушный персонал. Все это оказывает мощнейшее стрессорное воздействие на лабильную психику беременной, подавляя ее возможность адекватно оценивать перспективы подобного рода услуг. При этом практически нет случаев судебной ответственности «духовных акушерок» при трагически закончившихся родах на дому с их участием. Это подстегивает их активность, а практически полная юридическая безнаказанность провоцирует полное «бесстрашие» при оценке своих возможностей и способностей.
«Духовные акушерки» на своих сайтах в Интернете началом появления домашних родов называют 60‑е гг. ХХ в. Это вызывает некоторое удивление: домашние роды возникли не в 60‑е или 70‑е гг. прошлого века, они были всегда – вообще до развития сети родовспомогательных учреждений все роды были или домашними, или в возможных вариациях: в поле, в лесу и т. д. Однако при этом далеко не всегда отмечался положительный исход этих родов для матери и ребенка. Более того, младенческая смертность составляла более 30 % (конец XVIII в.), т. е. умирал каждый третий ребенок, а сам процесс проходил при минимуме вмешательства по той простой причине, что оказывать его просто было некому. В наше время подобная плата за «естественность» процесса чрезмерна.
История стационарного, «больничного» родовспоможения начинается с конца XIX в., т. е. насчитывает 150 лет. А до этого? Смерть женщин в родах занимала первое (!) место среди причин смертности населения. «Родильная горячка» – сепсис – унесла больше жизней, чем все пандемии и эпидемии в истории человечества вместе взятые. В России материнская смертность была бичом не только неимущих, но и самых обеспеченных слоев населения. Вспомните, как умирала «маленькая княгиня» в «Войне и мире»! Как оценивали смерть в родах В. В. Вересаев, М. А. Булгаков! До сих пор в основе трагедии мира под названием «материнская смертность» лежит невозможность перевести домашние роды в стационарные.
Причина известна и экономически обусловлена: бедность цивилизации планеты Земля: 72 триллиона долларов требуется для пока недостижимой цели – проводить все роды только в условиях стационаров. Но мировое сообщество таких средств не имеет, поэтому продолжаются описанные в начале этой книги трагедии деторождения. Зачем же предлагают рожать дома? Доводы сторонников домашних родов следующие:
• в роддоме всегда применяется стимуляция родоразрешения;
• часто делается кесарево сечение (на 50–80 % это зависит от фантазии рассказчика);
• всегда рассекают промежность;
• нет естественности процесса;
• нет любимого мужа;
• отсутствует психологическая поддержка;
• в роддомах всегда много инфекции, которой заразят женщину и ребенка.
Теперь рассмотрим эти доводы подробнее.
• В роддоме всегда применяется стимуляция родоразрешения. Стимуляция применяется в случае слабости родовой деятельности, иногда проводится профилактика слабости родовой деятельности (крупный плод). К любому медицинскому вмешательству, в том числе медикаментозному, существуют показания, и перед началом проведения терапии, врач ОБЯЗАН оповестить пациентку о цели и сущности процедуры, чтобы получить ее согласие или отказ.
• Часто делается кесарево сечение. Это абсурд – частота кесаревых сечений в неспециализированных учреждениях не превышает 16 %, в специализированных – может достигать 22–24 %. Необходимо учитывать, что большинство операций производятся по показаниям со стороны плода, т. е. беременная сможет родить ребенка, но он или серьезно пострадает, или погибнет.
• Всегда рассекают промежность – тот же абсурд, так как промежность рассекается, когда появляется угроза ее разрыва или по каким‑то причинам необходимо сократить время потуг: миопия, признаки гипоксии плода и т. д.
• Нет естественности процесса. Подразумевается под этим постоянный контроль за роженицей и плодом с помощью аппаратуры и частое назначение препаратов. Все осуществляемые наблюдения в родах необходимо комментировать и объяснять их необходимость – для персонала это занимает не более 5 минут, а у женщины не остается вопросов о целесообразности процедуры.
• Нет любимого мужа. В условиях, когда все шире практикуются роды с мужем, этот аргумент все более теряет актуальность.
• Отсутствует психологическая поддержка. К сожалению, этот вопрос еще далек от своего решения. Решение должно быть двухэтапным. Первый – школы матерей в женских консультациях и психологическая поддержка в родах; идеальный вариант это возможность привлечения женщиной на роды стороннего лица – психолога, той же «духовной акушерки», когда она может осуществлять свою «духовную» миссию, не подвергая жизнь женщины и ребенка смертельной опасности.
• В роддомах всегда много инфекции, которой заразят женщину и ребенка. В любом лечебном учреждении существует госпитальная инфекция. Единственный доказанный эффективный путь борьбы с ней – ранняя активизация женщины и ранняя выписка из роддома.
Кроме перечисленных «страшилок», которыми «надомники» запугивают беременных, существует еще одна проблема, которая требует решения. Это страх женщины оказаться в незнакомой обстановке, когда она останется со своими ощущениями наедине: психологическое давление сверкающих кафелем стен, непонятные и пугающе выглядящие инструменты – все это создает настрой на страх, понижает болевой порог. Задачей администрации учреждения является создание максимально комфортной обстановки в родильном доме, развитие информационных возможностей Интернета, чтобы будущая пациентка могла заранее выбрать то место для родов, где ей будет максимально комфортнее. Именно этому в наибольшей степени способствует программа «родовый сертификат» – заинтересованные в получении сертификатов родовспомогательные учреждения улучшают условия для своих пациенток, чему в немалой степени способствуют получаемые по родовым сертификатам доходы.
Теперь коснемся домашних родов в представлении «духовных акушерок».
Вот те преимущества домашних родов, которые пропагандируются «духовными акушерками»:
• нет медикаментозного вмешательства;
• меньше оперативных пособий (кесарево сечение);
• нет разрывов промежности;
• присутствие близких;
• особая, «духовная» атмосфера.
Рассмотрим и эти утверждения подробнее.
• Нет медикаментозного вмешательства – не совсем достоверная информация. По отзывам и описаниям женщин, рожавших дома, «духовная акушерка» в большинстве случаев проводит внутримышечные, иногда внутривенные инъекции. Проконтролировать, что именно ввела такая «помощница», чаще всего не представляется возможным.
• Меньше оперативных пособий. Оперативных пособий действительно меньше – просто потому, что их делают не «духовные акушерки». В случае, когда роды идут не по ожидаемому сценарию, «духовный помощник» исчезает, рекомендуя обращаться в столь нелюбимый ими роддом. Правда, как показывает практика, в большинстве случаев эти обращения бывают крайне запоздалыми, и оперативная помощь уже необходима для спасения жизни.
• Нет разрывов промежности. Статистика говорит об обратном. Практически в половине всех случаев домашних родов с участием «духовных акушерок» и других «специалистов» потом уже в родильном доме приходилось восстанавливать целостность родовых путей, иногда после разрыва III степени.
• Присутствие близких – это единственный неоспоримый положительный момент домашних родов – правда, только в том случае, если они протекают без осложнений.
• Особая, «духовная» атмосфера. Здесь идут в ход религиозные аргументы, при этом очень модно ссылаться на традиционно христианские ценности. Интересно «духовное» объяснение «помощницы», когда ребенок погибает в родах: это или «плохо хотели ребенка», или «Бог не дал». При попытке получить ответ на вопрос, почему роды закончились трагедией, «духовная акушерка» с той же горячностью, с которой она разоблачала официальную медицину, начинает обвинять несостоявшихся родителей. Дальнейшее расследование в большинстве случаев ничего не дает – прецедентов привлечения «духовных акушерок» к суду практически не бывает.
Необходимо соотнести риск родов дома и в стационаре, и изложить его беременной.
Ни в одной стране мира решение о родах на дому не принимает «духовная акушерка». Только врач, оценив степень и группу риска, к которой относится беременная, может разрешить роды на дому или не дать разрешения на них. Лишь в нашей стране возможна ситуация, когда акушерка берется за подобные роды, невзирая на потенциальный риск для матери и ребенка и руководствуясь исключительно собственным самомнением, или, как они сами это называют, «внутренним голосом». При существующей системе здравоохранения, возможностях службы «скорой помощи», удаленности родильных домов, транспортной ситуации роды на дому продолжают оставаться очень рискованными.
Почему же все еще находятся женщины, готовые рискнуть собой и своим ребенком? При объективном взгляде на эту проблему становится понятно, что ее нельзя решить простым запретом. Для того чтобы у женщины не было стимулов для принятия такого опасного для нее решения, необходимо:
• поэтапно решать вопрос о снижении акушерской агрессии в лечебных учреждениях;
• активнее внедрять занятия в «школах материнства»;
• расширять контакты с беременными для предоставления им объективной информации о лечебных учреждениях;
• информировать беременных о целесообразности тех или иных процедур;
• менять подход персонала, в том числе среднего, к беременной как к здоровому человеку, а не как к тяжело больной пациентке;
• создавать в лечебных учреждениях атмосферу комфорта;
• шире внедрять партнерские роды для тех, кто это пожелает.
Тогда стимулов к родам вне стен лечебного учреждения станет меньше.
Недавний случай. Женщина – врач (!) – вторые роды решила провести в домашних условиях, так как о первых родах остались плохие воспоминания, а тут еще соседка, медсестра по образованию, оказалось, подрабатывала «духовным акушерством». Родители (педагоги), муж (врач), друзья и коллеги‑врачи переубедить не рожать в домашних условиях не смогли. В итоге роды начались утром, соседка ласкала, успокаивала, но к полудню сказала, что надо везти в роддом (к этому времени полное раскрытие шейки матки было более 2,5 часов!) и… ушла. В клинике было произведено кесарево сечение в связи с начавшимся разрывом матки! У этой невысокой субтильной женщины вес ребенка оказался 4300 г! Где тот современный Л. Н. Толстой, что смог бы описать абсурдность идеи домашних родов, когда только чудом в московском, саратовском, хабаровском транспортном потоке, в непробиваемых даже «скорой помощью» пробках можно не потерять эту псевдогероиню, не сумевшую оценить степень опасности таких «комфортных, естественных родов»?
Заключение
Проблема охраны здоровья матери и ребенка – важнейшая составляющая здравоохранения, имеющая первостепенное значение для формирования здорового поколения.
С начала 90‑х гг. прошлого века, когда смертность в нашей стране превысила показатель рождаемости (всем известный феномен, носящий название «Русский крест») численность населения Российской Федерации уменьшается ежегодно почти на один миллион человек. Демографическая ситуация является критической, обусловленной прежде всего сверхсмертностью населения трудоспособного возраста (в 2007 г. коэффициент смертности составил 14,6 умерших на 1000 населения) и катастрофически низкой рождаемостью, не обеспечивающей простого воспроизводства (для обеспечения воспроизводства населения суммарный показатель рождаемости должен составлять 2,14, а в 2005 г. он составил всего лишь 1,29). Аналитические исследования показывают, что уже к 2025 г. для простого воспроизводства населения потребуется более трех живорождений. Длительное сохранение существующего уровня рождаемости приведет к тому, что каждое новое поколение россиян не будет превышать 60 % от численности предыдущего.
Ухудшение репродуктивного здоровья женского населения нашей страны и, в частности, девочек‑подростков в настоящее время рассматривается как одна из современных реалий. К сожалению, ожидать в ближайшие годы улучшения этого показателя не приходится.
Снизилось число физиологических родов: в 2006 г. число затрудненных родов возросло на 26 %, по сравнению с 1998 г. В настоящее время в России лишь 1/3 новорожденных рождаются здоровыми. У 20 % диагностируются врожденные аномалии развития, а у 80 % – патология перинатального периода как следствие неблагополучия со здоровьем матери.
Но наряду с этими показателями отмечается и рост количества родов – на 18 %, на 21 % снизилась младенческая смертность. В последние годы удельный вес смертности младенцев в общей структуре смертности населения составил менее 1 %. Однако рост количества родов в настоящее время обусловлен «отсроченным спросом» (повторные роды у женщин в возрасте 30–40 лет) и появлением большего количества женщин детородного возраста (результат снижения детской смертности в 70‑е гг. прошлого столетия). Поэтому прогнозируемое в ближайшие десятилетия еще большее снижение уровня рождаемости за счет уменьшения количества женщин детородного возраста заставляет дорожить буквально каждой беременностью, предпринимая героические усилия для достижения благоприятного исхода.
Все эти события протекают на фоне прогрессирующего увеличения числа бездетных супружеских пар в мире и в России, в частности частота бесплодия выросла за последние 10 лет на 22 %.
Описанные процессы обусловливают постоянное повышение количества женщин с высоким риском неблагоприятного перинатального исхода родов. По мнению В. Е. Радзинского, в настоящее время основным резервом для улучшения перинатальных исходов в популяции является оптимизация ведения беременности и родов именно у контингента высокого перинатального риска.
В последние годы стратегия службы родовспоможения строилась на основе двух принципов: выделения беременных высокого риска перинатальной патологии и обеспечения преемственности в оказании акушерской помощи. В Европе значительное большинство систем рассматривают беременность, роды, послеродовой период как три отдельные клинические ситуации, требующие применения разнообразных клинических специальных знаний, использования разного медицинского персонала и различных клинических учреждений. Поэтому почти во всех странах нет преемственности помощи, оказываемой во время беременности и родов, т. е. беременную ведет один специалист, а роды – другой, ранее ее не наблюдавший. Более того, смена персонала через каждые 8 ч работы также не обеспечивает непрерывности и преемственности помощи и в ходе родов.
В Нидерландах – развитой европейской стране с высокоорганизованной системой обслуживания родов на дому (36 %) – показатель смертности матерей и новорожденных самый низкий. Роды на дому принимают акушерка и ее помощница, которая ассистирует при родах и остается в доме на 10 дней, чтобы помочь родильнице.
В большинстве европейских стран для регистрации связи между помощью во время беременности и помощью при родах акушеркой либо врачом ведется стандартизированная история беременности. Этот документ хранится у беременной, которая привозит его с собой на роды. В Дании закон разрешает роды на дому, но некоторые округа добились разрешения на отступление от правила в связи с нехваткой акушерок. Роды без помощи профессионально подготовленного лица являются противозаконными в Великобритании и Швеции.
Большое внимание, которое в 70‑е гг. прошлого столетия уделялось перинатальному риску, в 90‑е гг. стало ослабевать, особенно в развитых странах Европейского региона, в основном это выразилось в отказе от применения балльных шкал перинатального риска.
К сожалению, эти проблемы не обошли и Российскую Федерацию: проблема отсутствия приеемственности амбулаторного и стационарного звеньев акушерской помощи остается актуальной, а балльная система определения перинатального риска, регламентированная приказом МЗ СССР № 430, была упразнена в июле 2003 г. На смену шкале перинатального риска О. Г. Фроловой и Е. И. Николаевой был предложен список факторов риска беременности, изложенный в приказе МЗ РФ № 50 от 2003 г. При отказе от хорошо себя зарекомендовавшей системы не был учтен тот факт, что показатели материнской и перинатальной смертности в развитых странах Европейского региона и ЕС в целом существенно отличаются от таковых в Российской Федерации, причем не в пользу последней (рис. 10).
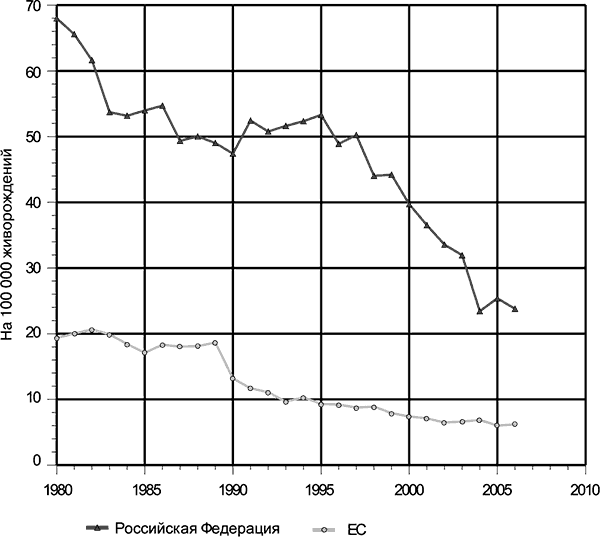
Рис. 10. Материнская смертность в РФ и странах ЕС
За время действия балльной системы в течение 22 лет в Российской Федерации произошло снижение материнской смертности почти в 3 раза (с 68 до 23), несмотря на общественные и экономические деструктивные процессы, происходившие в 90‑х гг. прошлого века. С момента отказа от данной системы, несмотря на все федеральные программы и прочие титанические усилия, снижение показателя материнской смертности существенно замедлилось. Для того, чтобы отказываться от хорошо себя зарекомендовавшей системы, необходимо было сначала достичь приемлемых показателей материнской и перинатальной смертности. Ни одна страна, достигшая в последние десятилетия XX в. существенного прорыва в качестве оказания акушерской помощи беременным высокого риска, не обошлась без точных систем его определения. Такими высокодостоверными системами остаются балльные системы определения перинатального риска. Помимо прочих достоинств они обладают еще одним огромным преимуществом: не требуют финансовых затрат. Если принять во внимание данные ВОЗ о затратах государства на нужды здравоохранения (рис. 11), для нашей страны этот аспект остается очень актуальным. 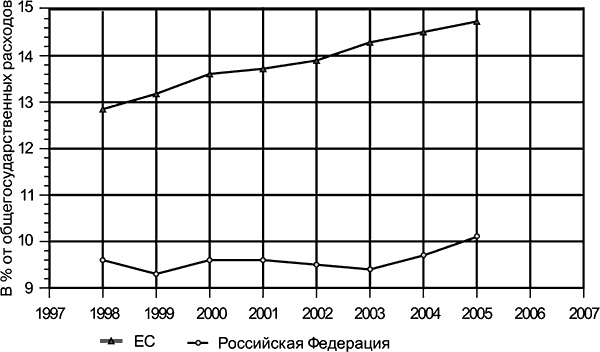
Рис. 11. Государственные затраты на здравоохранение в странах ЕС и РФ
Несомненно, прогнозирование исхода беременности и родов – актуальная проблема умножения населения и укрепление его здоровья. Рекомендованная в настоящем издании шкала современных факторов риска обоснована многолетними исследованиями и достигнутыми на клинических базах результатами.
Шкала оценки факторов риска перинатальной патологии (В. Е. Радзинский, С. А. Князев, И. Н. Костин) Анамнестические факторы (1 скрининг – при первой явке беременной)
Дата добавления: 2015-05-08; просмотров: 1693;
