ВЕНТИЛЯЦИЯ ЛЁГКИХ С ДВУМЯ ФАЗАМИ ПОЛОЖИТЕЛЬНОГО ДАВЛЕНИЯ В ДЫХАТЕЛЬНЫХ ПУТЯХ
Своеобразная модификация ИВЛ и ВВЛ — появившийся в последнее время метод вентиляции с двумя фазами положительного давления в дыхательных путях — ВДФПД (Biphasic positive airway pressure — BIPAP). По своей сути это вентиляция с управляемым давлением вдоха (Рпик) и выдоха (ПДКВ), позволяющая не ограничивать самостоятельное дыхание больного как во время вдоха, так и во время выдоха. При данном методе регулируют раздельно РПИк во время вдоха (фаза высокого давления), ПДКВ во время выдоха (фаза низкого давления) и продолжительность обеих фаз [Baum M. et al., 1989; Hermann Ch. et al., 1994].
Режим ВДФПД можно представить и как модификацию метода самостоятельного дыхания с постоянно положительным давлением (см. главу 13). Однако в отличие от обычного СДППД положительное давление при ВДФПД не является постоянной величиной, а попеременно повышается (происходит вдох) и понижается (происходит выдох).
Специальный аппарат, так и называемый «BIPAP», выпускается фирмой «Respironix» (США). При помощи этого респиратора указанный режим можно осуществлять через носовую или лицевую маску [Еременко А.А. и др., 1995].
Как было отмечено выше, ИВЛ с управляемым давлением и инверсированным отношением вдох : выдох является достаточно агрессивным методом в связи с возникновением «внутреннего» ПДКВ. Эта агрессивность может быть уменьшена бла-
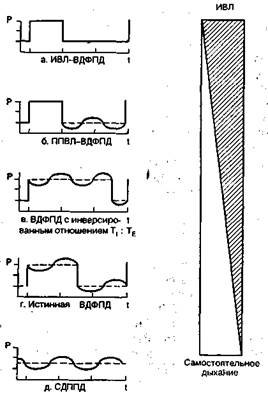
Рис. 6.1. Режимы ИВЛ и ВВЛ с двумя фазами положительного давления в | дыхательных путях.
Прямоугольник справа (незаштрихованная часть) иллюстрирует долю участия больного в работе дыхания при разных методах ВДФПД [Hormann Ch. et al., 1994].
годаря сохранению самостоятельного дыхания во время всего дыхательного цикла. Если самостоятельное дыхание осуществляется только во время выдоха, как при ППВЛ (см. ниже), «внутреннее» ПДКВ устраняется за счет больших пауз между аппаратными вдохами. При инверсированном отношении вдох : выдох этот эффект может быть обеспечен спонтанным дыханием во время вдоха, или фазы высокого давления.
При отсутствии у больного самостоятельного дыхания используют просто ИВЛ с управляемым давлением, т.е. ВДФПД ничем не отличается от метода, описанного в предыдущей главе, при этом отношение вдох : выдох может быть не больше 1 : 2 (рис. 6.1, а). Данный метод называют комбинацией ИВЛ с ВДФПД (CMV—BIPAP). По мере восстановления самостоятельного дыхания оно появляется во время выдоха (фазы низ-
кого давления), как это показано на рис.6.1,6. Такую вентиляцию называют комбинацией ППВЛ с ВДФПД (IMV—BIPAP). В отличие от обычной ППВЛ аппаратный вдох регулируется не по объему, а по давлению.
Другой модификацией метода является сохранение самостоятельного дыхания в фазе высокого давления с инверсией отношения вдох : выдох (Airway pressure release ventilation — APRV, или In versed ratio biphasic airway pressure — IR-BIPAP). При этом короткий выдох (рис. 6.1,в) служит для улучшения элиминации ССО2 [Stock V.C. et al., 1987].
Похожий режим называется вентиляцией со свободным (сбрасываемым) давлением (airwai pressure release ventilation — APRV), при нем для уменьшения отрицательных гемо-динамических эффектов повышенного внутригрудного давления давление в конце выдоха периодически на короткое время сравнивается с атмосферным.
Четвертый способ — самостоятельное дыхание продолжается в течение обеих фаз — высокого и низкого давления (рис. 6.1,г). Эту модификацию называют истинной ВДФПД, при ней обычно используют отношение вдох : выдох = 1:1.
Наконец, метод СДППД (см.ниже) можно также рассматривать как ВДФПД, при которой оба уровня давления (высокого и низкого) совпадают (рис. 6.1,д).
Многочисленными исследованиями установлено, что у больных I—II стадией РДСВ переход от традиционной ИВЛ или ИВЛ с управляемым давлением к ВДФПД сопровождается снижением РПИк при том же дыхательном объеме, постепенным (в течение нескольких часов) уменьшением альвеолярно-артериальной разницы по кислороду и внутрилегочного шунтирования [Sydow M. et al., 1994]. Если примерно 10 % МОД обеспечивается самостоятельным дыханием, значительно улучшаются вентиляционно-перфузионные отношения в лёгких, происходит увеличение сердечного индекса на 10%, РаСО2 — на 40 %, транспорта кислорода — на 25 % [Puten-sen С. et al., 1994].
Таким образом, для всех модификаций ВДФПД характерно:
— метод можно использовать как в режиме ИВЛ, так и в режимах ВВЛ;
— раздельно регулируются РПИк (высокое давления) и ПДКВ (низкое давление);
— раздельно регулируется продолжительность фаз высокого и низкого давления, т.е. отношение ti : те;
— самостоятельное дыхание может продолжаться одновременно с принудительными вдохами аппарата, т.е. как в фазе вдоха, так и в фазе выдоха.
ВДФПД можно проводить через эндотрахеальную трубку, 92
трахеостомическую канюлю и, во вспомогательном режиме, через носовую маску.
:4 R.Cane и соавт. (1991), Ch.Hermann и соавт. (1994) рекомендуют при переходе от объемной ИВЛ к ВДФПД вначале ориентироваться на параметры, с которыми проводили объемную ИВЛ. Длительность фаз высокого и низкого давления выбирают соответственно продолжительности вдоха и выдоха при ИВЛ. Высокое давление устанавливают на уровне давления во время инспираторной паузы («плато»), а низкое давление—соответственно ПДКВ при объемной ИВЛ. Следовательно, вначале параметры ВДФПД будут примерно соответствовать параметрам ИВЛ. При этом увеличение или уменьшение дыхательного объема достигается увеличением или уменьшением высокого давления. Обычно, если дыхательный объем-не меняется, не отмечают каких-либо изменений газов и КОС крови, хотя среднее давление в дыхательных путях может немного повыситься.
Если до начала ВДФПД объемную ИВЛ не проводили, рекомендуется сначала установить высокое давление на уровне 12—16 см вод.ст. и низкое давление по желаемому уровню ПДКВ. Частоту вентиляции устанавливают в пределах от 16 до 24 в минуту в зависимости от частоты самостоятельного дыхания больного, а отношение Tj : те — от 1 : 2 до 1 : 1. Авторы подчеркивают, что, как правило, больные легко адаптируются к этому режиму и седация, а тем более мышечная релаксация, им не нужна. Седативные препараты они рекомендуют назначать только в тех случаях, когда при восстановлении самостоятельного дыхания наступает выраженное тахипноэ. Однако наш опыт позволяет утверждать, что при большой частоте спонтанного дыхания (более 25 в минуту) достаточно на 3—5 см повысить высокое давление, т.е. увеличить дыхательный объем, и тахипноэ уменьшается и нет нужды прибегать к фармакологическому угнетению самостоятельного дыхания.
У больных с нормальной или незначительно сниженной растяжимостью лёгких M.Ch.Stock (1994) рекомендует использовать Рпик 10—12 см вод.ст. и ПДКВ 0—2 см вод.ст. при длительности вдоха 2—2,5 с и выдоха 1,5—2 с (продолжительность дыхательного цикла 3,5—4,5 с; частота вентиляции в среднем 15 циклов в минуту). При выраженном снижении растяжимости целесообразно начинать с более продолжительного вдоха (4,5 с) при частоте вентиляции примерно 10 в мин (длительность выдоха 1,5 с) и Рпик на 10 см выше, чем уровень ПДКВ (последний составляет обычно 5—10 см вод.ст., следовательно, Рпикустанавливают в пределах 15—25 см вод.ст.).
ВДФПД позволяет раздельно воздействовать на оксигени-
рующую функцию лёгких и элиминацию СО2- Путем одновременного увеличения высокого и низкого давления (РПИк и ПДКВ) на одну и ту же величину можно повысить среднее давление дыхательного цикла без изменения дыхательного объема. Это приводит к повышению РаСО2 . Можно также удлинить фазу высокого давления и укоротить фазу низкого, в результате чего увеличится ti : те , и также улучшится окси-генация артериальной крови (см. главу 5). Если необходимо увеличить дыхательный объем, можно либо удлинить обе фазы, либо увеличить транспульмональное давление, повысив рпик и понизив ПДКВ на ту же величину. Если Tj : те= 1 : 1, среднее давление дыхательного цикла не изменится, но дыхательный объем возрастет. Если же отношение вдох:выдох составляет 1 : 2, то для получения того же результата ПДКВ должно быть снижено на величину, в два раза меньшую, чем та, на которое повышено Рпик. Подбирая параметры ВДФПД таким образом, можно добиться оптимальных параметров вентиляции без угнетения самостоятельного дыхания больного. Это предоставляет определенные возможности в профилактике и лечении дорсальных и базальных ателектазов [Ног-mann Ch.H. et al., 1992].
Согласно R.Cane и соавт. (1991), ВДФПД значительно облегчает переход от ИВ Л к самостоятельному дыханию. Авторы рекомендуют вначале постепенно снижать FiC>2 до 0,5 и, если больной хорошо переносит это, ниже. Затем отношение вдох:выдох, если оно было инверсированным, следует довести до 1 : 1. Далее снижают ПДКВ (низкое давление) до 7—9 см вод.ст., параллельно уменьшая Рпик (высокое давление). После этого рекомендуется продолжать снижение РПИКДО уровня, при котором разница между высоким и низким давлениями достигнет 8—10 см вод.ст. Последний прием — удлинение фаз, начиная с фазы низкого давления. Это приводит к снижению частоты принудительной вентиляции, которую доводят до 4 в минуту (фаза высокого давления 3,5 с и фаза низкого давления 11,5 с). После этого больного можно перевести на СДППД, причем уровень ПДКВ вначале соответствует низкому давлению, а затем его постепенно снижают до 5—б см вод.ст. [Hermann Ch.H. et al., 1994].
ВДФПД, особенно с инверсированным отношением вдох : выдох, не рекомендуется применять у больных с выраженными нарушениями проходимости дыхательных путей, так как при этом трудно учесть степень повышения «внутреннего» ПДКВ [Stock M.Ch., 1994].
Все авторы, имеющие опыт применения ВДФПД, единодушно подчеркивают необходимость тщательного контроля не только газов и КОС крови, но и механических свойств лёгких и гемодинамики, особенно в период прекращения ИВЛ.
Глава?
Дата добавления: 2015-03-09; просмотров: 1815;
