Осложнения флебосклерозирующей терапии
Отказ от использования флебосклерозирующего лечения большинство врачей аргументируют высоким риском тяжелых, нередко фатальных осложнений. Для того, чтобы развеять этот миф, целесообразно ознакомиться с обобщенными международными данными по частоте различных осложнений и побочных реакций в результате применения современных детергентов (фибро-вейна и этоксисклерола) в виде концентрированных 3% растворов. Анализируя наиболее частые осложнения флебосклерозирующего лечения, становится очевидно, что они целиком зависят от правильных показаний к этому виду лечения, технических навыков врача, выбора оптимальной концентрации препарата, а также строгого соблюдения пациентами режима эластической компрессии.
Наиболее частым осложнением флебосклерозирующего лечения является местная крапивница. Называть ее осложнением не совсем правильно, так как по механизму действия постинъекционная крапивница связана с нарушением проницаемости сосудистой стенки в результате разрушения эндотелиального слоя. Уртикарная реакция появляется в первые минуты проведения склеротерапии и спонтанно проходит через 15-30 мин. В редких случаях требуется местное использование кортикостероидных препаратов. Интересно, что крапивница, как правило, возникает при использовании этоксисклерола.
Гиперпигментация кожи над склерозированной веной при использовании 3% раствора фибро-вейна возникает в 25-30% наблюдений. Этоксисклерол в аналогичной концентрации вызывает это осложнение в 15-20% наблюдений. Снижение концентрации фибро-вейна и этоксисклерола до 1% приводит к уменьшению частоты гиперпигментации кожи до 10-11%. Применение низкоконцентрированных растворов (0,2% фибро-вейн, 0,5% этоксисклерол) вызывает гиперпигментацию у 2,5% пациентов. Постинъекционная гиперпигментация без специального лечения в подавляющем большинстве наблюдений бесследно исчезает в сроки от 3 до 6 мес. Лишь у 5-8% пациентов требуется проведение специального лечения. Некрозы кожи и образования новых сосудов в зоне инъекции провоцируются паравазальным введением флебосклерозирующего препарата, т. е. чисто технической погрешностью. При этом некроз кожи с одинаковой вероятностью может развиться как при использовании фибро-вейна, так и этоксисклерола, т. е. при любом способе флебосклерозирующего лечения введение препарата должно быть строго интравазальным.
Внутрисосудистое введение фибро-вейна и этоксисклерола практически безболезненное. Умеренно выраженное чувство жжения свидетельствует об экстравазации препарата и диктует необходимость коррекции иглы в просвете вены.
Тромбоэмболические осложнения, страх перед которыми и является основным ограничением широкого использования флебосклерозирующего лечения во флебологической практике, при правильном определении показаний и корректной технике склеротерапии явление редкое. Эти осложнения, как правило, являются результатом попыток облитерировать вторичные варикозные вены при посттромбофлебитической болезни и врожденных аномалиях развития.
Казуистическими, связанными с грубыми техническими погрешностями, являются ошибочные внутриартериальное или внутриневрапьное введения флебосклерозирующих препаратов, сообщения о которых периодически появляются в специальной литературе.
Таким образом, наиболее частые побочные последствия флебосклерозирующего лечения - гиперпигментация, неоваскуляризация, эгшдермальный некроз и другие - целиком зависят от опыта врача, используемых им методов и средств инъекционного лечения ВБНК.
Наиболее радикальный метод лечения варикозной болезни – хирургический. Наиболее перспективным является комбинированный этапный подход с использованием новых малоинвазивных методик лечения таких как эндовазальная лазерная коагуляция (рис ) и склеротерапия, который позволяет эффективно проводить оперативное в лечение декомпенсированных форм варикозной болезни в условиях стационара «одного дня», уменьшить количество послеоперационных осложнений, сократить сроки реабилитации, добиться стойкого лечебного эффекта и существенно улучшить качество жизни больных.
Методика комбинированного лечения:
· Лечение проводится в 2 или 3 этапа под постоянным УЗДГ контролем в стационаре одного дня
· Первый этап: лазерная коагуляция БПВ, МПВ или несостоятельных перфорантных вен
· Второй и третий этапы: лазерная коагуляция и эхо-склерооблитерация foam form раствором фибро-вейна варикозно измененных притоков и некомпетентных перфорантных вен
· Продолжительность каждого этапа лечения - от 20 до 40 минут
· Больной покидает клинику через 1-3 часа с постоянной эластической компрессией на 7 суток
· Временной интервал между этапами лечения составляет от 7 до 14 дней
· По завершению лечения рекомендуется обязательная эластическая компрессия сроком до 2х месяцев в виде ношения эластических бинтов или компрессионного трикотажа.
РисМетодика эндовазальной лазерной коагуляции
1. Катетеризация вены под
УЗДГ контролем
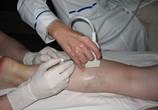
2. Заведение лазерного световода
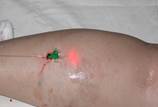
3. Паравазальная инфильтрационная анестезия
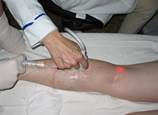
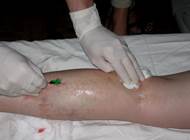
4. Тракция световода в процессе процессе ЭВЛК
Дата добавления: 2015-01-26; просмотров: 1372;
