УДАЛЕНИЕ ЛЕГКОГО (ПУЛЬМОНЭКТОМИЯ)
Показания.Злокачественные опухоли, некоторые формы туберкулёза, бронхоэктатической болезни и др.
Техника.Доступ переднебоковой или задне-боковой межрёберный (рис. 10-44).
Каждую радикальную операцию на лёгких начинают с пневмолиза — выделения лёгкого из сращений с учётом их выраженности, распространённости и объёма выполняемого оперативного вмешательства. Пневмолиз ведут как острым, так и тупым путём.
После вскрытия медиастинальной плевры подходят к корню лёгкого и выделяют его элементы. Обработку лёгочных сосудов и бронхов производят изолированно, начиная сверху вниз с лёгочной артерии. При раковых поражениях порядок уже другой: вначале обрабатывают вены, что предотвращает выброс раковых клеток в кровеносное русло при удалении лёгкого. Обработку лёгочных сосудов нужно производить согласно общим правилам сосудистой хирургии. • Для обработки лёгочных сосудов необходимо предварительное выделение сосуда после надсечения соединительнотканного футляра. Это правило обязательно при выделении лёгочных артерий.

...:'"
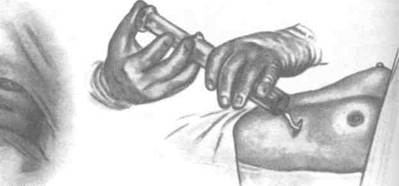
Рис. 10-43. Операция Ариона. а — тупым путём отслаивают молочную железу от грудной фасции, б — наполнение протеза изотонической жидкостью. (Из: Чухриенко Д.П., Люлько А.В. Атлас операций на молочной железе. — Киев, 1971.)
Операции на грудной клетке и органах полости груди О- 771
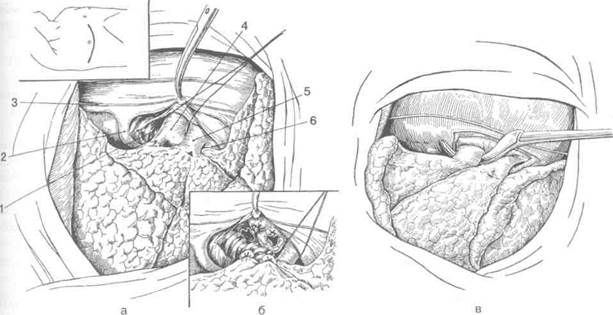
Рис. 10-44. Правосторонняя пульмонэктомия.а— межрёберно-боковой доступ. Корень правого легкого после рассечения медиастинальной плевры: 1 — бронх, 2 — непарная вена, 3 — диафрагмальный нерв, 4 — лёгочная артерия, 5 — верхняя лёгочная вена, 6 — нижняя лёгочная вена; б — артерия и верхняя лёгочная вена пересечены, подведена лигатура под нижнюю вену; в — интраперикардиальная обработка сосудов, под лёгочную артерию подведен жом Федорова. (Из: Куприянов П.А., Григорьев М.С., Колесов А.П. Операции на органах груди. — П., 1960).
• Золотое правило Оверголъта: выделение сосуда из-под футляра следует начинать со стороны, к которой есть непосредственный доступ, затем продолжают выделение боковых сторон сосуда и в последнюю очередь выделяют глубоколежащий участок сосуда. Перевязку лёгочных сосудов производят следующим образом: под сосуд подводят зажим Фёдорова и проводят центральную лигатуру, которую завязывают. На 2 см ниже накладывают вторую (периферическую) лигатуру, которую тоже туго завязывают. Наконец, на участке между двумя лигатурами накладывают третью (прошивную) лигатуру. Этим обеспечивают надёжность закрытия культей сосуда. Пересечение лёгочных сосудов производят между лигатурами. Затем перевязывают бронхиальную артерию.
После обработки сосудов переходят к выделению бронхов из окружающих тканей. На удаляемый отдел накладывают зажим Фёдорова с тем расчётом, чтобы длина оставляемой культи не превышала 5—7 мм. Пересечение бронха производят ровно, чтобы обе его губы были равной длины. Культю бронха обрабатывают с помощью бронхоушивателя. При отсутствии аппарата на центральный отдел культи бронха М. Ринхофф (1942) рекомендовал на-
кладывать ряд матрацных швов, проникающих через всю бронхиальную стенку (рис. 10-45).
Затем производят плевризацию лёгочной ткани медиастинальной плеврой.
После выполнения резекции проверяют герметичность бронхиальной культи и оставшейся лёгочной паренхимы, для чего в плевральную полость наливают тёплый изотонический раствор натрия хлорида. О герметичности судят по отсутствию газовых пузырьков при раздувании лёгких на выдохе с помощью наркозных аппаратов в течение 10—15 с. По окончании операции выполняют дренирование плевральной полости, проводимое через прокол грудной стенки в восьмое—девятое межре-берья по средней подмышечной линии. Рану грудной клетки зашивают послойно.
Дата добавления: 2016-07-09; просмотров: 3898;
