Анатомия мышц и нервов
Одной из наиболее важных задач, решаемых элекромиографистом, является уточнение локализации поражения мышц, нервов и структур спинного и головного мозга. Построение плана клинико-электрофизиологического обследования больного требует от специалиста знания анатомии мышц, периферических нервов и сплетений. Например, обследование больного с периферическим парезом мышц плечевого пояса с симптомом «крыловидной» лопатки требует исключить первично-мышечное поражение мышц и, в первую очередь, m.serratus anterior, поражение n. thoracicus longus, поражение плечевого сплетения или поражение двигательных корешков С5-С7. Миогенный характер поражения целесообразно исключать методом игольчатой ЭМГ с анализом активности покоя, параметров потенциалов действия двигательных единиц не только клинически явно пораженной мышцы, но и других мышц плечевого пояса; поражение нерва – методом оценки СПИ по двигательным волокнам n. thoracicus longus; поражение спинномозговых нервов плечевого сплетения – методом определения СПИ на участке плечевого сплетения при стимуляции спинномозговых нервов на уровне поперечного отростка С5 позвонка; поражение корешков С5-С7 – методом игольчатой ЭМГ с исследованием денервационных потенциалов в других мышцах (дельтовидная, двуглавая, надостная, подостная, паравертебральная и др.), иннервируемых этими же сегментами. Далее в зависимости от полученных результатов план исследования может расширяться или корректироваться. Решение диагностических задач требует от электромиографиста знания анатомии мышц и нервов в том объеме, который позволил бы квалифицированно решать поставленные задачи. Перечень наиболее значимых в клинической ЭМГ мышц, их функция и иннервация приведены в Приложении 4.
Выбор точек для исследования биоэлектрической активности мышцы зависит от ее формы (рис. 22) и расположения двигательной точки мышцы.
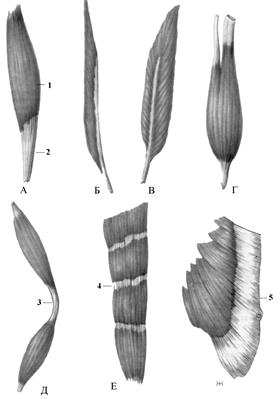
А – веретенообразная мышца; Б – одноперистая мышца; В – двуперистая мышца; Г – двуглавая мышца; Д – двубрюшная мышца; Е – прямая мышца с сухожильными перемычками; Ж – широкая мышца; 1 – брюшко; 2 – сухожилие; 3 – сухожильная дуга; 4 – сухожильная перемычка; 5 – апоневроз, или сухожильное растяжение.
Рис. 22. Формы мышц (По В.Я.Липченко и соавт., 1988).
В веретенообразной мышце двигательная точка расположена на экваториальной линии, в одно- и двуперистой – по длиннику мышцы. Так, в прямой мышце бедра отводить биоэлектрическую активность можно в двигательных точках по длиннику мышцы, на чем основано определение моторной СПИ короткого бедренного нерва. Двигательные точки мышц представлены в Приложении 2.
Черепные нервы
ЭНМГ исследуются черепные нервы, иннервирующие кожу и мышцы лица, а также грудино-ключично-сосцевидную и трапециевидную мышцы. Мышцы, иннервирующиеся черепными нервами, представлены в Приложении 3. Иннервация наружных мышц глаза осуществляется тремя черепным нервами: глазодвигательным, блоковым и отводящим. Эти нервы для стимуляции недоступны. Исследование мышц затруднено, может проводиться игольчатыми электродами с анестезией конъюнктивы и введением игольчатого электрода офтальмологом.
Лицевой нерв (n.facialis)
Лицевой нерв является двигательным нервом и иннервирует все мышцы лица, кроме жевательных. Ядро нерва расположено в Варолиевом мосту, нерв выходит из мозга в мостомозжечковом углу, где проходит и слуховой нерв. Далее нерв входит во внутренний слуховой проход и проходит по фаллопиеву каналу, где делает изгиб на уровне коленчатого ганглия. Нерв выходит из черепа через шилососцевидный канал и разделяется на ветви (рис.23).
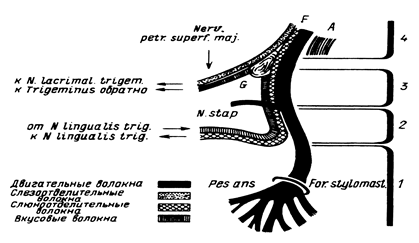
F – n.facialis,
A – n.acusticus,
G – коленчатый ганглий,
1, 2, 3, 4 – уровни поражения лицевого нерва.
Рис. 23. Ход волокон лицевого нерва (По Бингу).
Выделяют 6 возможных уровней поражения лицевого нерва (табл. 6).
Таблица 6
Таблица симптомов поражения лицевого нерва на различных уровнях
| N уровня поражения | Уровни поражения | Паралич (парез) мимических мышц | Расстройство вкусовых ощущений на передних 2/3 языка | Нарушение секреции слюны | Слезотечение | Расстройства слуха | Надбровный и корнеальный рефлекс |
| 1. | Шило-сосцевидное отверстие и дистальнее | Имеется | Нет | Нет | Возможно | Нет | Снижены или отсутствуют |
| 2. | Выше отхождения барабанной струны, но ниже стременного нерва | Имеется | Снижение или утрата | Уменьшение | Возможно | Нет | Снижены или отсутствуют |
| 3. | Выше отхождения стременного нерва, но ниже каменистого нерва | Имеется | Снижение | Уменьшение | Возможно | Гиперакузия | Снижены или отсутствуют |
| 4. | Выше отхождения верхнего каменистого нерва | Имеется | Снижение | Уменьшение | Сухость глаза | Гиперакузия | Снижены или отсутствуют |
| 5. | У места входа во внутренний слуховой проход в области мосто-мозжечкового угла | Имеется | Снижение | Уменьшение | Сухость глаза | Анакузия, гипоакузия | Снижены или отсутствуют |
| 6. | Ядро в Варолиевом мосту | Имеется | Нет | Нет | Возможно | Возможна гиперакузия | Снижены |
Для стимуляции нерв доступен после выхода из шилососцевидного отверстия. Исследование латентностей мигательного рефлекса позволяет судить о проводимости нерва на внутричерепном участке.
Тройничный нерв (n.trigeminus)
Тройничный нерв - смешанный нерв, осуществляет чувствительную иннервацию лица и иннервацию жевательных мышц. Верхняя ветвь тройничного нерва иннервирует верхнюю часть лица, выходя через надглазничную вырезку. Вторая ветвь иннервирует среднюю часть лица, выходя из черепа через подглазничный канал. Третья ветвь иннервирует нижнюю часть лица и выходит через подбородочное отверстие нижней челюсти. В реализации нижнечелюстного бисинаптического рефлекса участвуют чувствительные волокна третьей ветви тройничного нерва от проприоцепторов жевательных мышц. Импульсы от проприоцепторов через Гассеров узел приходят в главное чувствительное ядро (n. terminalis) тройничного нерва и замыкаются на двигательное ядро тройничного нерва (n. masticatorius), находящееся в мосту. Мигательный рефлекс (его ранний ответ) реализуется через чувствительные волокна первой ветви тройничного нерва. Импульсы при раздражении I ветви тройничного нерва по проприоцептивным волокнам также достигают главного ядра и замыкаются бисинаптически на ядро лицевого нерва.
Добавочный нерв (n.accessorius)
Добавочный нерв является двигательным нервом, ядро которого расположено в первых 6 сегментах спинного мозга (рис. 24). Передние корешки объединяются и общим стволом входят в черепную коробку через большое затылочное отверстие, а затем выходят через яремное отверстие и иннервируют грудино-ключично-сосцевидную мышцу и часть трапециевидной мышцы (верхнюю и среднюю порции). Нижняя треть мышцы иннервируется вне добавочного нерва из С2-С4 сегментов. Проприоцептивная чувствительность мышц, иннервируемых добавочным нервом, осуществляется через С2-С4 сегменты. Грудино-ключично-сосцевидная мышца участвует в повороте головы в противоположную сторону, а трапециевидная поднимает надплечья. Добавочный нерв доступен исследованию в точке его выхода - сразу сзади ключично-сосцевидной мышцы на середине расстояния между точками ее прикрепления.
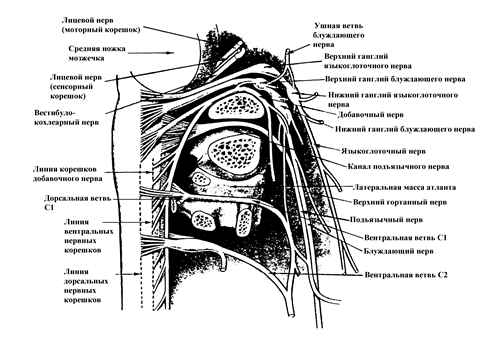
Рис. 24. Взаимоотношения добавочного и подъязычного нервов
(По P.L.Williams & R.Warwick , 1989).
Подъязычный нерв (n.gypoglossus)
Подъязычный нерв является двигательным нервом и иннервирует мышцы языка. Ядро нерва расположено в каудальном отделе продолговатого мозга под дном ромбовидной ямки. Ствол нерва выходит через канал подъязычного нерва затылочной кости. Несмотря на то, что нерв недоступен стимуляции, исследование мышц языка игольчатым электродом через кожный покров дна ротовой полости позволяет судить о поражении продолговатого мозга.
Дата добавления: 2016-03-27; просмотров: 2940;
