Мягкие ткани глазницы
Изложив основные сведения относительно костных образований глазницы, необходимо остановить свое внимание и на ее содержимом. Содержимое глазницы представляет собой сложный комплекс анатомических образований, имеющих различное функциональное значение и относящихся к различным тканям как по происхождению, так и по строению (рис. 2.1.11 — 2.1.13). Начнем описание с ткани, покрывающей костные стенки глазницы.
Надкостница(periorbita). Кости глазницы, как и все кости в организме, покрыты слоем фиброзной ткани, называемой надкостницей. Необходимо подчеркнуть, что надкостница не плотно фиксирована к кости практически на всем протяжении. Плотно она приращена лишь к краям глазницы, в области верхне- и нижнеглазничных щелей, а также у зрительного канала, слезной железы и слезных гребешков. В других местах она легко отделяется. Это может произойти как во время оперативного вмешательства, так и в посттравматическом периоде в результате скопления под надкостницей экссудата или транссудата.
У зрительного отверстия надкостница отдает фиброзные тяжи к наружным мышцам глаза,
а также в глубь глазницы, разделяя при этом жировую клетчатку на дольки. Она также окутывает сосуды и нервы.
В зрительном канале надкостница объединяется с эндостальным слоем твердой мозговой оболочки.
Надкостницей прикрыта и верхнеглазничная щель, за исключением мест прохождения сосудов и нервов.
Спереди надкостница покрывает лобную, скуловую и носовую кости. Через нижнюю глазничную щель она распространяется по направлению крыловидной и небной костей и височной ямки.
Надкостница выстилает также слезную ямку, образуя так называемую слезную фасцию, окутывающую слезный мешок. При этом она распространяется между передним и задним слезными гребешками.
Надкостница глазницы интенсивно снабжена кровеносными сосудами, исключительно интенсивно анастомозирующими между собой, и иннервируется веточками тройничного нерва.
Надкостница, являясь плотной фиброзной тканью, служит довольно мощным препятствием на пути распространения крови после травмы, воспалительного процесса, опухолей, исходящих из придаточных пазух носа. Однако, в конечном счете, она разрушается.
При болезни Коффей (инфантильный корковый гиперостоз) по неизвестной причине развивается воспаление надкостницы, приводящее к проптозу и повышению внутриорбитально-го давления до такой степени, что развивается глаукома. Из надкостницы исходит так-
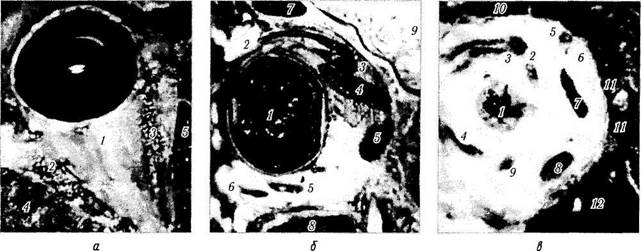
Рис. 2.1.11.Топографические отношения между глазным яблоком и мягкими тканями глазницы (по Ducasse,
1997):
а — горизонтальный срез глазницы (/ — зрительный нерв; 2— наружная прямая мышца; 3— внутренняя прямая мышца; 4 — пазуха решетчатой кости; 5 — фиброзные тяжи к наружной стенке глазницы); б — сагиттальный срез глазницы (/ — глазное яблоко; 2— верхняя прямая мышца; 3— верхнеглазничная вена; 4— нижняя прямая мышца; 5 — нижняя косая мышца; 6 — лобная пазуха; 7 — верхнечелюстная пазуха; 8— полушарие головного мозга); в — коронарный срез глазницы (/ — глазное яблоко; 2 — леватор верхнего века; 3 — верхняя прямая мышца; 4 — наружная прямая мышца; 5 — верхняя косая мышца; 6 — глазная артерия; 7 — внутренняя прямая мышца; 8—нижняя косая мышца; 9 — нижняя прямая мышца; 10— лобная пазуха; // — воздухоносные полости
решетчатой кости; 12 — верхнечелюстная пазуха
Костные образования глазницы
 же гранулярно-клеточная саркома. Надкостница может быть единственной преградой между содержимым глазницы и дермоидной кистой, мукоцеле.
же гранулярно-клеточная саркома. Надкостница может быть единственной преградой между содержимым глазницы и дермоидной кистой, мукоцеле.
Потенциальное пространство между пери-орбитой и костями обеспечивает возможность довольно полного удаления тканей глазницы при опухолях. Необходимо указать и на то, что надкостницу необходимо максимально сохранять при удалении опухолей, поскольку она является препятствием к дальнейшему ее распространению.
|
| 10 |
Фасции.Организация фиброзной ткани глазницы традиционно рассматривается с использованием терминов анатомии. На основании этого фасции глазницы разделяют на три части: фасциальную оболочку, покрывающую глазное яблоко (тенонова капсула; fascia bulbi), оболочки, покрывающие наружные мышцы глаза и «сторожевые» связки, берущие свое начало от фасции наружных мышц глаза и направляющиеся к костям и векам [136] (рис. 2.1.12).
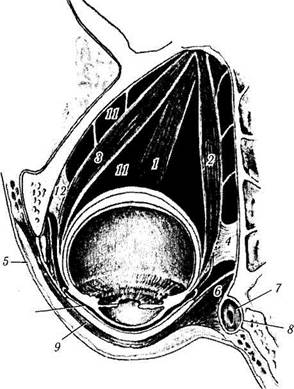
Рис. 2.1.12. Горизонтальный срез, проходящий на уровне края век:
поверхностная головка внутренней связки века на этом уровне не видна, но видна глазничная перегородка. Задние волокна мышцы Горнера исходят из претарзальной части круговой мышцы глаза, в то время как более спереди расположенные волокна мышцы прикрепляются к пресептальной части круговой мышцы (/ — нижняя прямая мышца; 2— внутренняя прямая мышца; 3— наружная прямая мышца; 4 — сдерживающая («сторожевая») связка внутренней прямой мышцы; 5 — глазничная перего:: родка; 6 — мышца Горнера; 7 — слезный мешок; 8— слезная фасция; 9 — круговая мышца глаза; 10— «хрящевая» (тарзаль-ная) пластинка; //—жировая клетчатка; 12— сдерживающая («сторожевая») связка наружной прямой мышцы)
Благодаря работам Koornneef [134], использовавшего методы реконструктивной анатомии (восстановление объемного расположения структур на основе анализа серийных срезов), мягкие ткани глазницы в настоящее время рассматривают в виде сложной биомеханической системы, обеспечивающей подвижность глазного яблока.
Влагалище глазного яблока(тенонова капсула; fascia bulbi) (рис. 2.1.13, 2.1.14) представляет собой соединительнотканную мембрану, начинающуюся в области заднего отдела глаза в месте входа зрительного нерва и направляющуюся кпереди, окутывая при этом глазное яблоко. Передний ее край срастается с конъюнктивой глаза в корнеосклеральной области.
|
| 10 |
| 12 |
| 13 |
Хотя тенонова капсула плотно прилежит к глазу, все же может быть отделена от него на определенном расстоянии. При этом между глазным яблоком и капсулой остаются мостики из нежной волокнистой ткани. Возникшее пространство называют потенциальным теноновым пространством.
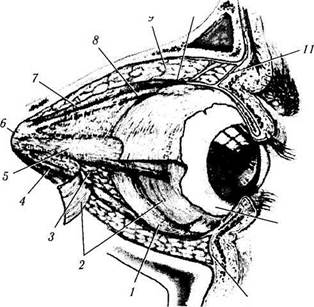
Рис. 2.1.13. Отношение фасциальных оболочек и жировой клетчатки к мышечной воронке (по Parks, 1975):
1 — нижняя косая мышца; 2 — межмышечная перегородка; 3 — жировая клетчатка, расположенная вне мышечной воронки; 4 — нижняя прямая мышца; 5 — наружная прямая мышца; 6 — цинново кольцо; 7 — леватор верхнего века; 8— верхняя прямая мышца; 9 — жировая клетчатка, расположенная над мышечной воронкой; 10— тенонова капсула; // — глазничная перегородка; 12 — конъюнктива; 13 — глазничная перегородка
Импланты после энуклеации глазного яблока помещают в полость теноновой капсулы или несколько назад, в пределах мышечной воронки.
Тенонова капсула подвержена различным воспалительным процессам. Это происходит при псевдоопухолях глазницы, склерите и хорио-
Глава 2. ГЛАЗНИЦА И ВСПОМОГАТЕЛЬНЫЙ АППАРАТ ГЛАЗА
 идите. Воспалительный процесс нередко завершается фиброзом капсулы.
идите. Воспалительный процесс нередко завершается фиброзом капсулы.
Снаружи тенонова капсула соединяется с системой фиброзных тяжей и прослоек, разделяющих жировую клетчатку глазницы на дольки (рис. 2.3.12). Глаз таким образом плотно соединен с окружающей жировой клетчаткой, но при этом сохраняет способность вращаться в различных плоскостях. Этому способствует и наличие в окружающей тенонову капсулу соединительной ткани эластических волокон.
Через тенонову капсулу проникают четыре мышцы (рис. 2.3.14). Это происходит приблизительно на расстоянии 10 мм от лимба. При прохождении через тенонову капсулу в мышцу отходят фиброзные прослойки (межмышечные септы). Глазное яблоко покрыто те-ноновой капсулой лишь позади прикрепления прямых мышц. Таким образом, спереди от места присоединения мышц к глазному яблоку обнаруживается три тканевых слоя: наиболее поверхностный — конъюнктива, затем тенонова капсула и наиболее внутренний — внутримышечная перегородка (септа). Офтальмологу важно помнить об этих образованиях, особенно во время проведения оперативного вмешательства на мышцах. В случаях рассечения теноно-вой капсулы на расстоянии более 10 мм от лимба жировая клетчатка глазницы выпирает вперед, приводя к пролапсу глазницы.
ловои кости, а от наружной прямой мышцы к слезной кости.
Между верхней прямой мышцей и апоневрозом леватора верхнего века также существует множество фасциальных тяжей, которые координируют движение глаза и века. В случае удаления этих соединительнотканных тяжей, что бывает при проведении резекции леватора по поводу птоза, может развиться гипотропия (косоглазие книзу).
Фасциальные оболочки наружных мышц глаза тонкие, особенно в задних участках. Кпереди они значительно утолщаются.
Как указано несколько выше, от наружных мышц глаза отходят направляющиеся к стенкам глазницы фиброзные тяжи. По мере их удаления от мышц они все более и более четко обозначаются как анатомические образования. Называются эти фиброзные тяжи подвешивающими связками. Наиболее мощными являются связки, которые берут свое начало от прямых мышц (внутренней и наружной) (рис. 2.1.12, 2.1.15). Наружная подвешивающая связка более мощная. Она начинается на задней поверхности латерального глазничного возвышения (бугорка Витнелла) и направляется в сторону наружного свода конъюнктивы и наружной части глазничной перегородки (рис. 2.1.15).
Внутренняя подвешивающая связка берет свое начало несколько позади заднего слезного
|
| 12 |
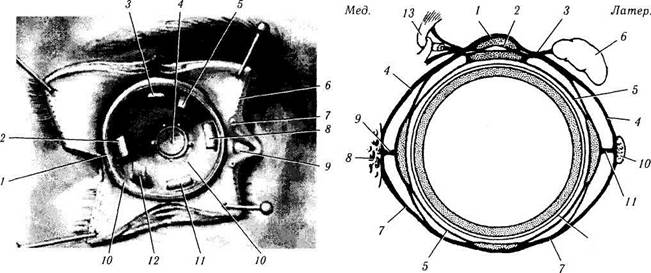
Рис. 2.1.14. Задняя часть теноновой капсулы:
На рисунке видна часть теноновой капсулы правой глазницы после удаления глазного яблока (/ — конъюнктива; 2— наружная прямая мышца; 3— верхняя прямая мышца; 4 — зрительный нерв; 5 — верхняя косая мышца; 6 — устья мейбомие-вых желез; 7 — слезная точка; 8— внутренняя прямая мышца, 9 — слезное мясцо; 10— тенонова капсула; // — нижняя косая мышца; 12—нижняя прямая мышца)
Тенонова капсула образует ряд фациальных образований. В горизонтальной плоскости капсула простирается от внутренней прямой мышцы к месту прикрепления к надкостнице ску-
Рис. 2.1.15. Распределение фасциальных оболочек правой глазницы (вид сзади):
1 — верхняя часть фасции леватора верхнего века (центральная часть верхней поперечной связки); 2 — общая часть фасции леватора верхнего века и верхней прямой мышцы; 3—медиальная связка слезной железы; 4 — верхняя поперечная связка (вместе с / и 2); 5 — межмышечные мембраны; 6 — слезная железа; 7 — нижняя поперечная связка; 8 — задний слезный гребешок, 9 — медиальная капсулярная связка («сторожевая» связка); 10 — латеральный бугорок глазницы (связка Витнелла); //—латеральная капсулярная («сторожевая») связка; 12 — тенонова капсула (задняя часть); 13 — сухожилие верхней косой мышцы и блок
Костные образования глазницы.
 гребешка и направляется к латеральной части глазничной перегородки, слезному мясцу и полулунной складке конъюнктивы.
гребешка и направляется к латеральной части глазничной перегородки, слезному мясцу и полулунной складке конъюнктивы.
Верхнюю поперечную связку Витнелла многие авторы рассматривают как верхнюю подвешивающую связку.
Lockwood [149] в свое время описал гамако-подобную структуру, распространяющуюся под глазным яблоком от внутренней стенки глазницы к наружной стенке. Образована она сращением фасций нижней прямой и нижней косой мышц. Эта связка может поддерживать глаз даже после удаления верхней челюсти и дна глазницы. Более мощной она является впереди нижней косой мышцы.
В фасциальной оболочке всех наружных мышц глаза можно обнаружить различное количество гладкомышечных волокон. Более всего их в фасциях верхней и нижней прямых мышц.
Плотная соединительная ткань, окружающая наружные мышцы глаза, формирует воронку, верхушка которой располагается в цин-новом кольце. Передняя граница мышечной воронки лежит на расстоянии 1 мм от места прикрепления наружных мышц глаза к склере.
Все тяжи фиброзной ткани глазницы, включая фиброзные прослойки долек жировой ткани, относятся к фасцикулярной системе глазницы. Эта плотная соединительная ткань может подвергаться патологическому поражению типа узловатого фасциита, воспалительной псевдоопухоли.
Дополнительные сведения о фасциальных образованиях глазницы можно найти в разделе, посвященном описанию наружных мышц глаза.
Жировая клетчатка глазницы.Все пространства глазницы, не содержащие глазного яблока, фасций, нервов, сосудов или железистых структур, выполнены жировой клетчаткой (рис. 2.1.11).Жировая клетчатка является как бы амортизатором для глазного яблока и других структур глазницы.
В передней части глазницы в жировой клетчатке преобладает волокнистая соединительная ткань, в то время как в задних отделах — жировые дольки.
Жировая клетчатка глазницы разделяется соединительнотканной септой на две части — центральную и периферическую. Центральная часть лежит в мышечной воронке. В передней своей части она ограничена задней поверхностью глаза, покрытой теноновой капсулой. Периферическая часть жировой клетчатки глазницы ограничена надкостницей стенок глазницы и глазничной перегородкой.
При раскрытии глазничной перегородки в области верхнего века прямо в центре видна преапоневротическая жировая подушка. Внутрь и ниже блока расположена внутренняя жировая подушка верхнего века. Она светлее и более плотная. В этой же области распола-
гается подблоковый нерв (п. intratrochlearis) и конечная ветвь глазной артерии.
Основным клеточным компонентом жировых долек является липоцит, цитоплазма которого выполнена нейтральными свободными и связанными жирами. Скопления липоцитов окружены соединительной тканью, содержащей многочисленные кровеносные сосуды.
Несмотря на наличие большого количества жировой клетчатки, в глазнице опухоли, источником которых может стать жировая ткань, встречаются исключительно редко (липома, ли-посаркома). Предполагают, что липосаркома глазницы вообще развивается не из липоцитов, а из клеток эктомезенхимы.
Наиболее часто жировая клетчатка задействована при развитии воспалительных псевдоопухолей глазницы, являясь ее структурным компонентом. В процессе прогрессии заболевания липоциты разрушаются, высвобождая свободные липиды. Свободные, внеклеточно расположенные липиды в свою очередь усиливают воспалительный процесс, вызывая гранулема-тозную реакцию. Завершает такой воспалительный процесс фиброз пораженных и окружающих тканей. Подобное состояние оценивается как липогранулема. К развитию липогранулемы может привести травма глазницы, сопровождающаяся некрозом жировой клетчатки.
Практически все патологические процессы гранулематозного характера (микозы, грануле-матоз Вегенера и др.) включают жировую ткань.
2.2. ПОЛОСТЬ НОСА
И ЕГО ПРИДАТОЧНЫЕ ПАЗУХИ
Костные пластинки, образующие крышу, дно и внутреннюю стенку глазницы, интимно связаны с полостью носа. Эти кости пневмоти-зированы и образуют пазухи, сообщающиеся с полостью носа. Офтальмологу всегда необходимо помнить о значении полости носа и его пазух в развитии патологических процессов, а также досконально знать их строение, особенно при проведении хирургического вмешательства на глазнице.
Полость носа
Знание анатомии полости носа (cavum nasi) и параназальных пазух необходимо офтальмологу. Это связано с тем, что нередко патологические процессы этих образований распространяются на глазницу. Кроме того, при ряде заболеваний глазницы используется эндо-назальный хирургический подход.
Полость носа и пазухи носа начинают формироваться на ранних этапах эмбриогенеза, но окончательное завершение этого процесса происходит в различное время.
Глава 2. ГЛАЗНИЦА И ВСПОМОГАТЕЛЬНЫЙ АППАРАТ ГЛАЗА
 Как полость носа, так и его пазухи образуются в результате инвагинации наружной эктодермы, окруженной эктомезенхимой. Из экто-мезенхимы формируются костные стенки, а из эктодермы — эпителиальная выстилка.
Как полость носа, так и его пазухи образуются в результате инвагинации наружной эктодермы, окруженной эктомезенхимой. Из экто-мезенхимы формируются костные стенки, а из эктодермы — эпителиальная выстилка.
Полость носа спереди разделяется хрящевой перегородкой на две примерно равные части [175].
Наружная стенка полости носа (рис. 2.2.1) имеет наиболее сложное строение. В состав ее входят носовая кость, носовая поверхность тела и лобного отростка верхней челюсти, слезная кость, лабиринт решетчатой кости, нижняя раковина, перпендикулярная пластинка небной кости, медиальная пластинка крыловидного отростка клиновидной кости. На наружной стенке полости располагаются три раковины. Верхняя и средняя раковины (concha nasalis superior, media) входят в состав решетчатой кости. В свою очередь, нижняя раковина (concha nasalis inferior) представляет собой самостоятельную кость.
Раковины ограничивают три носовых хода: нижний, средний и верхний. Нижний носовой ход (meatus nasi inferior) лежит между нижней раковиной и нижней стенкой полости носа. В переднюю часть нижней носовой раковины открывается слезно-носовой канал. Средний носовой ход (meatus nasi medius) располагается между нижней и средней раковинами. После
удаления средней носовой раковины определяется полулунная складка, в которую открывается отверстие (apertura sinus frontalis), ведущее в лобную пазуху. В этой же борозде, но сзади, располагается отверстие (hiatus maxi-laris), ведущее в верхнечелюстную пазуху. Кроме того, в средний носовой ход и полулунную складку открываются передние и часть средних клеток решетчатого лабиринта (sinus ethmoi-dalis).
Между средней и верхней раковинами виден верхний носовой ход (meatus nasi superior). В него открываются клиновидная (основная) пазуха (sinus sphenoidalis) и часть средних и задних клеток решетчатой пазухи (sinus eth-moidalis). Сзади под слизистой оболочкой расположено клиновидно-небное отверстие (foramen sphenopalatinum), соединяющее полость носа с крылонебной ямкой (fossa pterygopa-latini).
Внутренняя (медиальная) стенка полости носа (septum nasi osseum) образована перпендикулярной пластинкой решетчатой кости, сошником (vomer) (рис. 2.2.2—2.2.3). В формировании верхней части принимают участие носовой отросток (spina nasalis) лобной кости, а также клиновидный гребень (crista sphenoidalis). Нижняя часть образована носовым гребнем (crista nasalis) верхней челюсти и небной костью (os palatina) [175].
| 14 11 |
| 12 13 15 |
| 16 |
 4 24
4 24
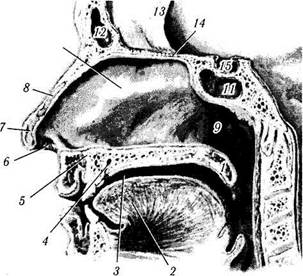
Рис. 2.2.1. Правая наружная стенка носа:
а — сагиттальный распил, проведенный вправо от перегородки носа (/ — язык; 2 — резцовый канал; 3 — небный отросток верхней челюсти; 4 — нижний носовой ход; 5 — преддверие носовой полости; 6 — порог полости носа; 7 — нижняя носовая раковина; 8— средний носовой ход; 9 — преддверие среднего хода; 10— валик носа; // — средняя носовая раковина; 12— верхний носовой ход; 13 — верхняя носовая раковина; 14 — лобная пазуха; /5 — клиновидно-решетчатое углубление; 16 — апертура клиновидной пазухи; 17 — гипофиз; 18 — клиновидная пазуха; 19 — глоточные железы; 20 — базальная часть затылочной кости; 21 — носоглоточный проход; 22 — евстахиева труба; 23 — горизонтальная пластинка небной кости; 24 — мягкое небо); б — сагиттальный распил. Носовые раковины частично удалены
(/ — нижний носовой ход; 2 — отверстие носо-слезного канала; 3 — нижняя носовая раковина; 4 — крючковатый отросток; 5 — полулунная расщелина, в которую открываются передние решетчатые клетки; 6 — отверстия, посредством которых с полостью носа сообщаются средние решетчатые клетки; 7 — средняя носовая раковина; 8 — зонд введен через полулунную расщелину в лобную пазуху по ходу носо-лобного канала; 9 — лобная пазуха; 10 — решетчатая пластинка решетчатой кости; // — зонд проведен через отверстие в клиновидную пазуху; 12 — клиновидная пазуха; 13— верхний носовой ход с отверстием, сообщающим полость носа с клетками решетчатой кости; 14 — базальная часть затылочной кости; 15 — отверстие евстахиевой трубы)
Полость носа и его придаточные пазухи

|
| 10 |
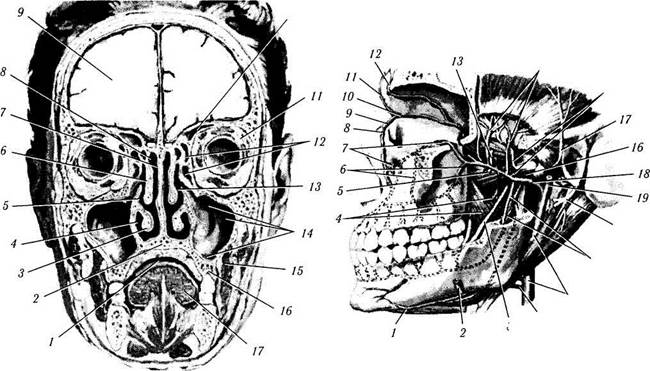 Рис. 2.2.2. Медиальная стенка полости носа:
Рис. 2.2.2. Медиальная стенка полости носа:
| 10 |
/ — мягкое небо; 2— язык; 3—полость рта; 4— резцовый канал; 5 — передний носовой гребень; 6 — преддверие носа; 7— большой хрящ крыла носа; 8— латеральный хрящ носа; 9 — хоаны; 10— перегородка носа; // — клиновидная пазуха; 12— лобная пазуха; 13 — серп мозга; 14 — решетчатая пластинка решетчатой кости; /5—турецкое седло
Рис. 2.2.3. Придаточные пазухи носа (фронтальный распил головы на уровне глазных яблок):
/ — полость рта; 2 — твердое небо; 3 — нижняя носовая раковина; 4 — гайморова пазуха; 5 — средненосовой ход; 6 — средняя носовая раковина; 7— перегородка носа; 8— полость носа; 9 — головной мозг; 10 — лобная пазуха; // — жировая клетчатка глазницы; 12 — решетчатые клетки; 13 — отверстие гайморовой пазухи; 14 — ямки гайморовой пазухи (подорбитальная, скуловая, альвеолярная); 15 — щечная мышца; 16 — альвеолярные отростки верхней челюсти; 17 — тело языка
Верхняя стенка образуется частью лобной кости, решетчатой пластинкой решетчатой кости, частью клиновидной кости. На границе между решетчатой пластинкой решетчатой кости и передней стенкой тела клиновидной кости открывается клиновидная пазуха (sinus spheno-idalis).
Дно полости носа образуют небный отросток верхней челюсти, а также горизонтальная пластинка небной кости.
Задняя стенка определяется на небольшом протяжении в верхнем отделе. Она образована носовой поверхностью тела клиновидной кости, в которой обнаруживается парное отверстие — apertura sinus sphenoidalis. Через хоаны полость носа сообщается с носовой частью глотки.
Полость носа граничит сверху с передней черепной ямкой, снизу — с полостью рта, с боков — с глазницами и верхнечелюстными пазухами.
Полость носа покрыта слизистой оболочкой, под которой располагается хорошо развитая система кровеносных сосудов и нервов. При этом вены формируют сплетения, лежащие поверхностней артерий. На нижней и средней раковинах они особо хорошо выражены. По своему строению они напоминают пещеристые тела.
| is |
| 21 |
Отток венозной крови от задних отделов стенок полости носа происходит в крыловидное
Рис. 2.2.4. Ветви верхнечелюстной артерии:
/ — подбородочная артерия; 2 — лицевая артерия; 3 — язычный нерв; 4 — медиальная крыловидная артерия и мышцы; 5 — щечная артерия и нерв; 6 — верхнеальвеолярные артерии; 7 — подглазничная артерия; 8 — угловая (ангулярная) артерия; 9 — дор-зальная носовая артерия; 10 — глазная артерия; // — надблоко-вая артерия; 12 — надглазничная артерия; 13 — латеральная крыловидная артерия и мышца; 14 — глубокие височные артерии и нервы; 15 — жевательная артерия и нерв; 16 — средняя оболочечная (менингиальная) артерия; 17 — уховисочный нерв; 18—верхнечелюстная артерия; 19—поверхностная височная артерия; 20 — лицевой нерв; 21 — нижние альвеолярные артерии и нервы; 22 — наружная сонная артерия; 23 — язычная артерия
Глава 2. ГЛАЗНИЦА И ВСПОМОГАТЕЛЬНЫЙ АППАРАТ ГЛАЗА
 сплетение, or верхних отделов --в вены глазницы и пещеристую пазуху. От передних отделов полости носа кровь оттекает в вены спинки носа, а затем в лицевую вену.
сплетение, or верхних отделов --в вены глазницы и пещеристую пазуху. От передних отделов полости носа кровь оттекает в вены спинки носа, а затем в лицевую вену.
Артериальное кровоснабжение осуществляется клиновидно-небной артерией (a. spheno-pulatina), являющейся ветвью верхнечелюстной артерии (a. maxilaris) (рис. 2.2.4). Верхняя, латеральная и медиальная стенки, а также воздухоносные полости решетчатой кости крово-снабжаются ветвями глазной артерии, а именно передней и задней решетчатыми артериями.
Обонятельная иннервация осуществляется обонятельными нервами (пп. olfactorii). Чувствительная иннервация слизистой оболочки остальных отделов обеспечивается первой и второй ветвями тройничного нерва.
Дата добавления: 2016-02-04; просмотров: 978;
