Придаточные пазухи носа
Придаточные пазухи носа (околоносовые пазухи; sinus paranasales) представляют собой полости, расположенные в костях лицевого и мозгового черепа и покрытые слизистой оболочкой. Сообщаются они с полостью носа [175]. Придаточные пазухи носа по объему почти в два раза превышают объем полости носа. Размер и объем придаточных пазух носа широко варьируют. У мужчин они обычно больших размеров, чем у женщин.
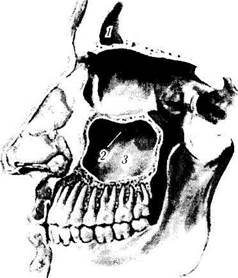
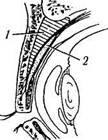
| Рис. 2.2.5. Отношение глазницы к придаточным пазухам носа: / — верхнечелюстная пазуха; 2 — лобная пазуха; 3 — решетчатая пазуха; 4 — клиновидная пазуха |
Верхнечелюстная (гайморова) пазуха(sinus maxilaris) — самая крупная (рис. 2.2.3, 2.2.5—2.2.7). Объем ее порядка 5 см3. Первые признаки ее формирования отмечаются уже на 10—11 неделях внутриутробного развития в виде ямки в среднем носовом ходе. К моменту рождения объем пазухи равняется всего 0,1 см3. Затем она растет вперед и вниз. Увеличение ее объема не прерывается вплоть до момента появления вторичных зубов, рельеф которых хорошо виден у взрослых на дне пазухи.
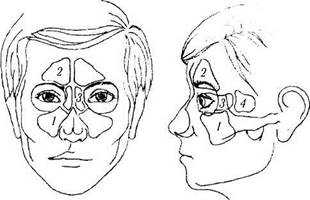
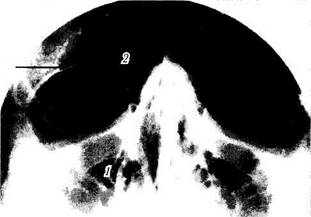
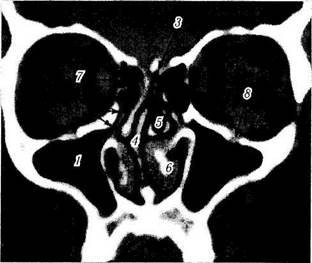
Рис. 2.2.6. Рентгеновское изображение придаточных пазух носа:
/ — верхнечелюстная пазуха; 2— лобная пазуха; 3— решетчатая пазуха; 4 — перегородка носа; 5 — средняя раковина носа; 6 — нижняя раковина носа; 7 — lamina papiracea; 8 — нижнеглазничное отверстие
Крыша пазухи является одновременно дном глазницы. С медиальной стороны она наиболее тонкая. По этой причине переломы наиболее часто обнаруживаются именно в этой области. Наиболее толстый участок расположен лате-рально и соответствует прохождению нижнеглазничного канала. В подглазничном канале проходят подглазничный нерв и артерия. Нижняя стенка канала выстоит в гайморову пазуху в виде валика, стенка ее тонкая или совсем отсутствует. В последнем случае сосуды отделены от слизистой оболочки только надкостницей. По этой причине при гайморите воспалительный процесс может легко распространяться на глазницу. Верхняя стенка пазухи (дно глазницы) наклонена относительно медиальной стенки под углом 30°.
Передненаружная стенка гайморовой пазухи также очень тонкая. Располагается она между
Полость носа и его придаточные пазухи

|
|
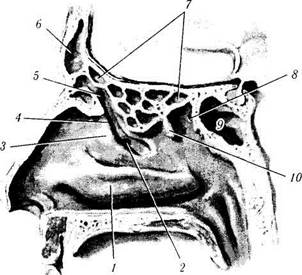
Рис. 2.2.7. Придаточные пазухи носа (сагиттальный срез):
а — срез вблизи срединной линии (/ — нижняя раковина носа; 2 - отверстие гайморовой пазухи; 3— крючковатый отросток; 4 — полулунная лакуна: 5 — отверстие носо-лобного протока: в — лобная пазуха; 7 — решетчатые клетки: 8 — отверстие клиновидной пазухи; 9 — клиновидная пазуха: 10 — средняя раковина носа (срезана): б— более латеральный сагиттальный срез (/—лобная
пазуха: 2— отверстие в средний носовой ход; 3 — гайморова пазуха)
подглазничным краем и альвеолярным отростком верхней челюсти. В толще стенки проходят ветви подглазничного нерва (п. infraotbitalis).
Задненаружная стенка распространяется от скулового отростка до крылонебной ямки. Сверху она ограничена нижней глазничной щелью. Сзади к стенке пазухи подходят верхнечелюстная артерия (a. maxilaris) и ее ветви, а также вены. Прилежит к ней крылонебный ганглий (ganglion pterlgopalatinum).
Медиальная стенка гайморовой пазухи (латеральная стенка носа) на уровне среднего носового хода имеет отверстие, ведущее в полость носа. К передней части медиальной стенки изнутри прилегает слезно-носовой канал, а к задне-верхней части стенки — клетки решетчатой кости.
Дно пазухи образует верхнюю поверхность альвеолярного отростка.
Лобная пазуха(sinus frontalis) четко различается при рентгенологическом исследовании лишь к 6 годам. Размещается она в чешуе лобной кости (рис. 2.2.3, 2.2.5—2.2.7). Пазуха может отсутствовать с одной или двух сторон или быть очень маленькой.
Лобная пазуха имеет четыре стенки [175]. Передняя стенка наиболее толстая, особенно в области надбровных дуг. Задняя стенка очень тонкая и отделяет пазуху от передней черепной ямки. Нижняя стенка также тонкая. Своей медиальной частью она располагается над полостью носа и сообщается с ней посредством арег-tura sinus frontalis. Медиальная стенка разделяет пазуху на две части — левую и правую.
Латеральная часть пазухи располагается над глазницей. В связи с этим при фронтитах гной может проникать в глазницу и переднюю черепную ямку. Нередко в лобной пазухе развивается мукоцеле [204].
Решетчатая пазуха(sinus ethmoidalis) расположена между наружной стенкой полости носа изнутри и глазничной пластинкой решетчатой кости и слезной костью снаружи (рис. 2.2.5). Сверху пазуху ограничивает глазничная часть лобной кости, а снизу — тело верхней челюсти, сзади — тело основной кости [175].
Первые признаки развития пазухи обнаруживаются уже на 5 мес. эмбриогенеза. Заканчивается развитие в период полового созревания.
Лабиринт состоит из 8—10 воздухоносных клеток, среди которых выделяют передние, средние и задние. Передние и средние клетки открываются в средний носовой ход. Передние клетки наименьшие по размерам и отверстие, открывающееся в полость носа, узкое. По этой причине часто наступает его закупорка, в результате чего развивается воспаление. Задние клетки открываются в верхний носовой ход. Они могут подходить вплотную к каналу зрительного нерва и даже принимать участие в образовании его стенки.
Офтальмохирургу необходимо знать анатомические отношения передних воздухоносных клеток решетчатой кости к ямке слезного мешка, что значительно облегчает проведение наружной дакриоцисториностомии [1]. В 93% случаев воздухоносные клетки простираются впе-
Глава 2. ГЛАЗНИЦА И ВСПОМОГАТЕЛЬНЫЙ АППАРАТ ГЛАЗА
 ред заднего слезного гребешка, а в 40% распространялись на лобный отросток верхней челюсти.
ред заднего слезного гребешка, а в 40% распространялись на лобный отросток верхней челюсти.
Клиновидная пазуха(sinus sphenoidalis) располагается в теле клиновидной кости и имеет 6 стенок. Передняя стенка с медиальной стороны сообщается с полостью носа посредством apertura sinus sphenoidalis. Нижняя стенка образует спереди заднюю часть свода полости носа. На остальном протяжении она образует костную часть свода глотки. В латеральной части под нижней стенкой располагается крыловидный (видиев) канал (canalis pterygo-ideus). Задняя стенка граничит с базальной частью затылочной кости. На верхней стенке пазухи располагается турецкое седло, а спереди — перекрест зрительных нервов.
К верхней стенке клиновидной пазухи прилегают внутренняя сонная артерия (a. carotis int.) и пещеристая пазуха (sinus cavernosus). Латеральная стенка разделяет пазухи на две части, как правило, различного размера.
Клиновидная пазуха начинает развиваться из наиболее задней части крыши носа на 5-м месяце эмбриогенеза. Рост пазухи продолжается до взрослого возраста. Степень пневмотиза-ции пазухи различная.
Как и полость носа, пазухи покрыты надкостницей. Выстланы они псевдомногослойным цилиндрическим ресничным эпителием с большим количеством секретирующих слизь клеток. Эпителиальные клетки обладают плотно расположенными ресничками, которые передвигают слизь к выходу. Склеротические изменения слизистой нарушают передвижение слизи, что может явиться причиной патологических состояний. Острое воспаление слизистой полости носа и пазух приводит к отеку, достаточному для блокирования путей выхода слизи и развития гнойного синусита. Хронический синусит может привести к сужению путей оттока секрета, что является причиной развития мукоцеле. Как острый синусит, так и мукоцеле придаточных пазух неблагоприятно влияют на глазницу.
Необходимо также упомянуть и о том, что слизистая, покрывающая латеральную часть хрящевой части крыльев носа, содержит волосы. По этой причине ее не используют при проведении реконструктивных операций на веках, а используют слизистую медиальной стенки.
2.3. БРОВИ И ВЕКИ
Брови и веки являются неотъемлемой частью зрительной системы. Их структура идеально подходит для выполнения многих функций, прежде всего, защитной, т. е. защита легко повреждаемой роговой оболочки. Эти образования также определяют индивидуальные черты лица индивидуума. Брови и веки выражают своими движениями внутреннее состояние че-
ловека, благодаря чему помогают в поддержании эмоциональной связи между людьми, «сигнализируя» о внутренних чувствах. Хорошим примером является движение бровей при удивлении. При этом брови максимально поднимаются, а веки слегка приподняты. Наоборот, при интенсивной концентрации мысли брови понижены и приведены кнутри. Шутливое выражение лица определяется поднятием только одной брови.
Изменения при старении обычно отражаются на коже век и периорбитальной области скорее, чем в других частях лица. Эти ранние изменения обычно появляются вблизи наружного угла глазной щели в виде мелких складок. Другие еле заметные изменения строения и цвета кожи имеют большое диагностическое значение при ряде заболеваний.
Брови
Сформированы брови (supercilia) соединительной тканью, мышцами и кожей, расположенными над надресничным гребнем лобной кости. Надресничный гребень обычно менее выражен у женщин, а иногда он полностью отсутствует (рис. 2.3.1, 2.3.2.).
4
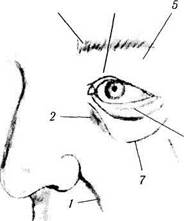
Рис. 2.3.1. Топографические особенности лица:
/ — носо-губная борозда; 2 — носоюгулярная борозда; 3 — бровь; 4 — верхнее веко; 5 — надвековая борозда; 6 — подвековая борозда; 7 — молярная борозда
Инволюционные изменения кожи, сопровождающиеся расслаблением и уменьшением количества мышечных волокон лобной мышцы, нередко приводят к птозу в старческом возрасте. Из-за недостатка волокон лобной мышцы при поднятии брови их наружный край опускается [53, 143].
Брови подвижны в различных плоскостях, что обеспечивается наличием в этой области ряда поперечнополосатых мышц, а именно лоб-
Брови и веки

|
| ■J \ |
ной мышцы (т. frontalis), круговой мышцы глаза (т. orbicularis oculi), мышцы, сморщивающей бровь (т. corrugator superciliaris), мышцы гордецов {т. procerus) (рис. 2.3.2). Бровь поднимается благодаря сокращению лобной мышцы, в то время как сокращение круговой мышцы приводит к ее опущению.
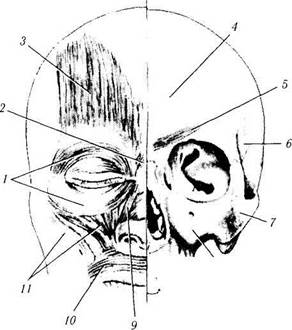
Рис. 2.3.2. Кости черепа и поверхностные мышцы лица:
/ — круговая мышца; 2 — мышца гордецов; 3 — лобная мышца; 4 — лобная кость: 5 — мышца, сморщивающая бровь; 6 — височная кость; 7 — скуловая кость; 8 — верхняя челюсть; 9 — мышца, поднимающая верхнюю губу; 10 — круговая мышца рта; //—большая и малая скуловые мышцы
Лобная мышца непосредственно включается в заднюю поверхность кожи брови. Ее сокращение должно поднимать и увеличивать кривизну брови, таким образом косвенно являясь синер-гистом леватора верхнего века при максимальном поднятии верхнего века.
Максимальное действие лобной мышцы приводит к дополнительному поднятию верхнего века на 3—5 мм. Эта функция наиболее часто используется при необходимости максимального поднятия век или для компенсации больным опущения верхнего века при парезе леватора.
Мышца, сморщивающая бровь (т. corrugator superciliaris), берет свое начало у верхнего медиального края глазницы и направляется несколько кверху и латерально. Включается она в кожу брови. Сокращение этой мышцы опускает кожу, расположенную над медиальной частью брови, и опускает бровь по средней линии. При этом брови сближаются и образуют вертикальные морщины над переносьем.
Большое значение имеет и мышца гордецов (т. procerus). Начинается она от костной спинки носа и апоневроза носовой мышцы и оканчи-
вается в коже области переносицы, соединяясь с лобной мышцей. Сокращение мышцы гордецов опускает бровь с медиальной стороны и образует поперечные складки над переносьем.
Некоторые исследователи считают, что мышца, сморщивающая бровь, и мышца гордецов являются частями лобной мышцы. Эта концепция сомнительна, поскольку указанные мышцы развиваются из различных участков мышечной пластинки и иннервируются различными нервами.
Кожа в области брови довольно толстая и подвижная. Присоединяется она к поверхностной фасции круговой мышцы глаза. В ней в большом количестве обнаруживаются волосяные фолликулы, потовые и сальные железы, зажатые распространяющимися между ними мышечными волокнами.
Определенное практическое значение представляет знание особенностей расположения и направления роста волос брови.
В брови различают три типа волос: маленькие нежные волоски, волосы несколько большего размера и большие. Последний тип волос в значительной степени определяет форму и цвет брови. Большие волосы значительно длиннее и толще других волос тела человека. У взрослого отдельные волосы достигают длины 8—10 см. Направление роста волос, устанавливается довольно рано, в эмбриональном периоде, и совпадает с осью расположения волосяного фолликула. Необходимо помнить о том, что форма, размер и направление волосяного роста, также как и распределение волос и их цвет, отличаются у каждого индивидуума. Каждая бровь является как бы зеркальным отображением другой. Эти характеристики роста волос детерминированы генетически [203].
Тем не менее выявлены определенные закономерности роста волос брови. В области верхней части брови угол наклона волос книзу от вертикали составляет менее 30°. В нижней части брови угол наклона также менее 30°, но направлены волосы кверху. В медиальной части брови волосы располагаются вертикально (рис. 2.3.3). Приведенные углы наклона волос брови необходимо учитывать при проведении оперативных вмешательств. Правильно проведенный разрез предотвращает повреждение волосяных фолликулов.
Правильное проведение рассечения тканей лица необходимо и в других участках, расположенных вблизи глазницы. Направление разреза при этом определяется направлением распространения волокон мимических мышц лица. На рис. 2.3.4 приведено направление разрезов в области лица при удалении новообразований кожи. Направление разреза соответствует ходу волокон мимических мышц лица и направлению образования морщин.
Теперь необходимо остановиться на соединительнотканных образованиях в области брови.
Глава 2. ГЛАЗНИЦА И ВСПОМОГАТЕЛЬНЫЙ АППАРАТ ГЛАЗА

|
|
|

|
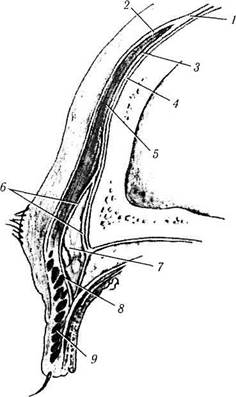
Рис. 2.3.3. Положение и внешний вид век при открытой (а) и закрытой (б) глазной щели у 20-летнего индивидуума
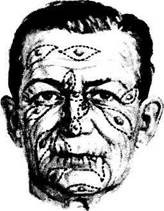
Рис. 2.3.4. Желательное направление хирургического разреза при удалении новообразований кожи лица с учетом направления волокон мимических мышц
В первую очередь речь пойдет об апоневроти-ческом шлеме (сухожильный шлем; galea apo-nevrotica). Апоневротический шлем расщепляется вокруг лобной мышцы и продолжается на верхнее веко. При этом он окутывает лобную мышцу и круговую мышцу глаза (рис. 2.3.5). Глубокий слой апоневротического шлема также расщепляется и вплотную подходит к жировой подушке брови («жировая подушка» по Чарпи;
Рис. 2.3.5. Взаимоотношение апоневротического шлема с окружающими структурами:
/ — апоневротический шлем; 2 — поверхностный слой апоневротического шлема; 3 — глубокий слой апоневротического шлема; 4 — надкостница; 5 — лобная мышца; 6 — передний и задний слой глубоко расположенной части апоневротического шлема, 7 — жировая подушка брови; 8 — фасция круговой мышцы глаза; 9 — круговая мышца глаза
[36]). Этот же слой продолжается и на веко в виде «задней круговой фасции», описанной Putterman, Urist в 1974 году [194]. Прикрепление этой фасции к верхнеглазничному краю лобной кости сразу за жировой подушкой позволяет производить брови широкие раскачивающие движения.
Глубже лобной мышцы лежит рыхлая соединительная ткань, плотно приращенная к надкостнице лобной кости. Эта ткань непрерывна с подапоневротическим пространством кожи головы. Кровь, гной или выпоты, возникающие в подапоневротическом пространстве, распространяются из этой области вниз через эту легко растяжимую ткань в направлении верхнего века.
Граничащая сзади с бровью «жировая подушка» постепенно переходит в плотный фиброзный тяж, распространяющийся и на верхнее веко, но уже в виде верхней части глазничной перегородки (septum orbitale) (рис. 2.3.5).
Приведенные выше особенности расположения брови, ее строения и степени подвижности должны учитываться при хирургическом лечении блефароптоза и блефаропластике [118, 231, 257].
Брови и веки
 Функции брови.Помимо вышеуказанных функций, брови предохраняют глаз от яркого солнечного света, а также предотвращают сте-кание жидкости со лба на глазное яблоко. Волосы брови, обладая обильной чувствительной иннервацией, быстро реагируют на тактильные стимулы, тем самым защищая глазное яблоко, оповещая об опасности. Неожиданное прикасание к волосам брови приводит к немедленному закрытию обоих век и повороту головы в противоположном направлении.
Функции брови.Помимо вышеуказанных функций, брови предохраняют глаз от яркого солнечного света, а также предотвращают сте-кание жидкости со лба на глазное яблоко. Волосы брови, обладая обильной чувствительной иннервацией, быстро реагируют на тактильные стимулы, тем самым защищая глазное яблоко, оповещая об опасности. Неожиданное прикасание к волосам брови приводит к немедленному закрытию обоих век и повороту головы в противоположном направлении.
Брови также непосредственно участвуют в некоторых движениях глаза. При самопроизвольном мигании, при взгляде вниз или вбок они обычно не передвигаются. Поднимаются при максимальном взгляде кверху. Это движение происходит благодаря скоординированным действиям лобной мышцы, верхней прямой мышцы глаза и леватора верхнего века.
Брови могут также опускаться при сильном сокращении круговой мышцы глаза (зажмуривание), что происходит при необходимости сужения глазной щели из-за яркого освещения или необходимости достижения более высокой остроты зрения. В последнем случае происходит длительное натяжение лобного апоневроза, что может явиться причиной появления дискомфорта и головной боли в области лба. Подобное состояние нередко обнаруживается при некоррегированной аметропии или при проведении точных зрительных работ при малом освещении.
При максимальном взгляде вверх, поскольку глаза разворачиваются вверх, леватор втягивается, верхнее веко, круговая мышца расслабляются и лобная мышца поднимает бровь.
Поскольку в 4-й главе нами не будут приведены данные относительно нейронного контроля функций мышц лица, мы на этом вопросе кратко остановимся в настоящем разделе.
Движения брови контролируются нижней частью прецентральной двигательной области коры головного мозга и скоординированы лобными и затылочными глазными полями. Двигательные волокна от прецентральной двигательной области коры головного мозга проходят через колено внутренней капсулы и направляются к верхней части ядра лицевого нерва. Верхняя часть ядра лицевого нерва посредством височной ветви лицевого нерва иннерви-рует лобную мышцу, мышцы волос, вызывающих сморщивание кожи при сокращении. Благодаря двустороннему корковому контролю ядер лицевого нерва эти мышцы не повреждаются при односторонних надъядерных повреждениях. В то же время обнаруживается нарушение функции более низко расположенных мышц лица.
На комплекс ядер лицевого нерва влияет экстрапирамидная система, что проявляется в выражении эмоций движениям и мускулатуры лица.
Веки
Теперь необходимо остановиться непосредственно на строении век (palpebrae), играющих защитную функцию, предохраняя глазное яблоко как от механических воздействий, так и внезапно возникающего интенсивного освещения. Веки в результате постоянных рефлекторных мигательных движений поддерживают физико-химическое состояние слезной пленки, покрывающей роговую оболочку, обеспечивая тем самым ее нормальное функцонирование.
Топографическая анатомия век приведена на рис. 2.3.1—2.3.4, 2.3.6.
Границей верхнего века считают брови. Граница нижнего века точно не определяется. При открытых глазах между краями верхнего и нижнего век располагается пальпебральная щель (rima palpebrum), вертикальный размер которой у взрослых равняется 12—14 мм. Край верхнего века у молодых людей проходит по верхнему краю лимба, а нижнего века — в проекции лимба снизу. У взрослых верхний край века опущен на 1,5—2 мм.
Наивысшая точка кривизны верхнего века смещена в медиальную сторону относительно зрачка, а наиболее нижняя точка нижнего века смещена кнаружи.
Верхнее веко и нижнее веко с наружной стороны соединяются, образуя наружную (латеральную) спайку века (commisura palpebralis lateralis). При встрече век с медиальной стороны образуется медиальная спайка (commisura palpebralis medialis) (рис. 2.3.6). Расстояние между спайками в горизонтальной плоскости равняется 28—30 мм.
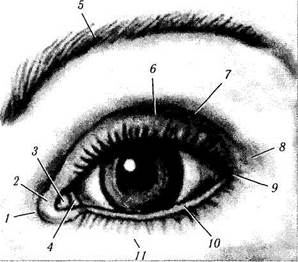
Рис. 2.3.6. Топографическая анатомия век:
/ — внутренний угол глаза; 2 — внутренняя связка века; 3 — слезное мясцо; 4—полулунная складка; 5—бровь; 6—верхнее веко; 7 — надвековая борозда; 8 — наружный угол глаза; 9— наружная связка века; 10 — нижнее веко; //—подвековая борозда
Глав и 2. ГЛАЗНИЦА И ВСПОМОГАТЕЛЬНЫЙ АППАРАТ ГЛАЗА
 Соединение век с латеральной стороны образует острый угол, а с медиальной стороны место соединения век округлено. Благодаря дугообразному изгибу медиального края образуется бухта — слезное озеро (lacus lacrima-lis), на дне которого располагается небольшое образование, называемое слезным мясцом (caruncula lacrimalis). Несколько кнаружи от слезного мясца лежит складка конъюнктивы — полулунная складка (plica semilunarls).
Соединение век с латеральной стороны образует острый угол, а с медиальной стороны место соединения век округлено. Благодаря дугообразному изгибу медиального края образуется бухта — слезное озеро (lacus lacrima-lis), на дне которого располагается небольшое образование, называемое слезным мясцом (caruncula lacrimalis). Несколько кнаружи от слезного мясца лежит складка конъюнктивы — полулунная складка (plica semilunarls).
Наружная спайка век опирается на глазное яблоко, в то время как внутренняя отделена от него слезным мясцом и полулунной складкой.
Складку кожи, расположенную между открытым верхним веком и верхним краем глаз-
ницы, называют надвековой, или верхней орби-то-пальпебральной бороздой (sulcus orbito-pal-pebralis superior). С уменьшением объема глазницы, что наблюдается после энуклеации, эта борозда становится вогнутой, поскольку теряется опора снизу.
Подвековая, или нижняя орбито-пальпебраль-ная, борозда (sulcus orbito-palpebralis inferior) начинается в 4—5 мм от края века с медиальной стороны и спускается по мере продвижения в темпоральном направлении (рис. 2.3.1, 2.2.6).
Верхнее веко также отличается от нижнего века большей складчатостью. Это обусловлено тем, что в поверхностных слоях верхнего века распространяются мышечные волокна левато-
|
| 28 |
| 29 |
| 32 |
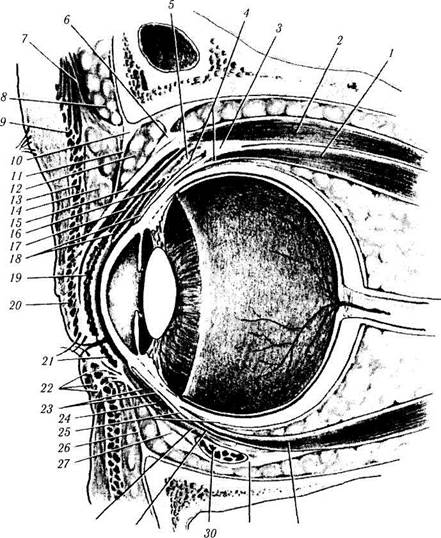
Рис. 2.3.7. Структуры переднего отдела глаза:
/ — верхняя прямая мышца; 2— леватор верхнего века; 3— соединение верхней прямой мышцы с леватором; 4— тенонова капсула; 5 — поддерживающая связка верхнего свода; б — связка Витнелла; 7 — лобная мышца; 8— жировая подушка брови; 9 — глазничная часть круговой мышцы глаза; 10— краевая дуга; // — глазничная перегородка; 12— преапоневротическая жировая подушка; 13—пресептальная часть круговой мышцы глаза; 14 — пресептальная жировая подушка; 15 — апоневроз леватора верхнего века; 16 — верхняя часть свода конъюнктивы; 17 — мышца Мюллера; 18 — конъюнктива; 19 — «хрящевая» пластинка верхнего века; 20 — претарзальная часть круговой мышцы глаза; 21 — «хрящевая» пластинка нижнего века; 22 — мышечно-кожные включения «опускателя» нижнего века; 23—конъюнктива; 24 — нижний конъюнктивальный свод; 25 — тенонова капсула; 26 — глазничная перегородка; 27 — связка Локвуда; 28 — нижняя прямая мышца; 29 — поддерживающая связка нижнего свода; 30 — нижняя косая мышца; 31 — капсуло-пальпебральная фасция; 32 — нижняя прямая мышца
Брови и веки
 ра. У больных, подвергающихся блефароплас-тике или хирургическому вмешательству на ле-ваторе, складчатость века необходимо восстанавливать путем прикрепления кожи века и претарзальной круговой мышце глаза, а также к апоневрозу леватора или верхнему краю хрящевой пластинки (tarsi palpebrarum) [80].
ра. У больных, подвергающихся блефароплас-тике или хирургическому вмешательству на ле-ваторе, складчатость века необходимо восстанавливать путем прикрепления кожи века и претарзальной круговой мышце глаза, а также к апоневрозу леватора или верхнему краю хрящевой пластинки (tarsi palpebrarum) [80].
Ткани, расположенные над верхним веком, с возрастом теряют свою эластичность. При этом нависающая складка прикрывает край века [126]. Избыточное количество кожи называется эпиблефароном и эпикантусом. Эпибле-фарон часто сопровождается возникновением определенных затруднений при открытии верхнего века. Это может быть вызвано утерей анатомической связи между кожей и круговой мышцей глаза. При эпиблефароне нередко возникает хроническое воспаление роговой оболочки, что связано с постоянным трением роговицы ресницами.
Менее выражена малярная складка (борозда), которая видна в месте соединения круговой мышцы глаза с малярной жировой подушкой. Четче малярная складка видна при поднятии щеки, например во время улыбки. Необходимо отметить то, что малярная складка является довольно мощным препятствием на пути распространения отечной жидкости и экссудата. Последние нередко возникают в мягких тканях века при воспалении.
В области лица определяется также носо-губная борозда. Носо-губная борозда расположена более косо (рис. 2.3.1). Она как бы подчеркивает нижнюю границу тела малярной жировой подушки. Носо-губная борозда образуется в месте соединения кожи с надкостницей верхней челюсти посредством фиброзного тяжа. Эта борозда отделяет мышцу, поднимающую верхнюю губу, и крыло носа (т. levator labii superior alaeque nasi) от круговой мышцы глаза сверху и от мышцы, поднимающей верхнюю губу (т. levator labii superio-ris), снизу. В проекции этой борозды проходят угловые артерия и вена (a. et v. angularis).
Появление морщин на коже лица наблюдается у большинства людей. У разных людей существуют определенные особенности локализации морщин. Это связано с тем, что в формировании морщин могут участвовать различные мимические мышцы. Наличие горизонтальных морщин на лбу указывает на то, что существует боковое растяжение лобной мышцы, что может свидетельствовать о существовании хронической компенсации опущения верхнего века.
Горизонтальные складки кожи, распространяющиеся от наружной связки века, указывают на вертикальное укорочение круговой мышцы глаза. Именно эта мышца и собирает неподвижную часть кожи в складки.
В отличие от кожи брови кожа век достаточно тонкая, что особенно характерно для сред-
ней части верхнего века. В коже век подкожной жировой клетчатки немного. Она полностью отсутствует в претарзальном участке кожи.
Микроскопическое изучение века выявляет несколько слоев. Анатомы выделяют до 9 слоев. В практических целях офтальмологам вполне достаточно различать пять слоев:
1. Кожа и подкожная фасция.
2. Круговая мышца глаза и подмышечная
фасция.
3. Глазничная перегородка и тарзальная
пластинка.
4. Конъюнктива.
5. Ретракторы века (рис. 2.3.7).
Практические офтальмологи, особенно хирурги, предпочитают разделять веки на два слоя: кожно-мышечный и тарзально-конъюнкти-вальный. Это связано с тем, что именно на границе между этими слоями возможно довольно легко ращепить веко на две пластинки, что широко используется при проведении различных оперативных вмешательств.
Тем не менее более полно описать микроскопическое строение век возможно при использовании предыдущей классификации. Именно используя ее, мы и продолжим описание строения век.
2.3.3. Кожа и подкожнаяфасция
Кожа как верхнего, так и нижнего века является уникальной, поскольку она самая тонкая в организме человека. Под эпителием содержится исключительно небольшое количество жировой клетчатки. Кожа тесно спаяна с подлежащими тканями только у свободного края век. На остальном протяжении эта связь незначительная, что обеспечивает большую подвижность кожи в процессе моргания.
Прерывается кожа как верхнего, так и нижнего века у переднего закругленного края века (переднее ребро). Задний край века (заднее ребро) острый и граничит с конъюнктивой задней поверхности века. Между двумя ребрами располагается промежуточная (интермаргинальная) зона.
Как было указано выше, на верхнем и нижнем веках определяются борозды. Борозда верхнего века удачно скрывает послеоперационные рубцы. Кроме того, она является границей части пресептальной и претарзальной частей кожи, отмечая место расположения верхнего края хрящевой (тарзальной) пластинки верхнего века (tarsus inferior). Именно ниже этой складки волокна апоневроза леватора верхнего века начинают проникать в надлежащую претарзальную мышцу и кожу. Выше этой складки располагается нижний край глазничной перегородки, переходящей в апоневроз.
Борозда нижнего века хорошо соответствует месту расположения нижнего края хрящевой
Глава 2. ГЛАЗНИЦА И ВСПОМОГАТЕЛЬНЫЙ АППАРАТ ГААЗА
 пластинки нижнего века (tarsus inferior). Лежит борозда на 5 мм ниже ресничного края с медиальной стороны и на 7 мм с латеральной.
пластинки нижнего века (tarsus inferior). Лежит борозда на 5 мм ниже ресничного края с медиальной стороны и на 7 мм с латеральной.
Микроскопически кожа век имеет типичное строение многослойного плоского ороговеваю-щего эпителия. Поверхностные клетки плоские и содержат в цитоплазме зерна кератогиалина. Клетки базального слоя цилиндрической формы (герминативный слой). Видны в различном количестве и клетки промежуточных слоев. Все эпителиоциты соединены между собой при помощи десмосом, а их цитоплазма насыщена то-нофиламентами.
Клетки базального слоя лежат на базальной мембране, отделяющей эпидермис от сосочково-го слоя дермы. В дерме определяется большое количество меланоцитов, цитоплазма которых выполнена меланосомами различной степени зрелости. Меланин высвобождается из цитоплазмы меланоцитов и поглощается клетками эпидермиса. Этот процесс в значительной степени определяет степень пигментации кожи века.
Наличие в коже века меланоцитов предопределяет возможность развития в веке различных заболеваний меланоцитарной системы. Идио-патическое появление плоских гиперпигмен-тированных клеток называется эфелидом. Его развитие связано с избыточным накоплением зерен меланина базальными эпителиальными клетками. Другой формой гиперпигментации кожи века является лентиго, появление которого связано с избыточным накоплением в сосочко-вой дерме меланоцитов. Довольно часто обнаруживаются невусы кожи века, имеющие типичное гнездовое расположение невусных клеток, а иногда — злокачественные меланомы.
В дерме можно обнаружить и беспигментные клетки, в частности клетки Лангерганса, являющиеся разновидностью гистиоцитов. По всей видимости, эти клетки являются источником развития гистиоцитозов.
Необходимо отметить то, что патологические состояния кожи век практически не отличаются от патологии других участков кожи.
Особенности структурной организации кожи век предопределяют быстрое распространение в ней отечной жидкости. При этом существуют границы распространения жидкости, которые определяются характером распределения плотной фиброзной ткани.
2.3.4. Круговая мышца глаза (века)и фасция мышцы
Круговая мышца глаза (т. orbicularis oculi s. palpebrarum), как и все мышцы лица и скальпа, развивается из второй жаберной дуги. Клетки жаберной дуги мигрируют по направлению развивающегося глазного яблока и окружают глазницу, за исключением медиальной ее части. Было показано, что уже при размере эмбриона в 41 мм миобласты, из которых фор-
мируется круговая мышца глаза, уже способны к сокращению [78].
Круговая мышца глаза представляет собой поверхностно расположенную мышечную пластинку, которая при сомкнутых веках совместно с другими тканями закрывает вход в глазницу (рис. 2.3.2, 2.3.7, 2.3.8). Мышечные волокна, лежащие по периферии, более грубые и менее плотно упакованы. У края века они нежные. Вокруг пальпебральной щели мышечные волокна лежат строго параллельно и концентрически. С наружной стороны ориентированные вертикально мышечные волокна играют большую роль в образовании горизонтальной кожной складки.
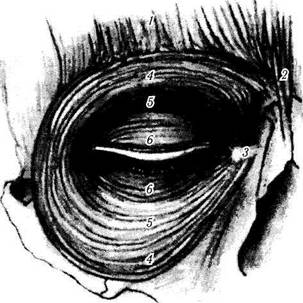
Рис. 2.3.8. Круговая мышца глаза и связанные с ней структуры:
/ — лобная мышца; 2 — мышца, сморщивающая бровь; 3 — внутренняя связка; 4— 6 — круговая мышца глаза (4 — глазничная часть; 5—пресептальная часть; 6—претарзальная часть)
Jones [120] выявил, что нижнюю часть круговой мышцы глаза можно подразделить на ряд частей. Это глазничная (pars orbitalis) и паль-пебральная (pars palpebralis) части. Последнюю, в свою очередь, можно подразделить на пресептальную и претарзальную части (рис. 2.3.7, 2.3.8). Указанные части мышцы могут сокращаться совместно или самостоятельно. Причем глазничная часть мышцы является произвольной, а пальпебральная является как произвольной, так и непроизвольной.
Пресептальная и глазничная части круговой мышцы подвижны. Исключением являются места их прикрепления к кости. Такие места обнаруживаются в области наружного шва века, верхнеглазничного края, носо-глазничной области, а также в области малярной складки.
Брови и веки

 Пресептальная часть круговой мышцы содержит пучки волокон, участвующих в образовании наружного (латерального) шва века {raphe palpebralis lateralis) (рис. 2.3.9). Термин «шов» не соответствует действительности, поскольку мышечные волокна в этой области не прерываются и не переплетаются. Мышечные волокна лишь огибают латеральный край, переходя на другое веко. При этом они спаяны с латеральной связкой века (lig. palpebre late-rale) своей задней поверхностью.
Пресептальная часть круговой мышцы содержит пучки волокон, участвующих в образовании наружного (латерального) шва века {raphe palpebralis lateralis) (рис. 2.3.9). Термин «шов» не соответствует действительности, поскольку мышечные волокна в этой области не прерываются и не переплетаются. Мышечные волокна лишь огибают латеральный край, переходя на другое веко. При этом они спаяны с латеральной связкой века (lig. palpebre late-rale) своей задней поверхностью.
Медиальный конец нижней пресептальной мышцы проходит ниже свободного края медиальной связки (lig. palpebre mediale) и прикрепляется к нижней части сухожилия и слезной диафрагме. При этом в нижнюю часть пресептальной мышцы включается небольшое количество мышечных волокон (мышца Мер-келя).
Верхняя пресептальная мышца проходит вперед к верхнему краю медиальной связки век и назад к латеральной части слезной фасции (диафрагме слезного мешка) (рис. 2.3.10, 2.3.11). Часть волокон может также прикрепляться к заднему слезному гребешку (рис. 2.3.13).
Претарзальная часть круговой мышцы плотно прикреплена к тарзальной пластинке. Эту часть мышцы можно отделить только острым инструментом. Слабая связь обнаруживается только в области верхней части претарзальной части круговой мышцы верхнего века. Связано это с тем, что именно в этом месте к ней прикрепляется апоневроз леватора верхнего века. По этой причине эта часть мышцы отделена от верхнего края тарзальной пластинки пост-апоневротическим пространством (рис. 2.3.12).
Претарзальная часть мышцы с наружной стороны прикрепляется к латеральному глазничному бугорку общим кантальным сухожилием. С внутренней стороны претарзальная часть мышцы разделяется на поверхностные и глубокие головки в области медиального края хрящевой пластинки (рис. 2.3.10, 2.3.11). Поверхностные головки больших размеров и включают ресничную часть мышцы Риолани. Они формируют медиальную связку века, которая прикрепляется к медиальному краю глазницы. От претарзальных волокон мышца Риолани отделе-
Рис. 2.3.9. Наружный «шов» века (а) и особенности строения кантальной связки (б) (по Reeh et al., 1981):
a — наружный шов века (/ — верхняя претарзальная часть круговой мышцы глаза; 2— верхняя пресептальная часть круговой мышцы глаза; 3— наружный шов века); б — наружное канталь-ное сухожилие века (/ — отсеченная часть претарзальной мышцы; 2— отсеченная часть пресептальной мышцы; 3 — общее наружное кантальное сухожилие, сформированное обеими пре-тарзальными мышцами)
Рис. 2.3.10. Область прикрепления круговой мышцы глаза с внутренней стороны (поверхностно расположенные структуры) (по Reeh, 1981):
1 — передняя часть внутренней связки века; 2 — наружный участок внутренней связки, от которого берут свое начало поверхностные претарзальные мышцы верхнего и нижнего век; 3 — поверхностные претарзальные мышцы верхнего и нижнего век; 4 — глубокие претарзальные части мышцы верхнего и нижнего век; 5 — угловая вена, лежащая на передней поверхности мышцы
Глава 2. ГЛАЗНИЦА И ВСПОМОГАТЕЛЬНЫЙ АППАРАТ ГЛАЗА

|
| 12 |
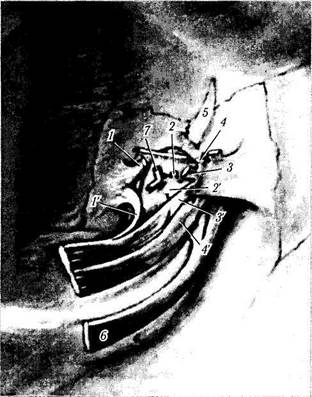
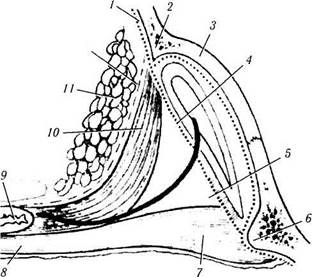
Рис. 2.3.11. Особенности прикрепления круговой мышцы глаза с внутренней стороны (глубокое расположение структур):
|
/, /' — глубоко расположенное место прикрепления претарзаль-ной части круговой мышцы верхнего и нижнего век; 2, 2' — глубоко расположенное место прикрепления пресептальной части круговой мышцы; 3, 3'— поверхностно расположенное место прикрепления претарзальной части круговой мышцы верхнего и нижнего век; 4, 4' — поверхностно расположенное место прикрепления пресептальной части круговой мышцы; 5 — поверхностно и глубоко расположенное место прикрепления глазничной части круговой мышцы верхнего века; 6 — поверхностно и глубоко расположенные места прикрепления глазничной части круговой мышцы нижнего века; 7 — место присоединения канальца к слезной диафрагме
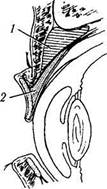
Рис. 2.3.12. Схема строения верхнего века, изобража-ющяя изменение пре- и постапоневротических пространств во время сокращения леватора верхнего века:
/ — преапоневротическая жировая клетчатка и преапоневро-тическое пространство; 2 — постапоневротическое пространство, ограниченное спереди апоневрозом, а сзади верхней частью тарзальной мышцы и нижней частью тарзальной пластинки
Рис. 2.3.13. Отношение структур века к слезному канальцу:
/ — надкостница; 2 — задний слезный гребень; 3 — слезная ямка; 4 — слезная диафрагма; 5 — межмышечносухожильное пространство; 6 — передний слезный гребень; 7 — внутренняя связка века; 8 — претарзальная часть круговой мышцы глаза; 9 — тарзальная пластинка; 10 — мышца Горнера; // — жировая клетчатка глазницы; 12—глазничная перегородка
на волосяными фолликулами, расположенными по краю ресниц. Окружает мышца Риолани и мейбомиевы железы.
Глубокие головки (мышцы Горнера, Дувер-нея, tensor tarsi, pars lacrimalis) образуются волокнами претарзальной части мышцы, которые начинаются на медиальном конце хрящевых пластинок. На верхнем веке это происходит выше ампулы верхнего канальца, а на нижнем веке ниже нижней ампулы. Прикрепляются они к слезной кости позади заднего слезного гребешка.
Как поверхностные, так и глубокие головки плотно сращены с латеральной поверхностью каждого слезного канальца. Верхняя поверхностная головка прикрепляется к передней поверхности канальца, в то время как глубокая головка прикрепляется к задне-верхней поверхности канальца. На нижнем веке поверхностная головка прикрепляется к передней поверхности слезного канальца, а глубокая головка прикрепляется к задне-нижней поверхности канальца.
К задней поверхности круговой мышцы глаза плотно приращена фасция, содержащая многочисленные нервные окончания лицевого нерва. Обнаруживаются здесь также небольшие сплетения чувствительных нервных волокон верхнечелюстного нерва. Именно по этой причине неосторожные манипуляции в области фасции при различных оперативных вмешательствах могут привести к нарушению иннервации мышцы.
От фасции отделяются фиброзные тяжи, распространяющиеся через мышечную ткань
Брови и веки
 в направлении подкожной фасции, участвуя таким образом в плотном сращении кожи и круговой мышцы глаза в пресептальной области. Именно по этой причине отделить кожу от мышцы практически не представляется возможным.
в направлении подкожной фасции, участвуя таким образом в плотном сращении кожи и круговой мышцы глаза в пресептальной области. Именно по этой причине отделить кожу от мышцы практически не представляется возможным.
Пресептальная и претарзальная части круговой мышцы глаза являются не только антагонистами леватора верхнего века и «опускате-ля» нижнего века. Слабое сокращение круговой мышцы приводит к закрытию века, благодаря функции претарзальной и пресептальной частей мышцы. Более плотное смыкание век происходит в результате усиления функции пресептальной части и глазничного компонента круговой мышцы.
Верхние претарзальная и пресептальная мышцы опускают верхнее веко, в то время как нижняя пресептальная мышца поднимает нижнее веко.
Эти части круговой мышцы выполняют и дополнительные функции. Так, пресептальная и претарзальная части круговой мышцы глаза передвигают назальный край века в сторону носа и придавливают веки к глазному яблоку при плотном сокращении век. Кроме того, претарзальная часть круговой мышцы способствует передвижению слезы в направлении слезного озера, а также закрывает ампулу слезных канальцев, сдавливая их.
Большое значение имеет мышца Горнера. Ее сокращение подтягивает веки (особенно нижнее) медиально и несколько кзади. В результате этого смещения и в слезном мешке развивается отрицательное давление, способствующее оттоку слезы из слезных канальцев. Поскольку слезная ампула окружена претарзальной частью круговой мышцы, жидкость, находящаяся в ампуле, при сокращении мышцы передвигается по направлению к слезному мешку. Возникающий при сокращении мышцы Горнера гидростатический эффект называют «слезным насосом» (см. ниже). Ослабление мышц век и снижение эффективности «слезного насоса» являются причиной развития эпифора. При этом каких-либо аномалий слезных точек не обнаруживается.
Микроскопические исследования последних лет выявили, что как пальпебральная, так и глазничная часть мышцы состоит из коротких волокон, длина которых в среднем равна 1,1 мм (0,4—2,1 мм). Объединены волокна в пучки «мио-миомными» соединениями [269]. Нейро-мышечные соединения распределены по всей длине мышцы.
Круговая мышца глаза состоит из миофиб-рилл, отличающихся от других мимических мышц самым маленьким диаметром [269]. По мере удаления от края века диаметр мышечных волокон постепенно увеличивается, что связано с увеличением числа волокон 1-го типа. В функциональном отношении эти волокна относятся
к «медленным» и составляют 10—15% всех мышечных волокон. Быстро сокращающиеся волокна (гликолитические волокна 2-го типа) составляют практически 100% претарзальных мышечных волокон. В пресептальной области волокон 1-го типа 8—15% [160]. Приведенные топографические особенности распределения волокон объясняют различия в типе сокращения при произвольном (мигание) и принудительном (зажмуривание) закрытии век.
Круговая мышца глаза иннервируется лицевым нервом (п. facialis), посредством височных (г. temporalis) и скуловых (г. zigomaricus) ветвей. Несколько височных ветвей поднимаются вверх, пересекая скуловую кость и проходят выше наружного угла глазной щели. Они иннервируют верхнюю половину круговой мышцы. Эту часть мышцы иннервируют и верхние скуловые ветви. Перечисленные нервные стволы довольно часто подвергаются патологическому воздействию (травма, воспаление и др.). При этом развивается паралич круговой мышцы. Например, при параличе нижней части круговой мышцы (повреждение скуловых ветвей) развивается эктропион, а затем и эпифора.
Дата добавления: 2016-02-04; просмотров: 2164;
