Установлен ряд факторов, влияющих на заболеваемость гемобластозами.
1. Радиационный фактор: воздействие ионизирующей радиации в атмосфере, облучение по поводу различных заболеваний, применение радиоактивных изотопов.
2. Химический фактор: воздействие бензола и других токсичных веществ, в том числе лекарственных препаратов цитостатического действия (метотрексат, хлорамбуцил, азатиоприн, циклофосфан и др.) и других лекарственных средств (фенилбутазон, хлорамфеникол и др.).
3. Наследственные хромосомные дефекты. Чаще всего наследуется не сам лейкоз, а нестабильность генома, предрасполагающая родоначальные миелоидные или лимфоидные клетки к лейкозной трансформации.
4. Обменные нарушения – изменение обмена триптофана (лейкозогенное действие метаболитов триптофана).
5. Вирусный фактор (в частности, вирус Эпстайна‑Барр).
Все указанные факторы имеют значение при определенных формах гемобластозов, но их несомненное участие в развитии заболевания в каждом конкретном случае не установлено.
Патогенез
Предполагают, что этиологический фактор повреждает ДНК кроветворной клетки, нарушает генетический код и приводит к безостановочному размножению и нарушению дифференцировки той или иной разновидности клеток. В соответствии с этой точкой зрения в настоящее время общепризнанной считают клоновую теорию патогенеза гемобластозов, как и опухолей вообще. Лейкозные клетки представлены клоном – потомством одной мутировавшей клетки. Полагают, что мутация происходит почти непрерывно, но мутировавшие клетки уничтожает система фагоцитирующих макрофагов или иммунные силы организма. Можно предполагать, что для развития опухоли, в том числе и гемобластоза, необходимо сочетание мутации клеток и ослабления иммунной защиты. Дальнейшее распространение опухоли происходит путем метастазирования этих клеток по кроветворной системе. Предполагают также, что гемобластозы происходят из клеток первого и второго класса схемы кроветворения. Иначе говоря, родоначальником опухолевого процесса кроветворной ткани чаще всего служит клетка‑предшественница миелоили лимфопоэза.
Другая патогенетическая особенность многих гемобластозов – постепенное озлокачествление опухолевого процесса, обозначаемое термином «опухолевая прогрессия».
Опухолевая прогрессия выражается следующими процессами:
1. угнетением нормального кроветворения;
2. развитием бластного криза (смена дифференцированных опухолевых клеток недифференцированными);
3. возникновением у лейкозных клеток способности к росту вне органов кроветворения;
4. уходом лейкозных клеток из‑под контроля цитостатических препаратов;
5. неодинаковыми свойствами лейкозных клеток в разных очагах лейкозной пролиферации.
Эти признаки опухолевой прогрессии находят клиническое выражение при гемобластозах. Общий патогенез представлен на рис. 5–1.
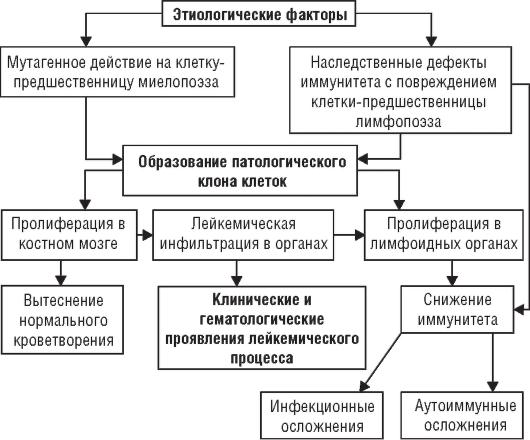
Рис. 5–1. Патогенез лейкоза.
Острый лейкоз
Острый лейкоз (ОЛ) – опухолевое заболевание кроветворной системы, при котором субстрат опухоли составляют бластные клетки. Опухолевая трансформация осуществляется на самых ранних этапах дифференцировки стволовой кроветворной клетки, и ее дальнейшее созревание не происходит. Термин «острый лейкоз» отражает не временной фактор (длительность течения болезни), а морфологические и цитохимические особенности опухолевых клеток.
ОЛ – одно из наиболее тяжелых заболеваний из группы гемобластозов, занимающее первое место в структуре заболеваемости ими и составляющее приблизительно одну треть их общего числа. ОЛ регистрируют у лиц любого возраста, при этом отмечают два пика заболеваемости – в возрасте 3–4 и 60‑ 69 лет. Мужчины болеют чаще, чем женщины. В прошлом (до середины 1960‑х годов) ОЛ в течение нескольких месяцев приводил к смерти больных, в связи с чем и был предложен термин «острый лейкоз». В настоящее время достигнуты значительные успехи в его лечении: в большинстве случаев (20–40%) удается достигнуть полной ремиссии, которая может продолжаться более пяти лет у 10–20% больных острыми нелимфобластными лейкозами и у 50% пациентов с острыми лимфобластными лейкозами. Фактор времени имеет исключительно большое значение в успехе лечения ОЛ: чем раньше будет диагностировано заболевание и начато лечение, тем больше шансов на его успех.
Этиология
Этиология заболевания неизвестна.
Тем не менее признают существование ряда факторов, способствующих развитию ОЛ:
1. генетическую предрасположенность (хромосомные аномалии);
2. ионизирующую радиацию;
3. некоторые токсины и химические соединения (например, бензолы и органические соединения);
4. вирусные инфекции, потенцирующие угнетение иммунной системы;
5. лекарственные средства – алкилирующие соединения (мелфалан, ломустин) и некоторые другие вещества, применяемые в химиотерапии, могут стимулировать развитие миелодисплазий или миелоидных лейкозов;
6. предшествующие заболевания системы кроветворения (рефрактерные формы анемий, пароксизмальная ночная гемоглобинурия, так называемые миелодисплазии).
Эпидемиологические исследования показывают, что в семьях больных ОЛ риск заболеваемости повышается почти в 3–4 раза. На значение генетических факторов в развитии ОЛ указывает и увеличение последней при некоторых генетических нарушениях и аномалиях развития (болезнь Дауна, некоторые виды анемий и др.). Предполагают, что роль генетических факторов ограничена формированием предрасположенности к развитию ОЛ, которая в дальнейшем реализуется под действием различных факторов (лучевых, химических, экзо‑ и эндотоксических воздействий).
Патогенез
Как было отмечено ранее, в основе болезни лежит пролиферация опухолевых бластных клеток в костном мозге, которые затем метастазируют в различные органы (селезенка, печень, головной мозг и др.).
ОЛ сопровождается угнетением нормального ростка кроветворения, что связано с несколькими факторами:
1. повреждением кроветворного окружения вокруг опухоли;
2. вытеснением нормального ростка гемопоэза;
3. выработкой бластными клетками ингибиторов, подавляющих рост нормальных кроветворных клеток.
Дата добавления: 2016-02-02; просмотров: 867;
