Классификация слюшюкаменной болезни по А. В. Клемекгоау
I. Слюннокаменная болезнь с локализацией камня в протоке железы: 1) поднижнечелюстной; 2) околоушной; 3) подъязычной: а) без клинических проявлений воспаления в железе, б) с хроническим воспалением железы, в) с обострением хронического воспаления железы
II. Слюннокаменная болезнь с локализацией камня в железе: 1) поднижнечелюстной; 2) околоушной;
3) подъязычной: а) без клинических проявлений воспаления в железе, б) с хроническим воспалением железы, в) с обострением хронического воспаления железы.
III. Хроническое воспаление железы на почве слюн-нокамснной болезни: 1) поднижнечелюстной; 2) околоушной; 3) подъязычной: а) после самопроизвольного отхождения камня, б) после оперативного удаления камня.
В этой классификации не выделена острая форма воспаления, так как симптомы острого воспаления всегда возникают на фоне давно имеющихся признаков хронического воспаления. Это обстоятельство позволило В. С. Коваленко (1970) и Н. Д. Лесовой (1973) тоже не выделять понятие «острый калькулезный сиалоаденит», а ограничиться лишь понятием
«обострившийся хронический сиалоаденит». Классификация А. В. Клементова не предусматривает практически очень важного для врача обстоятельства — места локализации камня в протоке поднижнечелюстных слюнных желез. Этого недостатка лишены классификации сиалоадени-тов, разработанные В. С. Коваленко (1970) и Н. Д. Лесовой (1973).
Продолжительность скрытого или внешне заметного хронического воспаления зависит от многих факторов, среди которых большое значение имеет степень эластичности и возможность растяжения тканей, составляющих стенку выводного протока слюнной железы. Если камень образовался в протоке, но размер его еще невелик и слюновыделение возможно, заболевание вначале проходит почти незаметно для больного. Кроме незначительной боли и некоторой «неловкости* в области протока, больной ничего не испытывает. Позже, в результате наступившей обтурации протока, появляется значительная по своей интенсивности ноющая и стреляющая боль во время приема пищи или при виде ее,, особенно кислой (слюнная колика); железа при этом припухает. Боль иррадии-рует при наличии камня в вартоновом протоке по направлению к корню языка, при камне в протоке околоушной железы — в ухо. Наблюдения нашей клиники в последние годы показывают, что слюнная колика иногда появляется и при наличии небольшого камня. Очевидно, в этих случаях играет роль понижение эластичности и растяжимости стенки протока в связи с хроническим воспалением в ней. С другой стороны, иногда очень большие камни не вызывают обтурации, так как под влиянием их давления стенка протока постепенно истончается и атрофируется, теряет способность эластического сокращения. Мы наблюдали больного, у которого слюнный камень размером 1.2х1.5х1.2 см не вызывал неприятных субъективных ощущений до тех пор, пока в протоке не образовалось перфорационное отверстие и камень не начал раздражать десну.
При развитии обтурации протока и появлении слюнной колики пальпаторно определяется следующее: железа несколько увеличена, тестообразной консистенции. При легком массиро-вании ее из протока выделяется слизисто-гнойный экссудат. На рентгенограмме видны лишь плотные и крупные камни: мелкие и мягкие камни рентгенографически распознать очень трудно.
Если камень локализуется не в протоке, а в паренхиме железы, скрытый период воспаления протекает значительно дольше. Появившуюся припухлость в области железы нередко связывают с простудой и лечат теплом. Вскоре припухлость начинает возникать часто, особенно при приеме острой кислой пищи, ощущении
Часть IV. Воспалительные заболевания
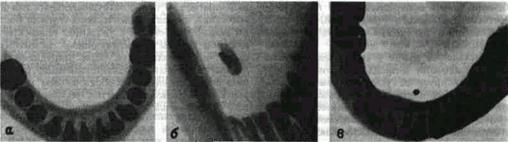
Рис. 62 Выявление слюнного камня методом рентгенографии:
а—на обычной рентгенограмме дна полости рта камень нс определяется, б, в — на рентгенограммах после укладки по В С Коваленко камень четко определяется
запаха любимых блюд, фруктов, напитков. Процесс становится хроническим, неоднократно обостряющимся Периодически появляющаяся припухлость железы приобретает все более стойкий и болезненный характер, становясь плотной и достигая порой величины куриного яйца. При этом кожа над припухлостью в цвете не изменена, собирается в складку
Обострение заболевания у лиц молодого возраста по сравнению с пожилыми сопровождается подъемом температуры тела до высоких цифр (38 5-39 °С и выше), с выраженными в различной степени признаками интоксикации; у 80% больных обострение заболевания протекает с быстрой динамикой и распространением коллатерального отека мягких тканей на соседние анатомические области В 55% наблюдений отмечается выраженная реакция поднижнсчелю-стных лимфатических узлов
Боли носят чаще постоянных и иррадии-рующий характер У трети больных воспалительная реакция характеризуется появлением абсцессов в полости рта, которые вскрываются с образованием свища (Г. Б. Хасанова, 1987).
Особенности калькулезных паротитов' если камень находится в главном протоке железы, припухлость щеки определяется не столько снаружи, сколько со стороны гиперемированной слизистой оболочки рта. Если же камень находится в толще паренхимы железы, железа бывает увеличена, воль иррадиирует в ухо, висок и затылок, а со стороны слизистой оболочки рта гиперемия отмечается лишь около устья выводного протока, из которого выделяется густая слюна с примесью гноя В отличие от некальку-лезного нсспецифического хронического паротита слюннокаменная болезнь околоушной железы протекает без признаков тотального гнойного воспаления.
Диагноз
Диагностика слюннокаменной болезни основывается на данных анамнеза (увеличение слюнной железы при еде, слюнныеколики, од
носторонняя боль при глотании и т д ), осмотра (изменения конфигурации тканей в области слюнной железы, гиперемия слизистой оболочки над выводным протоком, выделение из него слюны необычного цвета и консистенции), би-мануального и рентгенологического обследования (рентгенография, сиалография) Биману-альное обследование позволяет пропальпировать камень, расположенный в выводном протоке любой из трех пар крупных желез, особенно -поднижнсчелюстных. Техника обследования указательный палец одной руки (правой — при обследовании правой железы, левой - при обследовании левой железы) вводят в рот и кладут в челюстно-язычный желобок; тремя пальцами другой руки подают железу по направлению к введенному в рот пальцу. Этим удается прощупать железу, после чего, передвигая пальцы к устью выводного протока, прощупывают его При этом нужно не забывать о соблюдении осторожности, чтобы не протолкнуть камень из протока в железу, что затрудняет впоследствии операцию удаления камня Для этого пальпацию протока следует производить по направлению сзади наперед. Если камень локализуется в паренхиме железы, бимануальным обследованием устанавливается значительное увеличение железы, ставшей плотной и болезненной
Рентгенография поднижнечелюстных слюнных желез обычно производится по известной методике В Г. Гинзбурга (1937). больного в боковом положении с открытым ртом укладывают так, что снимаемая (больная) сторона прилегает к кассете, а центральный луч проходит (через широко открытый рот) косо между верхней и нижней челюстью. В нашей клинике предложена (В. С. Коваленко, 1962) и применяется такая укладка, которая существенно увеличивает возможность рентгенографического выявления камня как в протоке, так и в паренхиме поднижнечелюстных желез (рис. 62)- рентгеноплсн-ку помешаем между зубами, а луч направляем перпендикулярно к ней через угол нижней челюсти пораженной стороны (см. рис. 9) Для
выявления камня в передней трети поднижне-челюстного выводного (вартонова) протока В С. Коваленко предложила специальную укладку (рис 63)
Для выявления камня в стеноновом протоке пленку закладывают в преддверие рта за щеку;
больной фиксирует ее указательным пальцем, центральный луч направляют снаружи перпендикулярно к тканям щеки Слюнные камни в околоушной железе хорошо вьмвляются на аксиальном снимке черепа Камни слюнных желез, контурирующиеся на рентгенограмме, нужно дифференцировать от заключенных в железе обызвествленных лимфоузлов, пораженных туберкулезом, и флеболитов. Для этого можно пользоваться схемой Ф И Лапидус (1967), которую мы несколько уточнили и дополнили (табл 13)
Контрастная сиалоренггенография производится (только в случаях хронического воспаления) следующим образом, при помощи легкого массирован ия обследуемой железы добиваются опорожнения ее, после чего вводят затупленный конец инъекционной иглы в выводной проток Чтобы вернее избежать его травмирования, кусочек олова предварительно напаивают на конец иглы, придавая ему вид миниатюрной оливы На иглу надевают шприц, содержащий контрастное вещество (для околоушной железы достаточно 1 5-2 мл, для поднижнечелюстной — 1-15 мл) Введение его производят медленно, до появления у больного ощущения легкого распирания или покалывания в железе. После извлечения иглы из протока оно сразу начинает изливаться обратно поэтому рентгенографию нужно произвести немедленно. По сиалограмме можно определить не только наличие слюнного камня, его размер и локализацию, но и те изменения в железе, которые произошли в результате заболевания; это позволяет решать вопрос о судьбе железы если не определяется грубое и обширное ее разрушение, можно ограничиться только извлечением камня (через рот или наружный разрез), сохранив саму железу. Сиало-графия позволяет выявить рентгенпроницаемые камни При обострении слюннокаменной болезни сиалография противопоказана
Дифференциальный диагноз
Необходимо отличать слюннокаменную болезнь от хронического или острого сиалоадени-та, злокачественного или доброкачественного новообразования, неспсцифического лимфаденита, кистевидной опухоли, флегмоны, пери-тонзиллярного абсцесса, острого остеомиелита нижней челюсти и др В последние годы число диагностических ошибок уменьшается, но все еще остается значительным Внимательный анализ данных анамнеза и объективного обследования (см. выше) помогает установить правиль
ный диагноз В особо затруднительных для диагностики случаях хронического течения болезни можно прибегнуть к удалению поднижнечелюстной железы и последующему гистологическому исследованию ее При затруднениях в дифференцировании слюннокаменной болезни со злокачественным новообразованием можно с успехом использовать метод радиоиндикационного исследования с применением радиоактивного фосфора
Лечение
Лечение главным образом хирургическое. Цель его — извлечь камень из протока или паренхимы Если камень в протоке, делают внут-риротовой разрез по ходу протока, после этого наступает стойкое выздоровление Если камень в паренхиме поднижнечелюстной железы, то или экстирпируют железу (через внеротовой разрез), или удаляют камень через рот
М Ф Даценко (1932), А И Евдокимов и С В Ланюк (1959), В С Коваленко (1962) и другие настаивают на проведении внутрирото-вых операций при наличии камня в поднижнечелюстной железе В М Соболева (1965) справедливо рекомендует прибегать к экстирпации железы тогда, когда в ней определяется множество камней или же каменный песок, при рецидивах и непрекращающемся воспалении после самопроизвольного отхождения камней, а Я В Кречко (1973) — когда в ней имеются мелкие камни или резко выраженные изменения паренхимы, особенно при выраженных признаках калькулезного сиалоаденита Считаю (Ю И Вернадский, 1983), что внеротовой метод удаления камня вместе с поднижнечелюстной слюнной железой показан при наличии общих противопоказаний к внутриротовым опера-

Рис. 63. Укладка по В. С. Коваленко для выявления камня в передней трети поднижнечелюстного протока.
Часть IV. Воспалительные заболевания
циям, малых размерах камня (в виде песка, удаление которого из железы практически невыполнимо), Рубцовых изменениях тканей, окружающих железу (после случайной травмы или неоднократных операций), а также после тотального гнойного расплавления железы и безуспешности консервативного лечения, частых изнуряющих обострении, при анатомической и функциональной неполноценности паренхимы железистой ткани (легко определяемыми методом сиалографии, сиалометрии и цитологических исследований). Во всех этих случаях предпочитаю избавить больных от многократных госпитализаций (и вскрытии гнойников) одной радикальной операцией — экстирпацией фактически ставшей непригодной для больного железы, функция которой может нормализоваться лишь через 10 лет после извлечения камня через рот, то есть без экстирпации железы. В остальных случаях можно сохранять железу, отдавая предпочтение внутриротовому подходу для удаления камней, так как они локализуются главным образом в верхней части подчелюстной железы на месте перегиба ее через задний край челюстно-подъязычной мышцы. Аналогичной тактики придерживается и Д. Б. Шаяхметов (1990).
Для облегчения процесса операции с применением внутриротового доступа В. М. Соболева предложила специальный роторанорасширитель.
В процессе удаления камня из железы его ложе следует промывать из шприца раствором фурацилина и одновременно отсасывать его из раны слюноотсосом, а окружающую камень капсулу, содержащую иногда очаги обызвествления, рекомендуется иссекать. Эти меры направлены на профилактику оставления песка в ране и рецидива камнеобразования. Если слюнной камень локализуется в паренхиме околоушной железы, его нужно вылущить через внеро-товой разрез.
Производя экстирпацию поднижнечелюстной слюнной железы, следует помнить о возможности ранения краевой веточки лицевого нерва в том случае, если разрез производить, как рекомендуется в некоторых руководствах, параллельно краю тела- нижней челюсти (на расстоянии 2 см ниже его). Поэтому некоторыми авторами рекомендуется вести разрез по линии, соединяющей середину подбородка с точкой, располагающейся на 2 см ниже угла нижней челюсти. А. В. Клементов (1960) рекомендует разрез, начинающийся от переднего края грудино-ключично-сосцевидной мышцы на 2 смнижеугла нижней челюсти и продолжающийся по естественной складке перехода подчелюстной области на боковую поверхность шеи; на уровне переднего края жевательной мышцы расстояние от разреза до нижнечелюстного края не должно быть менее 3 см (чтобы избежать ранения крае
вой веточки лицевого нерва); длина разреза — 6-7 см. Я прибегаю в своей практике к несколько изогнутому разрезу, проходящему по линии, соединяющей следующие три точки: 1) на 2 см ниже угла нижней челюсти в зоне зуба мудрости; 2) на 3.5 см ниже края нижней челюсти в зоне нижнего шестого моляра; 3) на 2 см ниже края челюсти в зоне клыка. Такая изогнутость линии разреза книзу в ее средней части обеспечивает сохранность маргинальной веточки лицевого нерва и вместе с тем более широкий доступ к железе.
При калькулезном паротите в зависимости от расположения камня дифференцируется и доступ; так, при пребукцинаторном расположении рекомендуется внутриротовой доступ для рассечения канала и извлечения камня, а при ретробукционарном — паротидэктомия, но необходимо предварительное тщательное обследование (внеротовая рентгенография и сиалогра-фия), чтобы выявить расположение камня. Однако мы считаем, что паротидэктомия (с сохранением лицевого нерва) - крайняя мера, к которой следует прибегать лишь после неудачной попытки удалить камень через внутриротовой или внеротовой доступ.
После удаления поднижнечелюстной слюнной железы по поводу слюннокаменной болезни или хронического ее воспаления следует ввести в рану (между швами) на 3-4 дня резиновый выпускник (закрепив его швом у края раны, чтобы он не стал причиной «резиномы») и наложить повязку с плотным ватным валиком в подчелюстной области. Этим создастся давление на месте операции, необходимое для предупреждения образования гематомы, способной смешать ткани дна полости рта, язык и стенку глотки.
Если после операции появилось резкое выпячивание дна рта, следует взять больного в перевязочную, снять повязку и 3-4 шва, удалить гематому и, при наличии продолжающегося кровотечения, произвести перевязку кровоточащего сосуда. Если кровотечение не обнаружено, рану тампонируют йодоформной марлей. На следующий день после операции необходимо произвести перевязку, так как первая повязка уже к вечеру или утру становится промокшей (кровью, лимфой, изливающимся между швами обезболивающим раствором). Эту повязку нужно снять, линию швов и прилежащую кожу обработать 95% этиловым спиртом, после чего наложить новую стерильную повязку. На 3-4 день после операции производят вторую перевязку и при этом извлекают резиновый выпускник или марлевый тампон. Если из раны нет отделяемого, линию швов закрывают на 8-9 день стерильной марлевой полоской, укрепляемой легкой клеоловой повязкой. На 8-9 день швы сни-
Ю. И Вернадский. Основы челюстно-лицевой хирургии и хирургической стоматологии
мают и больного выписывают для амбулаторного лечения.
В связи с развивающимися после операции отеком, тризмом и болью при глотании (из-за инфильтрации окружающих рану тканей) назначают на 3-4 дня жидкую диету, частые орошения полости рта теплым раствором соды или фурацилина. Для ускорения процесса рассасывания инфильтрата назначают (с 5 дня) УВЧ, соллюкс на оперированную подчелюстную область, а с 9-10 дня — парафинотерапию.
В случаях, когда больной обращается к врачу в период обострения хронического калькулез-ного сиалоаденита и сиалодохита, необходимо широко вскрыть проток слюнной железы для обеспечения свободного оттока гноя. При этом нередко удается извлечь камень, расположенный в протоке. Если камень не отошел вместе с гноем и не определяется (при осторожном зондировании) в ране, не следует предпринимать специальных попыток найти и извлечь его;
нужно выждать несколько дней, пока ликвидируется острота воспаления. Иногда камень отторгается и выходит в рот через рану на 2-3 день после произведенного разреза.
После оперативного вмешательства (разрез в остром периоде воспаления или извлечение камня в хроническом периоде) обязательно назначают антибиотики (внутримышечно) и суль-фаниламиды в целях профилактики дальнейшего распространения воспаления на ткани дна полости рта, щадящую (протертую) пищу, частые полоскания рта слабыми антисептиками, анальгетики. Полезное действие после операции оказывает прием внутрь гексаметилентетрамина с фенилсалицилатом по 0.3 г 3 раза в день.
Консервативное лечение слюннокаменной болезни допустимо лишь после самопроизвольного отхождения камня и наличия лишь остаточного хронического сиалоаденита или сиалодохита.
Прогноз
Отдаленные результаты хирургического лечения слюннокаменной болезни благоприятны у подавляющего большинства больных.
По данным В. М. Соболевой, вскоре после удаления камня из железы функция ее восстанавливается; количественные и качественные показатели слюновыделения (в том числе вязкость слюны, рН ее, концентрация ионов кальция, магния, фосфора, калия и т. д.) через некоторое время устанавливаются в пределах нормы. По данным Я. В Кречко (1973), после удаления камня из выводного протока железы при отсутствии выраженного сиалоаденита и после удаления камня в стадии обострения воспаления нормализация функции железы отмечается лишь через 6 месяцев. Если же камень был не в протоке, а в железе, то восстановление секре
торной функции и нормализация цитологических данных в слюне происходят через 7-12 месяцев после операции. При слюннокаменной болезни с выраженными признаками сиалоаденита нормализация цитологической картины происходит в сроки до одного года, но функция железы снижена значительно дольше — до 10 лет.
Осложнения
Возможны различного рода осложнения, в частности рецидив заболевания; это может быть после самостоятельного отхождения или внут-риротового хирургического удаления камня из протока (железы). Причина рецидива может заключаться в наклонности организма к камнеоб-разованию или в недостаточной" радикальности операции, когда при удалении камня из выводного протока остается кусочек его или песок, послуживший основой для повторного камнеобразо-вания. Бывают случаи, когда у больного, имевшего несколько камней, хирургу удалось удалить только часть из них; причиной такого неполного удаления может быть как трудность обнаружения мелких камней в ране, так и их «неуловимость» на рентгенограмме (из-за рент-генпроницаемости).
Парез краевой ветви, лицевого нерва встречается сравнительно редко и возникает в результате неправильного нанесения разреза на коже и подкожной основе или в результате сдавления нерва. В большинстве случаев явления пареза от сдавления нерва вскоре после операции или спустя 3—4 месяца бесследно проходят; ускорению этого может способствовать физиотерапия. Если же перерезан нерв, остается стойкая потеря тонуса треугольной мышцы нижней губы.
Рубцовые изменения протока железы с явлениями задержки слюновыделения и связанные с этим обострения болезни возникают в редких случаях после внутриротового удаления камней из поднижнечелюстной железы. При таком осложнении показаны мероприятия с целью ликвидации обострения, а затем — удаление железы через подчелюстной доступ. Можно попытаться устранить рубцовые стяжения путем пластического формирования устья протока.
Потеря чувствительности половины языка может сохраняться до 3 лет и более. Причиной этого осложнения является грубая операционная травма дна полости рта вследствие недостаточного освещения, несовершенства технического мастерства хирурга, неопытности ассистентов и др. Лечение физиотерапевтическое в сочетании с назначением дибазола, галантамина и др.
Часть IV. Воспалительные заболевания
ГЛАВА XX
ВОСПАЛИТЕЛЬНЫЕ И ДИСТРОФИЧЕСКИ ЗАБОЛЕВАНИЯ ВИСОЧНО-НИЖНЕЧЕЛЮСТНЫХ СУСТАВОВ (АРТРИТЫ И АРТРОЗЫ)
Топографо-анатомические особенности ви-сочно-нижнечелюстных суставов в значительной мере определяют как клиническую картину их воспаления, так и применяемое лечение. В связи с этим необходимо, хотя бы кратко, остановиться на этих особенностях.
Височно-нижнечелюстной сустав образован мышелковым отростком нижней челюсти (ргос. condylaris) и нижнечелюстной ямкой височной кости. Суставная головка, имеющая эллипсоидную форму, покрыта хрящом преимущественно спереди и сверху, а ямка височной кости — в переднем отделе, начиная от каменисто-барабанной щели; через нее из барабанной полости выходит наружу барабанная струна. Инфекция из среднего уха нередко попадает через эту щель в сустав, вызывая воспаление его.
Дата добавления: 2015-12-08; просмотров: 1295;
