Острые лимфадениты у детей
В детском возрасте имеются более благоприятные условия для развития одонтогенных и не-одонтогенных околочелюстных лимфаденитов богато развитая лимфатическая сеть, широкие лимфатические пути, большая восприимчивость лимфатического аппарата к инфекции.
Причиной острого околочелюстного лимфаденита у детей могут быть ангина, хронический тонзиллит, гнойничковые заболевания кожи, периодонтиты, периоститы, остеомиелиты, различные общие инфекционные заболевания.
С Н Лютиков (1992) считает, что причиной острых неспецифических лимфаденитов челю-стно-лицевой локализации у детей от 3 месяцев до 12 лет может быть ОРВИ, протекающая без выраженных поражений верхних дыхательных путей. Применив обычную серологическую диагностику и экспресс-метод диагностики ОРВИ с помощью флюоресцирующих антител, автор установил, что в патогенезе этой формы лимфаденита главную роль играет микст-инфекция, причем на первоначальном этапе ведущей является респираторно-вирусная инфекция, постепенно приводящая лимфоидную ткань к истощению; это благоприятствует развитию бактериальной флоры и гнойному расплавлению лимфоузла. Поэтому лечение детей с острым лимфаденитом этой формы должно быть комплексным, включающим санацию первичного очага инфекции, находящегося в носоглотке.
Как показали исследования на нашей кафедре (Л В. Харьков, И. Л Чехова, 1996), для определения стадий развития лимфаденитов у детей являются такие неинвазивные методы: тер-мография, индексы соотношения нейтрофилов и лимфоцитов крови (ИСНЛ), нейтрофилов и эозинофилов (ИСНЭ), нейтрофилов и моноцитов (ИСНМ), лимфоцитов и моноцитов (ИСЛМ), моноцитов и эозинофилов (ИСМЭ);
они же имеют и прогностическое значение (у детей в возрасте 6—15 лет), а еще другую, весьма углубленную дифференциально-диагностическую исследовательскую работу по отношению к многочисленным поражениям лимфатических узлов (у больных в возрасте от 15 до 77 лет), провел наш сотрудник В. В. Процык (1997), который пришел к следующим выводам:
1. Компьютерная эхотомография позволяет визуализировать как поверхностные, так и глубокие лимфатические узлы головы и шеи, определить их структуру, размеры, взаимоотношение с прилегающими тканями, а также проводить
прицельную пункционную аспирационную биопсию.
2. Диагностическая чувствительность цитологического метода в установлении характера патологии лимфатических узлов челюстно-лицевои области и шеи составила 93 0%, диагностическая специфичность - 93.2% и диагностическая эффективность — 93 1%. Высокие показатели диагностической эффективности позволяют рекомендовать данный метод как обязательный диагностический тест, при обследовании больных с лимфаденопатиями челюстно-лицевой области и шеи.
3. Применение цитохимических методов может быть рекомендовано в сложных для дифференциальной диагностики лимфопролифератив-ных заболеваний (реактивных гиперплазий, ЛГМ, НЗЛ", метастатических (злокачественных) поражениях).
4 Применение таких цитохимических реакций как кислая фосфатаза и неспецифическая эстераза позволяют дифференцировать лимфо-идные новообразования Т-клеточной, В-кле-точной и гистиоцитарной природы
5. Цитологический и цитохимический методы не заменяют гистологический метод исследования, который должен быть основным в дифференциальной диагностике лимфаденопа-тий челюстно-лицевой области и шеи
Клиника
Начинается острый лимфаденит у ребенка с общего недомогания, повышения температуры тела; появляется различной величины припухлость в подчелюстной, подбородочной или другой области, где кожа сохраняет свою обычную окраску.
Границы припухлости четкие, то есть узлы подвижные, не спаянные с окружающими тканями. При пальпации эта припухлость длительное время остается безболезненной При про-грессировании поражения лимфоузел становится малоподвижным, появляется отек окружающих тканей, распространяющийся на веки и шею Однако общее состояние остается удовлетворительным: температура тела повышается обычно не выше 38 °С, высокий лейкоцитоз отмечается только у некоторых больных. Довольно часто серозное воспаление быстро переходит в гнойный лимфаденит, псрилимфаденит и в аденофлегмону (см ниже).
Пюнолегячккш «мимам—. В начале острого воспаления - гиперемия узла, расширение его синусов и слушиванис эндотелия. Далее - нарастающее серозное пропитывание паренхимы узла, нс выходящее за пределы его капсулы, пролиферация элементов лимфоидной ткани и лейкоцитарная инфильтрация В дальнейшем усиливается диапедез полинуклеаров и экссудат может принять гнойный характер, наступает гибель лимфоума
' Лимфогранулематоза, неходжскинских злокачественных лимфом.
Ю И Вернадский Основы челюстно-лчцевой хирургии и хирургической стоматологии
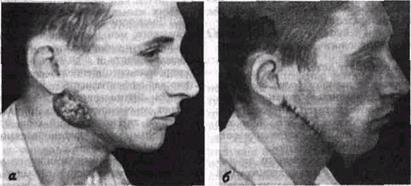
Рис 58 Внешний вид больного при так называемой подкожной одонтогенной мигрирующей гранулеме, возникшей на почве периодонтита нижнего зуба мудрости в - до операции, б — на 3-й день после операции видна линия швов
и его гнойное расплавление При гнойном лимфадените развивается и периаденит Обратное развитие процесса возможно только в стадиях серозного или гиперпласти-ческого воспаления
Лечение—см ниже Хронические лимфадениты
Клиника
Хронический неспецифический лимфаденит развивается в результате затихания острого процесса или вызывается слабовирулентными микроорганизмами Характеризуется увеличением лимфоузлов до различных размеров и ограничением их подвижности Прощупываются отдельные, четко определяемые узлы, безболезненные, но достаточно плотные.
Общее самочувствие больного обычно не нарушено. Нагноение лимфоузлов при хроническом неспецифическом воспалении бывает редко, оно является признаком перехода хронического процесса в острый из-за вспышки дремлющей инфекции Если одонтогенный или другой источник инфекции длительное время «бомбардирует» узел, то он в процессе хронического воспаления постепенно разрушается, замещается грануляционной тканью, время от времени здесь возникают обострения, последние в конечном итоге приводят к перфорации кожи и образованию свища, который со временем закрывается и рубцуется Затем возникает свищ рядом, это известно в литературе под названием мигрирующей гранулемы лица (рис 58)
Хронический специфический лимфаденит имеет, как правило, туберкулезную или актино-микотическую этиологию и поражает нижнечелюстные, поднижнечелюстные, зачелюстные и шейные узлы Иногда он сочетается с пораже
нием лимфоузлов в других участках тела, в том числе бронхиальных и забрюшинных
Туберкулезные и актиномчкотические хронические лимфадениты вначале протекают весьма сходно, создавая картину так называемой подкожной мигрирующей гранулемы лица или подчелюстной области В более позднем периоде актиномикотический лимфаденит отличается большей наклонностью к нагноению и образованию свищей Течение туберкулезного лимфаденита отличается большим разнообразием, что зависит от стадии заболевания, количества пораженных лимфоузлов, реакции окружающих узел тканей и др
Диагноз и дифференциальный диагноз
Хроническое банальное и специфическое одонтогенное воспаление лимфоузлов лица принято (в литературе) объединять в понятие «одонтогенной подкожной гранулемы лица», «мигрирующей гранулемы лица», «ползучей гранулемы лица», «мигрирующей гранулемы щеки» Этот термин является, по существу, собирательным, включающим в себя все виды неспецифических хронических одонтогенных гнойных лимфаденитов и нагноившихся специфических одонтогенных процессов в лимфоузлах и подкожной клетчатке лица Такое объединение считается допустимым потому, что по своему клиническому течению все эти заболевания весьма сходны друг с другом Так, С П Бардышева считает возможным объединить под этим названием «одонтогенный нсспе-цифический хронический гнойный лимфаденит с подкожной формой актиномикоза лица и ак-тиномикозом щечных и нижнечелюстных лимфатических узлов* Мы полагаем, что всякая «ондотогенная мигрирующая гранулема лица», будь она неспецифической или специфической,
Часть IV. Воспалительные заболевания
всегда начинается с поражения регионарного лимфоузла или группы узлов. Поэтому правильнее говорить о неспецифических и специфических лимфаденитах или их осложнениях, характеризуя их раздельно и предлагая достаточно четко дифференцированную терапию для каждого больного. Однако некоторые авторы (Л. М. Рабинович, 1967, и др.) предлагают вновь выделять воспаление подкожной клетчатки лица, то есть «подкожную одонтогенную гранулему лица», в самостоятельную нозологическую единицу, не считаясь с тем, что она, в сущности, вначале является поражением лимфоузла и только впоследствии — поражением соседних тканей (клетчатка, кожа, мышца, кость). Образование грануляционной ткани — следствие воспаления, разрушения и замещения лимфоузла и прилежащей к нему ткани, но не первоначально исходное заболевание.
Выделяют четыре клинические формы подкожной гранулемы (по Л. М. Рабиновичу): начальную, стационарную, ползучую и абсцедирую-щую. В клиническом течении различают два периода: скрытый (начальный) и период кожных проявлений (стационарная, ползучая и абсцеди-рующая формы болезни).
В начальной фазе заболевания под кожей образуются грануляции без существенного скопления гноя. Затем подкожные гранулемы нагнаиваются, образуя на лице неглубокие свищи, из которых выделяется скудное количество гнойно-кровянистого экссудата. Вскоре эти свищи (1-2-3) закрываются, но по мере скопления экссудата вновь открываются или образуются новые свищи рядом с зарубцевавшимися старыми. В силу распространения процесса на соседние ткани он и приобретает «ползущий» характер.
По гистологическому строению подкожную одонтогенную гранулему делят на пять типов:
экссудативно-продуктивный, продуктивный, рубцующийся, смешанный и гранулематозный. Описанная клинико-гистологическая характеристика вполне укладывается в представление о начальном или осложнившемся лимфадените (перилимфаденит, нагноение лимфатического узла) в связи с поступлением одонтогснной и неодонтогенной инфекции в узел. Поэтому нет основания пользоваться устаревшим собирательным термином «одонтогенная подкожная гранулема лица»; лучше устанавливать диагноз лимфаденита, указывая, если возможно, источник инфекции (одонтогенный, стоматогенный, риногенный, отогенный и т. п.), ее характер (актиномикотический, туберкулезный, люэтический и т. п.), фазу воспаления (острое, хроническое) и осложнения.
Практически важно прежде всего установить, является ли лимфаденит банальным или специфическим. В связи с этим следует учитывать,
что для туберкулезного лимфаденита характерны полное, как правило, отсутствие воспалительных явлений в полости рта, челюстях, на лице, в околочелюстных тканях; сравнительно медленное и нередко двустороннее нарастание процесса воспаления в лимфоузлах, длительный субфебрилитет, положительная реакция Манту, стерильность полученного при пункции гноя.
Если хронический лимфаденит имеет сифилитическую этиологию, то при этом в анамнезе или объективном статусе имеются доказательства этой болезни (реакция Вассермана, наличие специфических разрушений носа, неба, мягких тканей в области зева и др.).
Диагноз актчномикоза лимфоузлов устанавливается на основании характерного анамнеза, плотности инфильтрата, иммунорсакций, данных патологических или цитологических исследований.
Аденофлегмона от лимфаденита отличается более обширной зоной поражения, напряженностью кожи и более выраженными общими нарушениями (см. ниже).
Сиалоаденит (воспаление околоушной или поднижнечелюстной слюнной железы) отличается наличием гнойного или ссрозно-гнойного отделяемого из выводного протока железы. Если при хроническом лимфадените отмечается бугристость инфильтрата, необходимо исключить новообразование. В таких случаях показана биопсия.
Сифилитическое поражение узла характеризуется значительным его уплотнением и наличием в анамнезе и объективном статусе соответствующих данных (см. выше).
Болезнь Брилла-Симмерса, или лимфома гиган-тофолликулярная — один из наиболее доброкачественных вариантов лимфосарком. Она может в течение многих лет представлять собой бессим-томное увеличение околоушных, поднижнсчс-люстных, подбородочных лимфатических узлов, плотных на ощупь и тем самым наводящих на мысль о хроническом неспецифическом лимфадените или о реактивной фолликулярной гиперплазии. Диагноз гигантофолликулярной лимфомы (известной еще и под названием ме-дулярной лимфасаркомы - по классификации ВОЗ, 1976) ставится лишь при гистологическом исследовании. Так как при этой болезни со временем наступает генерализация (поражение близлежащих и отдаленных лимфатических узлов с вовлечением кожи, подкожной основы, миндалин, внутренних органов, костного мозга), следует не медлить с радикальным удалением пальпируемых узлов и тщательным гистологическим исследованием их.
Лечение
Лечение острого серозного и хронического лимфаденитов должно быть консервативным
Ю И Вернадский Основы челюстно-лицевой хирургии и хирургической стоматологии
только тогда, когда врач не может установить источник (входных ворот) инфекции в полости рта, зубах, челюстях, лице, ЛОР-органах и т. д. В таких случаях применяются: сухое тепло, УВЧ-терапия, короткие новокаино-антибио-тиковые блокады.
А. А. Тимофеев (1989) для лечения острых серозных лимфаденитов и воспалительных инфильтратов рекомендует производить ежедневно на стороне поражения в течение 5 дней ново-каиновые блокады верхнего шейного и звездчатого симпатического ганглиев, а после вскрытия гнойных лимфаденитов — внутримышечное введение лизоцима (200 мг 2 раза в сут. первые три дня, 100 мг 2 раза в сут. в последующие 3 дня) без сочетания его с антибиотикотерапией. Блокады полезны, т. к симпатические волокна шейных ганглиев иннервируют гладкомышеч-ные элементы, находящиеся в капсуле и трабе-кулах лимфатических узлов челюстно-лицевой области и шеи, что обеспечивает сокращение последних и способствует проталкиванию лимфы в отводящие сосуды. В воспалительном очаге нервные волокна находятся в состоянии парабиоза, степень которого зависит от тяжести воспалительного процесса. Антипарабиотиче-ским свойством обладает новокаин.
Блокада верхнего шейного симпатического ганглия выполняется следующим образом: на границе верхней и средней трети длины груди-но-ключично-сосковой мышцы, по заднему ее краю, делается вкол иглы длиной 5-7 см (в зависимости от индивидуальных особенностей шеи), последняя продвигается до боковых отростков II—III шейных позвонков, вводится 3-5 мл 1-2% раствора новокаина.
Блокаду звездчатого ганглия осуществляют следующим образом: определяют точку, где находится середина линии, соединяющей перстневидный хрящ и грудино-ключичное соединение, в проекции этой точки, на переднем крае гру-дино-ключично-сосковой мышцы, делают вкол иглы и продвигают ее к поперечному отростку шестого шейного позвонка (здесь располагается звездчатый ганглий, который объединяет нижний шейный и первый грудной симпатические узлы), вводят 3-5 мл 1-2% раствора новокаина.
Об эффективности проведенной блокады шейных симпатических узлов судят по появлению на соответствующей стороне симптомо-комплекса, именуемого синдромом Бернара-Горнера: сужение зрачка (миоз), западение глазного яблока (энофтальм), опущение верхнего века (птоз), покраснение кожи лица, увеличение слюноотделения).
Очень хорошее действие оказывают и повязки-компрессы по Дубровину (смазывание кожи 4% желтой ртутной мазью и покрытие салфетками, смоченными в насыщенном растворе калия перманганата, вощеной бумагой, ватой и
бинтом). Необходимо помнить, что до и после повязки нельзя применять УВЧ и смазывать кожу спиртовым раствором йода (возможно раздражение кожи!). Очень полезно применять согревающие компрессы с 30% раствором ди-мексида.
Если источник инфекции не установлен и произошло нагноение узла (или пакета узлов), необходимо вскрыть образовавшийся абсцесс и дренировать его. В отдельных случаях удается обойтись отсасыванием гноя и заполнением полости гнойника раствором антибиотиков.
Если источник инфекции определенно установлен, необходимо его устранить применением антибактериальных препаратов или хирургического вмешательства (удаление периодонтитного зуба, вылущивание нагноившейся- кисты, ликвидация нависающего воспаленного капюшона над прорезывающимся зубом, лечение гайморита, остеомиелита, периостита и т. д.). При наличии связи между нагноившимся лимфоузлом и одонтогенным источником инфекции обычно достаточно устранить последний, чтобы лимфаденит или. перилимфаденит прекратился. Однако в ряде случаев помимо вмешательства на зубе (удаление его, реплантация, резекция верхушки корня и др.) еще необходимо произвести разрез по переходной складке, чтобы рассечь грануляци-онно-воспалительныч тяж, идущий от зуба к очагу нагноения в мягких тканях. Разрез по переходной складке дренируют йодоформной марлевой полоской. В результате полностью прекращается поступление новых порций инфекции из зубо-челюстной системы.
Если нагноение лимфоузла привело к разрушению и рубцовой деформации кожи, нужно иссечь рубцово измененные ткани, удалить всю грануляционную ткань как в глубине очага поражения, так и на внутренней поверхности рассеченной кожи, промыть рану и послойно ее ушить (см. рис. 58 б).
Специфические туберкулезные лимфадениты необходимо лечить в специализированных лечебных учреждениях. При этом санация полости рта обязательна. Аденоактиномикоз, как и подкожная форма актиномикотических поражений лица и шеи, успешно поддается иммунотерапии (см. гл. XVII); в случае нагноения лимфоузлов показано вскрытие очага, выскабливание грануляций и введение антибиотиков (местно и внутримышечно). Однако, следует помнить, что источником специфической инфекции нередко является гангренозный зуб. Поэтому лечение специфического лимфаденита нужно начинать с санации полости рта.
Лечение лимфаденитов, развившихся на фоне лейкоза, должно проводиться стоматологом в гематологической клинике с использованием современных цитостатических препаратов (например, винкристина, метотрексата, меркап-
Часть IV Воспалительные заболевания
топурина, преднизолона) на фоне возможно раннего обязательного устранения источника одонтогенной инфекции (удаление периодон-титного «виновного» зуба, вскрытие субперио-стальных абсцессов, терапия и дренирование верхнечелюстной пазухи, цистэктомия и т. д.).
Если перилимфаденит осложнился флегмоной, ее необходимо вскрыть, не дожидаясь флюктуации, чтобы возможно раньше уменьшить интоксикацию организма больного и предупредить развитие вторичных некрозов в различных отделах. Рану тщательно дренируют и проводят ее диализ с помощью антибиотиков и антисептиков в соответствии с чувствительностью микрофлоры к ним.
Профилактика
Профилактика острых и хронических лимфаденитов состоит из общих и местных противо-кариозных мероприятий: своевременного лечения кариеса зубов и его осложнений, устранения неодонтогенных источников инфекции (лечение стоматитов, ринитов, гингивитов, глосситов, отитов, фурункулов, карбункулов и т д.), лечения травматических повреждений слизистой оболочки рта и кожи лица, повышения резистентности организма людей и т. д.
АДЕНОФЛЕГМОНЫ
В результате нагноения воспаленного лимфоузла иногда происходит прорыв капсулы его. При этом гной проникает в окружающую рыхлую клетчатку, в результате чего развивается аденофлегмона (adenophlegmone).
Клиника
Аденофлегмоны у взрослых людей развиваются и протекают, как правило, значительно медленнее и более спокойно, чем остеофлегмоны У большинства больных температура тела при аденофлегмоне не повышается более 38-38.7 °С;
только у некоторых больных достигает 39 °С Сдвиг со стороны крови выражается в умеренном лейкоцитозе и нейтрофилезе. Ускорение
СОЭ достигает 35-40 мм/ч, что свойственно всякому торпидно (вяло) протекающему гнойному процессу. Картина значительной воспалительной интоксикации бывает у небольшого числа больных.
У детей аденофлегмоны обычно бывают в возрасте 3-7 лет на почве гнойного расплавле-ния капсулы одного или нескольких лимфатических узлов, чаше всего — в подчелюстной области, реже — в подбородочной или околоушной. В связи с присущей детям повышенной реакцией на инфекционных возбудителей, аденофлегмоны протекают у них более тяжело, чем у большинства взрослых: с самого начала ребенок плохо спит или же совсем лишается сна, беспокойный, плохо ест, температура тела у него повышается до 39-40 °С
Объективно — кожа в зоне аденофлегмоны напряжена, гиперсмирована, лоснится, в складку не собирается. Пальпаторно определяется размягчение в центральной части инфильтрата Лейкоцитоз у детей достигает 9000-13,000, СОЭ увеличивается до 10-20 мм/ч. Особенно тяжело клинически протекают аденофлегмоны у детей на почве нагноения лимфатических узлов в толще паренхимы околоушных слюнных желез, так как на пути гнойного экссудата, «стремящегося» прорваться наружу, всегда стоит капсула железы и плотная околоушная жевательная фасция
Лечение
Лечение аденофлегмон — хирургическое (вскрытие флегмоны, дренирование) в сочетании с антибиотикотерапией и физиотерапией Если клинически и лабораторно установлен специфический характер аденофлегмоны, после операции проводят специфическое антибактериальное лечение.
Профилактика
Профилактика сводится к своевременному лечению и предупреждению острых и хронических лимфаденитов.
Ю И Вернадский Основы челюстно лицевой хирургии и хирургической стоматологии
ГЛАВА XIX
ВОСПАЛЕНИЕ СЛЮННЫХ ЖЕЛЕЗ И ИХ ВЫВОДНЫХ ПРОТОКОВ (СИАЛОАДЕНИТЫ И СИАЛОДОХИТЫ)
Воспаление паренхимы слюнной железы называется сиалоаденитом (sialoadenitis), а выводного протока ее — сиалодохитом (sialodochitis)
Этиология и патогенез
Этиологическими факторами могут быть нейрогенные или нейро-эндокринные нарушения функции слюнных желез, а также попадание в них инфекции Воспаления нейрогенного происхождения возникают при операциях на желудке, пищеводе или кишках; воспаления нейро-эндокрчнного характера развиваются после овариотомии, при орхитах Инфекционные воспаления возникают в случае попадания микроорганизмов в железу из соседних или отдаленных областей.
Как показали исследования О. В. Рыболова и Л М. Саяпиной (1996), большие слюнные железы чутко реагируют на воспаление в околожелезистых тканях уменьшением клеточного состава секрета При средней и тяжелой степенях этой реакции развивается в железе контактный сиа-лоаденит, что обязывает врача усилить комплекс лечебно-профилактических мер
Возможны следующие пути проникновения инфекции в слюнные железы и их выводные протоки: стомато ценный, гематогенный, лим-фогенный и контактный (per continuitatem) Стоматогенныч путь имеет место при стоматитах, экскориациях, попадании инородных тел в протоки, гематогенный — при общих инфекционных заболеваниях, сепсисе; лчмфогенный — при воспалительных процессах в челюстно-лицсвой области.
Вначале развивается лимфаденит внутри слюнной железы (так называемый псевдосиалоа-денит), а затем воспаление переходит на паренхиму железы. По продолжению воспаление возникает при наличии околочелюстных флегмон, фурункулов, дерматитов, отитов, фарингитов и остеомиелитов. Обязательным условием проявления инфекции в слюнной железе является сиало-стаз на почве нарушения нервной регуляции, торможения парасимпатической иннервации
Частота локализации сиалоадснитов и сиало-дохитов: околоушные железы занимают первое место; поднижнечелюстные — второе и подъязычные — третье место. Сравнительно редко имеет место сочетаннос поражение, то есть воспаление нескольких желез одновременно.
Дата добавления: 2015-12-08; просмотров: 1378;
