СПЕЦИФИЧЕСКИЕ ВОСПАЛИТЕЛЬНЫЕ ПРОЦЕССЫ ЧЕЛЮСТНО-ЛИЦЕВОЙ ОБЛАСТИ
АКТИНОМИКОЗ
Общие сведения
Больные с актиномикозом челюстно-лицевой области (лица, полости рта, челюстей) и шеи составляют около 60-80% общего числа больных, страдающих этим заболеванием.
По данным Т. Г Робустовой и В. В. Ро-гинского (1976), актиномикоз среди воспалительных процессов челюстно-лицевой области составляет от 6 до 8%, по данным Л. А. Луцик, Е. В Гоцко и И. Я Ломницкого (1980), - 7.8%. Мужчины заболевают примерно в 2-3 раза чаще, чем женщины Возраст больных бывает различным (от 3 до 83 лет), но наиболее часто болеют люди в возрасте 40-50 лет. Раньше считали, что чаще всего заболевают актиномикозом жители сельской местности, связанные с сельскохозяйственными (полевыми) работами В настоящее время установлено, что заболеваемость эта не связана ни с родом занятий больных, ни с местом жительства
Этиология и патогенез
Открыт возбудитель актиномикоза в 1877 г Bollinger у животных, а в 1878 г Israel впервые обнаружил в воспалительных опухолях человека аналогичные образования, назвав их «лучистым грибком человека». Эти грибы постоянно веге-тируют в полости рта человека, в его верхних дыхательных путях, пищевом канале. В полости рта человека возбудитель можно найти у шеек зубов, в десневых карманах, в ретромолярных капюшонах, в кариозных зубах. Для стоматолога важно знать, что в соскобах с зубов здоровых (в отношении актиномикоза) людей можно регулярно выделять аэробные лучистые грибы, среди которых обнаруживаются культуры, обладающие способностью к лизису, аналогичному лизису лучистых грибов, выделяемых при акти-номикозе Это свидетельствует о потенциальном значении анаэробных лучистых грибов полости рта в этиологии актиномикоза. Вместе с тем следует учитывать и факт наличия актиномице-тов на колосьях злаков и стеблях трав, откуда они могут легко проникать в организм человека.
Раньше считалось, что заражение происходит главным образом экзогенным путем. Теперь установлено, что заражение челюстно-лицевой области и шеи актиномицетами происходит обыч
но эндогенно, а иногда и экзогенно — из полости рта (через капюшон над зубом мудрости, гангренозные зубы, десневой карман, разрывы слизистой оболочки, операционные разрезы в полости рта) или через поврежденную кожу.
Однократного попадания лучистых грибов в ткани недостаточно для возникновения заболевания Только после повторного проникновения их, когда развивается состояние сенсибилизации, возникает картина актиномикоза. Инкубационный период длится 1-3 недели после внедрения актиномицетов. Иногда лучистые грибы, попав в челюстно-лицевую или другую область, прорастают в стенку кровеносных сосудов и рассеиваются по всему организму — в почки, легкие, головной мозг, кожу, кости, суставы и т. д., вызывая картину генерализованного актиномикоза. 'Постоянное присутствие актиномицетов в полости рта человека и относительная редкость заболевания актиномикозом объясняются врожденным иммунитетом к подавляющему большинству микробов, обитающих на коже и слизистых оболочках, который, однако, может нарушаться в зависимости от таких местных неблагоприятных факторов, как воспаление и травма, а главным образом — от общих причин, снижающих реактивность организма и повышающих его чувствительность к возбудителю. В связи с этим следует всегда настороженно относиться к банальному хроническому одонтоген-ному воспалительному процессу, слишком долго продолжающемуся и вызывающему как местные, так и общие изменения. К банальному воспалению может присоединиться актиноми-котическое. Значение не только специфической, но и неспецифической сенсибилизации доказано в опытах на животных Т. Г. Робустовой.
Путями распространения инфекции при акти-номикозе являются: контактный, лимфогенный и гематогенный. Распространяясь контактным путем, актиномикотические друзы проникают в рыхлую клетчатку и соединительнотканные прослойки органов и тканей; образуя специфические гранулемы, поражают прилежащие ткани и разрушают их.
Особенно большое значение имеет лимфогенный путь распространения друз. Меньшее значение имеет гематогенный путь, однако возможность прорастания лучистых грибов в стенку сосуда я метастазирование их в другие органы по кровеносному руслу вполне вероятна.
Часть IV. Воспалительные заболевания
|

|

|
|
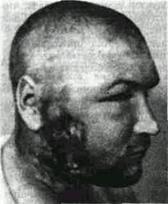
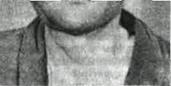
Рис. 53 Шейно-лицевая форма актиномикоза-а, б — неосложненная форма, в — тот же больной в период осложненного актиномикоза
Патологическая анатомия. Различают две формы морфологического проявления актиномикоза гнойно-некротическую и фиброзную На месте внедрения лучистого гриба появляются характерные плотные, малоподвижные или совсем неподвижные гранулемы и инфильтраты, воспалительные опухоли. В центре их содержатся друзы грибов — шаровидные сплетения множества отдельных грибов-актиномицетов, образующих плотные крупинки желтовато-серого цвета, размером с просяное зерно и меньше Вокруг друз скапливаются лимфоциты или плазматические клетки, а также ксан-томные клетки, то есть соединительнотканные клетки, в протоплазме которых имеются капельки жира - липоидов Специфические гранулемы-узелки со временем подвергаются некробиозу и расплавлению, но рядом с ними появляются новые гранулемы, расплавившиеся гранулемы разрушают кожу и образуют свищевые ходы на коже или слизистой оболочке Если периферический слой гранулем, состоящий из соединительной ткани, разрастается и уплотняется, воспалительный инфильтрат приобретает деревянистую плотность (фиброзная форма)
Описанные две морфологические формы (гнойно-некротическая и фиброзная) в различных сочетаниях встречаются у человека, отчего клинические проявления актиномикоза отличаются большим разнообразием.
Классификация актиномикоза головы и шеи
Актиномйкоз головы и шеи разделяют на три группы в зависимости от глубины поражения:
1) глубокая, или мышечная, форма, локализующаяся в толще мышц и межмышечной клетчатке, 2) подкожная форма — локализуется в подкожной основе; 3) кожная форма — захватывает только кожу. К. И. Бердыган (1958) классифицировал актиномикоз челюстно-лицевой и шейной областей следующим образом:
1) кожная форма; 2) кожно-мышечная форма;
3) костно-мышечная, которая в свою очередь делится на: а) деструктивную и 6) неопластическую; 4) генерализованная форма, захватываю
щая кожу, мышцы, кость, слизистую оболочку полости рта.
По нашим наблюдениям, наиболее всеобъемлющей следует признать классификацию, предложенную Т. Г. Робустовой (1992): кожная (встречается у 0.3% больных актиномикозом челюстно-лицевой области), подкожная (у 16.9%), подслизистая (0 6%), слизистая (0.3%), одонто-генная актиномикозная гранулема, локализующаяся в коже и подкожной клетчатке, подсли-зистой ткани и поднадкостнично (8.9%), под-кожномышечная (28.9%), актиномикоз лимфатических узлов (30.7%), актиномикоз периоста челюсти (0.9%), актиномикоз кости челюсти (6.9%), актиномикоз органов полости рта и других отделов челюстно-лицевой области (язык, слюнные железы, миндалины верхнечелюстные пазухи, придатки глаз) — 36.5% Классификация эта предусматривает выделение среди кожных форм — пустулезной, бугорковой и смешанной, а среди подкожных форм — абсце-дирующей, гуммозной и смешанной.
К числу осложнений подкожномежмышечной формы актиномикоза относят: вторичное акти-номикотическос поражение костей лицевого скелета, а также метастазирование и генерализацию актиномикотического процесса.
Клиника
По клиническому течению следует различать актиномикоз, неусложненный вторичной инфекцией, и актиномикоз, осложненный вторичной инфекцией. Кроме того, в зависимости от выраженности клинических симптомов и их тяжести, нужно различать легкую, среднюю и тяжелую формы актиномикоза.
Клиника неосложненного актиномикоза. Чаще всего в мягких тканях ретромолярного треугольника, лица, шеи, подчелюстной области (рис. 53 а, б) появляется безболезненный или
Ю. И. Вернадский. Основы челнжтт-лицевой хирургии и хирургической стоматологии
малоболезнснный инфильтрат, в пределах 1-2 лимфоузлов. На первых порах он имеет вид ограниченного узла, плотного, подвижного, не спаянного с окружающими тканями. В более поздней стадии процесс не имеет резких границ, становясь разлитым, нс контурированным. Пальпаторно выявляют «деревянистой* плотности инфильтрат, безболезненный или слабоболезненный при надавливании. Локализуясь в около-ушной, зачслюстной областях, ретромолярном треугольнике, воспалительный процесс распространяется на жевательную мускулатуру и вызывает сравнительно ранний симптом — безболезненный тризм челюстей; позже появляется отечность половины лица, век, нарушение мимической мускулатуры. Значительный инфильтрат шеи затрудняет повороты головы Попытка открыть рот не вызывает, как правило, болевой реакции Температура тела субфебрильная, общее состояние больного удовлетворительное, но постепенно больные худеют из-за невозможности нормально питаться. Через различные сроки от момента появления инфильтрата наступает размягчение его, а кожа над ним приобретает красно-синюшно-фиолстовый оттенок, появляются множественные кожные и внутриротовые свищи, через которые наружу или в полость рта выделяется своеобразный гной с крупинками друз. Кожа вокруг свищей истончена. Количество гноя то значительное, то скудное, то совершенно исчезает, после чего свищи закрываются, но через некоторое время они рецидивируют, возникая рядом. Если процесс локализуется под кожей и не вовлекает жевательную мускулатуру, тризм отсутствует, но подкожные шаровидные инфильтраты быстрее размягчаются и быстрее осложняются свищами.
Клиника осложненного актиномикоза (рис. 53 в). Если к актиномикозу присоединяется вторичная инфекция, заболевание протекает более тяжело, с высокой температурой тела и интоксикацией. После проводимых разрезов или самопроизвольного вскрытия абсцессов и флегмон остаются незаживающие стойкие свищи. Осложненной формой актиномикоза следует считать и такую, при которой в процесс вовлекаются челюсть, кость орбиты, скуловая кость, височная и лобные кости, а также более отдаленные участки организма, т. е. когда наступает генерализация процесса (актиномикотический сепсис). С 1970 года участились случаи мета-стаэирования актиномикоза в мозг и органы брюшной полости.
Тяжелым и грозным осложнением актиномикоза челюстно-лицевой области и шеи является амилоидоз внутренних органов, развивающийся обычно на фоне тяжелых сопутствующих заболеваний; очевидно, актиномикоз и снижение иммунобиологичсской сопротивляемости этих больных обусловливают постоянное всасывание
в их организм продуктов тканевого распада, что влечет за собой глубокие нарушения обмена веществ в организме, а прежде всего — белкового. Следовательно, даже без присоединения вторичной инфекции они представляют собой очень тяжелое хроническое заболевание.
Диагноз и дифференциальный диагноз
Только около 8% больным актиномикозом устанавливается правильный диагноз вне клиники. Это объясняется тем, что многие врачи ошибочно представляют себе актиномикоз как заболевание, начинающееся и заканчивающееся однотипно. Однако, актиномикоз проявляется весьма разнообразно, что выходит далеко за пределы трафаретных представлений, обычных для практического врача. Поэтому каждый практический врач обязан научиться отличать актиномикоз от банальных (неспецифических) воспалительных процессов — ретромолярного периостита в связи с затрудненным прорезыванием нижнего зуба мудрости, острого и хронического одонтогенного остеомиелита, одонто-генной подкожной мигрирующей гранулемы, туберкулеза челюсти, языка, лимфоузлов, верх-нечелюстных пазух и др.
Для этого следует прежде всего всегда твердо помнить, что все острые одонтогенные процессы отличаются особым анамнезом, наличием гангренозного зуба, высокой температурой тела, болью, изменениями картины крови, быстро идущими на убыль после операции и медикаментозного лечения.
Для хронического остеомиелита челюсти характерны следующие симптомы: одиночный свищ, наличие остеопороза и секвестра или грануляций, выпирающих из свища; кожа не имеет синюшного оттенка, а инфильтрат не имеет деревянистой плотности и множества свищей. Секвестрэктомия и кюретаж приводят к выздоровлению.
Одонтогенная подкожная гранулема (см. гл. XVIII) всегда имеет тяж, ведущий к «причинному» — гангренозному зубу, удаление зуба приводит, как правило, к излечению.
Туберкулез челюсти (см. ниже) также характеризуется рядом специфических симптомов, как и поражение им лимфоузлов (см. гл. XVII).
Несмотря на довольно определенную четкость клинической симптоматики перечисленных заболеваний, во многих случаях точное обоснование диагноза актиномикоза представляет значительные трудности, а потому врачу приходится прибегать к ряду специальных исследований (микробиологических, иммунологи-ческих, гистологических и др).
Данные микроскопирования. Если имеется свищ, в гное можно обнаружить друзы актино-мицетов; если же еще нет свища, добывают гной пункцией или через разрез. В гное видны
Часть IV Воспалительные заболевания
зернышки желтовато-серого цвета. Их кладут на предметное стекло, придавливают покровным стеклом; под предметное стекло опускают 1-2 капли 5% раствора едкого кали, растворяющего белые и красные кровяные шарики,или дистиллированной воды (Т. Г. Робустова, 1958). Под микроскопом видны друзы, то есть колонии гриба; они округлой формы, бесструктурные в центре и ветвисто-радиальные по периферии. Под большим увеличением в центре колонии видны ветвящиеся тонкие нити мицелия в виде войлочного клубка, от которого отходят булавовидные образования с колбообразными вздутиями на концах.
Опытный глаз может заметить и характерные для актиномчкоза ксантомные клетки. При этом необходимо учитывать, что в отдельных случаях обнаружение лучистого гриба не является основанием для установления диагноза актиномико-за, так как у некоторых больных с наличием челюстной кисты, хронического остеомиелита, рака и других заболеваний иногда можно обнаружить в отделяемом актиномикотические друзы В этих случаях наличие гриба следует рассматривать как вторичную инфекцию.
Данные биопсии: под микроскопом видны характерные актиномикотические гранулемы.
Дата добавления: 2015-12-08; просмотров: 1402;
