Лечение. При отсутствии осложнений лечения не требуется.
При отсутствии осложнений лечения не требуется.
Мультикистозная дисплазия
Мультикистозная дисплазия — аномалия, при которой почечная паренхима полностью замещена кистозными полостями. Мочеточник отсутствует или рудиментарен.
Двусторонняя аномалия (* 143400, 5R) несовместима с жизнью.
При одностороннем поражении жалобы возникают лишь в случае роста кист и сдавления окружающих органов, что вынуждает выполнить нефрэктомию.
Диагноз ставят с помощью УЗИ в сочетании с допплерографией. При экскреторной урографии даже на отсроченных снимках функция не выявляется. При цистоскопии устье мочеточника на стороне поражения не визуализируется.
Лечение — нефрэктомия.
Мультилокулярная киста
Мультилокулярная киста — крайне редкая аномалия, характеризующаяся замещением участка почки многокамерной, не сообщающейся с лоханкой кистой. Остальная часть паренхимы не изменена и
нормально функционирует. Порок диагностируют с помощью УЗИ. На урограммах определяют дефект паренхимы с оттеснением или раздвиганием чашечек. На ангиограммах дефект наполнения выглядит бессосудистым.
Необходимость в лечебных мероприятиях возникает лишь при развитии осложнений (нефролитиаза, пиелонефрита); при этом выполняют сегментарную резекцию почки или нефрэктомию.
Солитарная киста
Солитарная киста — одиночное кистозное образование круглой или овальной формы, исходящее из паренхимы почки и выступающее над её поверхностью. Диаметр кисты может достигать 10 см. Содержимое её, как правило, серозное, изредка геморрагическое вследствие кровоизлияния. Крайне редко встречают дермоидную кисту, содержащую дериваты эктодермы.
Клиническая картина и диагностика
Чаще всего кисты почек диагностируют при случайном УЗИ, иногда больные могут жаловаться на тупую боль в области почки, транзи-торную гематурию и лейкоцитурию. Осложнённое течение кисты (её нагноение) проявляется клиникой острого гнойного пиелонефрита.
| Рис. 6-37. Киста верхнего полюса почки. Ультразвуковая сканограмма. |
Основной метод диагностики — УЗИ, позволяющее локализовать кисту, определить её размеры, соотношение с коллекторной системой почки (рис. 6-37). С помощью УЗИ при диспансерномнаблюде-
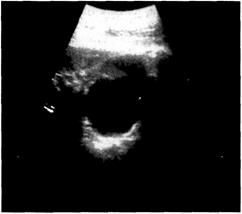
нии у больных с солитарной кистой почки оценивают размеры кисты по мере роста ребёнка.
При урографии выявляют серповидный дефект лоханки или чашечки и раздвигание шеек чашечек.
В случае гематурии кисту следует дифференцировать от опухоли почки на основании данных ангиографии, характеризующихся при кисте наличием округлой бессосудистой зоны просветления. Большую помощь в диагностике солитарной кисты оказывает КТ, позволяющая уточнить локализацию кисты и выявить её возможную связь с коллекторной системы почки.
Лечение
Лечение заключается в лапароскопическом иссечении кисты (рис. 6-38). Показания к оперативному вмешательству — быстрое увеличение размеров кисты, её диаметр более 30 мм, признаки сдавления соседних участков паренхимы. При наличии сообщения с коллекторной системой почки или при внутриорганном расположении кисты показано оперативное пособие — резекция кисты.
Прогноз
Прогноз в отдалённые сроки после операции благоприятный.
6.3.10. Эктопия устья мочеточника
Под эктопией мочеточника понимают аномалию, при которой его устье открывается дистальнее угла мочепузырного треугольника или впадает в соседние органы.
В большинстве случаев эктопию встречают при полном удвоении лоханки и мочеточника, причём эктопированным оказывается мочеточник, дренирующий верхнюю лоханку. Значительно реже бывает эктопия основного или солитарного мочеточника. По статистическим Данным, эктопию устья при удвоении мочеточника встречают в 10% случаев, причём у девочек в 4 раза чаще, чем у мальчиков. Жалобы больных и клиническая картина зависят от вида эктопии.
Шеечная и уретральная эктопия
Основная жалоба — недержание мочи наряду с сохранёнными позывами к мочеиспусканию и нормальными микциями. В анализах
Хирургические болезни детского возраста Ф Раздел II

мочи — умеренные изменения в связи с нередким развитием пиелонефрита в соответствующем сегменте почки.
Вестибулярная (парауретральная) эктопия
Диагностика обычно не вызывает затруднений. Устье мочеточника доступно наружному осмотру. Иногда эктопированное устье открывается на девственной плеве (гименальная эктопия) и определяется по выделению окрашенной мочи при внутривенном введении индигокармина. Диагноз уточняют с помощью экскреторной уро-графии и ретроградной пиелографии (фистулографии).
Вагинальная и маточная эктопия
Диагностика весьма сложна. Больные могут долго и безуспешно лечиться у терапевта и гинеколога по поводу вульвовагинита и энте-робиоза, поскольку жалобы сводятся к гнойным выделениям из влагалища, зуду и воспалению в области промежности и наружных половых органов. Выявляют симптомы пиелонефрита (боль в боку, лихорадка) без характерных изменений в моче. При ректальном исследовании можно определить увеличение и болезненность матки.
Эктопия у мальчиков
В отличие от девочек, у мальчиков эктопия мочеточника обычно не сопровождается недержанием мочи, поскольку дистопированное устье у них открывается проксимальнее наружного сфинктера уретры. В связи с этим распознавание аномалии встречает большие трудности. Симптоматика бедна, она включает дизурические явления, боль в малом тазу, усиливающуюся при дефекации, тянущие боли в области придатка яичка, лейкоцитурию. При пальцевом исследовании через прямую кишку определяют болезненное кистозное образование в области предстательной железы. Диагноз ставят с помощью уретроскопии, выявляющей увеличение семенного бугорка.
Кишечная эктопия
Кишечную эктопию мочеточника относят к разряду казуистики. Известны лишь единичные наблюдения её прижизненного выявления при ректороманоскопии. Однако следует помнить о существовании этой аномалии и в случае неясных болей в животе и боку про
водить урологическое исследование несмотря на отсутствие изменений в моче.
Лечение
При эктопии устья мочеточника лечение оперативное.
При отсутствии инфекционных осложнений возможно наложение межлоханочного или межмочеточникового анастомоза. При значительном снижении функций почки и выраженном пиелонефрите основной метод — удаление эктопированного мочеточника вместе с сегментом почки.
6.3.11. Гидронефроз
Гидронефроз — прогрессирующее расширение лоханки и чашечек, возникающее вследствие нарушения оттока мочи в области лоханоч-но-мочеточникового сегмента.
Причины, вызывающие гидронефроз, могут быть анатомическими (рис. 6-39) и функциональными, обусловленными дисплазией мышц и нервных элементов стенки сегмента и нарушением проходимости в нём перистальтической волны.
Наиболее частая причина гидронефроза в детском возрасте — стеноз лоханочно-мочеточникового сегмента. Следствием антенатального воспаления бывают эмбриональные тяжи и спайки, сдавливающие его извне или вызывающие фиксированный перегиб. У части больных затруднение опорожнения лоханки связано с наличием добавочных (аберрантных) нижнеполюсных сосудов. Высокое отхождение мочеточника — следствие врождённой аномалии, приводящее к преимущественному расширению нижней части лоханки. Ещё одной из причин гидронефроза могут быть клапаны мочеточника, локализующиеся в области лоханочно-мочеточникового сегмента и либо представляющие собой складку слизистой оболочки (ложные клапаны), либо в их состав входят все слои мочеточника (истинные клапаны).
Независимо от причин, вызывающих развитие гидронефроза, его патогенез сходен во всех случаях. Задержка мочи в лоханке вследствие затруднённого оттока вызывает ишемию и постепенную атрофию почечной паренхимы. Скорость развития этого процесса связана со степенью обструкции и типом лоханки. При внутрипочечной лоханке этот процесс развивается быстрее. При наличии препятствия оттоку лоханка некоторое время справляется с функцией выведения мочи
за счёт рабочей мышечной гипертрофии, затем наступает её атония, лоханка значительно растягивается, чашечки увеличиваются и приобретают монетообразную форму.
Интересен факт, что даже при выраженном блоке почка длительное время остаётся работоспособной. Спасают почку пиелореналь-ные рефлюксы. Повышение давления в лоханке приводит к поступлению мочи из лоханки в канальцы (тубулярный рефлюкс). При выраженной обструкции мочеточника возможен разрыв форникаль-ных зон, при этом моча проникает в интерстициальное пространство, откуда оттекает по венозным и лимфатическим сосудам (пиеловеноз-ный и пиелолимфатический рефлюксы). Но вместе с тем пиелоре-нальные рефлюксы вызывают воспаление паренхимы и приводят к замещению её рубцовой тканью.
Стаз мочи и ишемия органа способствуют присоединению такого грозного осложнения гидронефроза, как обструктивный пиелонефрит, встречающийся у 87% больных.
Клиническая картина
Основные клинические проявления гидронефроза — болевой синдром, изменения в анализах мочи и синдром пальпируемой опухоли в брюшной полости.
Болевой синдром возникает у 80% больных. Боли носят разнообразный характер — от ноющих тупых до приступов почечной колики. Частота и интенсивность болей связаны с присоединением пиелонефрита и/или растяжением почечной капсулы на фоне резкого нарушения оттока мочи. Боль обычно локализуется в области пупка, лишь дети старшего возраста жалуются на боль в поясничной области.
Изменения в анализах мочи характеризуются лейкоцитурией и бактериурией (при присоединении пиелонефрита) либо гематурией (за счёт пиелоренального рефлюкса и форникального кровотечения).
Синдром пальпируемой опухоли — нередкое клиническое проявление гидронефроза, особенно у маленьких детей со слабо развитой передней брюшной стенкой. Образование врач обычно выявляет случайно при пальпации брюшной стенки. Иногда его находят и сами родители, что становится причиной обращения к врачу. Опухолевидное образование обычно имеет чёткие контуры, эластическую консистенцию, при пальпации смещается.
Диагностика
Основные методы диагностики гидронефроза у детей — УЗИ, экскреторная урография, радионуклидное исследование и почечная ангиография.
При УЗИ выявляют увеличение размеров почки за счёт расширения её коллекторной системы, истончение и уплотнение паренхимы (рис. 6-40). Мочеточник не визуализируется.
Следующий этап исследования — выполнение экскреторной уро-графии. Характерная рентгенологическая картина гидронефроза — расширение и монетообразная деформация чашечек, их шеек, расширение лоханки, более выраженное при её внепочечном расположении (рис. 6-41). Следует отметить, что при выполнении экскреторной уро-графии больным с подозрением на гидронефроз обязательным является выполнение отсроченных (через 1—6 ч) рентгеновских снимков для получения чёткой картины на фоне снижения функций почек и большого объёма коллекторной системы. Мочеточник при гидронефрозе визуализируется редко, обычно на отсроченных снимках; он узкий, контрастируется по цистоидному типу, ход его обычный.
Выполнение радионуклидного исследования позволяет количественно оценить степень сохранности почечных функций и определить тактику лечения.
Если при УЗИ заподозрен гидронефроз, а при экскреторной уро-графии даже на отсроченных снимках изображения коллекторной системы почки нет, можно думать о значительном снижении её функций. В этих случаях уточнить диагноз помогает ангиографическое исследование. Оно даёт представление об ангиоархитектонике почки, а иногда позволяет установить и такую причину гидронефроза, как аберрантный сосуд.
Нередко трудности возникают при дифференциальной диагностике гидронефроза и гидрокаликоза, характеризующегося стойким расширением чашечек при нормальных размерах лоханки и хорошей проходимости лоханочно-мочеточникового сегмента (рис. 6-42). Заболевание — результат медуллярной дисплазии, сопровождается недоразвитием и истончением мозгового вещества почки. Диагностике
помогают экскреторная урография с выполнением отсроченных снимков и ангиографическое исследование. При гидрокаликозе почечные артерии сохраняют сегментарное строение, диаметр основных стволов обычный, отмечают обеднение и истончение сосудистого рисунка в участках расположения чашечек.
Лечение
Лечение гидронефроза только оперативное.
Объём оперативного вмешательства зависит от степени сохранности почечных функций.
Если функции почки снижены умеренно, выполняют реконструк-тивно-пластическую операцию — резекцию изменённого лоханочно-мочеточникового сегмента с последующей пиелоуретеростомией (операция Андерсена—Кучеры).
В случае значительного снижения функций почек можно прибегнуть к предварительной деривации мочи с помощью нефростомии. При последующем улучшении почечных функций, выявляемом с помощью радионуклидного исследования, возможно выполнение реконструктивной операции.
Если изменения функций почки необратимы, встаёт вопрос о нефр-эктомии.
Дата добавления: 2015-09-07; просмотров: 947;
