Лечение. При параректальных свищах лечение может быть консервативным и оперативным.
При параректальных свищах лечение может быть консервативным и оперативным.
Консервативные мероприятия заключаются в назначении диеты, бедной шлаками, сидячих ванн с перманганатом калия и другими антисептиками, регулировании стула. При неполных свищах, сообщающихся с кожей, иногда назначают склерозирующую терапию — в свищ вводят 0,4—0,5 мл 10% раствора нитрата серебра или 3% спиртового раствора йода. Инъекции повторяют один раз в неделю в течение 5—6 нед. Назначаемую иногда взрослым рентгенотерапию хронического парапроктита у детей не применяют.
Оперативное лечение показано при неэффективности консервативной терапии. Характер оперативного вмешательства зависит от отношения свища к анальному сфинктеру.
При внутрисфинктерных свищах их рассекают с последующим выскабливанием хода острой ложкой. Можно применять операцию Габриэля, когда рассечение свища дополняют треугольным иссечением кожи. При этом удаляют изменённую околосвищевую ткань. Края разрезов не слипаются, что даёт меньший процент рецидивов. После рассечения свищевого хода и операции Габриэля накладывают салфетки с мазью Вишневского, периодически их меняют. С 3-х суток назначают тёплые антисептические сидячие ванны и подмывания.
При неполных кожных внесфинктерных свищах делают окаймляющий разрез кожи вокруг свищевого отверстия. Далее свищевой ход, в который вставлен зонд, иссекают. При врождённых свищах в верхней их части просвета может не быть. В этом случае определяется плотный тяж, подлежащий иссечению. В рану вводят антибиотики Широкого спектра действия и ушивают её. Если ткани вокруг свище-в°го хода были значительно изменены или операция была довольно травматичной, в раневой канал вводят тампон с мазью Вишневского.
При полных внесфинктерных свищах выполняют операцию иссечения свища с наложением швов на освежённые края слизистой обо-л°чки прямой кишки. В послеоперационном периоде обычно бывает ^течение сукровичной жидкости из раневого канала. Во избежание ИнФицирования параректальной клетчатки и рецидива целесообраз-
но воспользоваться предложением А.Н. Рыжих: ввести в раневой канал тампон с мазью Вишневского.
При чрессфинктерных свищах оперативное вмешательство более сложно, особенно если свищ полный. Свищевой ход выделяют и иссекают, не затрагивая его часть, проходящую через волокна сфинктера. Внутрисфинктерную часть выскабливают острой ложкой. При свищевом ходе, расположенном на передней или задней стенке, сфинктер можно рассечь. Помимо радикальности операции рассечение сфинктера в этих местах создаёт иммобилизацию его в послеоперационном периоде, что очень важно для заживления раны слизистой оболочки. Рассечение сфинктера в других местах недопустимо ввиду возможности нарушения в дальнейшем его функции.
Лечение хронического парапроктита — сложная задача. Полное выздоровление происходит не всегда. Для уменьшения возможности рецидивов к выбору операции подходят дифференцированно.
ПОРОКИ РАЗВИТИЯ И ЗАБОЛЕВАНИЯ ОРГАНОВ МОЧЕПОЛОВОЙ СИСТЕМЫ
6.1. Семиотика пороков развития
и заболеваний органов мочеполовой системы
Актуальность изучения проблемы урологических заболеваний в детском возрасте обусловлена в первую очередь их высокой частотой, имеющей в последние годы тенденцию к увеличению, и теми тяжёлыми осложнениями (хроническая почечная недостаточность [ХПН], нефрогенная гипертензия), к которым они могут привести.
Пороки развития верхних и нижних мочевых путей клинически обычно проявляются общими симптомами хронической интоксикации, болью в животе, изменениями в анализах мочи, нарушениями мочеиспускания. Изменения в анализах мочи нередко выявляют случайно при профилактических обследованиях или после перенесённых заболеваний (респираторных вирусных инфекций, пневмонии, кишечных инфекций и др.). Нечёткая клиническая картина затрудняет диагностику урологических заболеваний, что приводит к про-грессированию процесса и развитию осложнений, угрожающих жизни больного.
6.1.1. Симптом боли
Боль при урологических заболеваниях — нередкий симптом, связанный чаще всего с нарушением оттока мочи. Препятствие току мочи из верхних мочевых путей ведёт к перерастяжению лоханки, чашечек и фиброзной капсулы почки, что сопровождается появлением болей в поясничной области или животе.
Ощущение боли может быть острым при внезапном блоке мочеточника (почечная колика). При этом в результате резкого повышения давления в лоханке возможен разрыв чашечек с проникновени-еМ мочи в паренхиму почки, откуда она оттекает по лимфатическим Или венозным сосудам (пиелолимфатический или пиеловенозный Рсфлюксы). Из повреждённых сосудов паренхимы кровь изливается в лоханку, что проявляется гематурией. Однако на высоте болевого
приступа гематурии может не быть, поскольку моча из блокированной почки не попадает в мочевой пузырь.
Выраженную боль в области почки отмечают и при воспалительном процессе, сопровождающемся спазмом сосудов почки, отёком интерстициальной ткани и напряжением фиброзной капсулы. Длительный, но неполный блок оттока мочи при обструктивных уропа-тиях проявляется тупой ноющей болью в поясничной области или области живота, периодически усиливающейся при обострении воспалительного процесса.
Блок'мочеточника вызывает боль, иррадиирующую в низ живота и паховую область. При обструкции дистального отдела мочеточника боль иррадиирует в половые органы и бедро.
Боль в низу живота, сопровождающаяся учащением и болезненностью мочеиспускания, свидетельствует о поражении мочевого пузыря или уретры, причём при воспалении уретры боль сильнее в начале мочеиспускания, а при цистите — во время его окончания.
Поскольку дети, особенно младшего возраста, плохо локализуют боль, то перед врачом нередко встаёт сложная задача по определению источника болевых ощущений, что требует проведения дифференциальной диагностики с заболеваниями органов брюшной полости, позвоночника и половых органов. При этом возрастает роль тщательного сбора анамнеза и различных методов исследования — пальпации, перкуссии мочевого пузыря, анализов мочи, регистрации ритма спонтанных мочеиспусканий, экскреторной урографии, цис-тографии, УЗИ, цистоскопии и др.
6.1.2. Изменения в анализах мочи
Несмотря на большое разнообразие пороков развития верхних и нижних мочевых путей у детей изменения в общих анализах мочи достаточно однотипны: лейкоцитурия, протеинурия, бактериурия.
Лейкоцитурия
Количество лейкоцитов в общем анализе мочи в норме в утренней порции не должно превышать у мальчиков 1—2, у девочек — 5 в поле зрения. В сомнительных случаях для выявления скрытой лей-коцитурии рекомендуют выполнение более точных проб — Нечипо-ренко (в норме в 1 мл мочи содержится не более 2000 лейкоцитов и не более 1000 эритроцитов), Аддиса-Каковского (в нормальной моче
обнаруживают до 1 млн эритроцитов и 2 млн лейкоцитов за сутки), Дмбюрже (в норме за 1 мин в моче выявляют у мальчиков 1500 лейкоцитов и 1000 эритроцитов, у девочек — до 2000 лейкоцитов и до 1000 эритроцитов). Следует помнить, что источником пиурии могут быть наружные половые органы, поэтому обязательны их осмотр и тщательный туалет перед сбором мочи для анализа.
Протеинурия
Протеинурия при урологических заболеваниях у детей редко достигает высоких цифр, носит обычно следовой характер и сопровождается лейкоцитурией.
Бактериурия
Бактериурия — наиболее патогномоничный симптом воспалительных заболеваний на фоне пороков развития мочевыделительных путей у детей. Бактериурию выявляют при сборе мочи на стерильность. В стационарах сбор мочи осуществляют с помощью уретрального катетера в стерильную пробирку после тщательного туалета наружных половых органов. В условиях поликлиники забор может быть осуществлён из средней порции мочи в стерильную посуду.
Оценку полученного результата в первую очередь проводят с учётом вида возбудителя. Если в посеве мочи на стерильность получен рост грамотрицательной флоры (Escherichia coli, Proteus mirabilis, Pseudomonas aeruginosa, Serratia marcescens, Klebsiella pneumoniae и Др.), это свидетельствует о наличии бактериурии (независимо от титра). В том случае, если в анализе мочи на стерильность получен рост грамположительной флоры (Staphylococcus epidermidis, Streptococcus pneumoniae и др.), результат оценивают в зависимости от титра: содержание в 1 мл 50-100 тыс. микробных тел считают допустимым; превышение этого уровня свидетельствует о бактериурии.
Гематурия
Гематурию не считают характерным признаком урологической патологии. Она возможна при мочекаменной болезни (особенно после Почечной колики), опухолях почек, а также при травматических побуждениях мочевых путей.
Сочетанные изменения
Изменения в анализах мочи в виде лейкоцитурии могут быть результатом токсико-аллергического поражения почек после перенесённых инфекционных заболеваний. Нормализация анализов мочи в этих случаях обычно происходит в течение 2—4 мес, не сопровождается бактериурией и общими клиническими проявлениями. Лей-коцитурию наблюдают также при инфекциях нижних мочевых путей (циститах, уретритах) и пиелонефрите.
Наличие стойкой лейкоцитурии без бактериурии, особенно в сочетании с расстройствами мочеиспускания, более характерно для инфекций нижних мочевых путей.
Наличие длительной лейкоцитурии, бактериурии и протеинурии на фоне симптомов хронической интоксикации более характерно для пиелонефрита — неспецифического воспалительного процесса, протекающего с преимущественным поражением интерстициальной ткани почки. В детском возрасте пиелонефрит, как правило, бывает вторичным и развивается на фоне разнообразных обструктивных уропатий. Поэтому больным необходимо обязательное урологическое обследование для выявления возможных пороков развития верхних и нижних мочевых путей (УЗИ, рентгенологические методы, цистоскопия, функциональные методы оценки уродинамики нижних мочевых путей, радионуклидные методы и др.).
6.1.3. Нарушения мочеиспускания
Разнообразные нарушения мочеиспускания — наиболее частое проявление урологической патологии. Под нарушениями мочеиспускания понимают симптомокомплекс, включающий изменение частоты мочеиспускания, недержание или задержку мочи, болезненные мочеиспускания, императивные позывы.
Изменение частоты мочеиспускания
Частота мочеиспускания зависит от возраста. У новорождённого рефлекс на мочеиспускание осуществляется по типу безусловного, частота мочеиспусканий достигает 20 раз в сутки. По мере увеличения объёма мочевого пузыря и стабилизации рефлекса мочеиспускания ребёнок начинает мочиться реже — до 5-6 раз в сутки. Следует отметить, что эффективный объём мочеиспускания при этом должен
соответствовать возрастной норме (2—3 года — 50—90 мл, 4—5 лет — 100-150 мл, 6-9 лет - 150-200 мл, 10-12 лет - 200-250 мл, 13-15 лет - 250-350 мл).
Изменение частоты мочеиспускания возможно в сторону как увеличения (поллакиурия), так и уменьшения. Изменения частоты мочеиспускания редко беспокоят родителей; обычно на этот симптом обращают внимание при сочетании его с императивными позывами, болевым симптомом или недержанием мочи. Тем не менее важно уметь выявить изменения частоты мочеиспускания, что позволяет в дальнейшем правильно определить план обследования больного. Наиболее объективный метод — регистрация ритма спонтанных мочеиспусканий в течение дня с указанием времени мочеиспускания и эффективного объёма. Проведение исследования в течение 3—4 дней позволяет врачу оценить частоту мочеиспускания и выявить возможные отклонения.
Недержание мочи
Недержание мочи (непроизвольная потеря мочи) — тяжёлая социальная и гигиеническая проблема для ребёнка, а также одна из наиболее частых жалоб в детском возрасте. Выделяют дневное и ночное недержание мочи, недержание мочи при сохранённом позыве на мочеиспускание, при императивном позыве и, наоборот, при ослабленном или даже полном отсутствии позыва. Тотальное недержание мочи с отсутствием позыва на мочеиспускание — симптом глубокого нарушения иннервации мочевого пузыря или анатомической недостаточности сфинктера.
Затруднённое мочеиспускание (задержка мочи)
Напряжение, беспокойство ребёнка во время мочеиспускания вялой струёй мочи (нередко сопровождающегося болевым симптомом или выделением мочи по каплям) — признак затруднённого мочеиспускания. Затруднённое мочеиспускание может проявиться с рождения ребёнка, что более характерно для разнообразных пороков раз-вития, а может нарастать постепенно или развиться внезапно и Привести к полной задержке мочи. Последние состояния более характерны для опухолевых процессов или мочекаменной болезни (об-турация шейки мочевого пузыря или уретры конкрементом).
Болезненное мочеиспускание
Боль в низу живота или в области промежности может возникать или усиливаться либо по мере заполнения мочевого пузыря, либо во время мочеиспускания. Наиболее частая причина болевого синдрома — воспалительные изменения нижних мочевых путей (циститы, уретриты) и наружных половых органов.
Императивные позывы
В тех случаях, когда позыв на мочеиспускание сопровождается ощущением, что мочеиспускание произойдёт немедленно, говорят об императивном позыве. Императивные позывы нередко сопровождаются неудержанием и недержанием мочи и бывают чаще всего признаком нейрогенной дисфункции и/или воспалительных изменений нижних мочевых путей. Императивные позывы в таких случаях нередко связаны с эпизодами резкого повышения внутрипузырного давления на фоне нарушения функции детрузора.
Таким образом, симптомокомплекс нарушения мочеиспускания весьма разнообразен, однако можно выделить следующие основные группы заболеваний и пороков развития, вызывающих описанные выше симптомы.
• Пороки развития наружных половых органов и нижних мочевых путей, сопровождающиеся:
♦ недержанием мочи при недостаточности сфинктера мочевого пузыря" (тотальная эписпадия, экстрофия мочевого пузыря);
♦ затруднением мочеиспускания на фоне препятствия оттоку мочи (различные виды инфравезикальной обструкции);
♦ тотальным недержанием мочи при сохранённом акте мочеиспускания (внесфинктерная эктопия устья мочеточника).
• Воспалительные изменения со стороны нижних мочевых путей (циститы, уретриты, воспалительные изменения наружных половых органов).
• Пороки развития пояснично-крестцового отдела позвоночника, сочетающиеся с поражением проводящих путей спинного мозга.
• Травматические повреждения спинного мозга и нижних мочевых путей.
Обследование больного с нарушениями мочеиспускания должно включать тщательное изучение анамнеза, осмотр, общий анализ мочи
(при сомнительных результатах — выполнение анализа мочи по Не-чипоренко, Аддису-Каковскому), регистрацию ритма спонтанных мочеиспусканий, функциональные методы исследования уродинами-ки, бактериологическое исследование мочи, УЗИ органов мочевой системы, цистоскопию с калибровкой уретры у девочек. Обязательна также рентгенография пояснично-крестцового отдела позвоночника.
6.1.4. Обследование ребёнка
Методы исследования, применяемые при диагностике урологических заболеваний у детей, на сегодняшний день позволяют достоверно судить как о структуре, так и о функции исследуемых органов. Однако при постановке диагноза возникает необходимость в комплексном обследовании ребёнка с применением взаимодополняющих методов.
УЗИ
Один из основных скрининг-методов первичной диагностики — ультразвуковой. Быстрый технический прогресс привёл к расширению диагностических возможностей эхографии, позволяющей получить достаточно полное представление о морфофункциональном состоянии исследуемого органа. Неинвазивность и доступность метода делают его незаменимым в детской практике.
| Рис. 6-1. Ультразвуковая ска-Нограмма почки ребёнка (в Норме). |
УЗИ (рис. 6-1) позволяет визуализировать почки, определить их контуры, размеры, оценить состояние паренхимы и коллекторной си-
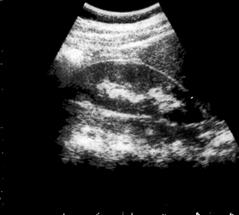
| Рис. 6-2. Расширение коллекторной системы почки, истончение паренхимы при нарушении оттока из верхних мочевых путей. Ультразвуковая сканограмма больного с гидронефрозом. |
стемы, их соотношение, что особенно важно при диагностике пороков развития, сопровождающихся нарушением оттока мочи (рис. 6-2). С помощью этого метода выявляют патологические образования в
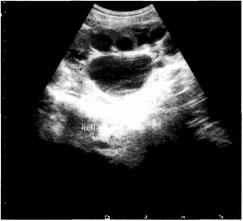
проекции почек (опухоли, кисты, рис. 6-3) или паранефральном пространстве (посттравматические гематомы, рис. 6-4), определяют конкременты в коллекторной системе. С помощью УЗИ можно провести исследование мочеточников (рис. 6-5).
| Рис. 6-3. Гиперэхогенное образование в области нижнего полюса почки, гипоэхоген-ное в центре. Опухоль почки. Ультразвуковая сканограмма. |
Сканирование мочевого пузыря позволяет оценить его форму, объём, выявить наличие остаточной мочи и патологических обра-
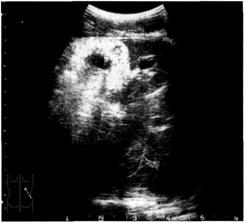


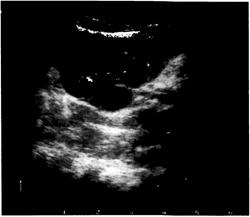
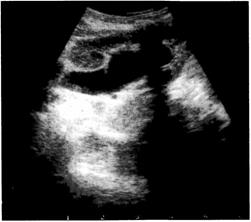
зований (рис. 6-6), в ряде случаев — заподозрить наличие пузырно-Мочеточникового рефлюкса.
Ультразвуковой метод в сочетании с допплерографией сосудов позволяет оценить состояние почечного кровотока и с высокой достоверностью судить о степени сохранности функций почек.
Рентгенологические методы
Рентгенологические методы в урологии по-прежнему остаются диагностически значимыми; наиболее распространены экскреторная Урография и цистография.

Рис. 6-6. Дополнительное мяг-котканное образование в просвете мочевого пузыря. Опухоль мочевого пузыря. Ультразвуковая сканограмма.
Экскреторная урография
Экскреторная урография — выполнение серии рентгенограмм после внутривенного введения водорастворимых йодсодержащих препаратов (натрия амидотризоат, йогексол и др.), экскретируемых почками. Выполнению урограмм предшествует обзорный снимок органов брюшной полости, захватывающий область от VI грудного позвонка до седалищных бугров. Обзорный снимок позволяет выявить тени, подозрительные на конкременты, в проекции почек, мочеточников, мочевого пузыря и уретры (рис. 6-7). Кроме этого, проводят оценку состояния костной системы, в первую очередь пояснично-крестцо-вого отдела, так как его аномалиями {spina bifida, агенезия крестца и копчика, сакрализация, диастематомиелия и др.) часто сопровождаются пороки развития мочевыделительной системы (рис. 6-8).
Экскреторную урографию (рис. 6-9) можно выполнить по стандартной (из расчёта 25 мл контрастного вещества на 1 м2 поверхности тела) или инфузионной методике. Выбор методики зависит от степени сохранности функций почек, оценить которую позволяют анализ мочи по Зимницкому, биохимические анализы крови (мочевина, остаточный азот, креатинин) и мочи для определения клиренса по эндогенному креатинину. В случаях нарушения экскреторной функции почек, а также у грудных детей получить необходимую информацию помогает инфузионная урография, заключающаяся во внутривенном капельном введении (в течение 10—15 мин) двойной дозы контрастного вещества, разведённого в равном количестве 5% раствора глюкозы.
 |  |
При стандартной методике после введения контрастного вещества рентгеновские снимки выполняют с интервалами 5, 10 и 15 мин: первые снимки в положении больного лёжа на спине, последний — в положении стоя, что позволяет выявить патологическую подвижность почек (смещаемость на расстояние более высоты тела одного поясничного позвонка). При отсутствии контрастирования коллекторной системы почек на 15-й минуте выполняют отсроченные снимки через 30 мин, 1, 2, 4 и 6 ч. При инфузионной урографии обычно выполняют отсроченные снимки. Экскреторная урография позволяет, с Одной стороны, по времени начала контрастирования и его интенсивности оценить функцию почек, а с другой — определить структуру коллекторной системы почек, мочеточников и мочевого пузыря.
Обструктивные уропатии, вызванные анатомическими или функциональными препятствиями на различных уровнях, диагностирует по расширению выше их расположения: расширение коллекторной системы почки — при нарушении оттока в пиелоуретеральном
сегменте (рис. 6-10), расширение мочеточника — при локализации препятствия в области уретеровезикального соустья (рис. 6-11). Следует отметить, что монетообразная деформация чашечек почек или сглаженность форникального аппарата при обычных размерах лоханки обычно бывает не результатом нарушения оттока, а следствием склеротических изменений в паренхиме на фоне пиелонефрита.
Цистоуретрография
Цистоуретрография — рентгеноконтрастное исследование мочевого пузыря и уретры. В качестве контрастного вещества используют водорастворимые йодсодержащие препараты 10% концентрации. Перед исследованием ребёнка просят помочиться, затем в мочевой пузырь вводят уретральный катетер, измеряя количество остаточной мочи. Мочевой пузырь заполняют тёплым раствором контрастного вещества до императивного позыва на мочеиспускание. Выполняют рентгеновский снимок в прямой проекции с обязательным захватом поясничной области (проекция почек). При исследовании можно оценить форму мочевого пузыря, его контуры (рис. 6-12), наличие
 |  |
 |  |
дивертикулов и дефектов наполнения, а главное — выявить возможный заброс контрастного вещества в мочеточники и коллекторные системы почек — пузырно-мочеточниковый (пузырно-лоханочный) рефлюкс, который при этом исследовании бывает пассивным (рис. 6-13).
Большое диагностическое значение имеет рентгенография, выполняемая во время мочеиспускания, — микционная цистоуретрография, позволяющая выявить активный пузырно-мочеточниковый рефлюкс и оценить состояние уретры на всём протяжении (рис. 6-14). Поэтому мальчикам рентгеновский снимок выполняют в латеропозиции (поворот в 3/4). Микционная цистография — один из методов диагностики инфравезикальной обструкции, т.е. препятствия оттоку мочи из мочевого пузыря и уретры.
В связи с большой частотой пузырно-мочеточникового рефлюкса в детском возрасте диагностическая ценность цистографии неоспорима. Следует отметить, что цистография и экскреторная урогра-фия — взаимодополняющие методы, применение которых позволяет получить достаточно полную информацию о состоянии верхних и нижних мочевых путей.
 |  |
Цистоуретроскопия
Цистоуретроскопия — один из важных диагностических методов, применяемых в урологии. Цистоскопия позволяет достоверно диагностировать нередкие в детском возрасте циститы, выявлять конкременты, новообразования в полости мочевого пузыря, оценивать состояние устьев мочеточников и их расположение, уточнять причину инфравезикальной обструкции у мальчиков (клапаны задней уретры, стриктуры и др.). В последних моделях цистоскопов есть специальные устройства, дающие возможность провести катетеризацию устьев мочеточников, выполнить биопсию новообразований, удалить трансуретрально мелкие конкременты. У девочек цистоскопию обязательно заканчивают калибровкой уретры для выявления стеноза.
радионуклидное исследование
Все описанные выше исследования несут в основном информацию о структурных изменениях исследуемых органов и позволяют оценить их функцию лишь косвенно. Один из методов, позволяющих получить количественную информацию о функциях органа, радионуклидное исследование. В детской практике используют ра-дионуклидную ренографию, непрямую ренангиографию и динамическую нефросцинтиграфию. Наиболее полную информацию даёт радионуклидная ренангиография. Метод основан на исследовании процесса прохождения РФП через сосудистую систему почек. В качестве диагностического средства используют альбумин-"Тс или ,3JI-гиппуран. Результат непрерывной регистрации радиоактивности над почками — кривая, отражающая процесс последовательного заполнения препаратом артериального, капиллярного и венозного русла почек. Нарушения кровотока в почках возникают при самой разнообразной урологической патологии. С помощью математической модели по степени снижения кровотока можно оценить и количественно охарактеризовать степень нарушения функций почек. Получаемые данные не только помогают в диагностике, но и позволяют объективно определить показания к оперативному вмешательству и спрогнозировать результаты лечения.
Методы оценки уродинамики
Существует большое количество способов объективной оценки Уродинамики, однако наибольшее распространение получили системы, позволяющие провести комплексное исследование как в фазу накопления мочи, так и в фазу её эвакуации.
Урофлоуметрия
Изучение эвакуаторной функции начинают с урофлоуметрии — Динамической регистрации объёмной скорости потока мочи во время акта мочеиспускания (рис. 6-15). Этот метод позволяет оценить соотношение между проходимостью уретры и сократительной способностью детрузора. В норме средняя объёмная скорость потока мочи составляет от 11 — 14 мл/сек (при объёме мочевого пузыря до 200 мл) до 16-25 мл/сек (при объёме мочевого пузыря более 200 мл). Снижение объёмной скорости мочеиспускания (рис. 6-16) позволяет

заподозрить препятствие оттоку мочи или снижение сократительной силы детрузора. Урофлоуметрия, будучи неинвазивным методом, может быть применена для обследования детей с 2-летнего возраста и служит хорошим скрининг-тестом при оценке фазы эвакуации мочи.
Цистометрия
Для объективной оценки фазы наполнения мочевого пузыря используют цистометрию — регистрацию давления в мочевом пузыре при его заполнении (рис. 6-17). Цистометрия может быть прямой
 |
(регистрационный катетер вводят в мочевой пузырь путём его надлобковой пункции) и непрямой (при трансуретральном введении катетера). В норме по мере заполнения мочевого пузыря вследствие эластичности детрузора давление в нём сохраняется относительно постоянным и не превышает 5—10 см вод.ст. При цистометрии регистрируют также объём, при котором возникает первый позыв на мочеиспускание, и максимальный объём мочевого пузыря, оценивают стабильность детрузора и его способность адаптироваться к новым условиям по мере накопления мочи. Сдвиг порога чувствительности влево (в сторону уменьшения объёма мочевого пузыря) свидетельствует о повышенной рефлекторной возбудимости детрузора (гиперрефлексии), а сдвиг этих показателей вправо — о её снижении (гипорефлексии; рис. 6-18). Эпизоды резких повышений внутрипузырного давления в фазу наполнения говорят о нарушении адаптационных свойств детрузора (незаторможенный мочевой пузырь; рис. 6-19).
Комплексное исследование акта мочеиспускания, особенно у больных с недержанием мочи, предполагает оценку соотношения Работы детрузора и сфинктера (в норме они реципрокные) и наряду с УРофлоуметрией и цистометрией включает электромиографию анального сфинктера, ректоманометрию, профилометрию уретры — определение распределения давления по всей длине уретры.

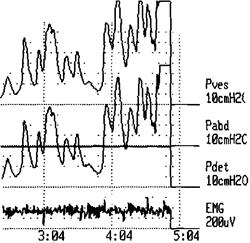
Рис. 6-19. Снижение порога чувствительности детрузора с эпизодами резкого повышения внутрипузырного давления — гиперрефлекторный незаторможенный мочевой пузырь. Ретроградная цистометрия.
Ангиографическое исследование
Ангиографическое исследование почек применяют в случае диагностических трудностей при отсутствии функций почки, подозрении на её удвоение, опухолях почек, а также для выявления дисплас-тических и склеротических процессов в паренхиме. Информация,
получаемая с помощью этого метода, велика, и именно она в сомнительных случаях позволяет правильно поставить диагноз.
6.2. Эмбриогенез органов мочеполовой системы
Пороки развития органов мочеполовой системы по частоте прочно занимают ведущее место среди всех эмбрио- и фетопатий, составляя среди них более 40%. Многие из них представляют непосредственную угрозу для жизни больного в связи с нарушением оттока мочи, развитием пиелонефрита и почечной недостаточности (обструктив-ные уропатии). Другие в дальнейшем приводят к бесплодию (аномалии и пороки развития половых органов). Для понимания причин возникновения некоторых пороков целесообразно кратко изложить эмбриогенез органов мочевой системы.
У эмбриона и плода последовательно формируются три почки: пронефрос, мезонефрос и метанефрос. Первая из них рудиментарна и не функционирует, вторая действует на ранних стадиях развития плода, метанефрос формирует постоянную почку.
Пронефрос. В конце 3-й или начале 4-й недели развития в шейной области формируются сегментированные клеточные скопления, имеющие форму стебелька с внутренней полостью, — нефротомы, растущие в латеральном направлении. Нефротомы дают начало нефри-ческим канальцам, медиальные концы которых открываются в полость тела, а латеральные растут в каудальном направлении. Нефрические канальцы соседних сегментов объединяются и образуют парные продольные протоки, растущие по направлению к клоаке (первичный почечный проток). От дорсальной аорты отделяются небольшие ветви, одна из которых внедряется в стенку нефрического канальца, а другая — в стенку целомической полости, формируя соответственно внутренний и наружный клубочки.
Мезонефрос появляется на 3-й неделе эмбриогенеза, ещё до того времени, как редуцируется пронефрос. Он располагается каудальнее пРонефроса и состоит из сегментарных канальцев, соединяющихся тем же экскреторным каналом — вольфовым протоком. Кроме воль-Фова (мезонефрического) развивается второй парный проток — мюл-ЛеРов (парамезонефрический). В дальнейшем у мужских особей мюл-леровы ходы редуцируются, а у женских из них образуются матка, Маточные трубы и влагалище. Вольфовы протоки редуцируются у венских особей, а у мужских дают начало выводным протокам яичек.
Метанефрос развивается из метанефрогенной бластемы (источника канальцев нефрона) и метанефрического дивертикула (источника собирательных трубочек и более крупных мочевыводящих путей). Метанефрос появляется в течение 5-й недели развития. Производное метанефрического дивертикула — собирательная трубочка, на дисталь-ном конце покрытая «шапочкой» метанефрогенной бластемы. Под индуктивным влиянием трубочек из этой ткани формируются небольшие почечные пузырьки, дающие начало канальцам. Канальцы, объединяясь с капиллярным клубочком, формируют нефроны. Проксимальный конец нефрона образует капсулу, в которую глубоко внедряется клубочек. Дистальный конец соединяется с одной из собирательных трубочек. Далее каналец удлиняется, в результате чего образуются проксимальный извитой каналец, петля Хенле и дистальный извитой каналец.
Сначала почка располагается в области таза. В дальнейшем (7-8-я неделя развития) она перемещается краниальнее, как бы поднимается из таза кверху (рис. 6—20). Подъём почки связан с уменьшением кривизны тела при развитии плода и его ростом в поясничной и крестцовой областях.

У новорождённого почка имеет выраженный дольчатый вид. Доль-чатость в дальнейшем исчезает в результате роста, но не формирования de novo нефронов (нефроногенез завершается к 36-й неделе развития; к этому сроку в каждой почке существует около 1 млн нефронов).
^1очеточниковый зачаток образуется на 5—6-й неделе эмбриогенеза, отходя вверх от каудального отдела вольфова канала. Последний трансформируется в пузырно-мочеточниковый сегмент, образуя также заднюю уретру, семявыносящие протоки и семенные пузырьки. Нарушение взаимоотношения и дифференциации мочеточнико-вого зачатка и вольфова протока приводит к эктопии устьев мочеточников.
6.3. Аномалии почек и мочеточников
Различают аномалии количества, положения, взаимоотношения, величины и структуры почек.
• Аномалии количества включают агенезию почек и различные варианты удвоения почек и мочеточников.
• Аномалии положения представлены различными видами дистопии почек.
• Аномалии взаимоотношения представляют собой сращение почек. Различают симметричные и асимметричные формы сращения. К первым относят подково- и галетообразную, ко вторым — S-, L- и I-образную почки.
• Аномалии величины и структуры включают аплазию, гипоплазию, удвоение почки и кистозные аномалии.
6.3.1. Агенезия почки
Отсутствие закладки почки встречают с частотой 1 на 1000 новорождённых. Двусторонняя почечная агенезия возникает в 4 раза реже односторонней и преимущественно у мальчиков (в соотношении 3:1). Дети с агенезией обеих почек (аренией) нежизнеспособны и обычно Рождаются мёртвыми. Однако описаны казуистические наблюдения Довольно длительного выживания. Это можно объяснить замечательной особенностью детского организма, когда другие органы выполняют функцию поражённого или полностью вышедшего из строя °Ргана. При этом функцию выделения осуществляют печень, кишечник, кожа и лёгкие.
Агенезия почки обычно сочетается с отсутствием мочевого пузы-Ря> дисплазией половых органов, нередко — с лёгочной гипоплази-еН, менингоцеле и другими врождёнными пороками.
Клиническая картина и диагностика
Односторонняя агенезия почки связана с отсутствием образования нефробластемы с одной стороны. При этом, как правило, отсутствует соответствующий мочеточник, отмечают недоразвитие половины мочевого пузыря и нередко полового аппарата. Единственная почка обычно гипертрофирована и полностью обеспечивает выделительную функцию. В таких случаях аномалия протекает бессимптомно.
При экскреторной урографии на стороне агенезии контраст не появляется. Цистоскопия выявляет отсутствие соответствующего устья мочеточника и гемиатрофию мочепузырного треугольника. Ангиография указывает на отсутствие почечной артерии (рис. 6-21).
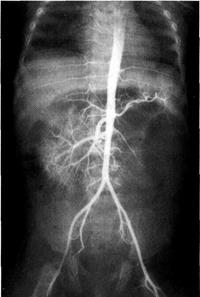
Рис. 6-21. Агенезия левой почки. Левая почечная артерия не выявляется. Брюшная аортограмма.
6.3.2. Удвоение почек и мочеточников
Удвоение — самая частая аномалия почки, встречающаяся у 1 и3 150 новорождённых, причём у девочек в 2 раза чаще, чем у мальчиков. Она может быть одно- и двусторонней. Возникновение анома
дци связано с расщеплением мочеточникового зачатка в самом нача-де или на пути перед врастанием его в нефрогенную бластему.
Верхний сегмент почки составляет около трети всей почечной паренхимы, дренируется верхней группой чашечек, впадающих в отдельную лоханку. В лоханку нижнего сегмента впадают средняя и нижняя группы чашечек. Примерно в половине случаев каждый сегмент удвоенной почки имеет изолированное кровоснабжение из аорты.

Мочеточники, отходящие от лоханок удвоенной почки, проходят рядом, зачастую в одном фасциальном влагалище, и впадают в мочевой пузырь либо раздельно (рис. 6-22), либо сливаясь в один ствол на том или ином уровне. При слиянии мочеточников речь идёт о неполном удвоении коллекторных систем почки и мочеточников (рис. 6-23). Это состояние чревато возникновением уретеро-уретерального реф
люкса, связанного с несинхронным сокращением и расслаблением ветвей мочеточника. Уретеро-уретеральный рефлюкс — функциональное препятствие, способствующее застою мочи и развитию пиелонефрита. При полном удвоении коллекторной системы почки и мочеточников каждый из мочеточников открывается в мочевой пузырь отдельным устьем. При этом мочеточник, дренирующий нижний сегмент, открывается в мочевой пузырь проксимальнее обычного места впадения (угла мочепузырного треугольника), а мочеточник, дренирующий верхний сегмент, — дистальнее (закон Вейгерта—Мей-ера). При этом у девочек (рис. 6-24, а) он может оказаться эктопиро-ванным в производные урогенитального синуса (шейку мочевого пузыря, уретру, преддверие влагалища) и мюллеровых протоков (влагалище, матку), а у мальчиков (рис. 6-24, б) — в производные воль-фовых протоков (заднюю уретру, семенные пузырьки, семявынося-щие протоки, придаток яичка).
По статистическим данным, эктопия устья при удвоении мочеточника бывает в 10% случаев, причём у девочек в 4 раза чаще, чем У мальчиков.

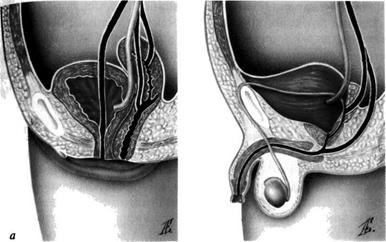
Рис. 6-24. Варианты эктопии мочеточника (схема): а — у девочек (1 — в уретру, 2 — во влагалище, 3 — в матку); б — у мальчиков (1 — в семявыносящий проток, 2 — в семенные пузырьки).
Клиническая картина и диагностика
Эта форма заболевания у детей чаще всего проявляется инфекцией мочевых путей, что служит показанием к комплексному исследованию, хотя человек с удвоенной почкой может прожить долгую жизнь без каких-либо жалоб и клинических проявлений, и лишь при случайном УЗИ выявляют аномалию. Удвоение мочеточников в части случаев становится причиной пузырно-мочеточникового рефлюкса ввиду неполноценности замыкательного механизма устьев. Чаще рефлюкс происходит в нижний сегмент удвоенной почки. Устье мочеточника верхнего сегмента иногда оказывается суженным, что при-водит к образованию кистозной полости, вдающейся в просвет кочевого пузыря (уретероцеле), и расширению мочеточника (мега-УРетер; рис. 6-25).
Диагноз ставят на основании результатов УЗИ и экскреторной УРографии.
На экскреторных урограммах, если функция обоих сегментов Ночки сохранена, коллекторные системы чётко дифференцируют-Ся- При поражении паренхимы одного из сегментов (чаще верхнего) ^Двоенной почки он может быть не виден. Однако опосредованно
можно судить о существовании поражённого сегмента на основании смещения функционирующего сегмента и уменьшения количества чашечек.
Цистоскопия позволяет отдифференцировать полное и неполное удвоение мочеточников, оценить состояние их устьев. Наличие большого уретероцеле нередко затрудняет цистоскопию и не позволяет идентифицировать устья мочеточников.
При шеечной и уретральной эктопиях мочеточника основная жалоба — постоянное недержание мочи наряду с сохранёнными позывами к мочеиспусканию и нормальными микциями.
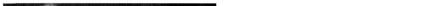
Диагностике помогают данные экскреторной урографии с отсроченными снимками (удвоение лоханки), цистоуретрографии (возможен рефлюкс в эктопированный мочеточник), цистоуретроскопии. Некоторую помощь может оказать проба с введением в мочевой пузырь по катетеру с баллоном метилтиониния хлорида. Подтекание неокрашенной мочи мимо катетера свидетельствует о наличии уретральной эктопии мочеточника.
Лечение
Оперативное лечение при удвоении почек и мочеточников показано в следующих случаях:
• полное отсутствие функций одного или обоих сегментов почки — проводят геминефруретерэктомию или нефрэктомию;
• рефлюкс в один или оба мочеточника — выполняют антиреф-люксную операцию;
• уретероцеле — показано его иссечение с неоимплантацией мочеточников в мочевой пузырь;
• внесфинктерная эктопия мочеточника — последний анастомо-зируют с мочеточником, впадающим в мочевой пузырь, и ребёнок избавляется от недержания мочи.
6.3.3. Дистопия почек
Под дистопией почек понимают необычное их расположение. Частота аномалии составляет в среднем 1 на 800 новорождённых. Дистопию почки чаще наблюдают у лиц мужского пола.
Дистопированная почка повёрнута кнаружи. Чем ниже дистопия, тем вентральнее расположена почечная лоханка. Дистопированная почка нередко имеет рассыпной тип кровоснабжения, сосуды её короткие и ограничивают смещаемость почки. Функциональное состояние дистопированной почки обычно снижено. Почка, как правило, деформирована и имеет дольчатое строение.
| Классификация |
Различают высокую, низкую и перекрёстную дистопии.
Высокая дистопия
К высокой дистопии относят внутригрудную почку. Это очень редкая аномалия. При внутригрудной дистопии почка обычно входит в состав диафрагмальной грыжи. Мочеточник удлинён, впадает в мочевой пузырь.
Низкая дистопия
Разновидности низкой дистопии включают поясничную, подвздошную и тазовую.
• При поясничной дистопии несколько повёрнутая кпереди лоханка находится на уровне IV поясничного позвонка. Почечная артерия отходит выше бифуркации аорты. Смещаемость почки ограничена.
• Подвздошная дистопия (рис. 6-26) характеризуется более выраженной ротацией лоханки кпереди и расположением её на уровне L -S,. По сравнению с пояснично-дистопированной почкой она смещена медиально. Почечные артерии, как правило, множественные, отходят от общей подвздошной артерии или аорты в месте бифуркации. Подвижности почки при изменении положения тела практически нет.
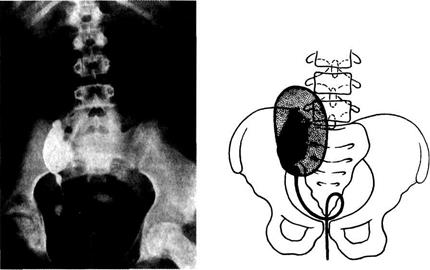
Рис. 6-26. Подвздошная дистопия правой почки. Ретроградная пиелограм-ма и схема.
• Тазовая почка располагается по срединной линии под бифуркацией аорты, позади и несколько выше мочевого пузыря (рис. 6-27). Она может иметь самую причудливую форму. Как правило, она ги-поплазирована в той или иной степени. Сосуды почки обычно рассыпного типа, являются ветвями общей подвздошной или различных тазовых артерий. Возможно сочетание тазовой дистопии с поясничной или подвздошной дистопией контралатеральной почки.
 |
Перекрёстная дистопия
Перекрёстная дистопия (рис. 6-28) характеризуется смещением почки контралатерально. При этом, как правило, обе почки срастаются. Мочеточник, дренирующий дистопированную почку, впадает в мочевой пузырь в обычном месте. Частота перекрёстной дистопии почки составляет от 1 на 10000 до 1 на 12000 новорождённых.
Описана двусторонняя перекрёстная дистопия, её встречают исключительно редко.
Клиническая картина и диагностика
При дистопии почки клиническая картина обусловлена аномальным расположением органа. Ведущий симптом — боль, возникающая при перемене положения тела, физическом напряжении, метеоризме. При перекрёстной дистопии боль обычно локализуется в Подвздошной области и иррадиирует в паховую область противоположной стороны. Поскольку поражение дистопированной почки патологическим процессом (гидронефротическая трансформация, каль-^лёз, пиелонефрит) происходит значительно чаще по сравнению с Нормальной почкой, нередко присоединяются симптомы указанных 3аболеваний. Внутригрудная дистопия клиническими проявлениями
и данными обзорной рентгенографии может симулировать опухоль средостения.
При поясничной и подвздошной дистопиях почка пальпируется в виде немного болезненного малоподвижного образования.
Дистопию выявляют обычно при экскреторной урографии, а в случае резкого снижения функций почки — при ретроградной пиелографии. Отмечают характерные признаки дистопии: ротацию и необычную локализацию почки с ограниченной подвижностью.
Нередко возникают трудности в дифференциальной диагностике поясничной, подвздошной дистопии и нефроптоза, особенно в случаях так называемого фиксированного нефроптоза, который, как и дистопированная почка, характеризуется низкой локализацией и малой смещаемостью почки. Однако на урограммах при фиксированном нефроптозе можно отметить медиальное расположение лоханки и извитой длинный мочеточник. Иногда отличить это состояние помогает лишь почечная ангиография, выявляющая короткую сосудистую ножку при дистопии и удлинённую при нефроптозе.
Рис. 6-28. Перекрёстная дистопия левой почки. Экскреторная урограмма.
Лечение
Отношение к дистопии почки максимально консервативное.
Операцию обычно выполняют при дистопии, осложнённой гидронефрозом или калькулёзом. В случаях гибели дистопированной почки выполняют нефрэктомию. Оперативное перемещение почки крайне сложно из-за рассыпного типа кровоснабжения и малого калибра сосудов.
6.3.4. Подковообразная почка
Сращение почек составляет около 13% всех почечных аномалий. Различают симметричные и асимметричные формы сращения. К первым относят подково- и галетообразную, ко вторым — S-, L- и 1-об-разную почки.
При подковообразной аномалии развития почки срастаются одноимёнными концами, почечная паренхима имеет вид подковы. Подковообразная почка расположена ниже, чем обычно, лоханки сросшихся почек направлены кпереди или латерально. Кровоснабжение, как правило, осуществляется множественными артериями, отходящими от брюшной аорты или её ветвей.
В 98% случаев почки срастаются нижними концами. На месте соединения почек существует перешеек, представленный соединительной тканью или полноценной почечной паренхимой, нередко имеющей обособленное кровоснабжение. Перешеек находится впереди брюшной аорты и нижней полой вены, но может располагаться между ними или позади них.
Аномалию встречают у новорождённых с частотой от 1 на 400 до 1 на 500, причём у мальчиков в 2,5 раза чаще, чем у девочек.
Подковообразная почка нередко сочетается с другими аномалиями и пороками развития. Дистопированное расположение, слабая Подвижность, аномальное отхождение мочеточников и другие факторы способствуют тому, что подковообразная почка легко подвергается травматическим воздействиям.
Клиническая картина и диагностика
Чаще всего этот порок развития проявляется болями в животе, усиливающимися при разгибании туловища, что связано со сдавлением
сосудов и аортального сплетения перешейком почки. Нередко при нарушении пассажа мочи выявляют мочевую инфекцию.
Подковообразную почку можно определить при глубокой пальпации живота в виде плотного малоподвижного образования.
Наиболее достоверный метод диагностики — УЗИ с допплерогра-фией, позволяющее выявить наличие перешейка.
Рентгенологически при хорошей подготовке кишечника почка имеет вид подковы, обращенной выпуклостью вниз.
На экскреторных урограммах подковообразная почка характеризуется ротацией чашечно-лоханочной системы и изменением угла, составленного продольными осями сросшихся почек. Если в норме этот угол открыт книзу, то при подковообразной почке — кверху (рис. 6-29). Тени мочеточников обрисовывают «вазу для цветов»: отойдя от лоханок, мочеточники расходятся в стороны, затем по пути в мочевой пузырь постепенно сближаются (рис. 6-30). Наиболее чётко контуры почки выявляют при ангиографии в фазу нефрограммы.
Лечение

Операции на подковообразной почке обычно выполняют лишь при наличии осложнений (гидронефроз, камни, опухоль и др.). С целью выявления характера кровоснабжения перед операцией целесообразно выполнить почечную ангиографию.

6.3.5. Галетообразная почка
Галетообразная почка — плоское овальное образование, расположенное на уровне мыса крестца или ниже.
Эта аномалия формируется в результате сращения двух почек обоими концами ещё до начала их ротации. Кровоснабжение галетооб-разной почки осуществляют множественные сосуды, отходящие от бифуркации аорты и беспорядочно пронизывающие почечную паренхиму. Лоханки располагаются кпереди, мочеточники укорочены. Аномалию встречают с частотой 1 на 26000 новорождённых.
Диагностика
Диагностика основана на данных пальпации брюшной стенки и Ректального пальцевого исследования, а также на результатах экск-Реторной урографии и почечной ангиографии.
6.3.6. Асимметричные формы сращения
Асимметричные формы сращения составляют 4% всех почечных аномалий. Они характеризуются соединением почек противоположными концами. В случае S-образной почки продольные оси сросшихся почек параллельны, а оси почек, образующих L-образную почку, перпендикулярны друг к другу (рис. 6-31). Лоханки S-образной почки обращены в противоположные стороны (рис. 6-32), а 1-образной — в одну сторону, медиально (рис. 6-33).
Рис. 6-31. L-образная почка (схема). Рис. 6-32. S-образная почка (схема).
Сращённые эктопические почки могут сдавливать соседние органы и крупные сосуды, вызывая перемежающуюся ишемию и боль.
Диагностика и лечение
Аномалии выявляют при экскреторной урографии и УЗИ. В случае необходимости операции (удаление камней, пластика мочевы* путей по поводу уростаза) показано проведение почечной ангиографии. Оперативные вмешательства на сращённых почках технически трудны из-за сложности кровоснабжения.
 6.3.7. Аплазия почки
6.3.7. Аплазия почки
Под аплазией почки следует понимать тяжёлую степень недоразвития её паренхимы, нередко сочетающуюся с отсутствием мочеточника. Порок формируется в раннем эмбриональном периоде. Различают две формы аплазии почек — большую и малую.
• При первой форме почка представлена комочком фибролипоматозной ткани и небольшими кистами. Нефроны не определяются, отсутствует изолатеральный мочеточник.
• Вторая форма аплазии характеризуется наличием фиброкистозной массы с небольшим количеством функционирующих нефронов. Мочеточник истончён, имеет устье, но нередко не доходит до почечной паренхимы, заканчиваясь слепо.
Аплазированная почка не имеет лоханки и сформированной почечной ножки. Частота аномалии колеблется от 1 на 700 до 1 на 500 новорождённых. У мальчиков её встречают чаще, чем у девочек.
Клиническая картина и диагностика
Обычно аплазированная почка клинически ничем не проявляется; её диагностируют при заболеваниях контралатеральной почки. Некоторые больные предъявляют жалобы на боли в боку или животе.
Аплазию почки выявляют на основании рентгенологических и инструментальных методов исследования. На обзорной рентгенограмме в редких случаях на месте аплазированной почки обнаруживают кисты с обызвествлёнными стенками.
При аортографии не выявляют идущие к аплазированной почке аРтерии.
Дифференциальная диагностика
Аплазию следует дифференцировать от нефункционирующей Почки, агенезии и гипоплазии почки. Отличить почку, утратившую функцию в результате пиелонефрита, калькулёза, туберкулёза
или другого процесса, позволяют ретроградная пиелография и аор-тография.
Агенезия характеризуется отсутствием закладки почечной паренхимы. При этом, как правило, не развивается ипсилатеральный (с той же стороны) мочеполовой аппарат: мочеточник отсутствует либо представлен фиброзным тяжом или заканчивается слепо; отмечают гемиатрофию мочепузырного треугольника. Дифференциальной диагностике помогает цистоскопия, выявляющая при аплазии почки в половине случаев устье соответствующего мочеточника.
Гипоплазированную почку отличают от аплазии наличие функционирующей (хотя и в уменьшенном объёме) паренхимы, мочеточника, проходимого на всём протяжении, и визуализация сосудистой ножки при аортографии.
Лечение
Необходимость лечебных мероприятий при аплазии почки возникает в трёх случаях:
• резко выраженная боль в области почки;
• развитие нефрогенной гипертензии;
• рефлюкс в гипоплазированный мочеточник.
Лечение заключается в выполнении уретеронефрэктомии (удалении почки и мочеточника).
6.3.8. Гипоплазия почек
Гипоплазия почек — врождённое уменьшение почки, в основном связанное с ранней дегенерацией метанефрического дивертикула или отсутствием индуцирующего влияния со стороны дивертикула на ме-танефрогенную бластему. Аномалию встречают примерно с такой же частотой, что и аплазию почки.
Гипоплазированная почка макроскопически представляет нормально сформированный орган в миниатюре. На разрезе её хорошо определяются корковый и мозговой слои. Однако гистологически выявляют изменения, позволяющие выделить три формы гипоплазии: простую гипоплазию, гипоплазию с олигонефронией и гипоплазию с дисплазией.
• Простая форма гипоплазии характеризуется лишь уменьшением количества чашечек и нефронов.
• При гипоплазии с олигонефронией уменьшение количества клубочков сочетается с увеличением общего объёма интерстициальной ткани и расширением канальцев.
• Гипоплазия с дисплазией (гипопластическая дисплазия) характеризуется наличием групп примитивных (эмбриональных) клубочков, окружённых незрелой мезенхимальной тканью. Выявляют клубоч-ковые или канальцевые кисты, группы незрелых канальцев и арте-риол с утолщённой стенкой и хаотичным ветвлением; иногда встречают участки хрящевой ткани. Эта форма гипоплазии, в отличие от двух вышеперечисленных, нередко сопровождается аномалиями мо-чевыводящих путей.
Клиническая картина
Односторонняя гипоплазия может ничем не проявляться всю жизнь, однако гипоплазированная почка нередко поражается пиелонефритом и зачастую служит источником развития нефрогенной гипертензии. Важно отметить, что именно гипоплазированная почка может на ранних этапах жизни ребёнка послужить причиной артериальной гипертензии. Подобные ренин-зависимые формы гипертензии часто имеют злокачественный характер, и единственный метод лечения в таких случаях — нефрэктомия (при одностороннем поражении).
Двусторонняя гипоплазия почек проявляется рано — в первые годы и даже недели жизни ребёнка. Дети отстают в росте и развитии. Нередко наблюдают бледность, рвоту, диарею, повышение температуры тела, признаки рахита. Характерно выраженное снижение концентрационной способности почек. Однако данные биохимических исследований крови ещё длительное время остаются нормальными. Артериальное давление также обычно нормальное и повышается лишь при развитии ХПН. Заболевание нередко осложняется тяжело протекающим пиелонефритом. Большинство детей с выраженной двусторонней гипоплазией почек погибают от ХПН в первые годы жизни.
Диагностика
Одностороннюю гипоплазию обычно выявляют при рентгенологическом исследовании, предпринятом по поводу пиелонефрита. На экскреторных урограммах находят уменьшение размеров почки с хорошо контрастированной коллекторной системой. Контуры почки Могут быть неровными, лоханка умеренно расширена.
При гипоплазии почки чашечки не деформированы, как при пиелонефрите, а лишь уменьшены в количестве и объёме. На урограммах отмечают компенсаторную гипертрофию контралатеральной почки.
Большую помощь в дифференциальной диагностике оказывает почечная ангиография (рис. 6-34). При гипоплазии диаметр почечной
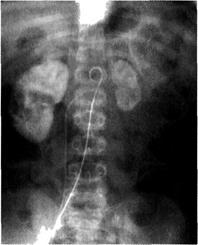
Рис. 6-34. Ангиограмма при гипоплазии левой почки. Фаза нефрограммы.
артерии и вены уменьшен в 1,5—2 раза по сравнению с сосудами здоровой почки; последующие генерации сосудов (сегментарные, междолевые) также истончены, но прослеживаются до периферии почки. Фаза нефрограммы выражена вполне удовлетворительно. При вторично сморщенной почке ангиографическая картина может указать на нормальный диаметр почечной артерии, однако все последующие артериальные генерации резко сужены, коленообразно изогнуты, большая их часть «обрублена», периферия не прослеживается. Нефрограмма слабая, разреженная, иногда отсутствует.
Диагностическая ценность биопсии почки при гипоплазии невелика.
Лечение
В случаях односторонней гипоплазии, осложнённой пиелонефритом и артериальной гипертензией, лечение обычно сводится к не-фрэктомии.
При двусторонней гипоплазии почек, осложнённой тяжёлой почечной недостаточностью, спасительной мерой может служить только двусторонняя нефрэктомия с последующей трансплантацией почки.
6.3.9. Кистозные аномалии
Кистозные аномалии почек встречаются с частотой 1 на 250 новорождённых, однако ввиду торпидности их течения зачастую диагноз ставят лишь в зрелом возрасте. Самое частое из кистозных поражений — поликистоз почек (рис. 6-35).
Поликистоз почек

Поликистоз почек (поликистозная дегенерация, поликистозная болезнь) — наследственная аномалия, поражающая обе почки. Традиционно выделяют два типа почечных поликистозов: инфантильный (детского возраста, обычно р) и взрослый (начало в 30-40 лет, 9t).
Генетические аспекты
Поликистоз почек, взрослый тип I (#173900, 16р13.31-р13.12, дефект гена полицистина 1 PKD1 [*601313], 9?) — одно из наиболее распространённых генетических заболеваний (1 случай на 1000 новорождённых).
Поликистоз почек, взрослый тип II (*173910, 4q21-q23, дефекты генов PKD2, PKD4, Я).
Аутосомно-рецессивная поликистозная болезнь почек (*263200, 6р21.1—р12, дефекты генов PKHD], ARPKD, р) сочетается с множественными пороками развития (лица, печени, сердечно-сосудистой системы и др.), лабораторно проявляется гигантскими митохондриями в гепатоцитах.
Поликистоз почек инфантильный тяжёлый с туберозным склерозом (#600273, 16р13.3, дефект гена PKDTS, 5R) относят к микрохромосомным болезням.
Микрокистоз почек врождённый финского типа (*256300, р) встречают в основном в Финляндии и на севере России.
Другие разновидности.
• Поликистозная болезнь почек III (600666,5R) проявляется у взрослых.
• Поликистоз почек с катарактой и врождённой слепотой (263100, р).
• Поликистоз почек с микробрахицефалией, гипертелоризмом и непропорционально короткими конечностями (*263210, р).
Патогенез
Развитие поликистоза связывают с нарушением эмбриогенеза в первые недели, что приводит к несрастанию канальцев метанефроса с собирательными канальцами мочеточникового зачатка. Образующиеся кисты разделяются на гломерулярные, тубулярные и экскреторные. Гломерулярные кисты не имеют связи с канальцевой системой и поэтому не увеличиваются. Они встречаются у новорождённых и приводят к раннему развитию ХПН и скорой гибели ребёнка. Тубулярные кисты образуются из извитых канальцев, а экскреторные — из собирательных трубочек. Эти кисты неравномерно, но постоянно увеличиваются в связи с затруднением опорожнения.
При поликистозе почки значительно увеличены, деформированы за счёт многочисленных кист различной величины. Скудные островки паренхимы сдавлены напряжёнными кистами, паренхима дне-пластически изменена.
Среди детей с поликистозом почек у 5% обнаруживают кистозные изменения печени, у 4% — селезёнки, реже — лёгких, поджелудочной железы, яичников.
Клиническая картина
Клиническое течение поликистоза почек зависит от выраженности и распространённости кистозной дисплазии. У детей со злокачественным течением поликистоза заболевание манифестирует уже в раннем возрасте и проявляется стойкой лейкоцитурией, транзитор-ной гематурией и протеинурией, гипоизостенурией. Нередко развивается артериальная гипертензия. Прогрессирующее течение заболевания приводит к быстрому развитию ХПН.
При относительно торпидном течении поликистоз проявляется в более старшем возрасте. Дети жалуются на тупые боли в пояснице, быструю утомляемость. При осложнённом течении выявляют признаки пиелонефрита и артериальной гипертензии. Тщательное изучение семейного анамнеза во многом облегчает постановку диагноза.
Диагностика
Поликистоз почек выявляют при помощи УЗИ, экскреторной урографии, ангиографии и КТ.
На эхограммах в проекции почечной паренхимы обеих почек выявляют множественные эхонегативные тени, как правило, округлой формы и не связанные с коллекторной системой почек (рис. 6-36). При подозрении на поликистоз почек необходимо провести УЗИ печени, поджелудочной железы, яичников.
На урограммах при сохранённой функции определяют увеличенные почки, удлинение и раздвигание шеек чашечек с колбовидной Деформацией последних. Однако нередко на ранних стадиях урогра-фическая картина не показательна.
Ангиографически выявляют истончение и обеднение сосудистой сети, раздвигание артериальных ветвей. Нефрограмма слабая, разреженная, контур почки нечёткий, бугристый.
Дифференциальная диагностика
Дифференциальную диагностику следует проводить с другими ки-стозными поражениями почек и опухолью Вильмса. При этом необходимо иметь в виду, что поликистоз всегда характеризуется пораже

нием обеих почек, в отличие от других кистозных аномалий. Отличить поликистоз от опухоли Вильмса позволяет ангиография, при наличии опухоли выявляющая увеличение только одного участка почки и его повышенную васкуляризацию.
Лечение
Цели консервативного лечения — борьба с присоединившимися пиелонефритом, артериальной гипертензией, коррекция водно-электролитного баланса. В терминальной стадии ХПН прибегают к постоянному гемодиализу и трансплантации почки.
В случае быстрого увеличения кист в объёме возможно и
Дата добавления: 2015-09-07; просмотров: 1224;
