Этапы операции
I. Ушивание перфоративной язвы. Оно обычно сочетается с оментопластикой перфорационного отверствия по Оппелю — Поликарпову.
а. Для ее осуществления сначала на край выкроенной ножки сальника накладывается обвивной кетгутовый шов нитью № 3. Свободные концы кетгутовой лигатуры проводят через все слои желудочной стенки или двенадцатиперстной кишки, отступя на 1 —1,5 см от края перфорационного отверстия, начиная прокол со стороны слизистой. Сальник затем погружается в перфорационное отверстие и шов затягивается. Вокруг перфорационного отверстия на расстоянии 1,5—2 см производится дополнительная фиксация распластанного по стенке желудка сальника.
б. На ранних сроках перфорации (в первые б часов) при отсутствии в брюшной полости большого количества жидкости после удаления ее и промывания брюшины лапаротомная рана ушивается наглухо. При наличии диффузного перитонита после санации брюшной полости целесообразно, использовать «веерный» метод лечения перитонита. Для этого микроирригаторы проколом вводятся в подпеченочное пространство, в мезогастрий, а более толстая трубка — в малый таз. При наличии разлитого перитонита целесообразно применить метод перитонеального диализа. Опыт нашей клиники показывает, что перитонеальный диализ не препятствует приживлению сальника.
II. Органосохраняющие операции.
а. Лапаротомия, ревизия желудка и двенадцатиперстной кишки, удаление экссудата на брюшной полости электроотсосом, забрюшинная новокаиновая блокада.
б. Ушивание перфоративного отверстия после иссечения язвы делается двухрядно в поперечном направлении. Далее производится в зависимости от состояния больного и подготовленности хирурга стволовая, селективная или проксимальная селективная ваготомия.
в. Наиболее простая по выполнению стволовая ваготомия начинается с мобилизации левой доли печени и надсечения брюшины над пищеводом. Желудок оттягивается справа налево за малую кривизну. Натяжение за большую кривизну желудка опасно из-за повреждения коротких желудочных сосудов и надрыва капсулы селезенки. Натяжение пищевода позволяет обнаружить натянутый ствол левого блуждающего нерва на переднебоковой поверхности пищевода. Нерв выделяется из клетчатки и иссекается на протяжении 1,5 – 2 см. Оба конца пересеченного нерва лигируются. После этого желудок снова натягивают и перемещают задний ствол (правый нерв) на боковую, правую, поверхность пищевода и также резецируют. После этого брюшина над пищеводом восстанавливается (рис. 6).



Рис. 6. Стволовая ваготомля (Ю, М. Панцырев, А. А. Гринберг. 1977):
а)операционный доступ; б) рассечение брюшины над пищеводом; в) выделение и резекция ствола левого блуждающего нерва; г) перевязка проксимального отрезка блуждающего нерва; д) выделение правого блуждающего нерва; е) ушивание брюшины над пищеводом.
г. Если позволяют условия, лучше сделать проксимальную селективную ваготомию, не сопровождающуюся денервацией внутренних органов, кроме желудка, и вызывающую наименьшее нарушение его моторной деятельности.
Приводим описание стандартизированной техники расширенной проксимальной селективной ваготомии, предложенной М. И. Кузиным и соавт. (1980) и позволяющей более надежно произвести полноценную денервацию желудка и избежать рецидивов язвы.
1 этап. Верхняя срединная лапаротомия, уточнение диагноза, определение степени патологических изменений в желудке и двенадцатиперстной кишке, проверка проходимости привратника с помощью желудочного зонда. Если привратник хорошо .проходим, то СПВ может быть выполнена с сохранением привратника, т. е. без дренирующей операции. Далее следует мобилизация левой доли печени.
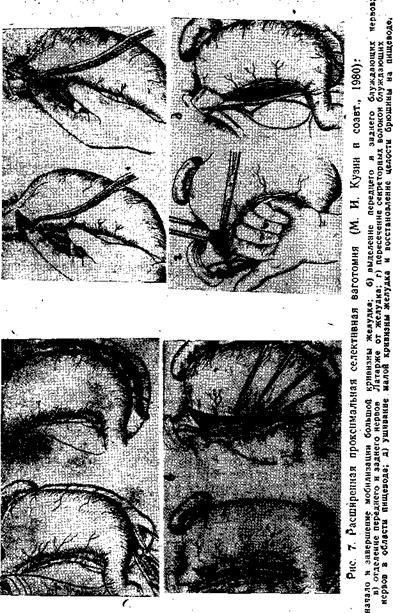
2 этап. Мобилизация и денервация большой кривизны желудка с пересечением правой и левой желудочно-сальниковых артерий вместе с ветвями вагуса, идущими вместе с сосудами. Пересечение правой желудочно-сальниковой артерии производят отступя 4—5 см влево от привратника (рис. 7). Сосуды, идущие к большой кривизне, пересекают и перевязывают вблизи стенки желудка.
3 этап. Выделение и взятие на держалки основных ветвей блуждающих нервов после рассечения брюшины, покрывающей пищевод в поперечном направлении тотчас ниже диафрагмы. Этот прием позволяет предохранить блуждающие нервы от повреждения при скелетировании кардии и дистальной части пищевода.
4 этап. Пересечение ветвей вагуса (вместе с сосудами), отходящих от главного желудочного нерва (ветвь Латарже) к малой кривизне тела желудка. Для этого пересекают и лигируют сосуды, идущие к малой кривизне тела желудка и вверх, рядом с которыми имеются холинергические нервы. Пересечение их производится непосредственно у стенки желудка во избежание повреждения нерва Латарже сначала в переднем, а затем заднем листке малого сальника, сохраняя при этом ветви, идущие к антральному отделу («гусиную лапку»).
5 этап состоит в скелетировании кардии и нижней (4—5 см) части пищевода. Именно здесь расположено большинство ветвей, идущих к верхней части тела и дна желудка. При этом вначале отодвигают взятые на держалки стволы блуждающего нерва и, подтягивая желудок за держалки, наложенные на малую кривизну, вперед и влево, берут на зажимы в мелкие пряди клетчатку вместе с веточками блуждающего нерва и мелкими сосудами, пересекают и лигируют их. После этого освобождают абдоминальный отрезок пищевода и кардиальный отдел желудка слева в области угла Гисса, При этом следует помнить, что по левой стенке его в клетчатке проходит ветвь вагуса, идущая ко дну желудка, которую следует пересечь. После этого пищевод, скелетированный со всех сторон, необходимо тщательно ощупать со всех сторон и пересечь все натягивающиеся мелкие ветви, которые идут вместе с продольной мышцей пищевода.
6 этап. Пищевод, взятый на держалку во время скелетирования, подтягивают книзу и производят на протяжении 2—3 см фундопликацию по Нисену, подтягивая к пищеводу переднюю и заднюю стенки желудка в области кардии. Если пищеводное отверстие широкое, производят его сужение 1—2 швами, изложенными на ножки диафрагмы (операция Аллисона). Дно желудка после фундопликации подтягивают к пищеводно-диафрагмальной брюшине и диафрагмальной связке.
7 этап. Восстановление целостности желудочно-ободочной связки во избежание ущемления тонкой кишки.
8 этап. Если проходимость в области привратника не нарушена и нет опасности ее возникновения при рубцевании язвы, то дренирующей операция лучше не делать. При стенозе или опасности его появления необходимо дренирование с помощью пилоропластики по Финнею или Гейнеке— Микуличу, гастродуоденоанастомоза по Джабулею или заднего гастроэнтероанастомоза.
Выбор метода дренирующей операции. Выбор метода дренирующей операции после ваготомии представляет непростую задачу и не является окончательно решенным. Дело в том, что более простые методы дренирования (типа Финнея, Гейнеке—Микулича и другие) часто сопровождаются рубцеванием с последующим нарушением проходимости из желудка. Другие же, более надежные в отношении рубцевания анастомоза, в будущем приводят к развитию демпинг-синдрома пептической язвы (особенно при неустановленном ранее дуоденостазе) или к выключению из пассажа двенадцатиперстной кишки. Нам представляется, что подход к выбору дренирующей операции должен быть дифференцированным и обоснованным в каждом конкретном случае.
1. После иссечения язвы пилоропластика по Гейнеке — Микуличу.
2. При наличии стеноза и после ушивания язвы прл отсутствии признаков дуоденостаза гастродуоденоанастомоз по Джабулею.
3. При явлениях стаза в двенадцатиперстной кишке задний гастроэнтероанастомоз на короткой петле.
Техника пилоропластики по Гейнеке — Микуличу:
А. Двумя полуовальными или ромбовидным разрезом иссекают язвенный инфильтрат. Иссечение инфильтрата лучше произвести в пределах здоровых тканей. Следует помнить, что необходимо широко раскрыть выход из желудка и что маленькие разрезы ведут к рубцовому сужению привратника. Поэтому длина продольного разреза на передней стенке желудка и двенадцатиперстной кишки после иссечения язвенного инфильтрата должна составить от 6 до 8 см. Середина краев раны расширяется в поперечном направлении.
Б. Рана зашивается в поперечном направлении двухрядным швом, причем первый ряд непрерывного кетгутового шва необходимо накладывать на слизистую двенадцатиперстной кишки и желудка, а второй ряд — узловатые шелковые серозно-мышечные швы (рис. 8).
Гастродуоденоанастомоз по Джабулею:
А. Мобилизация нисходящего отдела двенадцатиперстной кишки по Кохеру. Теперь передняя поверхность дистальной части желудка у большой кривизны и внутренний край двенадцатиперстной кишки могут быть сближены без натяжения.
Б. Наложение гастродуоденоанастомоза выполняем асептическим электрохирургическим методом. Для этого сначала накладываем два шва-держалки. Один на 1—2 см ниже привратника, между передней поверхностью желудка у большой кривизны и стенкой двенадцатиперстной кишки вблизи от стыка ее с поджелудочной железой, а второй — на 6 см ниже. Между ними накладывается двухрядный непрерывный шов капроном № 3.
В. После этого, рассекается серозно-мышечная оболочка двенадцатиперстной кишки и желудка на протяжении 5 см и слизистая их коагулируется. Затем по краям разреза накладывается два полукисета, а между ними спереди от коагулята — двухрядный капроновый шов. Восстановление проходимости производится разминанием коагулята. Во избежание перекрута двенадцатиперстной кишки линия подшивания ее к желудку должна быть строго параллельна вертикальной оси кишки.

Рис. 8. Пилоропластика по Гейнеке — Микуличу (Ю, М. Панцырев, А. А. Гринберг, 1978):
а) продольное рассечение стенки желудка и двенадцатиперстной кишки через привратник; б) швы на слизистую желудка и двенадцатиперстной кишки; в) серозно-мышечные узловые швы

Рис. 9. Интраоперационная рН-метрия:
a) в интермедиарной зоне определяется участок слизистой оболочки с сохраненной секреторной активностью; б) после пересечения проксимальной веточки нерва Латарже рН слизистой интермедиарной зоны достиг уровня окружающей слизистой (6.0).
Нужна ли интраоперационная рН-метрия для контроля полноты ваготомии? При технически правильно выполненной СПВ она бывает достаточно полной. Поэтому при достаточном опыте в проведении расширенной СПВ от интраоперационного контроля полноты ваготомии можно отказаться. Однако интраоперацнонный контроль позволяет более уверенно судить о полноте ваготомии.
Наиболее достоверной и перспективной из применяющихся методик считается тест, предложенный Grassi(1976). Он основан на регистрации изменений рН слизистой оболочки желудка в ответ на ваготомию на фоне максимальной стимуляции желудочной секреция (М. И. Кузин и соавт., 978). Стмуляция желудочной секреции производится гистамином в сочетании с супрастином (2 мл 2,5%) или пентагастрином в дозах соответственно 0,024 и 0,006 мг/кг. Применение пентагастрина предпочтительнее, так как он лишен нежелательных побочных эффектов.
Стимуляцию начинают с таким расчетом, чтобы момент определения рН слизистой оболочки желудка совпадал с пиком стимуляции секреции. Аппаратура для определения интраоперационного теста состоит из обычного рН-метра типа рН-340 и рН-метрического датчика-щупа с сурьмяным и каломельным электродами. Индифферентный каломельный электрод располагается в полости рта в контакте со слизистой оболочкой, а сурьмяным электродом обследуется слизистая оболочка желудка, он вводится в желудок через гастротомическое отверстие. Показатели рН слизистой оболочки желудка при полной ваготомии находятся на уровне 6,0—7,0, несмотря, на продолжающуюся стимуляцию. При оставлении интактной желудочной ветви блуждающего нерва в зоне ее иннервации определяются низкие показатели рН (1,5-3,5) (рис. 9). Удлинение времени операции на 20—30минут окупается ценными данными о полноте ваготомии.
Дата добавления: 2015-07-24; просмотров: 1234;
