Задний спондилодез по Чаклину. 4 страница
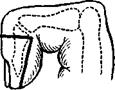
Экзартикуляция фаланг Анестезия по Лукашевичу — Оберсту Фалангу максимально сгибают в суставе и на тыльной поверхности соответственно проекции межфалангового сустава проводят поперечный разрез (рис 216, б) Скальпелем проникают в полость сустава и рассекают по бокам раны межфаланговые связки—сустав полностью раскрывается Заводят скальпель за удаляемую фалангу и пилящими движениями выкраивают лоскут из кожи ладонной поверхности При этом сухожилие сгибателя следует сохранить Отсекают фалангу Хрящевой покров с головки остающейся фаланги снимать не рекомендуется При ампутациях фаланг пальцев необходимо укорачивать ладонные и тыльные нервы с целью профилактики болей культи Сшивание антагонистов сухожилий не имеет практического смысла.
Экзартикуляцию пальцев производят лоскутными методами с расположением рубцов на нерабочей поверхности Для средних пальцев кисти (III, IV) рабочей поверхностью является ладонная, для II — лучевая и ладонная, для.
3  .
.
 .
.
 .
.
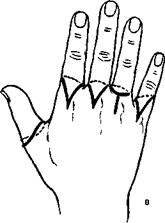
216 Разрезы при ампутации и экзартикуляции пальцев кисти.
а — при ампутации фаланги; б — при экзартикуляции фаланги; в — при экзартикуляции пальцев.
V — локтевая и ладонная На III и IV пальцах кожные лоскуты выкраивают так, чтобы головки пястных костей были укрыты кожей ладонной поверхности (рис 216, в).
Производят местную анестезию 0,5% раствором новокаина Раствор вводят в межпальцевые складки по обе стороны удаляемого пальца и под кожу тыльной и ладонной поверхности кисти проксимальнее области пястно-фалангового сустава Можно также применить анестезию по Брауну— Усольцевой, вводя новокаин в межпястные промежутки на границе их средней и проксимальной трети.
Продольный разрез начинают на тыльной поверхности на уровне пястной кости и проводят его в косом направлении через межпальцевую складку на боковую поверхность основной фаланги Далее поперечным разрезом по ладонно-пальцевой складке переходят на другую боковую поверхность и возвращаются обратно к продольному разрезу на тыльной стороне Получившиеся два боковых лоскута отсепаровывают в стороны, обнажая тыльную поверхность пястной кости и основной фаланги Дистальнее головки пястной кости рассекают сухожилие разгибателя и поперечным разрезом вскрывают пястно-фаланговый сустав Оттягивая палец левой рукой и вращая его в ту и другую сторону, последовательно разрезают изогнутыми поясницами капсулу на тыльной, боковой и медиальной поверхностях Затем пересекают сухожилия сгибателей и оставшиеся мягкие ткани В ладонном крае лоскутов перевязывают пальцевые сосуды, над головкой пястной кости сшивают сухожилия сгибателей с сухожилиями разгибателей Накладывают швы.
Экзартикуляция I пальца кисти по Мальгеню Производят элипсовидный разрез, проксимальная часть которого находится на тыльной стороне основной фаланги на уровне I пястно-фалангового сустава, а дистальная часть расположена на ладонной поверхности основной фаланги, не доходя до межфаланговой кожной складки Оттягивают палец, с тыльной стороны проникают ножом в пястно-фаланговый сустав и расчленяют его; выйдя на ладонную поверхность пальца, направляют нож дистально, отделяя от кисти мягкие ткани с передней стенкой сумки сустава и сухожилия Скальпель заводят на ладонную поверхность и направляют его под углом 45° по отношению пястной кости Это позволяет сохранить прикрепление мышц I пальца к сесамовидным костям Таким образом, короткие мышцы большого пальца (сгибатель, приводящая, отводящие) сохраняют точки прикрепления и обеспечивают I пястной кости активную подвижность, которая в небольшой степени может заменить функцию большого пальца.
.
387.
25*.
.
.
Ампутации и экзартикуляции на нижней конечности Вычленение в тазобедренном суставе.
Техника операции по Петровскому В положении больного на спине по передней поверхности бедра выкраивают полуовальный лоскут Над пупартовой связкой дополнительным разрезом обнажают и перевязывают подвздошные сосуды Ниже пупартовой связки обнажают бедренный сосудисто-нервный пучок, пересекают n. fem.oralis и между лигатурами — бедренную артерию и вену Рассекают капсулу тазобедренного сустава по переднему краю вертлужной впадины Бедро отводят, ротируют наружу и частично вывихивают кпереди; круглую связку бедра пересекают ножницами, после чего головку полностью вывихивают Заднюю часть капсулы и m.m. gem.elli пересекают скальпелем После дополнительной анестезии пересекают n. ischiadicus Ампутационным ножом рассекают задние мышцы бедра, образуя задний кожно-мышечный лоскут Конечность удаляют, кожно-мышечный лоскут послойно подшивают к переднему краю раны.
Ампутация бедра.
При ампутации бедра следует предпочесть лоскутный способ.
Оптимальной длиной культи бедра с точки зрения протезирования считается граница нижней и средней трети Поскольку на этом уровне почти отсутствуют точки прикрепления мышц, наблюдается значительная ретракция последних При ампутациях в средней трети бедра рекомендуется над костным опилом сшивать мышечные лоскуты.
Кость оставляют насколько возможно длиннее, но если нарушение тканей таково, что вынуждает хирурга высоко ампутировать конечность, то вычленению следует предпочесть высокую ампутацию под малым вертелом (В Д Чаклин) Диафизарные ампутации бедра на любом уровне производят фасциопластическим способом (С Ф Годунов).
Фасциопластический метод ампутации бедра Ногу отводят в сторону В зависимости от уровня ампутации выкраивают два кожно-фасциальных лоскута: передний более длинный и задний — более короткий (рис 217, а) Сумма длины обоих кожных лоскутов должна быть равна диаметру бедра на данном уровне с добавлением 3—4 см на сократимость На 3—4 см ниже основания кожных лоскутов пересекают мышцы круговым разрезом и сильно оттягивают их ретрактором кверху; по краю оттянутых мышц разрезают скальпелем надкостницу Распатором сдвигают надкостницу вниз и по краю нетронутой надкостницы перепиливают кость Долотом скалывают нижний участок шероховатой линии бедра и сглаживают костный опил рашпилем Перевязывают бедренные сосуды и усекают седалищный нерв По возможности усекают и n. saphen.us Кетгутовыми нитями подшивают мышцы к надкостнице и сшивают края собственной фасции над костным опилом Соединяют шелковыми швами передний и задний кожные лоскуты.
Костнопластическая ампутация бедра по Гритти — Шимановскому Проводят передний полуовальный разрез кожи, имеющий основание несколько выше надмыщелков бедра и переходящий вниз до бугристости болыпеберцо-вой кости (рис 217, б) При согнутом колене пересекают связку надколенника у места прикрепления ее к большеберцовой кости Кожно-фасциальный лоскут вместе с надколенником отпрепаровывают кверху Пересекают боковые и крестообразные связки, отсекают переднюю часть капсулы сустава На уровне суставной щели пересекают мышцы, сосуды, нервы и кожу задней поверхности подколенной ямки Конечность удаляют С суставной поверхности надколенника спиливают хрящевую поверхность После обработки надколенника бедренную кость перепиливают над мыщел-.
3 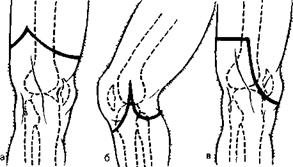 .
.
217.
Разрезы при ампутациях.
бедра.
а—при фаециопластической ам.
путации, 6 — по Гритти — Ши-.
мановскому, в—по Каллендеру.
.
.
.
ками в поперечном направлении Надколенник фиксируют к опилу бедренной кости тремя кетгутовыми швами, проведенными через небольшие отверстия, просверленные по краям бедренной кости Затем передний сухожильно-апоневротический лоскут подшивают кетгутовыми швами к заднему лоскуту (сухожилия двуглавой, полу сухожильной и полуперепончатой мышц).
Тендофасциопластическая ампутация бедра по Каллендеру Разрез начинают с медиальной стороны на 4—5 см выше надмыщелка бедра, ведут книзу и огибают переднюю поверхность большеберцовой кости на уровне бугристости ее Бедро ротируют кнутри и разрез продолжают по наружной поверхности к точке, расположенной на 4—5 см выше наружного мыщелка бедренной кости (рис 217, в) Далее проводят разрез по задней поверхности бедра и соединяют этим в области надмыщелков медиальный и латеральный разрезы кожи Пересекают сухожилия сгибателей голени и приводящие мышцы бедра В подколенной ямке пальпаторно определяют положение магистральных сосудов, пересекают их между двумя лигатурами После введения под эпиневрии 1% раствора новокаина пересекают большеберцовый и малоберцовый нервы.
Передний лоскут, содержащий надколенник, оттягивают кверху, надколенник удаляют таким образом, чтобы сохранить целость сухожилия четырехглавой мышцы Иссекают синовиальную оболочку на переднем лоскуте Бедренную кость перепиливают проксимальнее бугорка приводящих мышц Края костного опила закругляют с помощью рашпиля Сухожилием четырехглавой мышцы вместе с передним фасциальным лоскутом прикрывают культю При этом сухожилия четырехглавой мышцы подшивают к надкостнице бедренной кости по задней поверхности, а также к мышцам и фасции заднего лоскута так, чтобы конец культи бедренной кости упирался в ложе надколенника.
Ампутация голени.
При ампутации голени в верхней трети следует щадить каждый сантиметр культи С помощью современных конструкций протезов удается протезировать инвалидов с культей 4—5 см длины; при этом сохраняется подвижность в коленном суставе При ампутации голени в верхней трети часто приходится применять круговые методы операции для сохранения длины культи (С Ф Годунов, В Д Чаклин).
Фасциопластическая ампутация голени в средней трети Лоскут выкраивают с таким расчетом, чтобы рубец оказался на задней поверхности культи Двумя полуовальными разрезами образуют два кожно-фасциальных лоскута, причем передний лоскут должен быть длиннее заднего Передний лоскут отделяют от надкостницы и частично от мышц и откидывают кверху Затем выкраивают из апоневроза трехглавой мышцы лоскут, равный диаметру конечности на уровне ампутации Мышцы пересекают в одной плоскости на.
3 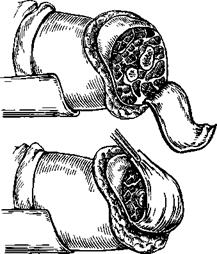 .
.
218.
Ампутации голени.
а—фасциопластический метод, б—костнопластическая ампутация по Пирогову.
 .
.
.
3—4 см дистальнее основания кожных лоскутов (рис 218, а) Болынеберцо-вую кость перепиливают на уровне основания кожного лоскута, малоберцовую на 1,5—2 см выше Перевязывают сосуды Гребень большеберцовой кости спиливают и обрабатывают рашпилем Болыпеберцовый нерв, оба малоберцовых и кожный нерв острым скальпелем или бритвой укорачивают на 4—6 см (не вытягивая их) Наружный кожный нерв С Ф Годунов рекомендует сохранить, чтобы избежать анестезии кожи наружной поверхности культи Задний апоневротический лоскут подшивают кетгутовыми швами к основанию переднего кожно-фасциального лоскута, затем прикрывают его передним лоскутом и накладывают швы на кожу Культю вместе с коленным суставом фиксируют задней гипсовой лонгетой в положении полного разгибания на 12—14 дней.
Костнопластическая ампутация голени по Пирогову Операция предложена Н И Пироговым в 1852 г Она положила начало пластической хирургии костей Показана операция при больших дефектах мягких тканей и размоз-жениях стопы, достигающих передней поверхности пяточной и таранной костей при целости тканей пяточной области Одно из важных преимуществ операции Пирогова перед другими ампутациями стопы заключается в том, что при ней происходит лишь небольшое укорочение конечности и создается естественная опора в виде пяточного бугра, покрытого плотной кожей.
Техника операции На тыльной поверхности стопы производят дугообразный разрез от нижнего края одной лодыжки до нижнего конца другой Второй разрез в виде стремени ведут перпендикулярно с охватом пяточной кости ^соединяющимися с концами первого разреза (рис 218, б) Передним разрезом вскрывают полость голеностопного сустава и стопу сгибают в подошвенном направлении Этим приемом удается вывихнуть таранную кость кпереди При этом необходимо бережно обращаться с тканями, расположенными в области медиальной лодыжки, где проходит задняя болыпеберцовая артерия, обеспечивающая кровоснабжение пяточного бугра Дуговой пилой рассекают пяточную кость сверху вниз по линии стремяобразного разреза Поврежденную часть стопы удаляют Задний отрезок пяточной кости с кожей, сухожилием и сосудисто-нервным пучком остается связанным ножкой с мягкими тканями задней поверхности голени В переднем лоскуте перевязывают передние болыпеберцовые сосуды, в нижнем—задние большеберцовые сосуды; болынеберцовый нерв усекают обычным способом Дистальные концы костей голени обнажают от мягких.
3тканей и спиливают в горизонтальном направлении на уровне основания лодыжек Наружный край культи малоберцовой кости сбивают долотом и округляют напильником К опилу прикрепляют остаток пяточной кости с мягкими тканями Пяточную кость можно фиксировать к опилу костей голени спицами, шурупами или кетгутовыми нитями Затем накладывают швы на апоневроз и кожу На культю накладывают переднезаднюю гипсовую лонгету, захватывающую коленный сустав.
Вычленения и ампутации на стопе.
Экзартикуляция стопы по Сайму Принцип операции заключается в экзартикуляции стопы в голеностопном суставе и закрытии культи голени кожей пяточной области после удаления таранной и пяточной костей и резекции обеих лодыжек и суставной поверхности болынеберцовой кости Эту операцию выполняют в тех случаях, когда в связи с полным разрушением пяточной кости нет возможности использовать пяточный бугор для костнопластической операции.
Чрестаранная ампутация по Годунову Выкраивают медиально-подошвенный лоскут, включающий все ткани до связок: таранную кость перепиливают на 0,5—1 см дистальнее вершины внутренней лодыжки Соответственно распилу укорачивают и наружную лодыжку, латеральную поверхность которой закругляют Полученный медиально-подошвенный лоскут подшивают к коже голени по окружности голеностопного сустава (рис 219, а) Получается культя с опорной площадкой, покрытой подошвенной кожей, приспособленной к нагрузке; при этом длина голени сохраняется.
Вычленение стопы по Шопару До последнего времени существовало представление, что после вычленения стопы по Шопару всегда получается порочная культя вследствие эквинуса В связи с этим предпочитали делать сразу ампутацию голени по Пирогову или другие операции (С Ф Годунов), в том числе чрестаранную ампутацию стопы по Годунову.
Вычленение по Лисфранку производят в плюсне-предплюсневом суставе Положительной стороной этого метода является то, что остается большая часть стопы и сохраняются точки прикрепления передней и задней больше-берцовых мышц, а также длинной малоберцовой мышцы; благодаря этому культя стопы не принимает порочного положения.
 .
.
 .
.
219.
Разрезы при ампутации стопы (а) и экзартикуляции пальцев (б).
Ампутация плюсны по Шарпу Делают тыльный разрез на уровне неповрежденных мягких тканей с переходом на подошвенную поверхность Оттягивают тыльный лоскут проксимально и производят распил плюсневых костей По линии распила костей проводят ампутационный нож, предварительно оттянув крючками удаляемую часть стопы, и продвигают его пилящими движениями позади плюсневых костей на подошвенную поверхность, образуя тем самым толстый подошвенный кож-но-мышечный лоскут, достаточный для покрытия костной культи Край подошвенного лоскута соединяют шелковыми швами с краем тыльного лоскута и надкостницей.
.
391.
.
.
Ампутация и вычленение пальцев стопы.
Утрата даже одного пальца стопы приводит к значительным затруднениям при ходьбе Особенно это касается потери I пальца стопы При операциях необходимо по возможности стремиться к сохранению основных фаланг, чтобы не вызывать деформации стопы.
Экзартикуляцию в межфаланговых суставах стопы производить не рекомендуется Предпочтительнее делать вычленение в плюснефаланговых суставах [Чаклин В Д , 1960].
Вычленение всех пальцев стопы по Гаранжо Производят разрез по подошвенно-пальцевой складке до кости В области I плюсневой кости этот разрез производят на 1—2 см дистальнее складки На тыльной стороне делают фестончатый разрез до костей по линии межпальцевых складок (рис 219, б) Подошвенный и тыльный лоскуты оттягивают крючками прокси-мально, пальцы сильно сгибают и вскрывают со стороны тыла все плюснефаланговые суставы Рассекают сухожилия разгибателей и боковые связки суставов Далее отсекают все пальцы одним препаратом Между промежутками плюсневых костей находят и перевязывают пальцевые артерии, а также усекают пальцевые нервы Тыльный и подошвенный лоскуты сшивают.
Реампутация.
Реампутацию производят с целью исправления порочной культи, полученной в результате первичной ампутации Чаще всего показанием к ней служит патологическая коническая культя, при которой костный опил выступает над поверхностью рубцовых тканей или грануляций.
Производят круговое рассечение кожи на расстоянии 4—5 см от вершины культи Кожу отпрепаровывают вверх в виде манжетки либо двумя лоскутами Иссекают рубцово измененные мышцы, мягкие ткани оттягивают ретрактором проксимально и по их краю производят усечение кости После перевязки сосудов и усечения нервов (невром) накладывают швы на мышцы и фасцию.
Вытяжение кожи культи после ампутации.
После ампутации во всех случаях происходит значительное сокращение мышц и кожи, что может привести к образованию патологической конической культи Особенно часто это наблюдается после круговых одномоментных ампутаций голени, бедра, плеча при недостатке длины кожного лоскута Некоторые хирурги рекомендуют проводить вытяжение здоровой кожи культи до полного заживления раны почти во всех случаях ампутаций [Шапошников Ю Г , Кукин Н Н , 1980] Для вытяжения используют полоски лейкопластыря или специальные чулки, которые приклеивают 4—6 полосками к коже выше раны и вытягивают грузом Вытяжение мягких тканей обычно начинают после первой перевязки, когда устанавливают отсутствие воспалительных явлений Однако целесообразность вытяжения кожи культи при закрытой ране является спорной.
Для улучшения трофики оставшегося сегмента конечности, ускорения реабилитации больного рационально применять лечебно-тренировочные протезы, а также осуществлять экспресс-протезирование непосредственно после операции.
324 ПРОТЕЗИРОВАНИЕ.
Протезирование представляет собой комплекс медицинских и технических мер, направленных на восстановление функции опорно-двигательного аппарата и трудоспособности Протезирование подразделяют на анатомическое и лечебное Анатомическое протезирование имеет целью возместить отсутствующий дистальный сегмент конечности Под лечебным протезированием понимают изготовление и применение приспособлений, аппаратов, корсетов, туторов и других изделий, оказывающих лечебное воздействие на органы опоры и движения.
В нашей стране протезно-ортопедическую помощь осуществляют протез-но-ортопедические предприятия системы министерств социального обеспечения союзных республик Эти предприятия расположены в краевых, областных центрах автономных республик Крупные протезно-ортопедические предприятия имеют стационары для сложного протезирования.
Эффективность протезирования во многом зависит от рационального выбора уровня и способа ампутации конечности Различают временное и постоянное протезирование конечностей После усечения конечности больной и его культя должны быть подготовлены к протезированию Подготовку больного к протезированию начинают с общеукрепляющих и специальных упражнений Обычно воспитание культи (усиленная фантомно-импульсная гимнастика, упражнения на упор с разработкой движений в суставах, массаж:, физиотерапевтические процедуры) начинают с 12—14-го дня после ампутации, когда больной становится на временный протез Пользование временным лечебно-тренировочным протезом является наиболее оправданным методом подготовки культи и обучения правильным навыкам ходьбы Существуют различные типы лечебно-тренировочных протезов голени и бедра Упрощенные лечебно-тренировочные протезы изготовляют с гипсовыми приемными гильзами и деревянными стойками Однако лечебно-тренировочные протезы с коленными шарнирами и стопой более функциональны С этой целью целесообразно использовать стандартные полуфабрикаты, а культиприемник готовить из гипсов или полимерных материалов Через 1 — 1'/2 мес после сформирования культи больному заказывают постоянный протез.
М Weiss (1963), А А Корж и В А Бердников (1968), В Г Санин (1970) рекомендуют временный протез накладывать уже на операционном столе, предлагая больному встать на протез на 2—3-й день после ампутации При надкостничной пластике это не мешает формированию костной ткани на уровне опила.
Ампутационная культя как орган движения и опоры должна отвечать ряду требований, которые предъявляют в отношении формы и длины ее, сохранения нормальной подвижности в суставах, рационального места расположения рубца, состояния кожных покровов, мягких тканей и костного опила, безболезненности культи Подготовленная к протезированию культя должна быть безболезненной, иметь цилиндрическую или умеренно коническую форму, подвижный, не спаянный с подлежащими тканями линейный рубец, расположенный не на рабочей поверхности, гладкие округлые края костного опила, хорошо покрытые мягкими тканями, подвижность в сохранившихся суставах усеченной конечности На кожных покровах не должно быть язв, потертостей, опрелостей Несоблюдение этих условий делает протезирование культи трудным или невозможным.
3Медицинские показания к назначению и рекомендации по изготовлению протезов, ортопедической обуви, корсетов, туторов, аппаратов разных конструкций, применяемых при повреждениях и заболеваниях опорно-двигательного аппарата, довольно полно изложены в соответствующих руководствах.
Протезы верхних конечностей подразделяют на: 1) активные, восстанавливающие функцию утраченной конечности; 2) косметические; 3) рабочие.
В соответствии с уровнем ампутации протезы нижних конечностей подразделяют на протезы стопы, протез голени по Пирогову, протезы голени, протезы бедра, протезы на вычленение в тазобедренном суставе.
Протезирование после ампутации нижней конечности.
Протезы стопы Цель протезирования культей стопы — восстановить опорную функцию и форму стопы Культи стопы после вычленения по Лисфранку или Шопару протезируют ортопедической обувью или вкладным башмачком, позволяющим пользоваться обычной обувью При порочных культях стоп после вычленения по Лисфранку или Шопару чаще назначают шинно-гильзовые протезы с шарниром для голеностопного сустава или без него Разгрузку стопы осуществляют за счет гильзы голени и бугристости болыпеберцовой кости Протез готовят по гипсовому слепку, тщательно моделируя негатив голени По слепку блокуют кожаную гильзу голени и башмачок Шнуровку протеза располагают сзади.
Протезирование после ампутации по Пирогову Культи после ампутации по Пирогову большей частью опорные, выносливые при нагрузке В зависимости от формы и длины культи голени после ампутации по Пирогову назначают конструкцию протеза Протез готовят по слепку При булавовид-ной культе применяют шинно-кожаный протез, состоящий из кожаной гильзы до колена с металлическими шинами, голеностопного шарнира и стопы Кожаная гильзя сзади имеет разрез со шнуровкой для надевания протеза, а деревянная гильза — откидывающуюся на петле крышку При умеренно булавовидной, конической или цилиндрической культе назначают деревянный протез.
Протезирование после ампутации голени Протез голени (рис 220, а) состоит из кожаной гильзы или манжетки на бедро, гильзы на голень и стопы Гильза бедра, гильза на голень и стопа соединены между собой коленным и голеностопным шарнирами Протез голени кожаным вертлугом соединяют с поясом, который закрепляют на тазовой области В связи с большим вариантом индивидуального строения культей голени существует много разновидностей протезов голени Наиболее широко применяют деревянные протезы, шинно-кожаные, металлические и пластмассовые Основным различием между протезами является материал приемной гильзы Однако и жесткие протезы могут быть с вкладными мягкими кожаными чехлами (культиприемником) При короткой культе голени (до 5 см от суставной щели коленного сустава) применяют подвесные чехлы При опорных культях в дно приемной гильзы вставляют опорную войлочную или из другого материала подушку В неопорных культях нагрузка падает на посадочное кольцо, на выступающие мыщелки большеберцовой кости Перенесение нагрузки на бедро при затягивании гильзы бедра вредно и может привести к атрофии мышц бедра и трофическим нарушениям в тканях на конце культи голени.
Протезирование после ампутации бедра Протез бедра (рис 220, б) состоит из гильзы бедра, голени, стопы, соединенных между собой коленным и голеностопным шарнирами, и крепления Крепление протеза представляет собой кожаный пояс или бандаж, закрепляемые на тазовой области Пояс или бандаж кожаным или металлическим вертлугом и подбедренным ремнем.
3  .
.
 .
.
 .
.
.
.
220 Протезы нижней конечности.
а—протез голени, б—протез бедра, в—протез после вычленения в тазобедренном суставе.
соединены с протезом Существует и вакуумное крепление, основанное на создании отрицательного давления в приемной полости протеза (Боярская В П , 1959).
Чаще всего применяют деревянные протезы бедра с жесткой приемной гильзой Эти протезы, как и металлические, собирают из готовых полуфабрикатов Гильзу для культи бедра готовят индивидуально Протез после ампутации бедра без стопы назначают лицам, занимающимся тяжелым физическим трудом, жителям сельских местностей Протез бедра изготавливают без замка в коленном шарнире или для большей устойчивости и фиксации положения разгибания с замком Для лучшего проноса протеза бедра при ходьбе его делают на 1 —1,5 см короче здоровой ноги При протезировании коротких культей бедра применяют вкладной кожаный чехол или*специальные клапаны Дополнительно назначают металлический вертлуг с шарниром, соединяющий для большей устойчивости пояс с протезом.
При опорных культях бедра по Гритти — Шимановскому и Календеру назначают протез с нагрузкой на конец культи Гильзу бедра делают без сиденья.
Протезы после вычленения в тазобедренном суставе Протез после вычленения в тазобедренном суставе назначают после полного удаления ноги или при очень короткой культе бедра, не удерживающейся в гильзе бедра Протез состоит из приемника для таза, изготовляемого чаще из кожи по гипсовому слепку, и искусственных, шарнирно-соединенных звеньев бедра, голени и стопы На уровне тазобедренного сустава также устанавливают шарниры, один из которых снабжен замком, открывающимся для сиденья За счет специальной схемы построения и применения замков в коленном и тазобедренном шарнирах обеспечивается подкосоустойчивость (рис 220, в).
Протезирование после двусторонней ампутации нижних конечностей Протезирование после двусторонней ампутации нижних конечностей на одном или.
3  .
.
221.
Протез верхней конечности с биоточным управлением.
.
.
различных уровнях имеет определенные технические сложности, особенно после двусторонней ампутации бедер (необходимость обеспечения симметрии расположения шарнирных соединений, подкосоустойчивость протезов, масса и высота протезов и пр ) Для пожилых людей и больных, страдающих сердечно-сосудистыми заболеваниями, изготовляют протезы-подставки («тумбочки»).
Протезирование после ампутации верхних конечностей.
Различают косметические, активные и рабочие протезы верхних конечностей В соответствии с уровнем ампутации протезы верхних конечностей делят на протезы пальцев, кисти, предплечья, плеча и всей верхней конечности.
После ампутации всего пальца или части фаланг пальцев назначают протезы пальца из полихлорвинила, латекса, фильца, резины или других материалов Протезы пальцев крепят перчаткой, в которой делают вырезы для сохранившихся пальцев После ампутации пальцев и части пястных костей, а также после ампутации кисти большей частью назначают косметический протез из латекса, полихлорвинила или других материалов Полезность протеза кисти зависит от его конструкции В протезе кисти может быть активный пружинный схват и пассивный Протез кисти может иметь подвижный большой палец.
Протезы предплечья и плеча изготовляют из кожи, дерева и из полимерных материалов Внутреннюю полость гильз подгоняют непосредственно по культе предплечья или плеча Кисть протеза можно заменить различными приспособлениями и насадками для самообслуживания и труда В активных протезах механизм схвата осуществляется с помощью как специальных движений культи или туловища, так и внешних источников энергии (пневматические и электрические протезы) Активный протез дает возможность самообслуживания и выполнения простейших работ Замок в локтевом шарнире в активных протезах помогает при выполнении некоторых функций: при еде, письме, переносе тяжестей и т д Кисти в этих протезах активные либо косметические В активных кистях подвижен только I палец или I и II—V пальцы Более функциональны протезы верхних конечностей конструкции ЦНИИПП и ЛНИИП.
В Центральном научно-исследовательском институте протезирования и протезостроения (ЦНИИПП) впервые в мире была разработана конструкция протезов верхних конечностей с биоточными управлением (рис 221) Биотоки мышц культи предплечья или плеча поступают в специальное электрическое устройство, усиливаются в нем и передаются в механизм, приводящий в движение кисть При очень коротких культях плеча приходится при протезировании захватывать плечевой сустав [Попов Б П и др , 1967].
.
Дата добавления: 2015-06-12; просмотров: 2628;
