Задний спондилодез по Чаклину. 2 страница
При значительном искривлении позвоночника, когда стержень конструкции на вогнутой стороне вертикально установить не представляется возможным, приходится скусить 1—2 остистых отростка и крючок установить на выпуклой стороне искривления При этом в целях профилактики провала в междужковый промежуток при подготовке ложа для трансплантата такие промежутки тампонируют марлевыми салфетками.
.
364.
.
.
Затем в отверстия крючков вместо стержня конструкции вставляют упорные втулки временного винтового дистрактора и растягивают (корригируют) дугу искривления позвоночника Этот процесс должен проводиться очень медленно: после растяжения на 2 см делают перерыв 3—4 мин В это время хирург проводит декортикацию остистых отростков и дужек на вогнутой стороне Затем снова проводят растяжение и продолжают декортикацию уже на выпуклой стороне По мере растяжения хирург рассекает контрагированные мышцы и связки Таким образом, параллельно растяжению дуги искривления производится оперативная либерация (мобилизация) ее При растяжении основное внимание следует обращать на состояние суставного отростка, в который упирается верхний крючок; это слабое место Максимально допустимое углубление крючка в отросток 1 мм Если происходит перелом отростка, крючок переносят на позвонок выше или ниже сломавшегося.
Следующий этап операции — примерка стержня конструкции Стержень должен быть на 2—3 уступа длиннее достигнутой коррекции Снимают временный винтовой дистрактор, укоротив его, и вставляют в отверстия крючков выбранный стержень, сначала в верхний (там отверстие шире), а затем в нижний.
Специальным инструментом (мы используем инструмент нашей конструкции) верхний крючок смещают вверх по штанге уступ за уступом (медленно, с перерывами!) При этом особенно внимательно следят за суставным отростком, в который упирается этот крючок Углубление его в отросток — сигнал к прекращению дистракции Таким сигналом также является «кифоти-ческое» искривление штанги конструкции Для профилактики сползания верхнего крючка вниз по штанге его фиксируют к последней специальной шайбой или витком проволоки.
Далее продолжают желобоватым долотом (без молотка!) декортикацию дужек, а остистые отростки расщепляют и отгибают на дужки с обеих сторон Затем рану тампонируют салфетками, смоченными горячим изотоническим раствором хлорида натрия и приступают к взятию трансплантатов Использовать можно ауто- и аллотрансплантаты Мы предпочитаем аутот-рансплантацию, причем при этой операции, когда обеспечена стабильная фиксация металлической конструкцией, хорошие результаты дает фиксация мелкими кортикально-губчатыми трансплантатами.
Трансплантаты берут из задней массы крыла подвздошной кости Для этого делают разрез от задней верхней подвздошной ости и ведут кпереди на 12—15 см Скелетируют задний отдел гребня, вводят элеватор в седалищную вырезку и с помощью желобоватого долота берут трансплантаты длиной 3—4 см сначала кортикальные, а затем в 2 слоя губчатые (до внутренней кортикальной пластинки) В рану вводят катетер для отсоса гематомы и зашивают ее наглухо.
Трансплантаты укладывают в 2—3 слоя на подготовленное на дужках ложе, причем стремятся расщепленными остистыми отростками и снятыми ранее с дужек кортикальными пластинками прикрыть трансплантаты В результате получается многослойная кортикально-губчатая масса, которая в дальнейшем быстро перестраивается и срастается с позвоночником, образуя прочный анкилоз.
Вдоль штанги конструкции протягивают тонкий катетер для отсоса и послойно зашивают рану Больного укладывают в заранее изготовленную гипсовую кроватку, а после снятия швов (через 10—12 дней) накладывают гипсовый корсет с головодержателем на 8—9 мес Ходить больному разрешают через 2 мес после операции, однако некоторые ортопеды этот срок сокращают вдвое, считая, что металлическая конструкция обеспечивает такую возможность.
После наступления надежного анкилоза фиксированного сегмента позво-.
3ночника (через l'/2—2 года) конструкция Харрингтона подлежит удалению Для этого после обнажения ее специальным инструментом сгибают штангу, в результате чего нижний конец ее выходит из отверстия в крючке После этого штангу нетрудно удалить Затем удаляют крючки.
Операции на телах позвонков и межпозвоночных.
дисках.
Дискотомия на уровне грудной дуги искривления позвоночника по Казьмину.
Эту операцию делают при сколиозе II и II—III степени Автор рассматривает ее как второй этап лечения больного после произведенной коррекции поясничного искривления позвоночника с помощью металлического дистрактора (см с 361).
Техника операции Делают разрез вдоль остистых отростков и дополняют его поперечным разрезом от вершины искривления в вогнутую сторону Паравертебральные мышцы на этой стороне отделяют от остистых отростков и дужек и в косом направлении пересекают их Поднадкостнично резецируют 3—4 ребра, скусывают поперечные отростки и экзартикулируют головки резецированных ребер (рис 202) Таким образом обнажают диски и боковую поверхность тел позвонков К передней поверхности тел позвонков подводят гибкий защитник и рассекают фиброзные кольца нескольких дисков; при этом сечение ведут от межпозвоночного отверстия к передней поверхности диска Автор рекомендует также для лучшей мобилизации позвоночника одновременно рассекать надостистую и межостистые связки.
Операцию заканчивают подготовкой ложа на дужках позвонков вогнутой стороны и укладкой аллотрансплантата вместе с аутощебенкой, полученной из резецированных ребер После послойного зашивания раны больному сразу на специальном столе с продольным и боковым вытяжением накладывают гипсовый корсет с головодержателем (см рис 195) Гипсовую иммобилизацию сохраняют не менее года.
.
 .
.
202.
202.
Схема дискотомии по Казьмину.
203.
Схема эпифизеодеза тел грудных позвонков.
.
366.
.
.
Эпифизеодез тел грудных позвонков.
В последние годы с целью остановить прогрессирование сколиоза в детском возрасте предпринимаются попытки оперативного вмешательства на зонах роста тел позвонков на выпуклой стороне дуги искривления позвоночника в надежде получить эпифизеодез и в известной степени устранить асимметрию роста позвоночника Однако операции, произведенные в области 1 — 2 межпозвоночных дисков, не дали положительных результатов (Pon.seti) В то же время вмешательства на нескольких участках дуги искривления позвоночника (Roaf, M.cCarroll и Costen., Л К Закревский, А И Казьмин, Я Л Цивьян, И А Мовшович, А Г Прохорова и др ) позволили достигнуть благоприятных результатов.
Техника эпифизеодеза грудных позвонков по Рофу Больного укладывают на живот Обезболивание — эндотрахеальный наркоз По задней поверхности грудной клетки на стороне реберного горба делают дугообразный разрез (иногда Т-образный или углообразный), выпуклостью обращенный к остистым отросткам От остистых отростков отсекают m.m. trapezius и rhom.boideus и весь кожно-мышечный лоскут отводят крючками в сторону, обнажая подлежащие ребра Поднадкостнично резецируют 5 — 6 ребер на протяжении 6—7 см соответственно сегменту позвоночника, где предполагается произвести эпифизеодез Поперечные отростки соответствующих позвонков выделяют, скелетируют их и удаляют кусачками Люэра Желобоватым долотом резецируют межпозвоночные суставы, расположенные между дужками вблизи основания поперечных отростков Освобождают от надкостницы вертебральные концы ребер Вводят защитники, которыми оттесняют плевру, и под контролем глаза производят экзартикуляцию головок ребер, используя для рассечения сумки сустава желобоватое долото.
После этого приступают к частичному иссечению межпозвоночного диска Желобоватым долотом удаляют участок диска вместе с тонкими кортикальными пластинками из выше- и нижележащих тел позвонков Мы иссекаем обычно 4—5 дисков (рис 203).
Для определения величины участка диска, подлежащего удалению, руководствуются формой его — удаляют расширенную часть диска Оставшийся диск на всем протяжении имеет форму узкой полоски Обязательно удаляют n.ucleus pulposus, который при сколиозе оказывается смещенным в выпуклую сторону Обращаем внимание на некоторые детали техники операции Прежде чем приступить к иссечению диска, необходимо определить расположение его Рентгеноанатомические исследования показали, что на вершине искривления позвоночника диск располагается горизонтально, а по мере отдаления вверх и вниз от вершины дуги он наклоняется кпереди и в вогнутую сторону искривления.
Для уточнения положения диска производят контроль длинной иглой, которую вкалывают в сочленовную поверхность тел позвонков с головкой ребра после удаления ребра При иссечении кортикального слоя тела позвонка во избежание излишнего кровотечения из губчатой кости следует выбивать тонкую пластинку В тех случаях, когда искривление позвоночшка выраженное (сколиоз III степени), иссекают большие участки тел позвонюв с тем, чтобы в послеоперационном периоде можно было с помощью этапных гипсовых корсетов произвести коррекцию дуги искривления позвоночника Такую операцию, сочетающую в себе эпифизеодез и клиновидную резекцию позвонков, называют множественной клиновидной резекцией позвоночника А И Казьмин предпочитает делать на одном уровне (вблизи вершины искривления) клиновидную резекцию, а выше и ниже — эпифизеодез тел позвонков.
Образовавшиеся дефекты после иссечения дисков с участками тел позвонков заполняют костной стружкой, полученной из резецированных.
3ребер Стружку плотно укладывают в полость путем прижатия ее тупфером Это необходимо для обеспечения лучшего гемостаза и сращения тел позвонков.
Операцию заканчивают подшиванием ранее отсеченных мышц к остистым отросткам Кожу и подкожную клетчатку послойно зашивают наглухо В рану вводят антибиотики Следует обратить внимание на обязательное возмещение кровопотери во время операции.
Послеоперационный период вначале больной проводит в гипсовой кроватке; на живот его поворачивают только для перевязок и туалета кожи спины.
После снятия швов накладывают гипсовый корсет с головодержателем, в котором больной лежит до 2 мес, причем в этот период осуществляют этапную редрессацию грудной дуги искривления позвоночника Затем корсет снимают, проводят рентгенологический контроль и вновь накладывают корсет уже в положении стоя (перед этим больного обучают стоять), в котором фиксация осуществляется до 6—7 нед После этого переходят на съемный жесткий корсет.
Как показали И А Мовшович и А Г Прохорова (1970), через 3—4 мес после операции на рентгенограмме выявляется костная спайка между телами позвонков, однако на вершине искривления этот процесс задерживается Авторы установили также, что несмотря на уменьшение в дальнейшем искривления оперированного сегмента позвоночника, выше и ниже этой дуги при сколиозе III степени искривление увеличивается Эти наблюдения позволили прийти к выводу о необходимости при сколиозе III степени первым этапом корригировать и стабилизировать поясничную дугу искривления и лишь вторым — делать эпифизеодез.
Переднебоковой спондилодез по Закревскому.
Операция на грудном отделе позвоночника Положение больного на боку с некоторым наклоном вперед Обезболивание — эндотрахеальный наркоз.
Техника операции В области выпуклой стороны искривления позвоночника и реберного горба производят Т-образный кожный разрез, величина которого соответствует протяжению участка позвоночника, намеченного к спондилодезу, и размеру реберного горба, подлежащего резекции (рис 204, а) Вертикальный разрез кожи делают по паравертебральной линии, горизонтальный— перпендикулярно первому и по средней части горба Второй вертикальный кожный разрез проводят по задней аксиллярной линии параллельно первому для создания лучшего доступа к реберному горбу при значительных размерах его На некотором протяжении рассекают апоневро-тическо-сухожильную часть трапециевидной и широкой мышц спины, которые затем тупым путем несколько отделяют и отодвигают в стороны (вверх и вниз) Поднадкостнично резецируют 4—6 ребер в области горба на протяжении заднеподмышечной линии до заднего конца их, не доходя 2—3 см до бугорков ребер; при этом небольшая часть тела ребра, шейка и головка сохраняются Производят спиртновокаиновую блокаду межреберных нервов у места их выхода в область операционной раны.
Межреберные мышцы с сосудисто-нервными пучками тупым путем отделяют от париетальной плевры Две — четыре из них пересекают по возможности ближе к подмышечной линии с целью' лучшей регенерации пересеченных нервов; остальные отодвигают крючками вверх и вниз Тупым путем при помощи марлевых салфеток, смоченных 5% раствором новокаина, париетальную плевру отделяют от грудной стенки и вместе с легким, тампонами и лопатками отодвигают от позвоночника Обнажают переднебо-ковую поверхность позвонков, в той или иной степени ротированных в.
3  .
.
 .
.
204.
Переднебоковой спондилодез по.
Закревскому.
а—доступы, б—подготовлено ложе для.
трансплантатов; в—заключительный этап.
операции.
.
.
сторону операционной раны По переднебоковой поверхности позвонков проходят межреберные артерии и вены (по паре на каждом позвонке) Производят их перевязку и пересечение Необходимо делать это тщательно, так как они отходят непосредственно от аорты и полой вены, и соскальзывание лигатуры чревато обильным кровотечением.
По боковой поверхности позвонков на всем протяжении основной дуги сверху вниз рассекают переднюю продольную связку позвоночника и надкостницу, которые затем вместе отделяют от позвонков После этого в области 5—7 межпозвоночных сочленений производят экономную резекцию 5—8 позвонков на выпуклой их стороне При этом вместе с частью межпозвоночного диска резецируют эпифизы и небольшие участки (толщиной около 5 мм) костной ткани позвонков Все это производят на протяжении 1/з или чуть менее половины поперечника позвонка, но не более, чтобы не вызвать закрытия зоны роста на вогнутой стороне искривления нерезецированной части позвонков В области края передней части позвонков сохраняют небольшие участки хрящевой пластинки зоны роста, чтобы после операции не возник кифоз Далее на боковой поверхности позвонков высекают углубление — паз шириной около 1,5 см, глубиной 1 см и длиной 16—22 см (рис 204, б).
Между резецированными поверхностями позвонков укладывают кусочки губчатой костной ткани, а в углубление позвонков (в паз) — аутотрансплантат из резецированных ребер (или аллотрансплантат) на всем протяжении основной дуги (6—8 позвонков) Шелковыми швами восстанавливают переднюю продольную связку позвоночника, которой плотно прикрывают и фиксируют трансплантаты (рис 204, в) В глубину раны вводят резиновый подводный дренаж для предупреждения возможного экстраплеврального гемоторакса Рану орошают антибиотиками и зашивают послойно с восстановлением межреберных мышечных пучков Больного укладывают в заранее изготовленную гипсовую кроватку, а после снятия швов накладывают гипсовый корсет на 6—7 мес.
.
369.
.
.
Операция на поясничном отделе позвоночника Паравертебральный путь автор считает достаточно удобным для подхода к перед небоковой поверхности поясничного отдела позвоночника Он может быть осуществлен справа и слева, в зависимости от направления деформации позвоночника Применяя его, можно достигнуть позвонков на протяжении от ТЬХц до Lrv Однако он не дает хорошей возможности подойти к позвонкам Llv, Lv и Si.
Положение больного на боку с валиком под поясничную область На выпуклой стороне искривления производят кожный разрез, который начинается по паравертебральной линии от области X ребра и идет косо сверху вниз и вперед по ходу XII ребра, достигая задней подмышечной линии; затем разрез дугообразно идет вниз до гребня подвздошной кости Продольно рассекают грудопоясничную фасцию По проекции линии поперечных отростков продольно частично острым, частично тупым путем расслаивают подвздошно-реберные и длинные мышцы спины, рану расширяют крючками Выделяют поясничные нервы, которые берут на марлевые держалки и отодвигают в сторону Пересекать их нельзя, так как в отличие от межреберных нервов, которые частично перекрывают друг друга в зонах иннервации, поясничные нервы иннервируют изолированно каждый свою область Поднадкостнично резецируют XII ребро (при необходимости и XI ребро) Пояснично-подвздошную мышцу отделяют от поперечных отростков и отодвигают в сторону Поперечные отростки и короткие мышцы между ними не удаляют.
Для обнажения X, XI, XII грудных позвонков находят пространство между париетальной плеврой сверху и диафрагмой снизу Тупым путем отслаивают плевру от позвоночника и диафрагмы Сбоку от позвоночника надсекают сухожильную ножку диафрагмы В результате всего проделанного обнажается переднебоковая поверхность нижних грудных и поясничных позвонков На переднебоковой поверхности каждого поясничного позвонка перевязывают и пересекают парные поясничные артерии и вену, так же как на грудных позвонках — межреберные артерию и вену.
По боковой поверхности позвонков, намеченных для спондилодеза, рассекают переднюю продольную связку с надкостницей и отслаивают их от позвоночника Затем производят спондилодез таким же путем, как и в грудном отделе.
Этот метод не получил распространения Если возникает необходимость, делают передний спондилодез.
Передний спондилодез при поясничном сколиозе.
В основе этой операции лежит стремление одновременно -с фиксацией позвоночника уменьшить лордоз, который почти всегда усилен при поясничном сколиозе (лордосколиоз).
Методика Чаклина сводится к обнажению диска liv — v левосторонним внебрюшинным доступом, к резекции диска и внедрению между телами позвонков аутотрансплантата (см с 332) Через 6—12 мес делают задний спондилодез Автор назвал эту операцию «операцией создания прочного базиса».
Методика Цивьяна отличается от описанной выше операции более широким воздействием на зоны роста искривленного сегмента позвоночника с одновременной фиксацией дуги искривления Операция показана при левостороннем поясничном сколиозе II или, в крайнем случае, II—III степени Левосторонним передненаружным внебрюшинным доступом обнажают тела всех поясничных позвонков Аорту и левые подвздошные сосуды мобилизуют и смещают вправо Для этого приходится перевязать и рассечь часть левых поясничных сосудов Продольно рассекают переднюю продоль--ную связку и отслаивают ее На всем протяжении подлежащего фиксации.
3  .
.
позвоночника ближе к выпуклой стороне искривления формируют паз, концы которого должны находиться обязательно в телах позвонков, но не в дисках В сформированный паз укладывают кортикально-губчатый аутотрансплантат и накладывают кетгутовые швы на переднюю продольную связку (рис 205) Рану зашивают послойно наглухо.
Через 8—10 дней больному накладывают вытяжение за таз, проводят массаж и лечебную гимнастику, исключая движения в поясничном отделе позвоночника Спустя 4 мес накладывают высокий гипсовый корсет на 4—6 мес, в котором больной ходит.
В заключение следует сказать, что описанные методики переднебокового и переднего спондилодеза при сколиозе пока не получили широкого распространения.
Клиновидная резекция позвоночника.
Клиновидная резекция позвоночника—заключительный, второй этап оперативного лечения при тяжелых формах сколиоза, который осуществляют спустя несколько месяцев в области грудного искривления после оперативной коррекции поясничной дуги с помощью дистрактора или других металлических конструкций Клиновидную резекцию позвоночника делают при ригидной деформации, когда позвонки настолько изменены, что рассчитывать на коррекцию позвоночника без такого вмешательства не приходится.
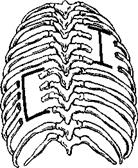
Операция состоит в удалении на выпуклой стороне искривления клина, включающего части смежных дужек и тел позвонков с участком межпозвоночного диска, и последующей коррекции искривленного позвоночника По методу Рофа (1954) резецируют дужку и суставные отростки на выпуклой стороне (см рис 207, а), а тела смежных позвонков резецируют не только на выпуклой, но частично и на вогнутой стороне A Gruca (1958) несколько расширил область резекции задних отделов позвонков (см рис 207, б).
Считая, что обширная резекция тел позвонков ведет к развитию кифотического искривления, А И Казьмин (1959) расширил объем резекции задних отделов позвонков и уменьшил объем резекции тел позвонков (см рис 207, в) Я Л Цивьян (1961) заканчивает клиновидную резекцию рассечением диска на вогнутой стороне дуги искривления позвоночника для большей мобилизации дуги.
Для успешного проведения клиновидной резекции позвоночника важно иметь четкое представление об анатомо-топографических соотношениях сколиотического позвоночника, грудной клетки, содержимого позвоночного канала, крупных сосудов, плевры и т д.
Доступ к выпуклой поверхности дуги искривления позвоночника осуществляют через реберный горб, в пределах которого и находятся тела торсированных в выпуклую сторону позвонков, подлежащие резекции Между телами позвонков и грудной стенкой иногда остается очень узкая щель, в которой расположена переходная складка плевры Необходимо также учитывать положение межреберного сосудисто-нервного пучка, который на выпуклой стороне искривления позвоночника при выраженном.
.
371.
.
.
 .
.
206.
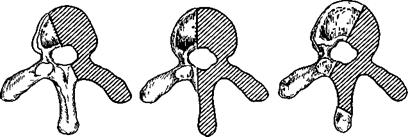
Левосторонний грудной сколиоз (вид с выпуклой стороны).
1—межреберные нервы проходят отвесно по торсирован-ным телам позвонков; 2—снаружи от нерва лежит легко смещаемая переходная складка плевры.
остроконечном реберном горбе проходит по телам торсированных позвонков в промежутке между краем ребра и переходной складкой плевры (рис 206) Учитывать это тем более важно, что случайное пересечение v in.tercostalis вблизи межпозвоночного отверстия приводит к тому, что конец ее, связанный с внутрипозвоночным венозным сплетением, сразу скрывается в позвоночном канале и остановить кровотечение в таком случае можно только после ламинэктомии Целесообразно основной этап операции начинать с ламинэктомии, а затем уже приступать к резекции тел позвонков и межпозвоночного диска.
Положение больного на животе Обезболивание — эндотрахеальный наркоз Техника операции (с зоной резекции позвонка по Казьмину) На выпуклой стороне искривления производят один.
из принятых при этой операции разрезов — дугообразный (мы делаем разрез, выпуклостью обращенный в вогнутую сторону), углообразный, Т-образный или поперечный (рис 207) После отсечения от остистых отростков трапециевидной и ромбовидной мышц их вместе с кожно-подкожноклетчаточным лоскутом оттягивают в выпуклую сторону, покрыв салфеткой смоченной изотоническим раствором хлорида натрия.
Поднадкостнично резецируют 2—3, иногда 4 ребра в области вершины искривления Резецируют кусачками поперечные отростки двух смежных позвонков, подлежащих резекции, постепенно скусывают пластинки дужек, основания остистых отростков и таким образом доходят до вогнутой стороны дуги искривления позвоночника.
Резецируя дужки позвонков на выпуклой стороне искривления, хирург вступает в непосредственный контакт с крупными внутрипозвоночными венозными стволами (до 3—3,5 мм в диаметре), которые лежат у переднего края межпозвоночного отверстия (см рис 194) и при повреждении не спадаются В то же время спинной мозг с оболочками, расположенный, как установлено нами (1963), на вогнутой стороне, становится доступным лишь после резекции части дужки на вогнутой стороне искривления Таким образом, при клиновидной резекции позвоночника вероятность непосредственного повреждения спинного мозга относительно невелика, а основная опасность связана с ранением внутрипозвоночного венозного сплетения, поскольку неполный гемостаз может вызвать серьезные неврологические расстройства с парезом нижних конечностей.
Для доступа к межпозвоночному диску производят экзартикуляцию головок соответствующих ребер (делать это следует осторожно, так как рядом расположен межреберный сосудисто-нервный пучок!) и приступают к резекции диска и прилежащих к нему участков тел позвонков В результате резекции образуется дефект ромбовидной формы, одна из вершин которого расположена в области сохранившегося участка диска, а другая — в области.
.
372.
.
.
 .
.
 .
.
207 Клиновидная резекция грудных позвонков.
а, б, в—зоны клиновидной резекции (по Рофу, Груца Казьмину) г—кожные разрезы по Казьмину.
суставных отростков резецированных позвонков на вогнутой стороне Здесь же лежит спинной мозг, окруженный оболочками.
Операцию заканчивают гемостазом и обычно производят задний спонди-лодез по вогнутой стороне с помощью трансплантатов из резецированных ребер, которые укладывают черепицеобразно Рану зашивают послойно наглухо, введя предварительно катетер, и больного укладывают в заранее изготовленную гипсовую кроватку Через 10—12 дней больному накладывают на специальном столе (см рис 195) гипсовый корсет, а в дальнейшем производят этапную коррекцию позвоночника При этапной коррекции сколиотической дуги основная задача состоит в превращении некомпенсированного сколиоза в компенсированный с учетом достигнутого исправления поясничной кривизны позвоночника.
Продолжительность иммобилизации гипсовым корсетом не менее года, затем больного снабжают съемным жестким корсетом с головодержателем.
Вентральный деротационный спондилодез.
В 1969 г A Dwyer предложил принципиально новый метод оперативного лечения сколиоза — непосредственное воздействие на тела позвонков в дуге искривления позвоночника Этот метод позволяет устранить не только искривление позвоночника во фронтальной и сагиттальной плоскостях, но и ротационную деформацию Мы подчеркиваем «ротационную», а не «торсионную», поскольку торсионная (структуральная), т е специфическая для сколиоза, деформация позвонков не может быть устранена никакими.
3 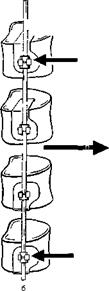 .
.
~~~х.
 .
.
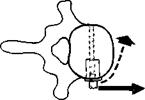
инструментальными методами Операция Дваира направлена лишь на устранение ротации деформированных позвонков Для проведения операции требуется специальный набор инструментов: деротатор, специальные углообразные пластинки, шайбы, винты с особой головкой и т д.
Принцип техники операции Для доступа резецируют ребро верхнего конечного позвонка в области спондилоде-за (обычно VI или X) Вмешательство возможно на 8 и даже на 9 сегментах.
208.
Вентральный деротационный спондилодез по Дваиру.
а — деротациопная коррекция, б — лордозирующая коррекция.
Принцип операции сводится к полному удалению межпозвоночных дисков до задней продольной связки Снимают кортикальные замыкательные пластинки тел позвонков до губчатой кости На боковые поверхности тел позвонков винтами фиксируют углообразные пластинки с таким расчетом, чтобы горизонтальная часть пластинки упиралась в верхнюю (в проксимальной части дуги искривления) или в нижнюю поверхность тел позвонков Винты ввинчивают в тело позвонка во фронтальной плоскости (во фронтальной плоскости тела позвонка), при этом предположительно рассчитывают возможную деротацию.
Далее монтируют винтовую штангу дерогатора, вставляя ее в шлицы винтов Затем к штанге и конечным винтам фиксируют деротатор и с упором на три точки осуществляют лордозирующую и деротационную коррекцию (рис 208, а, б).
Для стабилизации достигнутого результата тела позвонков сближают и сдавливают Там, где не удается добиться контакта тел позвонков, между ними вводят костную щебенку, полученную из резецированного ребра, или вводят трансплантаты в виде клиньев.
R Bauer (1975), К Zielke и A Berthet (1978) преимущества методики Дваира видят в том, что: 1) вмешательство проводится непосредственно на наиболее ротированном отделе позвоночника — телах и дисках; 2) в связи с широким освежением тел позвонков и компремированием их сокращается срок ношения корсета; 3) по сравнению с методом Харрингтона протяженность спондилодеза может быть меньше; 4) снижается опасность паралича; при операции Дваира дуга искривления позвоночника не удлиняется, как при методе Харрингтона, а укорачивается В то же время этот метод имеет и отрицательные стороны: двухполостное вмешательство с торакотомией, диафра!могомией и забрюшинным доступом, а также относительно большое использование при операции технических средств.
Резекция реберно-позвоночного горба.
В комплексе оперативного лечения больных сколиозом особое место занимают операции, направленные на уменьшение реберно-позвоночного горба Частичную резекцию горба не как оперативный прием, а как.
.
374.
.
.
 .
.
209 Рентгенограмма реберного горба в аксиальной проекции.
оперативный доступ осуществляют при ряде других описанных выше операций — эпифизеодезе тел позвонков, клиновидной резекции позвоночника и др Однако здесь речь будет идти о резекции реберно-позвоночного горба как самостоятельной целенаправленной операции.
Дата добавления: 2015-06-12; просмотров: 1529;
