ПРЕРВАННАЯ ДУГА АОРТЫ
Прерванная дуга аорты - дефект, при котором дуга аорты является неполной. Аномалия классифицируется согласно тому, где дуга прерывается. Обычно артериальное кровообращение верхней части тела осуществляется через восходящую аорту, а нижняя часть тела получает кровоснабжение через артериальный проток, который связан с нисходящей грудной аортой. Размер восходящей аорты коррелирует с диаметром выпускного отверстия: гипоплазированная восходящая аорта может сопутствовать атрезии аортального клапана и-или гипоплазии левого желудочка.
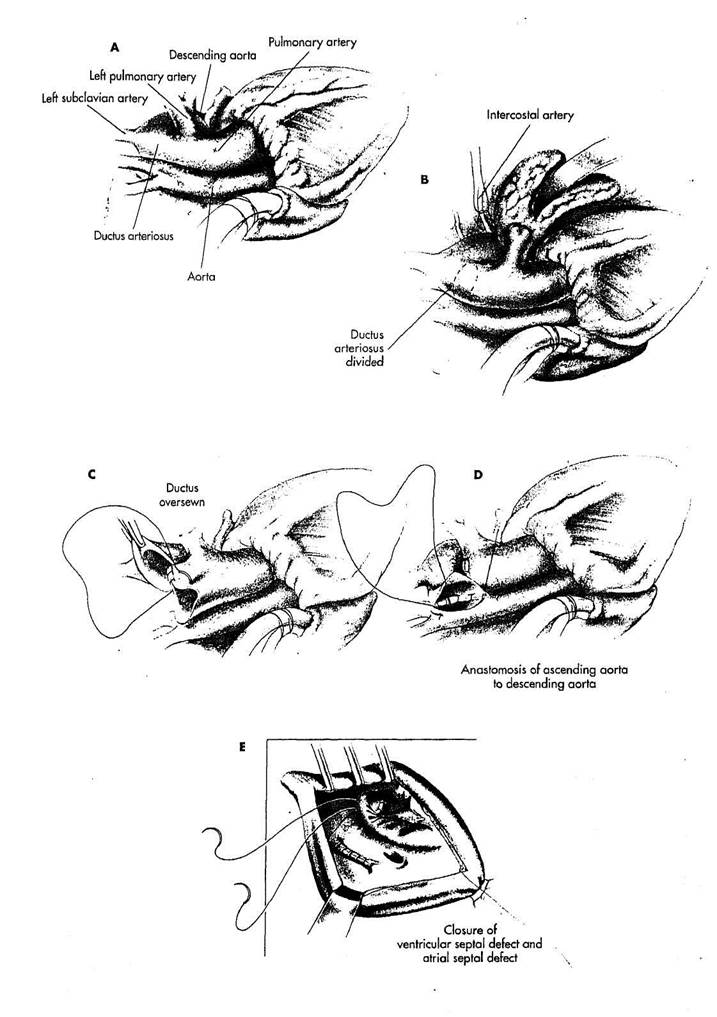
РИСУНОК 28-1
А. Проведение искусственного кровообращения у этих пациентов вызывает значительные трудности и зависит от того, где прервана дуга. Обычно канюляция производится единственной венозной канюлей, а коррекция осуществляется, используя глубокую гипотермию и остановку кровообращения. Контроль температуры в верхних и нижних отделах крайне необходим, чтобы обеспечить однородное охлаждение жизненных органов. Могут быть необходимы для перфузии и аорта, и легочная артерия, но обычно перфузия одного из сосудов достаточна для того, чтобы охладить все тело.
В. В то время как производится охлаждение, полностью мобилизуется нисходящая грудная аорта. Некоторые межреберные артерии , могут быть пересечены, но обычно обширной мобилизации достаточно, чтобы длина нисходящей аорты позволила достигнуть восходящей аорты. Когда
начата остановка кровообращения; артериальный проток пересекается.
C. Проксимальный конец арте
риального протока ушивается поли
пропиленовым швом 6/0 или 5/0.
D. Накладывается анастомоз
конец-в-бок между нисходящей груд
ной аортой и восходящей аортой по
липропиленовым или polyaioxanone
швом 6/0 или 7/0. Полная мобили
зация нисходящей аорты позволяет
наложить этот анастомоз без натяже
ния.
E. Обычно имеются сопутству
ющие дефект межжелудочковой и де
фект межпредсердной перегородки.
Они коррегируются из чрезпредсерд-
ного доступа обычным способом. Дак-
роновая заплата вшивается в дефект
межжелудочковой перегородки, а де
фект межпредсердной перегородки за
крывается прямым швом. Согревание
пациента производится перфузией че
рез восстановленную аорту.
|
29 СОСУДИСТЫЕ КОЛЬЦА
Аномалия развития дуги аорты может заканчиваться сосудистыми аномалиями, которые вызывают компрессию трахеи и пищевода, обычно известными как сосудистые кольца. Эти аномалии вызывают обструкцию дыхательных путей или ди-сфагию, иногда и то, и другое. Диагноз ставится на основании клинических признаков, подтвержденных рентгенограммой пищевода с барием, которая показывает заднее сжатие пищевода патологической артерией, так как она направляется позади пищевода и трахеи. Операционный доступ в почти каждом случае - левая заднебо-ковая торакотомия через ложе нерезецированного четвертого ребра.
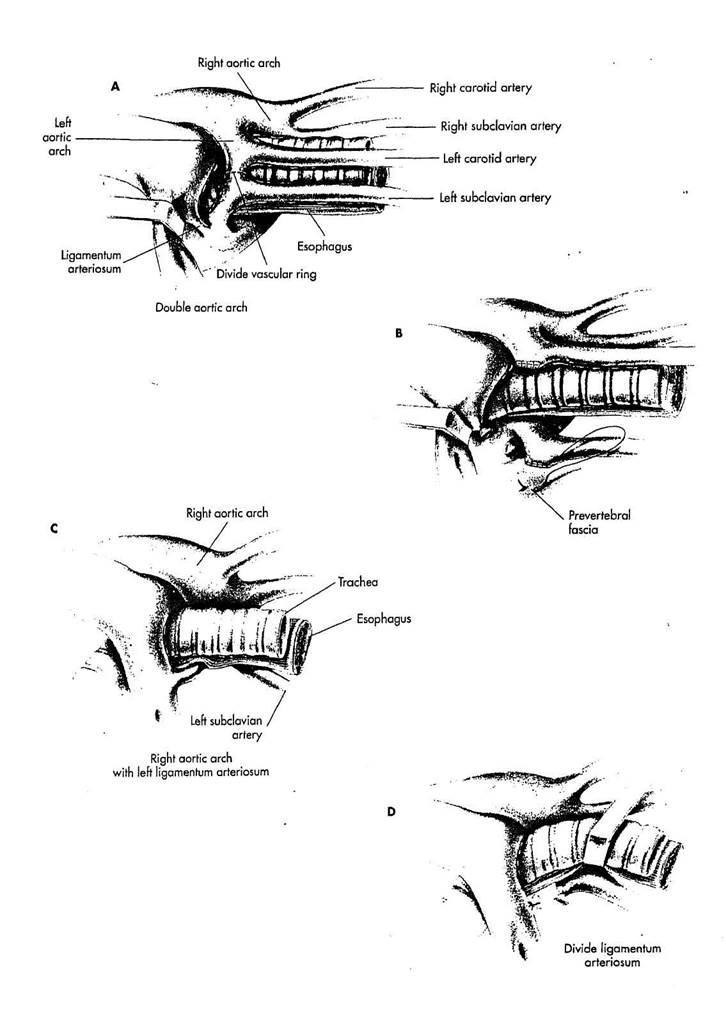
РИСУНОК 29-1
ДВОЙНАЯ ДУГА АОРТЫ
А. Плевра над верхней частью грудной аорты и левой подключичной артерией рассекается по адвентиции дуг аорты и ветвей так, чтобы блуждающий нерв был мобилизован кпереди с плевральным лоскутом. Левая дуга аорты, вместе с левыми каротид-ной и подключичной артериями мобилизуется до соединения с восходящей аортой. Позадипищводная левая дуга аорты мобилизуется полностью на большом расстоянии от пищевода и трахеи. В течение позадипищеводного выделения правые каротидная и подключичная артерии должны хорошо идентифицироваться. Выделение левой дуги аорты должно закончиться на восходящей аорте. Это позволяет произвести абсолютную идентификацию дуг аорты и их ветвей. Точка разделения сосудистого кольца обычно располагается на левой (передней) дуге аорты в самом узком месте.
В. Левая дуга аорты пересекается между сосудистыми зажимами, и концы ее ушиваются полипропиленовой нитью 5/0. Дистальная линия шва культи, которая является часто проксимальной к левой подключичной артерии, соединяется швом с превер-тебральной фасцией, чтобы полностью
открылось пространство латеральное от трахеи и пищевода. Ligamentum arteriosum пересекается.
ПРАВАЯ ДУГА АОРТЫ С RETROESOPHAGEAL ЛЕВОЙ
подключичной артерией И ЛЕВОЙ LIGAMENTUM ARTERIOSUM
C. Дуга аорты находится на
правой стороне вместе с нисходящей
грудной аортой. Левая подключичная
артерия отходит от праврй части нис
ходящей грудной аорты и проходит
влево позади пищевода. Сосудистое
кольцо замыкается ligamentum
arteriosum, которая проходит от аорты
около левой подключичной артерии
позади пищевода к левому стволу ле
гочной артерии.
D. Плевру латерально от пище
вода и левой подключичной артерии
рассекают. Ligamentum arteriosurr и
левая подключичная артерия полно
стью мобилизуются. Ligamentum
arteriosum лигируется и пересекается.
Левая подключичная артерия полно
стью выделяется от задней поверхно
сти пищевода назад к устью на груд
ной аорте.
Продолжение на следующей странице.
|
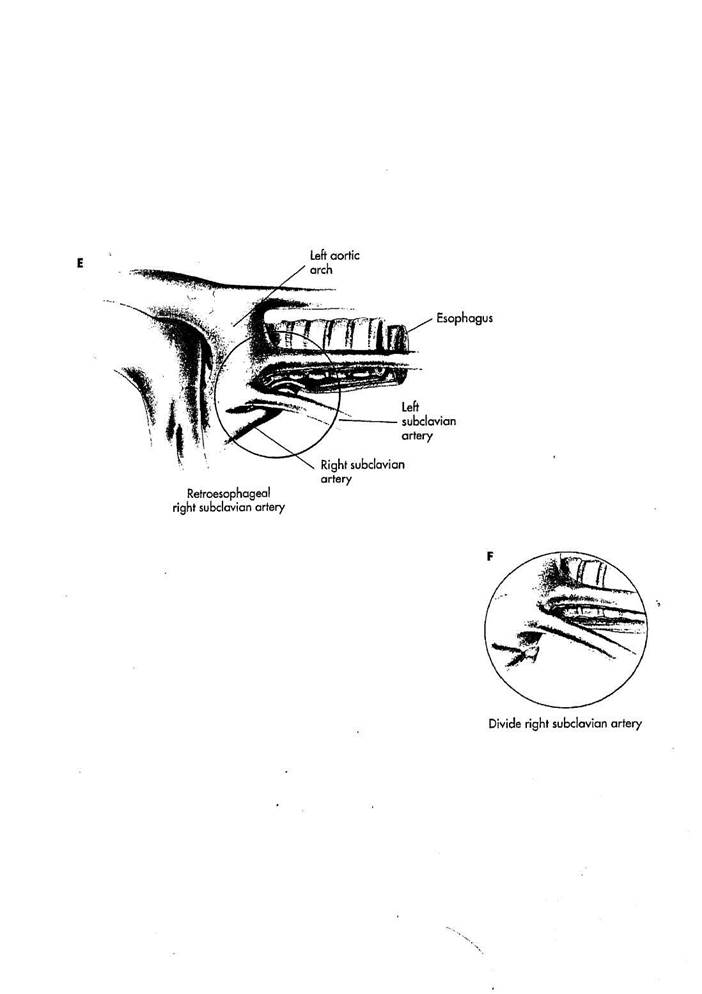
ЛЕВАЯ ДУГА AOPJbl С РЕТРОЗЗОФАГЕАЛЬНОИ ПРАВОЙ о ПОДКЛЮЧИЧНОУ
артерией, возникающей как четвертая ветвь дуги
АОРТЫ
Е. Этот порок - не истинное сосудистое кольцо, потому кпереди от трахеи нет никакой сосудистой структуры. Пищевод сжимается правой подключичной артерией, поскольку она проходит позади пищевода как четвертая ветвь дуги аорты. Симптомы затруднения при глотании обычно не проявляют очень долго, если имеется эктазия подключичной артерии (dysphagia lusoria).
Доступ производится из левой торакотомии, как и при других случа-
ях сосудистого кольца. Однако, если имеется aneurysmal dilation пищевода справа вне точки пищеводного сжатия, можно рекомендовать приблизиться к повреждению справа так, чтобы могла быть выполнена реконструкция подключичной артерии анастомозом в правую сонную артерия. Для детей - все, что требуется - простая мобилизация и отделение позадипище- , водной правой подключичной артерии. Плевру над аортой и левой подключи- ' чной артерией рассекают. Правая подключичная артерия идентифицируется и выделяется от устья позади пищагэ-да и насколько возможно вправо.
F. Правая подключичная артерия лигируется и пересекается. Что позволяет отвести дистальный конец из-за пищевода вправо.
|
30 ПАЛЛИАТИВНЫЕ ОПЕРАЦИИ
Анастомоз между подключичной и легочной артериями
Операции были предложены для улучшения гемодинамики и баланса кровотока при сложных врожденных пороках сердца. Эти операции выполняются для того, чтобы позволить отложить радикальное вмешательство на более погдкее время, когда возраст, размеры сердца и клиническая ситуация буд^ут способствовать более успешному результату.
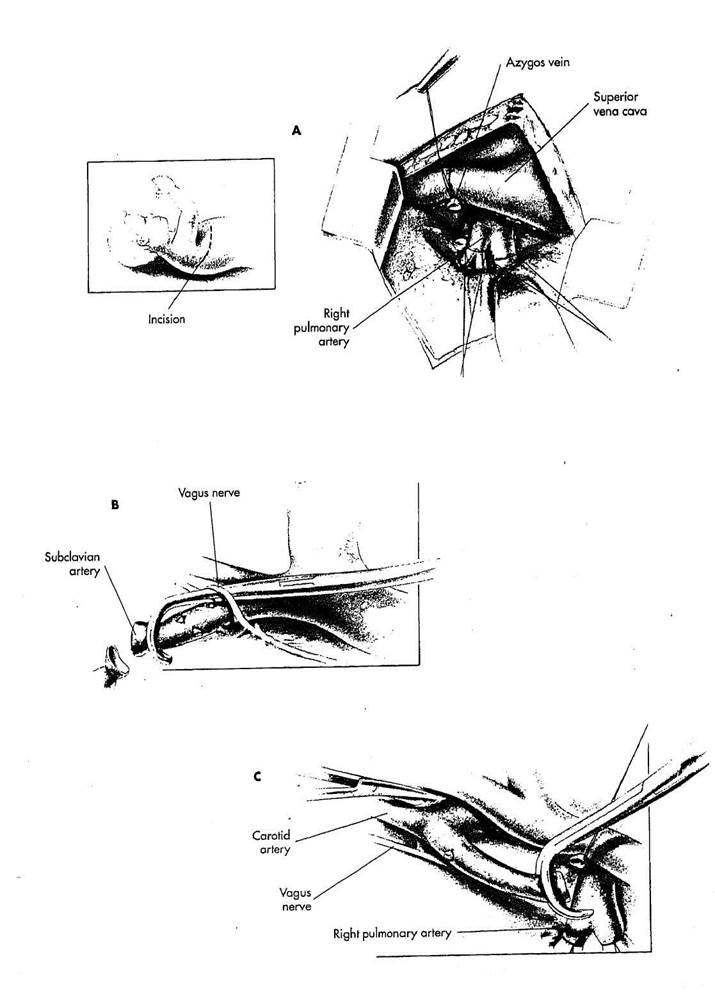
BLALOCK-TAUSSIG ШУНТ
А. Заднебоковая торакотомия выполняется на стороне противоположной дуге аорты. В большинстве случаев - это правая торакотомия. Грудная клетка открывается через (ложе нерезецированного четвертого ребра. Средостенную плевру рассекается от легочной артерии, параллельно верхней полой вене и над правой подключичной артерией. Вена azygos мобилизуется, лигируется, и пересекается. Дистальная лигатура вены azygos, которая дважды перевязывается на стороне верхней полой вены, может использоваться как тракционный шов, чтобы отводить полую вену медиально и кпереди. Правая легочная артерия полностью мобилизуется, и двойные петли лигатур, служащих турникетом, размещаются на верхушечно-передней сегментарной ветви и средней части легочной артерии. Правая легочная артерия мобилизуется в медиальную сторону так далеко, как это возможно. Перикард отделяется от правой легочной артерии, сохраняя, целостность перикардиального мешка.
В. Правая подключичная артерия идентифицируется и мобилизуется. Гепарин (100 Ед/кг) применяется внутривенно, чтобы предотвратить формирование фибрина внутри подключичной артерии в течение ее выделения. Резиновая тесьма или петля из
лигатуры проводится вокруг правой подключичной артерии для атравмати-ческой ее ретракции. Ветви подключичной артерии лигируются шелком 4/0 и пересекаются. Блуждающий нерв идентифицируется. Маленький правый угловой зажим проводится ниже блуждающего нерва и используется, чтобы мобилизовать переднюю поверхность подключичной артерии от ниже нерва. Подключичная артерия лигируется. Сосудистый зажим Cooley проводится ниже блуждающего нерва и используется для окклюзии подключичной артерии дистально от лигатуры. Подключичная артерия1 пересекается, и зажим Cooley протягивается ниже блуждающего нерва, чтобы вытащить подключичную артерию из петли, сформированной блуждающим нервом и его возвратной ветвью.
С. На рисунке изображен *i-жим Cooley на дистальном конце подключичной артерии для ее протягивания. Сонная и безымянная артесчи полностью мобилизованы от соединительной ткани средостения. Выделение сонной артерии нужно произвести так далеко, насколько это возможно, а безымянной артерии - насколько возможно медиально, чтобы достигнуть максимальной мобилизации и длины подключичной артерии для приближения ее к правой легочной артерии.
Продолжение на следующей странице.
|
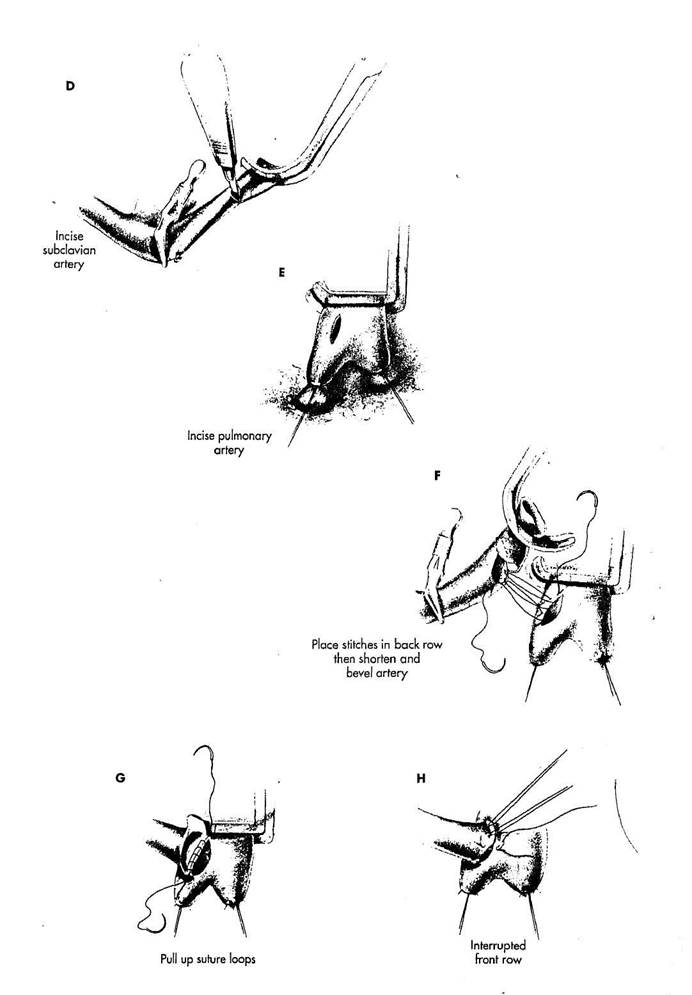
D. Сосудистый зажим Dietrich наложен на подключичную артерию в месте отхождения от нее безымянной артерии. Сосудистый зажим Blalock наложен поперек правой легочной артерии, а на дистальных ветвях правой легочной артерии наложены страховочные лигатурные турникеты. Скальпелем № 11 производится поперечный разрез наполовину подключичной артерии, проксимально от окклюзирую-щего зажима. При размещении этого разреза, хирург должен сохранить соответствующую длину подключичной артерии таким образом, чтобы этот разрез мог быть приближен к разрезу правой легочной артерии без натяжения. Кроме того, разрез должен быть размещен настолько проксимальный в подключичной артерии, насколько это возможно, чтобы разрез находился в точке максимально большого диаметра сосуда.
E. Разрез сделан в передне-
верхнем аспекте правой легочной арте
рии. Длина разреза должна быть при
близительно равной диаметру подклю
чичной артерии, учитывая то, что раз
рез легочной артерии всегда увеличи
вается в течение формирования ана
стомоза.
F. Задний ряд стежков в ана
стомозе формируется непрерывным
полипропиленовым швом 7/0. Прежде чем сблизить артерии, накладываются все петли швов помещены на задней половине анастомоза. Игла проводится из просвета сосуда (или из интимальной поверхности) на подключичной артерии и в просвет сосуда (или в адвентициальную поверхность) на легочной артерии. Конец подключичной артерии иссекается, выкраивая соответствующий скос. Этот шаг должен быть сделан очень тщательно, чтобы сохранить адекватную длину передней поверхности подключичной артерии.
G. Затем подтягивают петли шва, чтобы приблизить подключичную артерию к легочной артерии.
Н. Формирование анастомоза заканчивается, накладывая ряд узловых швов на переднюю сторону соустья. Предварительно в каждый угол анастомоза помещаются два стежка, чтобы связать их с непрерывной нитью задней губы анастомоза и гарантировать герметичность непрерывного шва. Узловые швы на переднюю губу анастомоза накладываются не завязывая их, чтобы гарантировать точность анастомоза и предотвратить подшивание задней губы анастомоза.
Продолжение на следующей странице.
|
МОДИФИКАЦИЯ LAKS-CASTANEDA
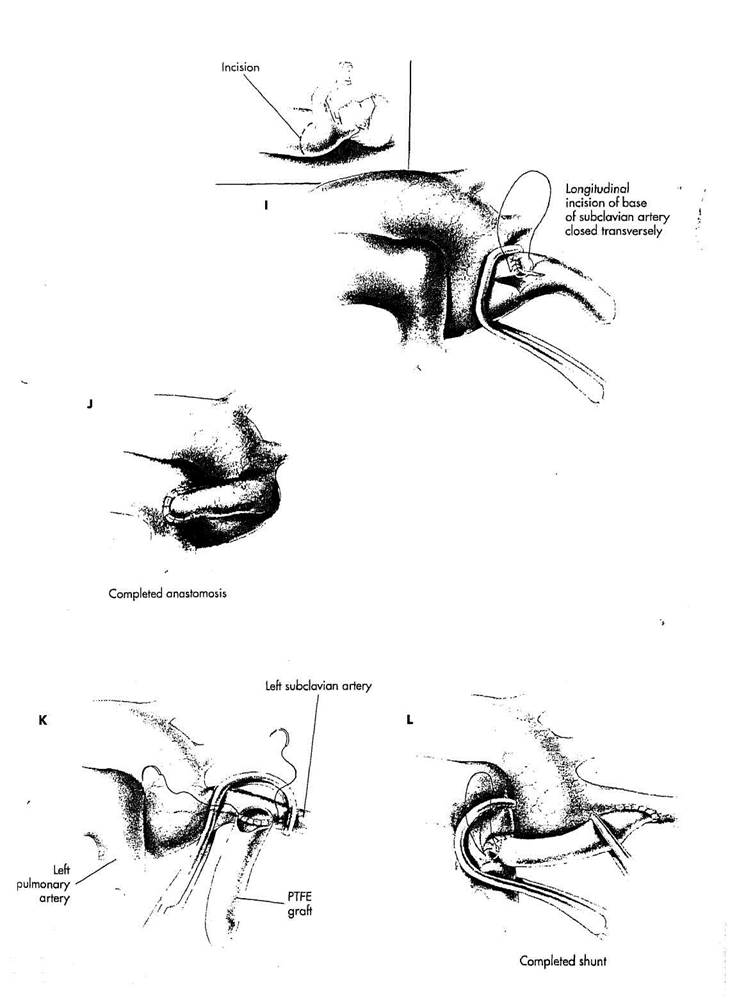
I. Если необходимо использовать подключичную артерию на той же самой стороне, где располагается дуга аорты, может использоваться подключичная аортопластика Laks-Castaneda, чтобы предотвратить пере-крут (кинкинг) подключичной артерии на дуге аорты.
После полной мобилизации подключичной артерии и дистальной части дуги аорты, подключичная артерия лигируется и пересекается. На дистальную часть дуги аорты присте-' ночно накладывается сосудистый зажим для частичной окклюзии, чтобы изолировать основание подключичной артерии. В основании подключичной артерии производится разрез, который продлевается дистально на подключичную артерию и на дугу аорты, противоположной основанию подключичной артерии. Этот продольный разрез закрывается в поперечно, используя тонкий непрерывный полипропиленовый шов. Этот шов перемещает устье подключичной артерии на переднюю стенку дуги аорты таким образом, чтобы подключичная артерия была направлена к легочной артерии без деформации или перекрута (кинкин-га).
J. Анастомоз дистального конца подключичной артерии к легочной артерии формируется, используя технику, описанную для стандартного анастомоза Blalock-Taussig.
МОДИФИЦИРОВАННЫЙ
АНАСТОМОЗ
BLALOCK-TAUSSIG
К. Модификация . принципа анастомоза Blalock-Taussig, при котором между подключичной и легочной артерией вшивается протезный транс-, плантат, объединяет простоту выполнения с благоприятными характеристиками кровотока, управляемым размером подключичной артерии, о.сут-ствием подтягивания и ' деформации легочной артерии, сохранением кровотока в подключичной артерии. Операция не идеальна для отдаленных сроков функционирования шунта, но достаточно удовлетворительна в случаях, при которых паллиативная операция нужна меньше, чем на 2 года.
Шунтирование производится на той же стороне, где располагается дуга аорты, в большинстве случаев из заднебоковой торакотомии. У пациентов с обычной левой анатомией дуги аорты мобилизуются левая подключичная артерия и проксимальная часть левой легочной артерии. Чтобы изолировать левую подключичную артерию дистально от устья используется небольшой изогнутый сосудистый зажим. Формируются концы 4 или 5 мм polytetrafluoroethylene (PTFE) трансплантата, которые обрезаптя под скосом. Непрерывным полипропиленовым швом 6/0 или 7/0 формируется анастомоз конец-в-бок ме-клу трансплантатом и подключичной артерией.
L. Чтобы изолировать ча^ть левой легочной артерии используется сосудистый зажим. Трансплантат обрезается под углом, чтобы приблизить легочную артерию. Формируется анастомоз конец-в-бок между трансплантатом и легочной артерией, используя тонкий непрерывный полипропиленовый шов.
|
Анастомоз "восходящая аорта - правая легочная артерия"
Прямой анастомоз между восходящей аортой и правой легочной артерии одно время был часто используемой техникой шунтирования. Однако, из-за послеоперационного стеноза правой легочной артерии, это шунтирование теперь выполняется менее часто.
РИСУНОК 30-2
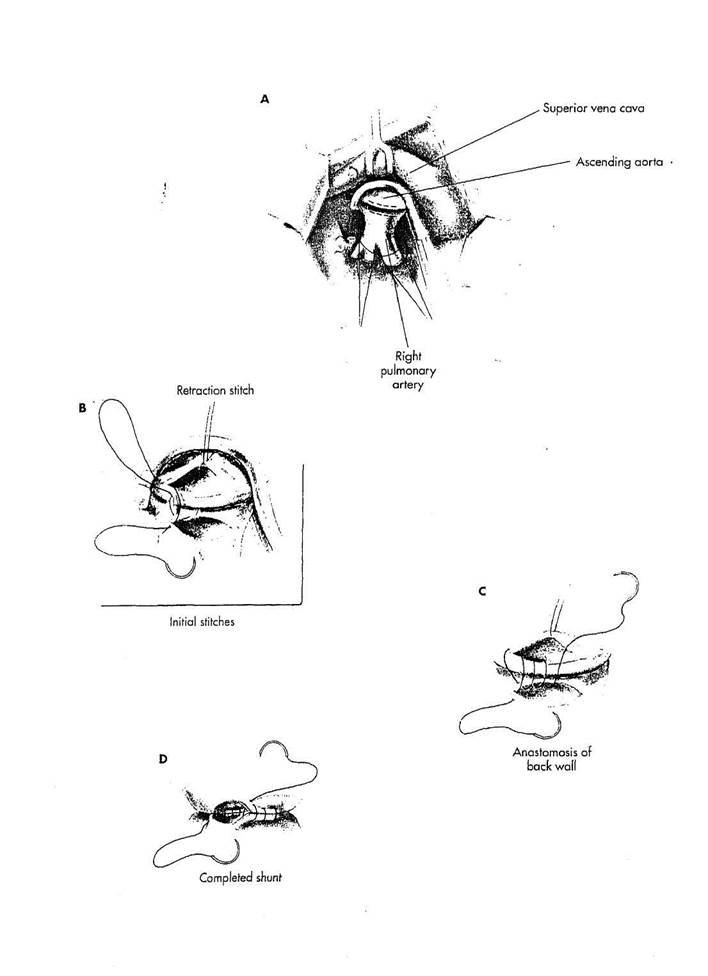
АНАСТОМОЗ WATERSTON-COOLEY
А. Выполняется заднебоковая правосторонняя торакотомия. Мобилизуется и пересекается вена azygos. Перикард рассекается над правой легочной артерией. Правая легочная артерия полностью мобилизуется, и вокруг врехушечно-передней сегментарной ветви и средней порции легочной артерии проводятся турникеты из лигатур. Перикард мобилизуется от восходящей аорты. Частичноокклюзирую-щий сосудистый зажим размещается в восходящей аорте позади правой легочной артерии, чтобы зажать и аорту, и правую легочную артерию между браншами зажима. Аорта - ротируется кпереди и влево, чтобы принести заднюю стенку аорты в окклюзирую-щий зажим. Ветви легочной артерии обходятся турникетными лигатурами. В аорте и правой легочной артерии производятся параллельные разрезы. Длина разрезов точно калибруется от
3 до 4 мм в зависимости от возраста и веса ребенка, используя штангенциркуль для роговицы, применяемый в глазной практике.
В. Непрерывным проленовым швом 7/0 формируется анастомоз между аортой и легочной артерией бок-в-бок. Начальный шов в направлении изнутри (из интимы) помещен в верхний угол аортального и легочного разрезов. Игла с аортального конца затем направляется от адвентициал*-*"->й поверхности в просвет сосуда легочной артерии. Стежок ретракции, помещенный спереди в аорту, обнажает анастомоируемый участок.
C. Швы размещаются поперек
задней стенки анастомоза, вкалываясь
иглой изнутри (из интимальной по
верхности аорты). Нужно обращать
особое внимание, чтобы включить в
анастомоз только переднюю стенку
легочной артерии.
D. Анастомоз заканчивается,
накладывая швы на переднюю губу.
|
Анастомоз между верхней полой веной и правой легочной артерией
Анастомоз между верхней полой веной и правой легочной артерией (шунт Glenn) применяется в повседневной практике у некоторых пациентов с атрезией трехстворчатого клапана и с аномалиями единственного желудочка сердца. Операция имеет некоторые преимущества в том, что легочный венозный возврат к желудочку не увеличен и общая нагрузка единственного желудочка объемом будет меньше, чем при системном анастомозе.
РИСУНОК 30-3 GLENN SHUNT
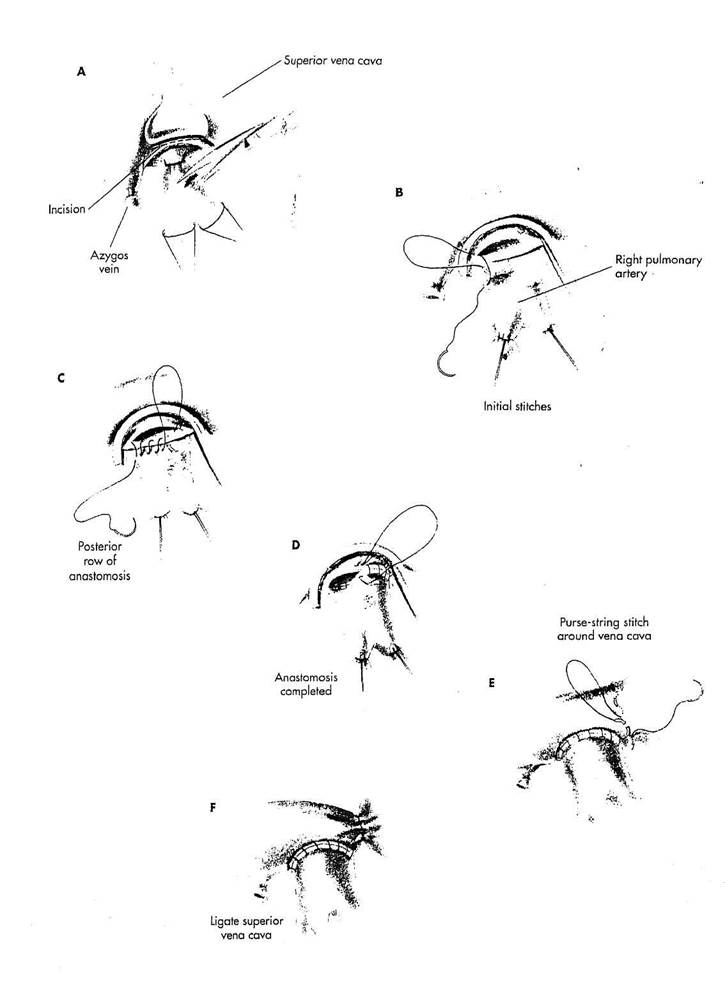
A. Верхняя полая вена мобили
зуется, вена azygos лигируется и пере
секается. Мобилизуется правая легоч
ная артерия, а на ее ветви накладыва
ются лигатурные турникеты. Легочная
артерия лигируется настолько
центрально, насколько возможно и за
тем пересекается.
B. Часть верхней полой вены
сразу выше соединения с правым
предсердием изолируется частичной
окклюзией сосудистым зажимом. В
верхней полой вене точно напротив
легочной артерии производится про
дольный разрез приблизительно рав
ный диаметру легочной артерии. Ис
пользуя полипропиленовый шов 6/0
или 7/0 формируется анастомоз конец
(легочная артерия)-в-бок (полая ве
на). Начальный стежок нити с двой
ной иглой проводится изнутри (из ин-
тимальной поверхности) легочной ар
терии. Противоположная игла прово
дится изнутри разреза верхней полой
вены в верхнем углу.
C. Игла проводится к легочной
артерии из адвентициальной поверхно
сти внутрь так, чтобы стежки задней
губы анастомоза могли быть построе
ны из интимальных поверхностей.
D. Стенка передней стороны
анастомоза заканчивается непрерыв
ным швом.
E. Сосудистый зажим и лига
туры турникета удаляются, чтобы вос
становить кровоток через анастомоз.
Киссетный полипропиленовый шов 3/
накладывается вокруг верхней полой
вены, ниже анастомоза и выше право
го предсердного соединения.
F. Перевязка верхней полой ве
ны перенаправливает всю венозную
кровь из верхней половины тела в
правую легочную артерию. Если необ
ходимо осуществление потока веноз
ной крови и в правую, и в левую ле
гочные артерии, анастомоз между
верхней полой веной и правой легоч
ной артерией формируется по-другому
(см. рисунок 20-3, А-Е - двунаправ
ленный анастомоз Glenn).
|
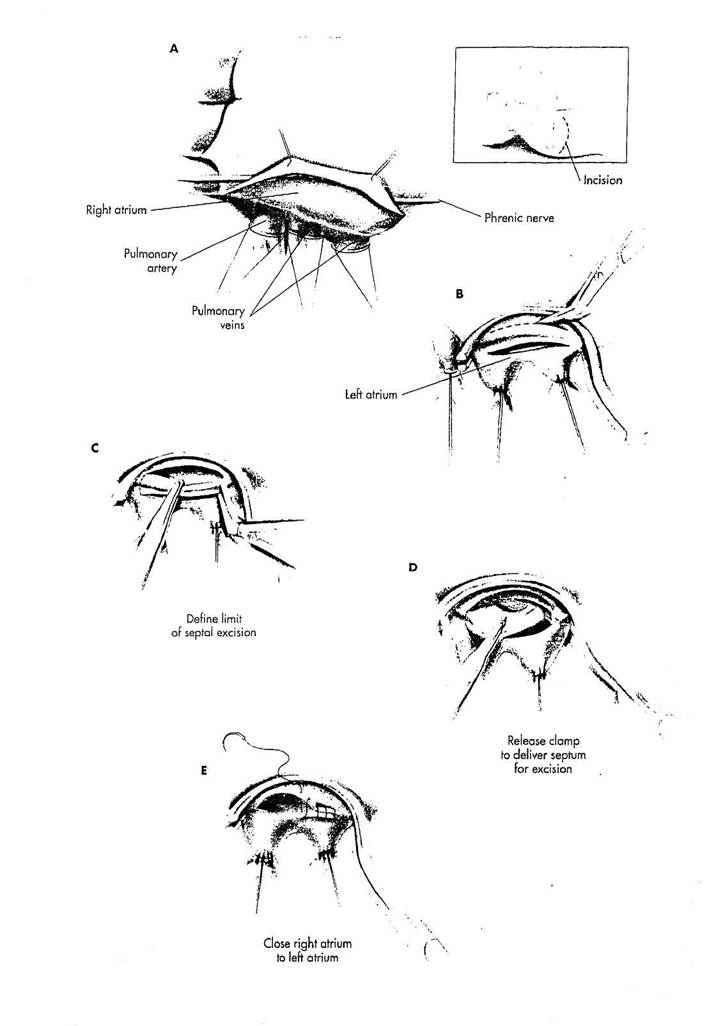
Резекция межпредсердной перегородки (септэктомия)
Иссечение межпредсердной перегородки позволяет смешиваться крови между правым и левым предсердиями. Эта операция нужна при транспози т магистральных сосудов.
РИСУНОК 30-4
ОПЕРАЦИЯ BLALOCK - HANLON
А. Производится правосторонняя заднебоковая торакотомия. Грудная клетка открывается через ложе нерезецированного пятого ребра. Перикард рассекается позади диафраг-мального нерва. Правая легочная артерия, правая верхняя и правая нижняя легочные вены мобилизуются и изолируются лигатурными турникетами. Отверстие должно быть сделано между правой легочной артерией и правой верхней легочной веной, чтобы позволить провести зажим позади обеих легочных вен в созданное отверстие.
В. Турникетные лигатуры затягиваются вокруг правой легочной артерии и легочных вен. В дополнение к контролю над кровотоком через эти сосуды, лигатуры имеют вторичную цель - ретракцию легкого для максимальной экспозиции. Частйчноокклю-зирующий сосудистый зажим наложен на правое и левое предсердие позади правых легочных вен, изолируя часть межпредсердной борозды. Производятся параллельные разрезы: в правом предсердии сразу кпереди от межпредсердной борозды, а в левом предсердии точно позади межпредсердной борозды. В процессе выполнения этих разрезов должен ясно визуализиро-
ваться белесоватый эндокард предсердий.
C. Межпредсердная перегород
ка в межпредсердной борозде захва
тывается пинцетом, и производится
разрез перегородки в каждый угол
разреза предсердия. Длина разреза
перегородки должна быть ограничена
и не проходить близко от окклюзиру-
ющего зажима или вне предела легоч
ных вен.
D. На короткое время открыва
ется окклюзирующий зажим, чтобы
выпустить перегородку. Сильная лате
ральная тракция пинцетом выводит
латеральную часть межпредсердной
перегородки в операционное поле. Со
судистый зажим закрывается, чтобы
вновь осуществлять гемостаз. Лате
ральная часть межпредсердной пере
городки может иссекаться чьрез
foramen ovale. Сосудистый зажим от
крывается, чтобы выпустить рассечен
ный край межпредсердной перегород
ки и закрывается для гемостаза снова.
Е. Затем передний край разреза правого предсердия пришивается к заднему краю разреза левого предсердия непрерывным полипропиленовым швом 4/0 или 5/0. Линия шва накладывается от нижнего угла до верхнего угла разреза, заканчивая анастомоз.
|
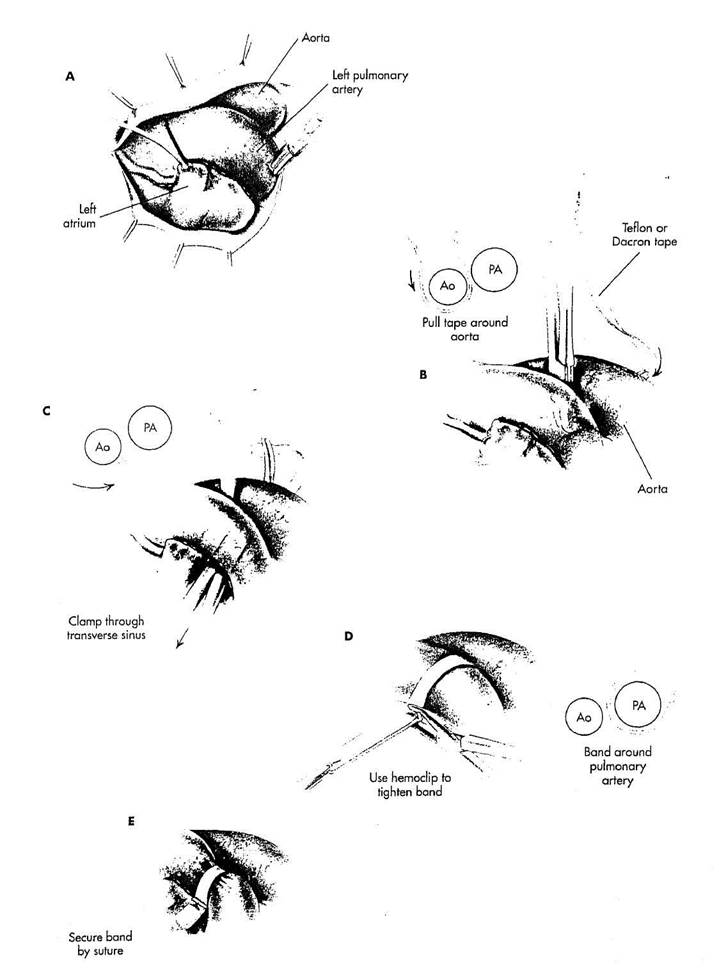
Сужение легочной артерии
Стеноз легочной артерии создается, помещая тесьму вокруг артерии, чтобы уменьшить легочный кровоток, когда поток крови через легочную артерию значительно увеличен.
РИСУНОК 30-5
ОПЕРАЦИЯ MULLER-DAMMANN
А. Выполняется левосторонняя передне-боковая, торакотомия. Грудная клетка открывается через ложе нереэецированного четвертого ребра. Перикард рассекается кпереди от ди-фрагмального нерва. По всей линии края перикарда размещаются тракци-онные стежки, чтобы обнажить магистральные сосуды и отводить легкое. Маленький поливиниловый катетер вводится в левое предсердие через левую верхнюю легочную вену или ушко левого предсердия для контроля лево-предсердного давления. В дистальную легочную артерию на перикардиальной складке через киссетный шов вставляется катетер для контроля давления в легочного артерии, дистальнее тесьмы. После вводного наркоза в периферическую артерию для контроля внутри-артериального давления должен быть помещен небольшой катетер.
B. Рассекают фасциальную
плоскость между аортой и легочной
артерией. Чтобы полностью обойти
вокруг аорты, близко к аорте в этой
плоскости производится выделение.
Правый угловой зажим проводится
вокруг аорты, и часть тефлоновой или
дакроновой ленты протягивают вокруг
аорты в плоскость между аортой (Ао)
и легочной артерией (ЛА).
C. Правоизогнутый сосудистый
зажим затем вводится через попереч-
ный синус, и конец тесьмы захватывается справа от аорты и протягивается через поперечный синус, чтобы провести тесьму вокруг легочной артерии.
D. Тесьма сжимается вокруг главной части легочной артерии, чтобы понизить давление в легочной артерии, дистально от тесьмы приблизительно на 50 % от системного аоте-риального давления. Одновременно контролируются давления в системной артерии, легочной артерии и лряом предсердии. Левопредсердное давление должно уменьшиться после вмешательства, поскольку уменьшается легочный кровоток, уменьшая давление заполнения в левом предсердии. Специальный зажим со скобками в открытом положении помещается на кончики тесьмы и перемещается к легочной артерии, таким образом, сжимая тесьму, пока не будет достигнуто нужное состояние гемодинамики. Когда состояние гемодинамики оптимально, зажим закрывается, чтобы фиксировать тесьму специальной скобкой.
Е. После того как некоторый период времени производится контроль за пациентом, чтобы гарантировать, что состояние гемодинамики продолжает оставаться оптимальным, тесьма страхуется отдельными матрасными шелковыми швами 4/0. Гемо-клип удаляется и стежки размещаются в тесьме дистально от hemoclip.
|
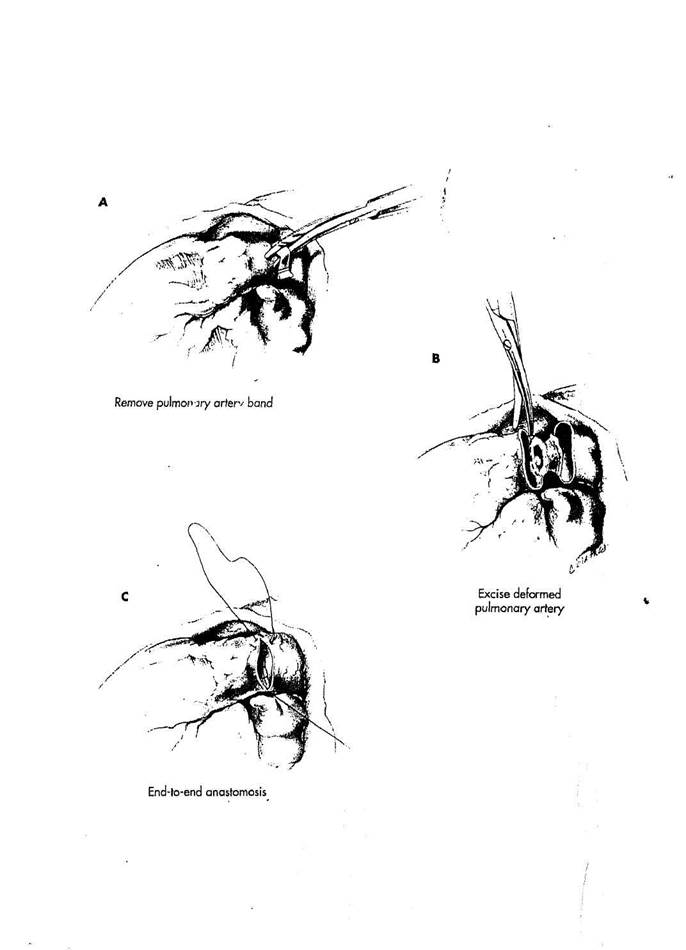
Удаление тесьмы с легочной артерии
Тесьма должна быть удалена с легочной артерии во время радикальной коррекции порка сердца.
РИСУНОК 30-6
A. Ткань тесьмы обнажается
на коротком участке. Тесьма пересе
кается. Тракция тесьмы отделит ее от
легочной артерии и позволит ее уда
лить.
B. Сужение легочной артерии
(операция Мюллера) всегда оставляет
постоянный участок стеноза легочной
артерии. Требуется коррекция этой
деформации. Техника коррекции зави
сит от того, где была расположена
тесьма на легочной артерии. Когда
тесьма правильно размещена в сред-
ней порции ствола легочной артерии, область рубцевания может иссекаться.
С. После того как травмированная часть артерии удалена, легочная артерия обычно становится гибкой и эластичной. Артерия, проксимально и дистально от области тесьмы имеет диаметр хорошего размера, который позволяет наложить анастомоз конец-в-конец. Анастомоз формируется непрерывным полипропиленовым или polydioxanone швом 5/0.
Продолжение на следующей странице.
|
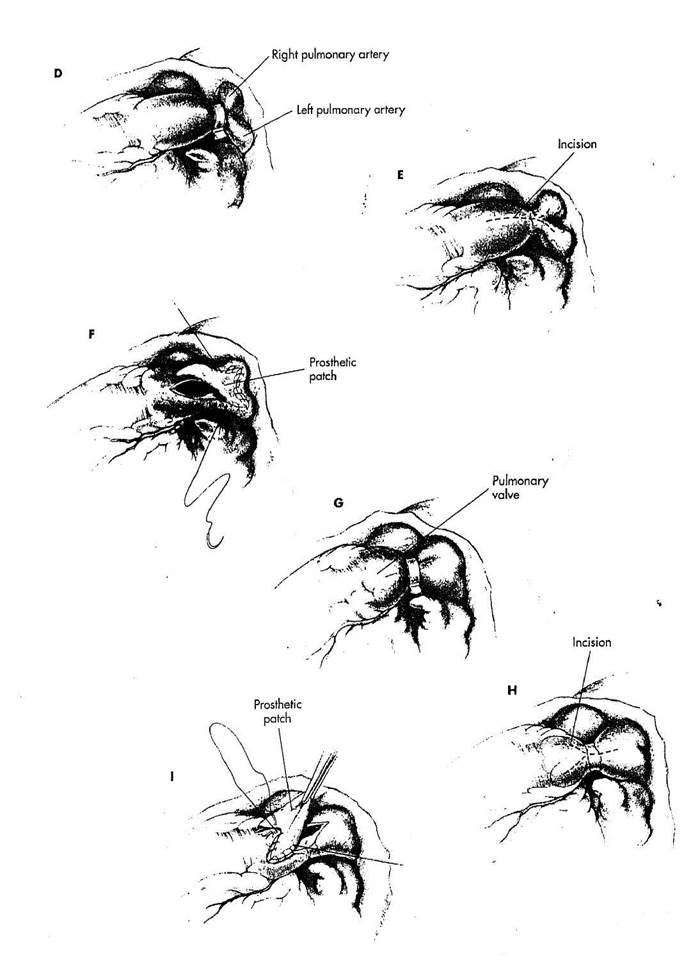
D. Если тесьма легочной арте
рии соскользнула дистально, то би
фуркация легочных артерий деформи
руется, сужается или травмируется.
Нельзя просто устранить тесьму и ре
зецировать травмированную часть ар
терии, потому что этот участок вклю
чает в себя устья правой и левой ле
гочных артерии. В этом случае нуж
на реконструкция бифуркации легоч
ных артерий.
E. В стволе легочной артерии
производится продольный разрез, ко
торый пересекает тесьму и простира
ется в ветви легочной артерии вне об
ласти рубцевания и стеноза. Обычно
требуется разрез и в правую, и левую
легочные артерии. Ткань тесьмы уда
ляется.
F. Чтобы реконструировать,
бифуркацию, выкраивается протезная
(РТгЕ или Дакрон) или перикарди-
альная заплата, которая продлевается
и в правую, и левую легочные арте
рии. Заплата подшивается к легочной
артерии непрерывными стежками по
липропиленовой нити 4/0.
G. Иногда тесьма сползает
проксимально, сужая синусовый край
легочной артерии или даже деформи
руя синусы Вальеальвы легочного
клапана. Легочный клапан становится
вторично вовлеченным в надклапан-
ный стеноз. Комиссуры клапана в си-
нусовом крае близко притягиваются друг к другу, производя натяжение свободного края створок клапана. В этой ситуации легочный клапан должен быть восстановлен так же, как выполняется расширение легочной' артерии при ее стенозе.
Н. Разрез производится в стволе легочной артерии и продлевается проксимально, чтобы пересечь тесьму. Обычно спереди расположена комиссура легочного клапана. Разрез продлевается поперек синусового края в синусы Вальеальвы на каждой стороне передней комиссуры. Этот разрез уменьшает надклапанный стеноз и позволяет добиться переднего смещения передней комиссуры, которая удлиняет две смежных створки легочного клапана. Это должно восстановить конфигурацию клапана. Может возникнуть необходимость резецировать сзади ткань, чтобы изменить длину задней створки.
I. Выкраивается протезная или перикардиальная заплата соответствующей конфигурации, чтобы восстановить синусы и подвесить переднюю комиссуру. Заплата выкраивается подобно тому, как восстанавливается надклапанный стеноз аорты. Заплата пришивается к легочной артерии непрерывными стежками полипропиленового шва 4/0.
|
Дата добавления: 2015-06-12; просмотров: 2519;
