Аномальное отхождение левой коронарной артерии: латеральный доступ
Хирургические операции при аномальном отхождении левой коронарной артерии от легочной артерии включают: перевязку левой коронарной артерии без реконструкции, шунтирование веной сафеной или внутренней грудной артерией с перевязкой или отделением левой коронарной артерии, анастомоз левой коронарной артерии с подключичной артерией, имплантация левой коронарной артерии в аорту или создание оттока из аорты непосредственно в левую коронарную артерию.
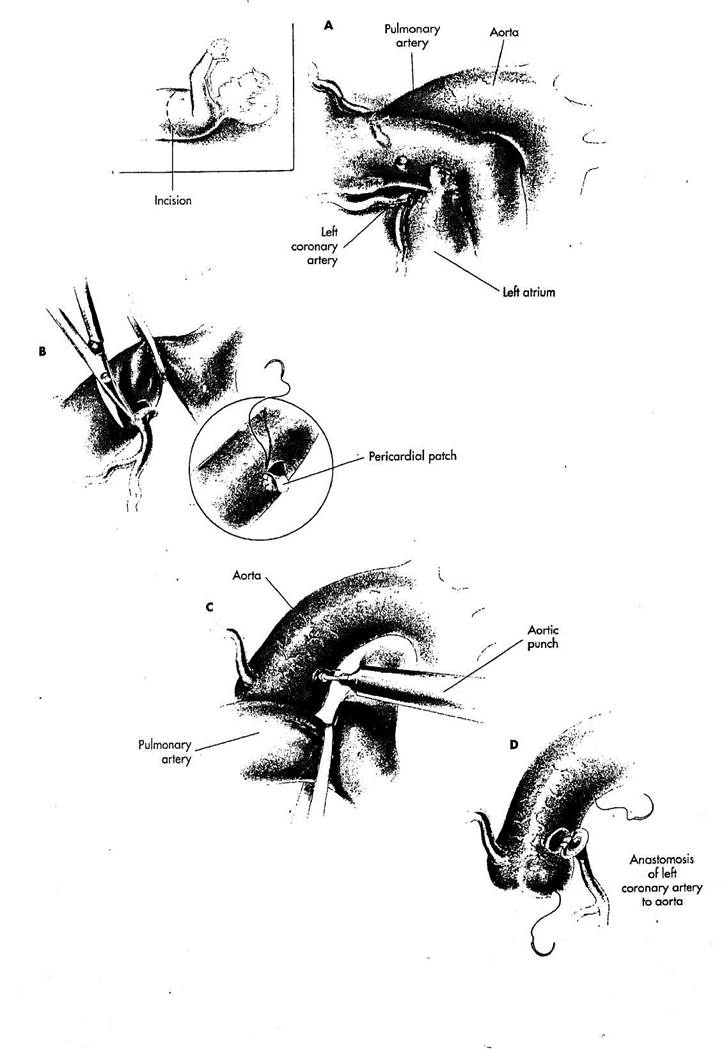
РИСУНОК 25-1
А. Когда сердце не очень увеличено, а состояние гемодинамики пациента достаточно хорошее, чтобы достигнуть прямой имплантации левой коронарной артерии в аорту, разумно использовать латеральный доступ. Когда сердце значительно увеличено, или когда подозревается, что устье левой коронарной артерии расположено на легочной артерии более латерально, используется передний доступ.
С левой стороны выполняется латеральная торакотомия. Искусственное кровообращение осуществляется с использованием для венозного дренажа единственной канюли, помещенной в правое предсердие через его ушко или через правый желудочек. Оксиге-нированная кровь возвращается в аорту через среднюю стенку восходящей аорты. Коррекция производится с пережатием аорты и гипотермической кардиоплегии.
В. Легочная артерия отводится, кпереди и коронарная артерия иссека-
ется в области аномального ее отгож-дения от легочной артерии вместе со значительной (1 см в диаметре) площадкой стенки легочного синуса Валь-сальвы. Дефект в легочной артерии восстанавливается перикардиальной заплатой. Главная часть левой коронарной артерии мобилизуется к бифуркации острым путем. Это должно обеспечить достаточную длину, чтобы приблизить начало левой коронарной артерии к левой стороне аорты выше синусов Вальсальвы.
C. Легочная артерия отводится
кзади и в аорте производится про
дольный разрез, чтобы позволить вой
ти аортальному перфоратору от 4 до 5
мм. В латеральной стенке аорты фор
мируется круглое отверстие.
D. Накладывается анастомоз
конец-в-бок между левой коронарной
артерией и аортой, используя непре
рывные стежки полипропиленоьэго
или polydioxanone шва 7/0.
|
Аномальное отхождение левой коронарной артерии: передний доступ (операция Takeuchi)
Выраженная ишемия миокарда, сопутствующая аномальному отхождению левой коронарной артерии от легочной артерии, может заканчиваться значительным увеличением сердца за счет расширенного левого желудочка, желудочковой аневризмой или некомпетентностью митральной клапана. Сомнительное состоячие гемодинамики, трудная экспозиция, натяжение аномальной левой коронарной артерии увеличенным сердцем и потребность в сопутствующих внутрисердечных коррекциях, может заставить выбрать передний доступ, отказавшись •• от латеральной торакотомии.
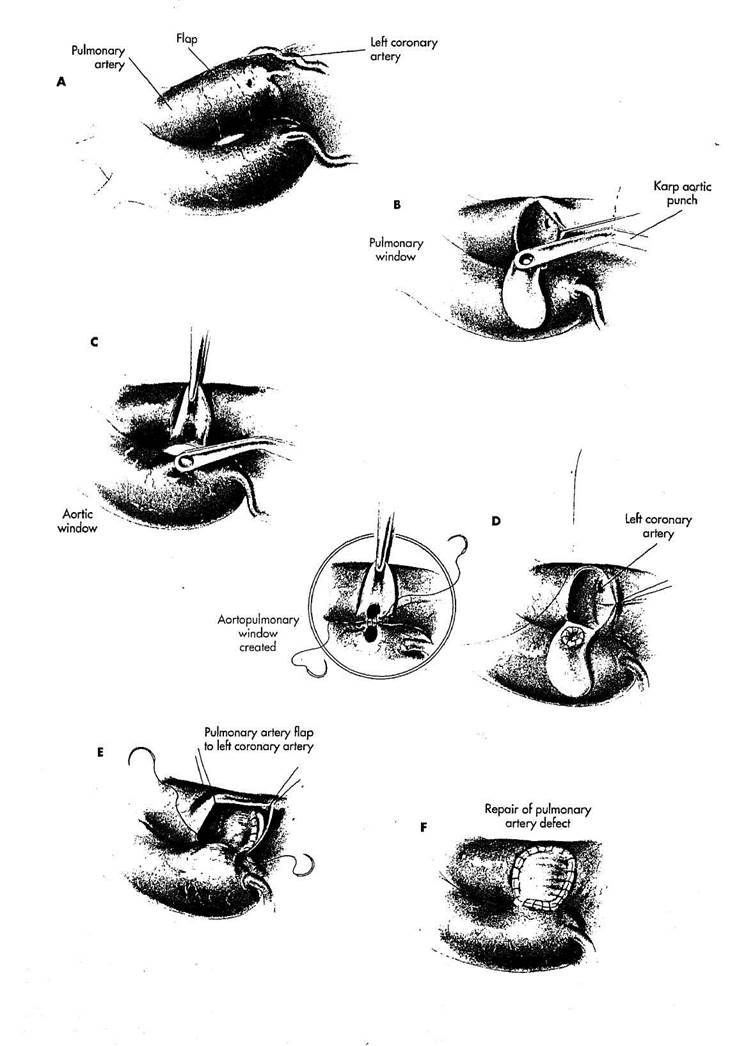
РИСУНОК 25-2
A. Выполняется срединная
стернотомия. Искусственное кровооб
ращение проводится обычным спосо
бом, используя единственную веноз
ную канюлю. Лоскут передней стенки
легочной артерии создается выше си
нусов Вальсальвы на средней стенке.
B. Аномальное начало левой
коронарной артерии может быть вы
явлено в заднем синусе ствола легоч
ной артерии. В основании лоскута ле
гочной артерии аортальным перфора
тором создается круглое отверстие.
C. Точно напротив легочной
артерии создается отверстие в средней
стенке аорты, также с помощью пер
форатора.
D. Накладывается анастомоз
между аортой и легочной артерией
бок-в-бок, чтобы создать аортопуль-
мональное окно. Анастомоз формиру
ется, используя непрерывные стежки
полипропиленового шва 7/0. Закон
ченный аортопульмональный анасто
моз позволяет левой коронарной арте-
рии получать оксигенированную кровь из аорты.
Е. Лоскут передней стенки легочной артерии перемещается кзади, чтобы закрыть заднюю стенку легочной артерии и создать пассаж крови внутри легочной артерии из аорты в левую коронарную артерию. Используется полипропиленовая нить с двойной иглой 7/0. Шов начинается на левой стороне, с непрерывными стежками, размещаемыми в нижней части устья левой коронарной артерии в синус Вальсальвы, где экспозиция наиболее трудна. Нижняя линия шва продолжается к средней стенке легочной артерии. Линия шва, вверху устья коронарной артерии затем заканчивается на средней стенке легочной ар^0-рии.
F. Передняя стенка легочной артерии восстанавливается заплатой из Дакрона или перикарда, заканчивая коррекцию.
|
Коронарная артерия: свищ в сердечные камеры
Коронарные артерии могут развиваться со свищевыми коммуникациями в любую из камер сердца. Эти необычные врожденные пороки наиболее часто включают в себя правую коронарную артерию и правый желудочек или правое предсердие. Проксимальная к свищу коронарная артерия расширена и извилиста из-за большого объема крови. Дистальная к свищу коронарная артерия нормальна. Закрытие свища вызывает опасность окклюзии артерии, дистальной от свища.
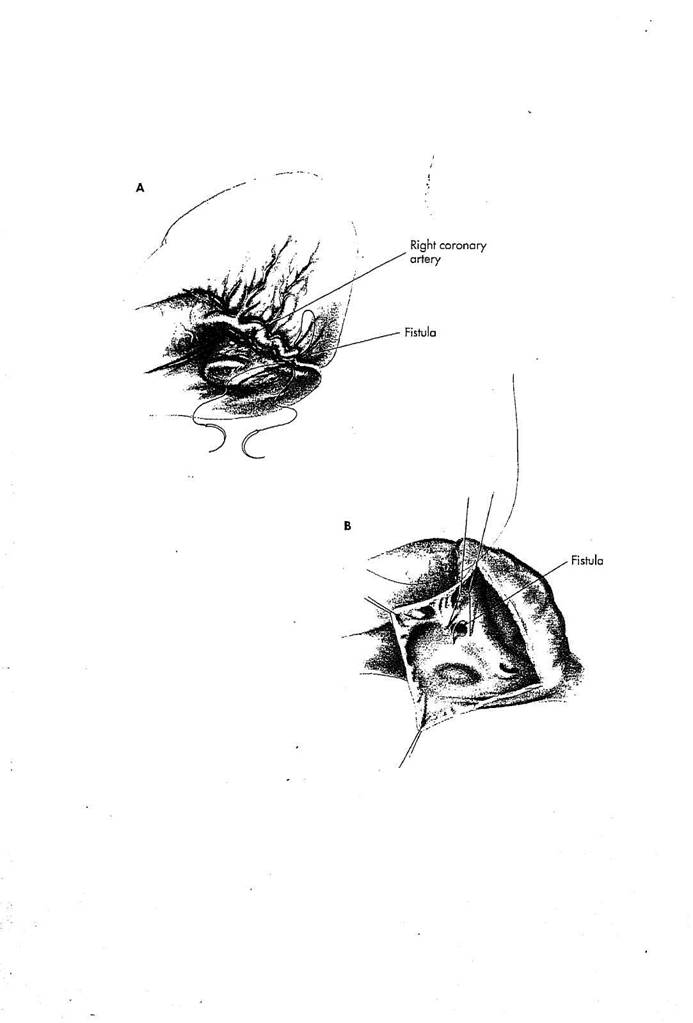
РИСУНОК 25-3
А. Когда поверхностная коронарная анатомия артерии хорошо определена, и участок свища к карди-альной камере может хорошо идентифицироваться, свищ может закрываться без использования искусственного кровообращения. П-образный полипропиленовый шов 2/0 или 3/0 размещается вокруг участка свища таким образом, чтобы при затягивании шва пережимался только свищ, а ствол коронарной артерии оставался не деформированным. Закрытие свища подтверждается исчезновением непрерывного дрожания в этом участке.
В. Когда имеется неясность относительно местоположения свища от-
носительно коронарной артерии, или когда поверхностная перевязка может вызвать опасность окклюзии ветви коронарной артерии, операция выполняется с искусственным кровообращением таким образом, чтобы закрывать свищ из сердечной камеры. Примером может служить свищ между правой коронарной артерией и правым предсердием, который может вовлекать ветвь артерии синусового узла. Правое предсердие открывают, а свищевой участок идентифицируется вливанием кардиоплегического раствора или удалением зажима с пережатой аорты. Устье свища закрывается прямым швом.
|
26 ОТКРЫТЫЙ АРТЕРИАЛЬНЫЙ ПРОТОК
Нормальная функция артериального протока заключается в шунтировании крови из легочной артерии в аорту, так как во время внутриутробного периода -легкие спавшиеся. Обычно артериальный проток закрывается спонтанно вскоре после рождения, когда легкие раздуваются и увеличивается насыщение артериальной крови кислородом. Когда артериальный проток остается проходимым, может происходить значительное шунтирование крови из аорты в легочную артерию, так как легочно - сосудистое сопротивление после рождения снижается.
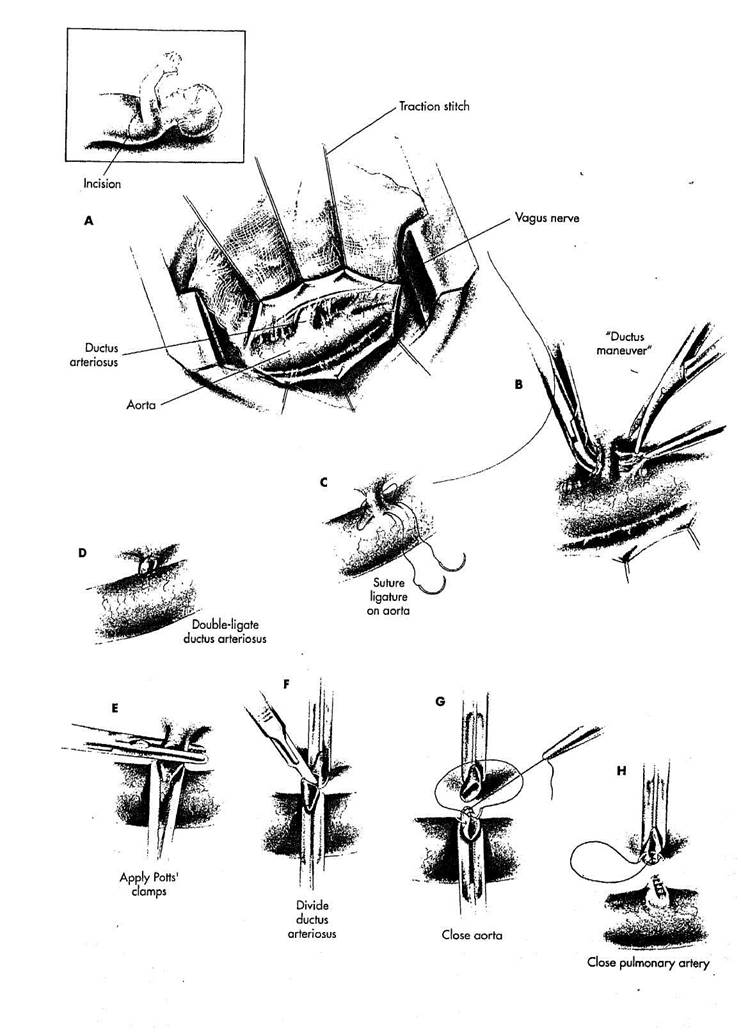
РИСУНОК 26-1
А. Выполняется левосторонняя заднебоковая торакотомия. Грудная клетка открывается через ложе нерезециро-ванного четвертого ребра. Плевра по верхней части нисходящей грудной аорты рассекается. По всей линии переднего края плеврального разреза размещаются тракционные стежки, отводя плевру от поверхности артериального протока. Перед легким и позади тракционных стежков размещают влажный марлевый тампон, обеспечивающий непрерывную экспозицию не травмируя легкое. Соединительная ткань над поверхностью артериального протока удаляется, начиная с аорты и продолжая на легочную артерию. Это позволяет сместить кпереди вместе с плевральным лоскутом блуждающий нерв и его возвратную ветвь.
B. Правоизогнутый зажим прово
дится ниже артериального протока по ни
жней стороне. Бранши зажима, слегка
разводят и соединительную ткань, нахо
дящуюся между браншами захватывают
пинцетом и полностью иссекают ("ductus
маневр"). Это вмешательство позволяет
сделать большое отверстие и полностью
освобождает заднюю стенку артериально
го протока.
C. Отдельная лигатура проводится
вокруг артериального протока. Шов лига
туры проводится вокруг артериального
протока, с несколькими стежками, накла
дываемыми в адвентицию аорты, чтобы
провести эту лигатуру на поверхность
аорты, где она завязывается.
D. Артериальный проток лигиру-
ется двумя лигатурами, внимательно сле
дя за тем, чтобы не прорезать швами
тонкую ткань протока. Между лигатура
ми должен оставаться короткий отрезок
артериального протока, отделяющий лига
туры друг от друга.
E. В некоторых случаях, когда
артериальный проток очень короткий или
кальцинированный, может быть показано
пересечение протока и закрытие его кон
цов швами. Прямой зажим Поттса на
кладывается поперек артериального про
тока. Передняя ретракция артериального
протока позволяет угловой зажим Поттса
наложить за аорту.
F. Прямой зажим со средней пор
ции артериального протока удаляется, и
накладывается второй угловой зажим в
место соединения артериального протока
и легочной артерии при помощи задней
ретракции аортального углового зажима.
Артериальный проток пересекается меж
ду двумя зажимами.
G. Аортальный конец артериаль
ного протока закрывается прямым поли
пропиленовым швом 5/0. Шов начинает
ся в заднем конце артериального протока,
игла проводится от верхней стороны ар
териального протока. Непрерывный шов
направляется к переднему концу артери
ального протока.
Н. Линия шва возвращается к заднему концу артериального протока, где шов надежно связывается. Затем подобным способом закрывается легочный конец артериального протока, накладывая швы с заднего конца к переднему концу и возвращаясь к заднему концу артеоч-ального протока для максимальной надежности. Игла, проводится от нижней стороны легочного конца артериального протока, чтобы позволить игле проходить по своей нормальной кривизне, не действуя ею как рычагом на тонкой ткани протока.
|
27 КОАРКТАЦИЯ АОРТЫ
Коарктация аорты описывается как стеноз грудной аорты, хотя имеются сообщения о редких случаях, когда коарктация встречается и в других местоположениях. Наиболее часто встречается дефект около соединения артериального протока и аорты. Это вероятно связано с сократительными элементами артериального протока и ограниченным морфологическим его положением. В некоторых случаях имеется сопутствующая гипоплазия дуги аорты.
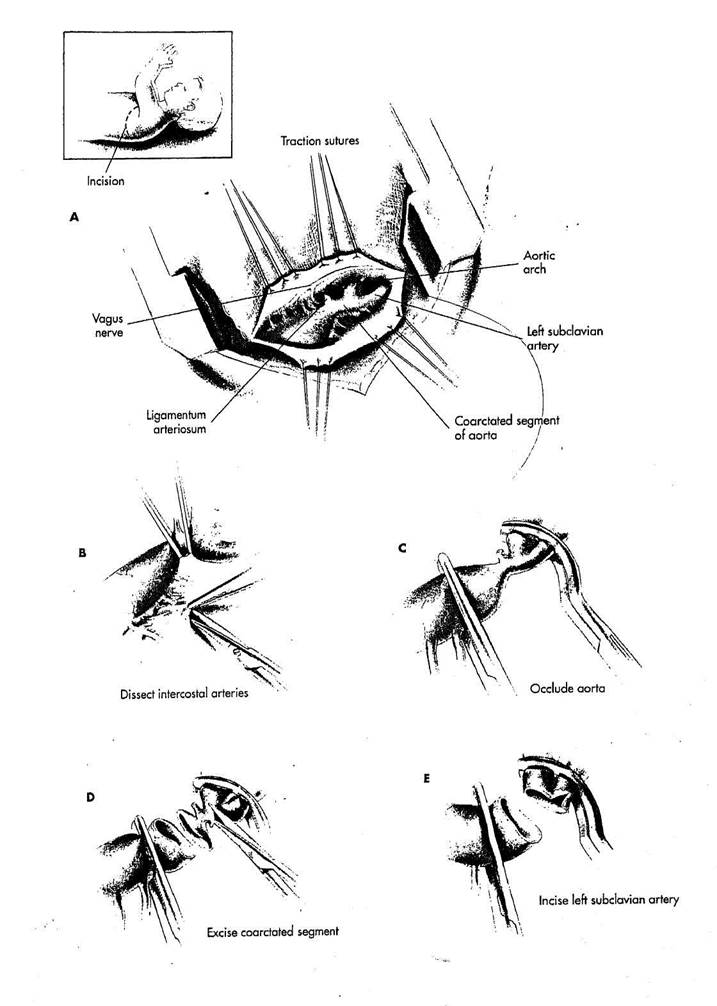
РИСУНОК 27-1
А. Выполняется заднебоковая левосторонняя торакотомия. Грудная клетка открывается через ложе нере-зецированного четвертого ребра. Плевра рассекается по верхней части нисходящей грудной аорты разрезом, простирающимся на левую подключичную артерию. Тракционные стежки размещаются в переднем и заднем краях рассеченной плевры, чтобы отвести ее. Отводимые листки плевры смещают легкое и обеспечивают максимальную экспозицию в течение выделения. Хорошая экспозиция необходима в случае кровотечения или других трудностей в течение операции. Соединительной ткани средостения выделяется от передней стенки верхней части нисходящей грудной аорты, дуги аорты, артериального протока и левой подключичной артерии. Вообще, все выделение проводится остро. Ткани обнажаются тракцией пинцета, и волокна соединительной ткани пересекаются ножницами. Тупого отделения избегают, особенно вокруг увеличенных коллатеральных кровеносных сосудов.
В. Аорта мобилизуется в области ligamentum arteriosum или артериального протока и смещается ретрак-ционной лигатурой или тесьмой выше и ниже артериального протока. Эти средства позволяют обеспечить хорошее отведение аорты для максимальной экспозиции. Аорта отводится кзади и влево от подключичной артерии для того, чтобы рассечь начальную часть артериального протока, бронхиальные и пищеводные ветви верхней части нисходящей грудной аорты и передней стенки дуги аорты. Аорта затем отводится кпереди для рассечения межреберных артерий. Полная
мобилизация межреберных артерий необходима для того, чтобы получить адекватную длину аорты для анастомоза.
С. Дистальная часть дуги аорты и подключичной артерии вместе с верхней частью нисходящей грудной аорты пережимается, используя ".пе-циальный сосудистый зажим. Прямой сосудистый зажим используется для окклюзии дистальной от сегмента ко-арктации аорты. Достаточная длина дистальной аорты может часто получиться окклюзией, проксимально1 от ветви первой межреберной артерии. Если необходимо получить большую длину верхней части нисходящей грудной аорты, межреберные артерии могут лигироваться или временно пережиматься, используя сосудистые зажимы Dietrich. Артериальный проток лигируется и пересекается.
D. Сегмент аорты с участком
коарктации иссекается близко к дуге
аорты и основанию левой подключич
ной артерии. Чтобы получить макси
мальный аортальный диаметр при ис-
счении сегмента коарктации в верхней
части нисходящей грудной аорты,
производится диагональный разрез.
Более длинная часть диагонального
контура размещается сзади дистально-
го конца аорты.
E. Проксимальный конец аор
ты увеличивается разрезом в устье »е-
вой подключичной артерии. Этот раз
рез не только обеспечивает большую
окружность для анастомоза, но также
приспосабливает диагональный контур
дистального конца аорты.
Продолжение на следующей странице.
|
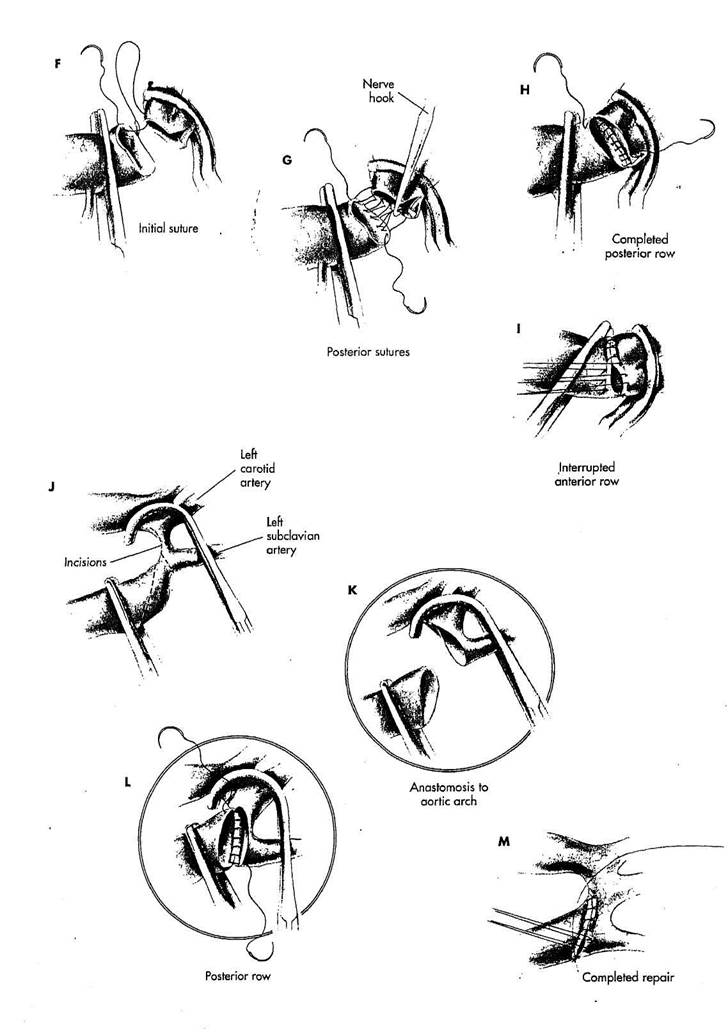
F. Анастомоз накладывается конец-в- конец, используя непрерывный полипропиленовый шов 5/0-7/0, в зависимости от толщины и качества аортальной стенки. Используется шов с двойной иглой. Начальный стежок накладывается в передний конец дис-тального аортального сегмента изнутри аорты. Второй стежок накладывается через проксимальный аортальный сегмент изнутри аорты. Этот шов продолжается в аорту со стороны ад-вентиции на дистальном аортальном сегменте.
G. Эта последовательность обеспечивает непрерывный шов, который будет накладываться из инти-мальной поверхности в проксимальном конце аорты к адвентициальной поверхности в дистальном сегменте. Для достижения максимальной экспозиции аорты, используется специальный крючок, чтобы отводить петли шва.
Н. Когда все стежки для задней стенки анастомоза наложены, петли шва затягиваются, и концы аорты сближаются. Крючок используется снова, чтобы регулировать натяжение петель шва.
I. Анастомоз завершается, накладывая несколько узловых швов на переднюю стенку. Провизорные стежки помещаются в каждый угол анастомоза, чтобы связать непрерывный шов. Все узловые швы накладываются в ряд на переднюю стенку прежде, чем связать их, что позволит добиться максимальной экспозиции и предотвратить небрежное соединение задней стенки с передней стенкой анастомоза. Законченный анастомоз должен быть больше, чем диаметр нисходящей грудной аорты из-за его косого характера.
J. Младенцы с коарктацией аорты часто имеют существенную ги-
поплазию дуги аорты. Полная мобилизация дуги аорты и сосуда ветви дуги позволяет проксимального разместить зажим сатинского поперек левой каротидной артерии, аорты и левой подключичной артерии. Сегмент аорты с коарктацией иссекается в дис-тальной части дуги аорты. Отверстие в дуге аорты увеличивается, расширяя разрез проксимально по всей ли-, нии нижней стороны дуги к основанию левой каротидной артерии. Сегмент коарктации удаляется, рассекая верхнюю часть нисходящей грудной аорты, находящейся дистально к узкой точке диагональным способом. Длинная часть диагонального контура размещается спереди, оставляя достаточную длину, чтобы соответствовать нижней стороне (аспекту) дуги аорты для прямого анастомоза.
К. Эта техника разреза и выделения аорты обеспечивает большое отверстие в дугу аорты и максимальный диаметр анастомоза с дистальной аортой. Хотя эта реконструкция называется анастомозом конец-в-конец, она могла бы назваться анастомозом конец (аорта) - в - бок (дуга аорты).
L. Задняя губа анастомоза соз
дается, помещая все петли шва перед
сближением проксимальной и дисталь
ной аорты. Чаще используется поли
пропиленовый шов 7/0, но может
применяться рассасывающийся
polydioxanone шовный материал, чтобы уменьшить случаи позднего рестеноза. Нужно обратить особое внимание на размещение стежков в максимально проксимальной точке дуги аорты, где нагрузка на шов (натяжение) будет самая большая. Иглу нужно проводить строго по линии ее изгиба, чтобы не прорезать стенку аорты.
М. Узловые швы на переднюю стенку заканчивают коррекцию.
|
Дата добавления: 2015-06-12; просмотров: 2074;
