ПОДХОД К ПАЦИЕНТУ С ТРАВМОЙ ПОЗВОНОЧНИКА 21 страница
При посещении пострадавшим кабинета неотложной помощи ему следует дать рекомендации относительно снижения массы тела, физического закаливания, ношения обуви на низком, а не на высоком каблуке, избегания сна на животе и поднятия тяжестей при неправильной позе (см. рис. 233). Это особенно важно, поскольку часто эта встреча является единственным контактом пострадавшего с врачом, а простой инструктаж при этом может предотвратить рецидивы болезни в будущем.
Госпитализация показана в очень редких случаях больным, испытывающим внезапную резкую ослабляющую боль. Направлять на консультацию к ортопеду следует лишь тех пострадавших, которые через несколько недель лечения не испытывают улучшения. Этим пациентам могут также помочь физиотерапевтические процедуры, назначаемые врачом-консультантом.
Список литературы
1. Holdsworth F. W. Fractures, dislocations, and fracture-dislocations of the spine.—J. Bone Joint Surg., 1970, 52A.1534.
2. Denis F. The three-column spine and its significance in the classification of acute thoracolumbar spinal injuries.— Spine, 1983, 8:817.
3. Ferguson R. L., Allen B. L. A mechanistic classification of thoracolumbar spine fractures.—Clin. Orthop.. 1984, 189:77.
4. Angtuaco E.J. C, Binet E.F. Radiology of thoracic and lumbar fractures.— Clin. Orthop., 1984, 189:43.
5. Connolly J. F. (ed.) Dislocations, fractures and fracture-dislocations of the thoracic and lumbar spine.— In: The Management of Fractures and Dislocations: An Atlas. Philadelphia. W.B. Saunders. 1981.
6. Finneson В. E. Lumbosacral strain. In: Low Back Pain. Philadelphia, J. B. Lippincott, 1980.
7. Diltane J. В., Frv J., Kalton G. Acute back syndrome: A study from general practice.—Br. Med. J., 1966, 2:82.
8. Kelen G.D., Noji E.K., Doris P.E. Guidelines for use of lumbar spine radiography.- Ann. Emerg. Med., 1986, 15:245.
9. Brashear H. R., Raney R. B. Affections of the low back. —In: Shands' Handbook of Orthopedic Surgery, 9th ed. St. Louis, CV. Mosby, 1978.
10. Scxone J. G.. Lalshaw R.F.. Rohrer G. V. Use of lumbar spine films: Statistical evaluation at a univensity teaching hospital.— J.A.M.A., 1981, 246:1105.
11. Patrick J.D., Doris P.E., Mills M.L. et al. Lumbar spine x-rays: A multihospital study. -Ann. Emerg. Med., 1983, 12:84.
12. Hall F.M. Back pain and the radiologist.—Radiology, 1980, 137:861.
13. Torgerson W., Dolter W.E. Comparative roentgenographic study of the asymptomatic and symptomatic lumbar spine. J. Bone Joint Surg., 1976, 58A:850.
14. McGura A., Schwartz A. Relation between the low back pain syndrome and x-ray findings. —Scand. J. Rehabil. Med., 1978, 10:135.
15. Kaplan D. Spine problems in emergency department patients: Does every patient need an x-ray?—J. Emerg. Med., 1985, 2:257.
16. Rockey P.H., Tompkins R.K., Wood R. W. et al. The usefulness of x-ray examinations in the evaluation of patients with back pain.— J. Fam. Pract., 1978, 7:455.
17. Neidre A. Low back pain —Evaluation and treatment in the emergency department setting.—Emerg. Med. Clin. North Am., 1984, 2:441.
18. Witt I., Verstergaurd A., Rosenklml A. A comparative analysis of x-ray findings of the lumbar spine in patients with and without lumbar pain.— Spine, 1984, 9:298.
19. Hall F.M. Ovcrutilization of radiological examinations.--Radiology, 1976,
120:443.
20. Fullenlove Т. M., Williams A.J. Comparative roentgen findings in symptomatic and asymptomatic backs.— Radiology, 1957, 68:572.
21. Kelsey J. L.. White A. A. Epidemiology and impact of low back pain.— Spine, 1980. 5:133.
22. Rissanen P. M. The surgical anatomy and pathology of the supraspinous and inter-spinous ligaments of the lumbar spine with special reference to ligament ruptures.— Acta Orthop. Scand. [Suppl.j, 1960, 46:1.
23. White A. W.M. Low back pain in men receiving workmen's compensation.— Can. Med. Assoc. J.. 1966. 95:50.
Глава 18 СКОЛИОЗ И КИФОЗ
Сколиоз и кифоз — хронические неургентные заболевания. Однако понимание их клинических проявлений очень важно для специалиста неотложной помощи по трем причинам: 1) эти деформации позвоночника могут быть признаками серьезных глубоколе-жащих заболеваний; 2) ранняя диагностика и назначение соответствующего лечения и наблюдения являются ключом к предотвращению значительной деформации и инвалидности; 3) эти нарушения нередко встречаются среди населения, поэтому врачу неотложной помощи приходится достаточно часто ставить этот диагноз.
сколиоз
Частота. Сколиоз — это широко распространенное нарушение. В исследованиях Shands и Eisberg [1] среди 50000 рентгенограмм, выполненных при исследовании по туберкулезу, частота сколиоза составила 1,9%. Скрининговые осмотры школьников обнаружили наличие некоторой степени сколиоза у 10—12% детей в возрасте 10—14 лет, причем степень искривления у подавляющего большинства обследованных составляла менее 20°. Раннее выявление и лечение уменьшают число подростков, нуждающихся в хирургическом лечении. Однако число взрослых больных, нуждающихся в консервативном лечении сколиоза, растет, несмотря на проведение программ ранней диагностики.
Патологическая физиология. Сколиоз—это боковое искривление позвоночника на 10° и более. Существует два его типа: морфологический и функциональный. Первый обусловлен анатомическими аномалиями позвоночника или его опорных структур. Пораженные позвонки фиксируются при этом в повернутом и наклоненном положении, в результате чего при внешнем осмотре и рентгенографии обнаруживается асимметрия. С другой стороны, функциональный сколиоз вызывается приложением к позвоночнику внешних сил, таких как укорочение конечности. В этом случае наклон симметричен, а с коррекцией первичной аномалии выпрямляется и изгиб позвоночника.
Значительное искривление позвоночника может приводить к сердечно-сосудистым, дыхательным или неврологическим осложнениям, следствием которых могут быть инвалидность и ранняя смерть.
Причин сколиоза много, и подробное обсуждение его этиологии выходит за рамки данной работы. К наиболее частым причинам относят инфекцию, травму, сильные ожоги туловища, параличи, включая корковый паралич, полиомиелит, нейрофиброма-тоз, ревматоидный артрит, врожденные пороки и торакотомию с пересечением поперечных связок позвоночника. Однако в большинстве случаев (70—90%) этиология неясна. По возрасту пациентов выделяют 3 формы сколиоза: инфантильный, детский и подростковый. Прогноз обычно тем лучше, чем позже начало заболевания, хотя даже в инфантильной группе большинство больных спонтанно выздоравливают и не нуждаются в лечении. Начало такого сколиоза приходится на момент рождения или сразу после него. В большинстве случаев наблюдаются изгибы грудного отдела позвоночника влево. Детский сколиоз неясной этиологии появляется в возрасте от трех лет до периода полового созревания, прогрессируя до значительной деформации в недиагности-рованных или нелеченых случаях. Подростковая форма встречается после полового созревания, в 90% случаев—у девочек, грудной отдел позвоночника которых искривлен вправо в 80^—90% случаев.
Как следует из названия, этиология идиопатического сколи
оза неизвестна, поэтому и механизм образования искривления позвоночника неясен.
Клинические проявления. У детей и подростков в большинстве случаев сколиоз протекает бессимптомно. Фактически ребенок обычно не сознает наличие деформации до тех пор, пока это не обнаружит кто-то другой, чаще всего родители. К сожалению, значительное число больных, зная диагноз от своего врача, только «находятся под наблюдением», но без тщательной оценки специалиста. Подробный анамнез жизни больного обычно не выясняется, хотя в нем могут быть травма, остеомиелит позвоночника, полиомиелит или другие заболевания специфической этиологии. При наличии симптомов наиболее общей жалобой является боль в спине, в поясничном или нижнегрудном ее отделах. Боль усиливается при нагрузке и стихает в состоянии покоя. Болезненность спины более характерна для взрослых, чем для детей или подростков, в основном вследствие вторичного остеоартрита. Другие симптомы менее распространены и наблюдаются лишь у больных со значительной деформацией. К ним относятся корешковые боли, трение ребер о гребни подвздошных костей и одышка.
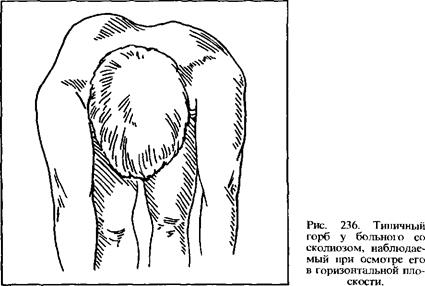
Из-за значительного количества сопутствующих нарушений клиническое обследование при подозрении на сколиоз следует проводить в полном объеме. Осматриваемого необходимо полностью раздеть, иначе малые признаки невыраженной деформации могут остаться незамеченными. Следует обратить внимание и на внешний вид больного, так как при этом могут быть обнаружены врожденные пороки. Необходимо внимательно осмотреть кожу на наличие опухолей, родимых пятен, очагов оволосения в нижней части спины или нарушений пигментации. Признаки деформации позвоночника различны, но часто трудно различимы у больных с еще не установленным диагнозом. Возможна асимметрия лопаток с выступанием одной из них. На стороне выступания грудной клетки половина последней больше, а плечо выше. При западении грудной клетки четче видны гребни подвздошных костей, брюшные и паховые складки. При пальпации позвоночника можно обнаружить изгиб, однако отсутствие этого признака не исключает наличие небольшой деформации. В согнутом положении больного исследуется задняя часть грудной клетки. У больного со сколиозом ребра на стороне западения грудной клетки опущены, тогда как с противоположной стороны подняты и выступают (рис. 236).
Расположение линий туловища оценивают с помощью отвеса, который опускается по средней линии от затылка до ягодичной щели, посредством измерения горизонтального расстояния от щели до линии отвеса (рис. 237). Голова склоняется в сторону грудного изгиба. С обеих сторон необходимо измерить длину ног (расстояние от верхней передней подвздошной кости до ипсилатера-льной медиальной лодыжки), что может определить причину функционального искривления (рис. 238). Так как со сколиозом
могут быть связаны множественные врожденные аномалии и нервно-мышечные расстройства, следует провести полное неврологическое обследование. В редких случаях обнаруживают признаки повреждения нервных корешков.
Осложнения. Сколиоз не является заболеванием с доброкачественным течением. При нем часто встречаются врожденные пороки сердца, легких (агенезия части легкого), мочеполовой и центральной нервной систем. В тяжелых формах возможны и угрожающие жизни осложнения. При сдавлении легкого грудной клеткой возникают патологические изменения сосудов, приводящие к легочной гипертензии. В конечном счете развиваются дыхательная недостаточность и легочное сердце. При формировании пра-вожелудочковой недостаточности прогноз выживания значительно ухудшается, при этом смерть наступает в течение 1 года—2 лет. Заметно снижаются физиологические показатели легких, а именно: общая емкость, остаточный объем, жизненная емкость и функциональный остаточный объем [2]. Обследование больных, длительно страдающих сколиозом, показало, что общая смертность среди них в 2 раза превышает таковую среди здорового населения [3]. В других наблюдениях больных с нелегочным сколиозом обнаружено, что 47% из них стали инвалидами, а средняя продолжительность жизни составила 46,6 года [3]. Для врожденного сколиоза характерна параплегия, которая, однако, является скорее результатом врожденных неврологических расстройств, чем сколиоза. Фактически параплегия редко, если вообще когда-либо, вызывается только одним сколиозом. Однако присоединение кифотического искривления может вызвать повреждение
спинного мозга с последующей параплегией. Тромбоэмболиче-ская болезнь также встречается чаще, чем это можно ожидать, видимо, вследствие физической пассивности и длительного постельного режима больного.
Очень важным (хотя и редким) осложнением лечения сколиоза является сдавление двенадцатиперстной кишки верхней брыжеечной артерией [5]. Данное расстройство может быть результатом побочного действия комплексного лечения, включающего вытяжение, наложение гипсового корсета, применение дистрактора
Harrington или скоб Milwaukee с целью коррекции искривления позвоночника. У пациента отмечаются тошнота, рвота, растяжение желудка и боль. На рентгенограммах четко видна непроходимость проксимального отдела тонкой кишки. Это осложнение может прогрессировать, и больные часто умирают. Иногда для устранения обтурации требуется хирургическое вмешательство.
У подростков самое серьезное осложнение—это сама деформация. Серьезные психологические проблемы у них обычны, по-видимому, из-за их собственного осознания себя неполноценными. Не следует пренебрегать этим аспектом заболевания, являющимся сильным травмирующим фактором.
Аксиома: если у больного во время проведения коррекции искривления позвоночника или непосредственно после нее появляются тошнота, рвота или боли в животе, следует предполагать высокую непроходимость двенадцатиперстной кишки, если только не подтвержден другой диагноз.
Диагностика, неотложные мероприятия и направление к специалисту. Рентгенография сколиоза является очень сложным меро
приятием. Однако с точки зрения врачей неотложной или первой помощи она довольно проста. На рентгенограмме позвоночника обнаруживается одна или несколько кривых. Детальную рентгенологическую оценку и тщательное измерение искривления проводит специалист. Экспозиция облучения этих больных должна быть возможно минимальной, поскольку в течение жизни им придется часто проходить рентгенологические обследования. В случае травмы серьезное внимание должно быть уделено исключению перелома, так как измененные анатомические структуры затрудняют интерпретацию снимка. В этой ситуации могут потребоваться томография и компьютерная томография.
Большинство случаев явного сколиоза диагностируют до попадания больных в отделение неотложной помощи, поэтому они представляют собой отдельную медицинскую проблему. Не следует, однако, предполагать, что эти больные проходят соответствующее лечение и находятся под наблюдением. Подход многих семейных врачей к больным со сколиозом заключается в «наблюдении» за тем, чтобы «их состояние не ухудшалось». К сожалению, в большинстве случаев это приводит к позднему обращению к специалисту, когда возможность превентивного лечения уже упущена. Все пациенты с искривлением позвоночника должны направляться к специалисту сразу же при постановке диагноза вне зависимости от его тяжести.
К другой группе больных, на которых врачу неотложной помощи следует обратить особое внимание, относятся пациенты с незначительным, еще не диагностированным искривлением. В этой группе диагноз ставится тремя путями: 1) по указанию близких членов семьи больного о том, что имеется искривление; 2) по обнаружению первоначально незамеченного нарушения осанки при клиническом обследовании больного; 3) при случайном выявлении искривления позвоночника на рентгенограмме грудной клетки, выполненной с другой целью. Вне зависимости от диагноза и тяжести обнаруженного сколиоза ни при каких обстоятельствах его не следует игнорировать, даже если он не оказывает никакого влияния на основную жалобу больного.
Аксиома: любого больного с искривлением позвоночника, независимо от тяжести заболевания, следует направлять для дальнейшего ведения к специалисту сразу же после постановки диагноза.
Следует заметить, что любое искривление, независимо от его причины, имеет склонность к прогрессированию и может привести к множественным осложнениям и ранней смерти.
Аксиома: любое искривление позвоиочиика следует считать потенциально прогрессирующим.
Поскольку при функциональном сколиозе аномалия локализуется вне позвоночника и его опорных структур, лечения непосредственно позвоночника обычно не требуется. В острых случаях предпочтительны терапевтические мероприятия.
Хирургический и терапевтический методы лечения сколиоза, обусловленного морфологическими причинами, в этой книге подробно не обсуждаются. Достаточно сказать, что внимательное наблюдение и адекватная терапия, проводимые врачом, имеющим опыт лечения больных со сколиозом, почти всегда приводят к значительному улучшению состояния пациента как с медицинской, так и с психологической и профессиональной точек зрения.
КИФОЗ
Частота. Истинная частота патологического кифоза неизвестна. В зависимости от критериев диагностики она составляет примерно 3—8% среди населения. Однако подавляющее большинство случаев не имеет большого клинического значения, а выраженная деформация наблюдается довольно редко.
Патологическая физиология. В норме грудной отдел позвоночника имеет физиологический кифоз 20—40° [6, 7], который поддерживается мышечными и связочными опорными структурами. Многие болезненные процессы могут приводить к аномальному увеличению кифоза спины [8]. Несмотря на широкую вариабельность причин (см. ниже), непосредственные механизмы, производящие деформацию, почти всегда аналогичны. Это либо уменьшение высоты тела позвонка спереди и принятие им клиновидной формы, либо нарушение целостности опорных структур (связок или мышц), либо и то, и другое. Часто кифоз представлен не в чистом виде, а с элементами ротации и бокового изгиба в верхней части грудного отдела позвоночника.
Наиболее частые причины кифоза
Врожденный
Подростковый кифоз (болезнь Шейермана)
Постуральиый
Инфекционный (см. главу 5)
Гноеродные микроорганизмы
Туберкулезная палочка
Бруцелла
Грибы
Паразиты
Возбудитель сифилиса Травма (см. главу 16)
Перелом
Разрыв связок
Операционная Остеопороз
Воспаление суставов и позвоночника (см. главу 3) Опухоли (см. главу 6)
Клинические проявления. При таком большом числе причин неудивительно то, что кифоз может появиться в любом возрасте. Врожденный кифоз обычно бывает явным уже при рождении ребенка. Подростковый кифоз, или болезнь Шейермана, развивается постепенно, как правило, в пубертатном возрасте, причем де-
Рис. 239. У больной с грудным кифозом неправильная кривая четко выделяется при сгибании.
вочек поражает в 2 раза чаще, чем мальчиков [9]. Кифоз вследствие остеопороза встраяемущественно у женщин в пост-менопаузальном периоде. Опухоль, инфекция или травма могут явиться причиной кифотической деформации у пациентов в любом возрасте. Вне зависимости от этиологии или возраста, в котором появляется симптоматика, симптомы, вызываемые деформацией, одни и те же. Обратиться за медицинской помощью пациента обычно побуждает боль в нижней части грудного отдела позвоночника. Часто отмечается постепенное начало, и боль может ослабевать в состоянии покоя. Пациент может указывать на ее иррадиацию в паховую область. Больным обычно несвойственно раннее осознание деформации позвоночника у себя, хотя окружающие уже могут ее замечать. Общие симптомы могут быть только проявлениями первичного заболевания (например, инфекции, запущенного злокачественного заболевания, ревматоидного артрита). При длительной продолжительности выраженной деформации позвоночника могут развиться симптомы неврологических расстройств или дыхательной недостаточности. К тому времени, когда больной обращается к врачу, физикальное обследование обычно выявляет искривление. Слабозаметный в начальных проявлениях горб обнаруживается в средней или нижней части грудного отдела позвоночника. Он выступает сильнее при наклоне обследуемого вперед (рис. 239). При дальнейшем нагибании могут появляться боль и мышечный спазм. Последние можно также обнаружить при пальпации околопозвоночных мышц в области горба. Возможна тугоподвижность суставов и грудных мышц. У пациентов со значительной деформацией имеется спастический паралич.
Рис. 240. Горб.
Осложнения. Кифотическая деформация вызывает серьезную озабоченность больных, так как производит впечатление непривлекательной картины «круглой спины». Считают, что это играет важную причинную роль в психологических проблемах, которые часто возникают у этих больных. При выраженном кифотическом угле горб выступает сзади и может быть болезненным (рис. 240). При этом создается точка давления, ведущая к образованию пролежней, особенно у больных на постельном режиме. Характерным последствием деформации является также боль в шее и нижнем отделе спины, возникающая в результате усиления лордоза в этих областях.
Как и при сколиозе, сильная деформация грудного отдела может привести к дыхательной недостаточности. Проявлением сдавления спинного мозга может быть спастический паралич, являющийся еще одним осложнением значительной деформации [10]. Хотя при кифозе паралич встречается гораздо чаше, чем при сколиозе, тем не менее это осложнение в целом встречается редко.
Диагностика. Как упоминалось выше, диагноз ставят на основании анамнеза и физикального обследования. Рентгенологическим признаком кифоза является тело позвонка клиновидной формы в средней или нижней части грудного отдела с дорсальным кифозом свыше 40°. Однако специфические рентгенологические характеристики широко варьируются и зависят от причины деформации, например туберкулеза, анкилозирующего спондилита, предшествовавшего перелома. Относительно специфической рентгенологической картиной характеризуется подростковый кифоз, представленный тремя или более грудными позвонками клиновидной формы, суженными по меньшей мере на 5° каждый [11]. Помимо этого, имеются повреждения замыкательных пластинок и небольшая протрузия дисков в тело позвонка, которые обнаруживаются рентгенологически по мере кальцификации (узлы Шморля). В конечном итоге сужаются и межпозвоночные пространства.
Неотложные мероприятия и направление к специалисту. По мере возможности ставится цель излечения изначального процесса, например инфекции, остеопороза, малигнизации. Оптимальный подход может потребовать взаимодействия нескольких врачей, особенно когда речь идет об излечимом заболевании. К сожалению, как и при сколиозе, значительное число юных больных «наблюдают» семейные врачи, которые упускают период, когда от адекватного ведения и лечения можно добиться максимального результата.
Лечение значительных деформаций обычно включает в себя анальгетики, постельный режим и упражнения, а также различные скобы или гипсовые повязки. Подавляющему большинству больных помогает консервативная терапия.
Хирургическое вмешательство необходимо лишь в небольшом числе случаев и только по специфическим показаниям [12, 13].
Аксиома: так же, как и при сколиозе, всех больных с патологическим кифозом грудного отдела позвоночника следует направлять на консультацию к специалисту сразу же после постановки диагноза.
Список литературы
1. Shands A. R. Jr., Eisberg Н. В. The incidence of scoliosis in the state of Delaware. A study of 50.000 minifilms of the chest made during a survey for tuberculosis.— J. Bone Joint Surg., 1955, 37A.1243.
2. Caro C.G.. DuBois A.B. Pulmonary function in kyphoscoliosis.— Thorax, 1961, 16:282.
3. Nachemson A. A long-term follow-up study of nontreated scoliosis.— Acta Orthop. Scand., 1968, 39:466.
4. Nilsonne U., Lundgren K.D. Long-term prognosis in idiopathic scoliosis.—Acta Orthop. Scand., 1968, 39:456.
5. Evarts С. M., Winter R. В., Hall J. E. Vascular compression of the duodenum associated with the treatment of scoliosis.— J. Bone Joint Surg.. 1971. 53A:431.
6. Roaf R. Vertebral growth and its mechanical control.—J. Bone Joint Surg., 1960, 42B:40.
7. Мое J. Н. Scoliosis and Other Spinal Deformities. Philadelphia, W. B. Saunders, 1978.
8. Bradford D.S. Editorial comment. Kyphosis.—Clin. Orthop., 1977, 128:2.
9. Bradford D. S.. Мое J. H., Montalvo F. J. et al. Scheuermann's kyphosis and round-back deformity—Results of Milwaukee brace treatment.— J. Bone Joint Surg., 1954, 56A:740.
10. Bradford D.S. Neurological complications in Scheuermann's disease.— J. Bone Joint Surg., 1969, 51A:567.
11. Sorenson K.H. Scheuermann's Juvenile Kyphosis. Copenhagen Munksgaard, 1964.
12. Bradford D. S.. Мое J. H., Montalvo J. F. et al. Scheuermann's kyphosis: Results of surgical treatment by posterior spine arthrodesis on 22 patients.—J. Bone Joint Surg., 1975, 57A:439.
13. Yau А. С. M. C, Hus L. C. S., O'Brien J. P. et al. Tuberculous kyphosis. Correction with spinal osteotomy, halopelvic distraction and anterior and posterior fusion.
J. Bone Joint Surg., 1974, 56A.1419.
Глава 19 БОЛЬ В ПОЯСНИЦЕ
ВВЕДЕНИЕ
Боль в пояснице (БП)—самая частая (после простуд и малых травм) жалоба в амбулаторной и неотложной медицине [1]. Острая БП—наиболее частая причина ограничения активности взрослых моложе 45 лет и третья причина ограничения активности после заболеваний сердца и артрита в возрастной группе 45 65 лет [2]; 60—80% населения испытали ее хотя бы однажды. Принимая во внимание затраты 5 млрд долл. на диагностику и лечение, а также 14 млрд долл. на компенсацию нетрудоспособности работающим, инвалидность и судебные издержки, можно утверждать, что синдром боли в пояснице является третьим наиболее дорогостоящим заболеванием после болезней сердца и рака.
Дифференциальная диагностика БП обширна и включает в себя разграничение боли от различных органов тела, первичных нарушений костно-мышечной системы и особенно значительной после таких травматических повреждений и патологических процессов, как инфекция, артрит и новообразования. Физиологическую основу БП можно определить только методом исключения. Основные причины ее обсуждаются ниже.
Для дифференциальной диагностики острой и хронической боли в пояснице мы предлагаем следующую схему:
— боль в спине, не связанная с костно-мышечной системой;
— боль в пояснице, обусловленная малой травмой;
— боль, отраженная в поясницу;
— боль в пояснице неизвестной этиологии у лиц в возрасте до 50 лет;
— боль в пояснице неизвестной этиологии у лиц в возрасте старше 50 лет.
В каждой из этих обширных групп причин имеются специфические состояния. Каждая из основных причин обсуждается в плане клинических проявлений, рентгенодиагностики и лечения.
БОЛЬ В ПОЯСНИЦЕ, НЕ СВЯЗАННАЯ С КОСТНО-МЫШЕЧНОЙ СИСТЕМОЙ (ОТРАЖЕННАЯ БОЛЬ)
Боль при заболеваниях, не связанных с костно-мышечной системой, подразделяют на локализованную в спине и иррадиирую-щую в нее. Ниже приведен список наиболее распространенных патологических состояний, внезапно проявляющихся синдромом БП.
Причины БП, не связанной с костно-мышечной системой
Расслаивающая аневризма грудной аорты Плевральный выпот Аневризма брюшной аорты Перфорация внутреннего органа
Болезни поджелудочной железы (воспаление или опухоль) Непроходимость кишечника Ретроцекальный аппендицит
Кровотечение в забрюшинное пространство или опухоль Заболевания тазовых органов (воспаление, внематочная беременность) Простатит
Уролитиаз или инфекция мочеполовых путей
Приведенные патологические состояния подробно в этой книге не обсуждаются. Столь обширный перечень серьезных состояний делает понятным необходимость стандартного исследования всех пациентов с БП, включающего тщательный сбор анамнеза, физикальное обследование груди, живота, сосудов, таза, прямой кишки и анализ мочи.
При физикальном обследовании грудной клетки следует выяснить наличие в анамнезе недавнего кашля, боли в груди, потери массы тела, предшествовавших гипертензии или инфаркта миокарда. Обследование должно включать в себя внимательное изучение наполнения вен, давления в яремных венах, асимметрии мышц, наличия послеоперационных рубцов, а также пальпацию брюшной аорты. Следует проверить пульс на верхних и нижних конечностях и измерить артериальное давление на обеих руках. Внимательно проведенные перкуссия и аускультация сердца и легких могут выявить первичный патологический процесс в грудной полости. Причинами иррадиирующей боли в спине могут быть также расслаивающая аневризма аорты, плевральный выпот или пневмония. Если анамнез болезни или обследование дает основание предполагать определенный патологический процесс, это следует подтвердить с помощью электрокардиографии, рентгенографии грудной клетки или других методик.
Первичный патологический процесс в брюшной полости также может быть причиной иррадиирующей боли в поясницу. В связи с этим следует выявить наличие в анамнезе болей в животе и подложечной области, диспепсических нарушений, тошноты и рвоты, потери аппетита, диареи или запоров. Необходимо тщательное физикальное обследование объемных образований, патологиче
ской пульсации, звуков кишечника, отраженной болезненности или напряжения мышц живота, а также болезненности в реберно-позвоночном углу. Причиной иррадиирующей боли в пояснице могут быть также аневризма брюшной аорты, перфорация внутреннего органа, заболевания поджелудочной железы, непроходимость кишечника, забрюшинные патологические процессы, ретро-цекальный аппендицит и первичное заболевание мочеполовых путей.
Дата добавления: 2015-06-12; просмотров: 731;
