ПОДХОД К ПАЦИЕНТУ С ТРАВМОЙ ПОЗВОНОЧНИКА 16 страница
Это движение обычно обостряет боль, вызываемую грыжевым выпячиваем диска, патологией суставных поверхностей или спондилолистезом. Таким образом, перечисленные заболевания также ограничивают разгибательную подвижность позвоночника.

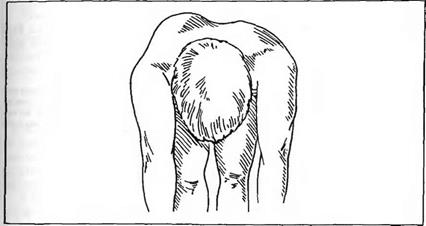
Рис. 152. Типичный горб у больного со сколиозом, нагнувшегося до горизонтального положения спины.
Боковые наклоны
Это движение проверяют наклоном в сторону, при котором рука обследуемого скользит вдоль ноги (рис. 153). Необходимо убедиться, что при этом отсутствует сгибание или ротация туловища, так как последние ложно увеличивают величину бокового наклона, который в состоянии выполнить пациент. Затем исследуемого просят повторить тест в противоположную сторону

їй сравнивают подвижность в обоих направлениях. Любое различие указывает на патологическое состояние, например, сколиоз, спазм околопозвоночных мышц спины, грыжевое выпячивание диска (рис. 154). В крайних положениях следует измерить и сравнить расстояние между пальцами руки и полом. Это исследование может оказаться полезным при выполнении дальнейших манипуляций, так как выявляет ограничение подвижности. Дополнительное измерение проводится на спине. Воображаемая линия, соединяющая Т, и S, в норме должна отклоняться на 30—35° от вертикали (рис. 155).
Ротация
При обследовании больного просят максимально повернуть .плечи и туловище в каждую из сторон, без ротации таза (рис. 156). Для предотвращения поворота последнего удобнее осматривать сидящего больного (рис. 157) либо фиксировать его таз при обследовании. Нормальным является поворот на 40—45°, при этом любую асимметрию считают патологией.
ПАЛЬПАЦИЯ
Как и при обследовании любой другой области тела, пальпация спины зачастую определяется нарушениями, выявленными ири внешнем осмотре. Врач находит участки болезненности, повышения температуры, отечности, уплощения, наличия опухоли, изменения структуры или симметрии.
Пальпация костей
Костные ориентиры грудного, поясничного и крестцового отделов показаны на рис. 158 и 159. Лопатки и грудную клетку іпальпируют с целью выявления асимметрии, болезненности и рругих нарушений. Асимметрия может быть проявлением сколиоза.
Остистые отростки пальпируют и идентифицируют довольно ріегко (за исключением крайне тучных индивидуумов). Каждый ютросток должен находиться на средней линии, любое отклонение Wo в сторону свидетельствует о ротационной патологии (например, сколиоз, перелом). Расстояние между прилегающими отростками (межостистый промежуток) примерно одинаково и должно измеряться на каждом уровне (рис. 160). При травме его увеличение может указывать на нестабильное повреждение с разрывом связок (рис. 161). Уменьшение межостистого промежутка часто встречается при оскольчатых переломах (см. главу 16). Такие дефекты, как расщелина позвонка или последствия предшествовавших хирургических вмешательств, пальпируются так же легко. Отсутствие отростка при пальпации нижнего поясничного или Іпояснично-крестцового отдела может свидетельствовать о спон-
I
Рис. 155. Исследование «линии» между Т, и S, при наклоне вбок с целью выявления отклонения меньше чем на 30°.
Рис. 156. Исследование вращательных движений у стоящего пациента.
Рис. 157. Исследование вращательных движений у сидящего пациента.


Рис. 159. Костные ориентиры поясничного отдела.
дилолистезе (рис. 162 и 163). Последний чаще всего встречается в Lv—S„ хотя возможен и в L(V — Lv или в Lm — L1V.
В случае пальпаторного обнаружения отклонения от нормы его уровень определяют отсчитыванием остистых отростков от одного из ориентиров. Т, легко идентифицировать как наиболее выступающий отросткок в верхней части грудного отдела позвоночника. В поясничном отделе промежуток LIV — Sv располагается на линии, соединяющей верхние гребни подвздошных костей (см. рис. 163).
После обследования остистых отростков необходимо пропа-льпировать каждый из суставов позвоночника. Последние располагаются с обеих сторон между отростками примерно на 2,5 см кнаружи от них. Хотя сами суставы расположены под околопозвоночными мышцами и могут быть непосредственно пропальпи-рованы, болезненность и спазм вышележащих мышц указывают на патологию данных структур. Затем на болезненность и деформации обследуют крестец. Остистый отросток Sn расположен на уровне задних выступов подвздошных костей (рис. 164). Затем пальпируют крестцово-подвздошные (КП) сочленения, болезненность которых может свидетельствовать о КП растяжении или анки-лозирующем спондилите. Описано несколько других тестов, кото-

Рис. 162. Спондилолистез на уровне Lv — S,.
Рис. 163. Демонстрация симптома порога у больного со спондилолисте-зом.
Рис. 164. Пальпация остистого отростка S„ на уровне верхней задней оси подвздошных костей.
рые могут помочь определить заболевание КП сочленений [3]. Первый—пациент лежит на спине, врач надавливает ему на крылья подвздошных костей (пытаясь раздвинуть их). Затем врач надавливает еще раз, пытаясь сдвинуть эти кости (больной лежит на боку). И наконец, врач надавливает на крестец обследуемого, лежащего на животе. При каждой из этих манипуляций к КП сочленениям прилагается значительное усилие, поэтому появление боли свидетельствует о воспалительном процессе.
Последним пальпируют копчик, который может быть очень болезненным вследствие прямого удара или падения даже при отсутствии перелома (рис. 165).
Для полного обследования копчика требуется ректальное исследование. При этом возможно ухватить его между большим и указательным пальцами.
У худых пациентов пояснично-крестцовый отдел позвоночника пальпируется спереди, «через» живот. Больного просят лечь на спину, слегка согнуть ноги и расслабить мышцы живота. При этом пупок находится на уровне промежутка Lni — LIV и бифуркации аорты [4]. Ниже пупка у худых пациентов определяются передние поверхности LIV, Lv и S, (выступающий крестцовый позвонок), а также лежащая над ними передняя продольная связка. У некоторых обследуемых с патологией позвоночника данная манипуляция может вызвать или усилить боль в пояснично-крестцовом отделе спины. Болезненность живота может быть следствием любого процесса между передней брюшной стенкой и позвоночни
ком. Ее обнаружение имеет важное значение, так как может определять дальнейшую последовательность действий.
Аксиома: при обследовании живота больного, жалующегося на боль в нижней части спины, следует проверить, нет ли аневризмы аорты. Подобная жалоба характерна также для патологии таза и ретроцекально расположенного червеобразного отростка.
Пальпация мягких тканей
Вся область спины должна быть тщательным образом пропа-льпирована в поисках аномалий. Напряжение, выпячивание, болезненность мышц указывают на спазм. Мягкие ткани обследуют на наличие гематомы или асимметрии. Объемные образования по средней линии или пузырные структуры могут свидетельствовать о нижележащих аномалиях позвоночника или спинного мозга, таких как расщелина позвонка или миелоцеле. Флюктуирующие образования в околопозвоночном или боковом пространстве являются проявлениями туберкулезного натечника позвоночника или бактериального остеомиелита.
Надостистая связка прикрепляется к остистым отросткам каждого позвонка, связывая их между собой, и определяется в виде плотной фиброзной структуры между прилежащими позвонками (рис. 166). На всех уровнях выявляется наличие или отсутствие болезненности. При большинстве травм разрыв заднего связочного комплекса проявляется расширением межпозвоночных пространств. При повреждении надостистых (и межостистых) связок палец исследующего проникает между прилежащими сегментами глубже, чем в норме.
Околопозвоночные мышцы образуют три слоя (рис. 167). В табл. 14 дан их перечень.
Мышцы-разгибатели позвоночника расположены наиболее поверхностно, поэтому лучше доступны для пальпации. Обследование также включает в себя пальпацию грудного, поясничного и крестцового отделов, так как наличие спазма возможно и в участках, отдаленных от первичного патологического очага. Одно- или двусторонний спазм мышц может явиться причиной морфологических деформаций позвоночника (сколиоза, исчезновения поясничного лордоза). Следует также обращать внимание на болезненные участки. Большое значение имеет асимметрия мышц, свидетельствующая об атрофии или нижележащих неврологических расстройствах.
Таблица 14. Околопозвоночная мускулатура
Слой Мышцы
Поверхностный (разгибатель позво- Подвздошно-реберная
ночника) Длиннейшая
Остистая
Крестцово-остистая
Средний Полуостистая
Глубокий Многораздельная
Рис. 166. Пальпация надостистой связки у стоящего пациента.
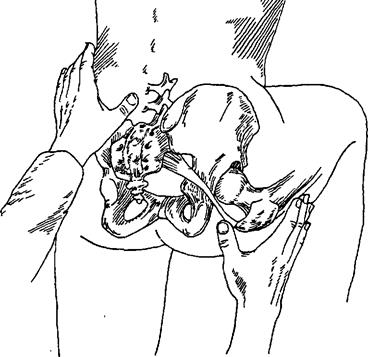
Ягодичная область. Ягодичные мышцы пальпируют для определения болезненности, спазма, атрофии или других нарушений. Очень важной частью обследования этой области является пальпация седалищного нерва. Больной стоит, поставив ногу на стул, чем достигается сгибание бедра на 90°. В этом положении легко пальпировать седалищную бугристость и большой вертел. Ствол
 |
|
\
Рис. 168. Пальпацию седалищного нерва, который расположен между большим вертелом и бугристостью подвздошной кости, удобнее производить при согнутой
под углом 90° ноге.
седалищного нерва проходит в нижнюю конечность на середине расстояния между этими структурами, где его можно пропальпи-ровать (рис. 168). Пальпаторное выявление боли может свидетельствовать о повреждении, сдавливающем нерв (например, грыжевое выпячивание диска, сужение межпозвоночного отверстия, опухоль), и требует дальнейших исследований.
ПЕРКУССИЯ
Иногда с помошью перкуссии удается дифференцировать болезненность позвоночника от более глубоко расположенного источника боли (например, почки). Начиная от Т, молоточком
или рукой перкутируют каждый остистый отросток книзу. Затем простукивают крестец и КП сочленения. Боль при перкуссии обычно является результатом патологии позвоночника (например, инфекции, перелома), а не заболевания забрюшинного органа.
АУСКУЛЬТАЦИЯ
Хотя не существует классического описания данного метода как составляющей части обследования спины, имеется ряд заболеваний, которые являются причинами или связаны с болью в спине и могут прослушиваться ухом (недостаточность аорты при синдроме Марфана, пороки позвоночника с врожденными дефектами сердца, аневризма брюшной аорты).
НЕВРОЛОГИЧЕСКОЕ ОБСЛЕДОВАНИЕ
Хотя такого вида обследования самого позвоночника не существует, между нарушениями в его грудном, поясничном и крестцовом отделах и неврологическим обследованием туловища и нижних конечностей имеется тесная связь. Поэтому комбинация тестов на движение, чувствительность и рефлексы часто дает важную информацию о поражении сегментов и при правильном выполнении является мощным клиническим инструментом. Это взаимодействие подробно описано в главе о неврологических и спинальных синдромах (глава 2). В данном разделе речь пойдет в основном о неврологическом обследовании нижних конечностей вследствие поражения позвоночника.
Исследование двигательных функций
Исследование двигательной активности грудного отдела должно проводиться параллельно с осмотром и пальпацией. Так как иннервация околопозвоночной мускулатуры является сегментарной, ее атрофия может развиваться на определенном уровне и нередко сопровождается расстройствами чувствительности, особенно, когда поражено несколько сегментов. Исследование двигательных функций нижних конечностей начинается с осмотра больного стоя и при ходьбе. Любые нарушения походки свидетельствуют о патологическом процессе в позвоночнике или в конечностях и должны исследоваться глубже. Для этого выполняют три быстрых и простых теста, позволяющих обнаружить поражение спинного мозга и корешков пояснично-крестцового отдела.
Тест с приседанием. Больного просят медленно присесть на корточки, а затем встать (рис. 169). Слабость означает повреждение на уровне Lni—LIV (четырехглавая мышца бедра).
Хождение на пятках. Обследуемому предлагают походить на пятках (тыльное сгибание стопы). Данный тест проверяет LIV и Lv (передняя болыпеберцовая мыщца и длинный разгибатель пальцев) (рис. 170).
Рис. 169. Тест с приседанием (см. объяснение в тексте).
Рис. 170. Тыльные сгибатели стоп проверяют при хождении на пятках.
Рис.171. Подошвенные сгибатели стоп проверяют при хождении на носках.
Таблица 15. Двигательная иннервация
Область тела
Мышцы
Движение
Нервные корешки

 Бедро
Бедро
НСолено
Голеностопный сустав
Стопа
Пальцы стопы
Четырехглавая мышца бедра, портняжная, подвздошно-пояснич-ная
Средняя ягодичная, малая Отведение ягодичная, натягивающая широкую фасцию
Большая ягодичная, дву- Разгибание главая мышца бедра
Четырехглавая мышца Разгибание бедра
Полуперепончатая, полу- Сгибание сухожильная, двуглавая мышца бедра
Передняя большеберцо-вая, длинный разгибатель пальцев стопы
Икроножная, камбало-видная
Длинная и короткая малоберцовые
Разгибатель пальцев сто- Разгибание пы, длинный разгибатель большого пальца
Сгибатель пальцев, длин- Сгибание ный и короткий сгибатели пальцев
Хождение на носках. Пациент ходит на кончиках пальцев (рис. 171). При этом обследуют SLII (икроножная и камбало-видная мышцы).
Любые обнаруженные отклонения от нормы должны исследоваться более специфическими двигательными тестами (табл. 15).
На обеих нижних конечностях необходимо измерить и сравнить окружность бедер и голеней в нескольких точках. Уменьшение более чем на 1 см считается отклонением от нормы и означает атрофию мускулатуры ноги. Надколенники служат ориентирами при измерении соответствующих отделов ноги.
Корешки SH— SIV иннервируют анальный сфинктер, мочевой пузырь и собственно мышцы стопы. Поэтому упоминание в анамнезе о задержке или недержании мочи или обнаружение снижения тонуса прямой кишки или атрофии мышц стопы, вероятнее всего, указывают на патологический процесс в области, иннервируемой Sn SIV.
Исследование чувствительности
Сегментарное дерматомное распределение чувствительности тела очень специфично и среди разных людей варьируется незначительно. Это обычно позволяет точно локализовать поврежде-

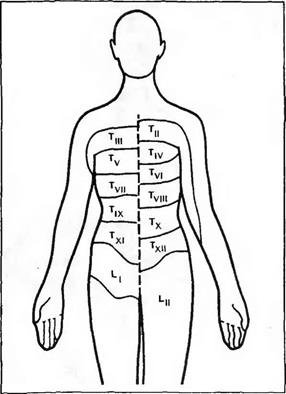
ние спинного мозга или корешка при нарушении чувствительности (см. рис. 6). Следует отметить, что при этом имеется значительное количество наложения дерматомов в грудном и брюшном отделах и в паховой области (рис. 172), поэтому повреждение спинного мозга лишь на одном уровне может и не проявиться расстройствами чувствительности.
Для подавляющего большинства пациентов обследование посредством легких прикосновений и покалывания будет достаточным. Однако некоторые повреждения спинного мозга приводят к специфическим расстройствам температурной или проприоцеп-тивной чувствительности, которую необходимо исследовать с помощью соответствующих методик (см. главу 2).
Исследование рефлексов
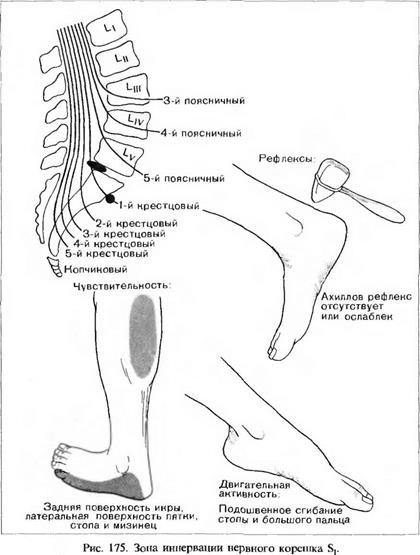
Глубокие сухожильные рефлексы. Ниже шейного отдела спинного мозга имеются лишь два важных глубоких сухожильных рефлекса (ГСР): коленный (L„—L,v) и ахиллов (S,) (табл. 16). Их важность объясняется двумя причинами. Во-первых, в пояснично-крестцовом отделе встречается множество патологических про-

Ідессов и поэтому расположение этих рефлексов «очень удобно» для определения локализации поражения сегментов. Во-вторых, повреждения вышележащих отделов также часто проявляются изменениями коленного и ахиллова рефлексов в виде поражения верхнего мотонейрона.
Коленный рефлекс проверяют быстрым ударом по сухожилию надколенника чуть ниже последнего, когда обследуемый сидит расслабленно со свешенными ногами. Это вызывает сокращение четырехглавой мышцы и разгибание колена. Ахиллов рефлекс 'лучше всего проверять, поставив больного на колени на стул со стопами, выступающими за сиденье. Врач ударяет молоточком по ахиллову сухожилию, и в ответ происходит подошвенное сгибание стопы. Оба ГСР должны иметь оживленные и короткие фазы сокращения и расслабления, быть симметричными с обеих сторон.
Так как в пояснично-крестцовом сочленении встречается значительное количество патологических процессов (например, дегенеративные заболевания суставов с вовлечением нервного корешка, грыжевое выпячивание диска), следует помнить о специфических изменениях двигательной активности, чувствительности и рефлексов в результате поражения этого отдела (рис. 173—175).
Кожные рефлексы. В противоположность ГСР, являющимся спинномозговыми и связанными с функцией нижнего мотонейрона, механизм кожных рефлексов обусловлен корой головного мозга (верхние мотонейроны). Поражение последних ослабляє і или выключает кожные рефлексы, одновременно усиливая ГСР (в результате прекращения торможения).
Солярный (эпигастральный) рефлекс. Легкое штриховое раздражение кожи по средней линии в эпигистральной области вызывает сокращение верхних мышц брюшной стенки и незначительное движение пупка кверху. Мышцы верхних квадрантов ин-нервируются на уровне TVII—Тх.
Брюшной рефлекс. У лежащего на спине пациента слабо раздражают каждый квадрант живота. При этом пупок движется в сторону стимулируемого квадранта. Этот тест легче проводить У худых больных и обычно он бесполезен у тучных.
Кремастерный и гипогастральный рефлексы. По

Рис. 173. Зона иннервации нервного корешка LIV.
глаживание по внутренней поверхности верхней части бедра вызывает сокращение кремастерной (Тх,(—L„) и нижнебрюшной (Тх—Т,) мускулатуры той же стороны. Поэтому просходит подтягивание мошонки кверху (рис. 176) и слабое движение пупка книзу в сторону раздражения. Гипогастральный рефлекс обычно наблюдают только у худых пациентов.
 |
Рис. 174. Зона иннервации нервного корешка Lv.
Анальный рефлекс заключается в слабом поглаживании кожи вокруг заднего прохода, что в норме вызывает сокращение наружного сфинктера и закрытие анального отверстия. Рефлекс опосредован S„—SIV.
Патологические рефлексы возникают при поражении верхнего мотонейрона, что ведет к утрате нормального тормозного воздействия на нижние мотонейроны. Следует заметить, что при острой травме спинного мозга состояние «спинального шока»,
длящееся от 12 до 17 ч, характеризуется полным отсутствием каких бы то ни было рефлексов. Вслед за этим появляются патологические рефлексы.
Симптом Бабинского. Заостренным инструментом проводят по подошвенной поверхности стопы (рис. 177). Положительным результатом считают разгибание большого пальца и растопыривание остальных, что указывает на поражение верхнего мотонейрона.

Рефлекс считают отрицательным, если пальцы сгибаются или не двигаются совсем.
Рефлекс Оппенгейма. Обследующий проводит ногтем или пальцем вдоль гребня голени и стопы. Положительной считают реакцию, аналогичную таковой при симптоме Бабинского.
Рефлекс Чаддока. Врач проводит ногтем по боковой по
верхности пяточной и пятой плюсневой костей. Положительная симптоматика такая же, как и при симптоме Бабинского.
Бульбокавернозный рефлекс. При выполнении ректального обследования сильное сдавливание пальцами головки полового члена вызывает сокращение анального сфинктера вокруг пальца обследующего, что считают положительной реакцией. У больных с поражением спинного мозга появление этого рефлекса свидетельствует об исчезновении спинального шока и крайне неблагоприятном прогнозе на восстановление неврологических функций.
Специальные тесты
Схема специфических проб
Тесты на поражение седалищного нерва и спинномозговых корешков Поднимание выпрямленной ноги (ПВН) ПВН с противоположной стороны Симптом Ласега
Надавливание в подколенной ямке
Тесты на менингеальную, оболочечную и корешковую симптоматику Симптом Кернига Симптом Брудзинского Симптом Наффцигера Проба Милгрэма Проба Вальсальвы
Тесты на поражение крестцово-подвздошных сочленений Раздвигание костей таза Сдавливание таза Давление на крестец Покачивание таза Симптом Генслена Проба FABERE (Патрика)
Тесты на патологический процесс в зоне бедренного нерва и корешков Растягивание бедренного нерва Чрезмерное сгибание в коленном суставе
Тесты на иннервацию брюшной мускулатуры
Симптом Бивора ~Ч
Эпигастральный рефлекс I
Брюшной рефлекс Г см. кожные рефлексы
Гипогастральный рефлекс J
Смешанные тесты
Тест Сото—Галла Горизонтальный ягодичный тест Тест Тренделенбурга Тест на растяжение Т, корешка Тест на сближение лопаток
Тесты на обнаружение боли функционального происхождения Тест с подниманием прямых ног «сидя» Тест Гувера
Тест с нагрузкой по оси Тест с ротацией газа
Хождение на носках и хождение на пятках
Рис. 178. Проведение пробы с поднятием выпрямленной ноги (см. объяснение
в тексте).
Тесты на поражение седалищного нерва и спинномозговых корешков
Поднимание выпрямленной ноги (ПВН). Этим приемом достигается натяжение седалищного нерва, что позволяет обнаружить поражение последнего или его корешков (в основном Lv—Sn). Обследующий поднимает прямую ногу больного, лежащего на спине (рис. 178). Если при описывании дуги от 0 до 90° боль не появляется, тест считают отрицательным. Однако наличие боли не обязательно означает, что он положительный. Для правильной оценки положительного теста следует принять во внимание несколько моментов. От 0 до 35° седалищный нерв еще не затрагивается, поэтому жалоба на боль в этом случае свидетельствует о патологии бедра, ноги, крестцово-подвздошного сочленения или же симуляции пациента, даатяжение седалищного нерва и пояснично-крестцовых корешков происходит в диапазоне 35—70 [5—7]. Нарастание или усиление боли в нижней части спины (с иррадиацией или без нее) на этой стадии исследования считают признаком поражения нерва или корешка (например, при грыжевом выпячивании диска, сужении межпозвоночного отверстия). Выше 70° начинает сгибаться поясничный отдел позвоночника, поэтому боль в этом случае означает патологический процесс в суставах этой области [5]. Боль или напряжение, возникающие во время ПВН только в ноге,— это обычно результат растяжения мышц, поэтому их не следует интерпретировать как положительный тест. Для повышения точности пробы необходимо проделать следующее: при появлении боли в спине в отрезке дуги 35 70" обследующий плавно опускает ногу до исчезновения боли. Затем он сгибает стопу (натяжение седалищного нерва). Если боль при этом вновь появляется, тест считают положительным (рис. 179).
ПВН с противоположной (здоровой) стороны. Эту про"бу (впервые описанную

Рис. 180. Тест с надавливанием в подколенной ямке.
Рис. 181. Симптом Кернига.
Fajersztain [8]) выполняют так же, как ПВН, но на стороне, противоположной превалирующим симптомам. Положительный результат крайне важен, при этом вероятность ложноположительной пробы значительно ниже, чем при ПВН [9, 10].
Симптом Ласега. Этим термином называют несколько проб, однако основная из них это сгибание бедра на 90е на стороне клинических проявлений. При этом колено изначально находится в согнутом положении [11]. Соответственно седалищный нерв и корешки не натянуты, поэтому жалоба на боль в этом случае является признаком заболевания бедра, ноги, поясницы или же симуляции. Когда же боль возникает при разгибании согнутого колена (часто с иррадиацией в зоне иннервации седалищного нерва), тест считают положительным и он имеет тот же смысл, что и ПВН.
Надавливание в подколенной ямке. Вначале выполняют ПВН до возникновения боли. Затем стопу смещают на плечо обследуюшего, а ногу плавно сгибают в колене для уменьшения боли. После этого врач большими пальцами давит на подколенную ямку больного. При этом седалищный нерв вновь натягивается, что вызывает болевые симптомы (рис. 180).
Тесты на менингеалъную, оболочечную и корешковую симптомат ику
Симптом Кернига. У лежащего на спине больного при согнутом колене сгибают бедро, подводя его к животу. Затем разгибают колено. Возникновение сопротивления этому действию или боли в позвоночнике считают положительным симптомом (рис. 181). Этот результат указывает на поражение мозговых оболочек и спинномозговых корешков.
Симптом Брудзииского. У лежащего на спине с выпрямленными ногами больного врач пассивно сгибает шею. Положительный результат проявляется болью в спине и спонтанным сгибанием бедер и колен для ослабления напряжения твердой мозговой оболочки и нервных корешков (рис. 182). Специфичность и чувствительность симптомов Кернига и Брудзииского неизвестны, однако их считают подтверждающими тестами при положительном ПВН [13].
Проба Наффцигера. У лежащего на спине больного осторожно сдавливают яремные вены приблизительно на 10 с. Это увеличивает давление спинномозговой жидкости и вызывает боль при наличии в спинномозговом канале объемного образования, например опухоли, грыжи диска и т. д. (рис. 183). Если боль не вызывается одним лишь надавливанием, обследуемого просят покашлять. Появление боли считают положительным симптомом. При этом нередко боль иррадиирует вдоль зоны иннервации седалищного нерва.
Проба Милгрэма. Лежащего на спине пациента просят немного приподнять
Рис. 184. Проба Милгрема.
над кушеткой выпрямленные ноги. При этом возрастает давление в спинномозговой жидкости. Если в течение 30 с больной начинает испытывать боль в спине, тест считают положительным; боль указывает на возможность наличия тех же патологических процессов, что и при пробе Наффцигера. Боль может быть настолько интенсивной, что обследуемый не может удерживать одну или обе ноги (рис. 184).
Проба Вальсальвы. Сидящего на стуле больного просят натужиться как для опорожнения кишечника. Так же, как и при тестах Наффцигера и Милгрэма, повышается давление в спинномозговой жидкости, и боль в спине свидетельствует о поражении спинномозговых оболочек или корешков.
Тесты на поражение крестцово-подвздошных сочленений
Проба с раздвиганием костей таза. У лежащего на спине больного врач как бы пытается «раздвинуть» крылья подвздошных костей (рис. 185) [3]. Считают, что при этом нагрузка приходится на переднюю часть КП сочленений, что и является причиной боли при воспалении последних.
Сдавление таза. В этом случае обследуемого укладывают на бок. Врач надавливает на гребень подвздошной кости книзу (как бы пытаясь соединить гребни вместе). В этом случае полагают, что нагрузка выпадает на заднюю часть КП сочленений [3].
Дата добавления: 2015-06-12; просмотров: 1310;
