ПОДХОД К ПАЦИЕНТУ С ТРАВМОЙ ПОЗВОНОЧНИКА 13 страница
Слабость связок и недостаточность полного соответствия костных структур нивелируют на рентгенограммах нормальный шейный лордоз у взрослых. Могут отсутствовать и характерные пологие контуры шейного отдела позвоночника.
Специфические повреждения
Новорожденные. Мышцы шеи новорожденных слабы для того, чтобы адекватно удерживать шейный отдел позвоночника. Родовая травма от вытяжения в головном или, что более типично, в ягодичном предлежании может обусловить серьезные неврологические расстройства. Рентгенографические признаки повреждения шейного отдела позвоночника могут отсутствовать из-за бо

льших размеров хрящей. В этом возрасте позвоночник более гибкий, чем спинной мозг, следствием чего является поражение последнего. На вскрытии детей перинатального возраста обнаруживают продольные повреждения проводящих путей, мозга и позвоночных артерий.
Caffey [21] и Swischuck [22] впервые описали форму насилия над ребенком, названную «синдром избитого плеткой младенца». При повторяющихся резких шлепках относительно тяжелая голова раскачивается из стороны в сторону на слабых мышцах шеи. Врач неотложной помощи должен обратить особое внимание на непонятные судороги, чрезмерную раздражимость, выбухающий родничок, внутриглазные кровоизлияния, паралич и рвоту при отсутствии внешних признаков травмы, что может свидетельствовать о возможности жестокого обращения с ребенком. Описаны внутричерепные и внутриглазные кровоизлияния, черепно-мозговая травма, умственная отсталость, дефекты зрения и слуха, а также переломы черепа и позвоночника.
Повреждения верхней части шейного отдела позвоночника. Хотя переломы и вывихи шейного отдела у детей встречаются реже, чем у взрослых, большинство из них локализуется в верхней части, особенно на атланте и осевом позвонке [16, 23]. Наиболее частыми повреждениями являются переломы зуба, разрыв поперечных связок и вывих атлантоосевого сустава.
Перелом зуба. В большинстве случаев перелом зубовидного отростка наблюдается на уровне синхондроза, расположенного под зубом, и проходящего через тело осевого позвонка. Отломок часто выступает вперед по отношению к телу. Значительные смещения редки. Почти все случаи лечат консервативно. Требуется немедленное направление к ортопеду. В случаях, когда травма касается ростковой зоны хряща, наблюдается нарушение роста, однако данное поражение встречается редко. Хотя есть основания предполагать, что травма является причиной формирования зубовидной кости, убедительных доказательств этому в настоящее время не получено. Переломы верхушки зубовидного отростка встречаются крайне редко.
Разрывы связок. В результате усиления связок нормальное пространство перед зубом у детей находится в пределах 4 мм. Расстояние 5 мм и больше обычно свидетельствует о травматическом поражении поперечной связки. Ориентиром при оценке этой области на рентгенограмме в боковой проекции является правило триады Steel [35]. В просвете позвоночного канала на уровне атланта в равном соотношении отмечаются три элемента: спинной мозг, зуб осевого позвонка и пустое пространство. В случае смещения атланта на расстояние, превышающее толщину зуба, появляется риск повреждения спинного мозга. Всех пострадавших следует немедленно направлять к специалисту. Лечение обычно консервативное—с помощью галотракции или гипсового корсета.
Вывих или подвывих атлантоосевого сустава (синдром Гризе-ля). Слабость поперечной, верхушечной, крыловидной и суставной связок на уровне Q и С„ является фактором, обусловливающим патологию. Считают, что локальный отек в результате воспаления или инфекции (фарингит, отит, абсцесс миндалин и т. д.) Дополнительно оказывает растягивающее воздействие на связки, способствуя смещению в атлантоосевом суставе. Смещение ат
ланта относительно осевого позвонка может быть вперед, назад, вправо, влево или ротационно [24]. На боковых рентгенограммах обнаруживается увеличение пространства перед зубом. В передне-задней проекции видно отклонение остистого отростка Сп в ту сторону, в которую повернут подбородок. Всех пострадавших необходимо немедленно направлять к специалисту. Вправление может наступить спонтанно или потребует вытяжения шеи с последующим наложением гипсового корсета или галотракции.
Другие повреждения. Нередким повреждением шейного отдела позвоночника у детей является перелом ножек Сп. Эти повреждения обычно изолированные и их трудно дифференцировать от псевдоподвывиха Сп относительно Сш. С этой целью необходимо исследовать задние дуги позвонков, как описано в главе «Радиология», а также провести физикальное обследование и собрать анамнез. Всех больных следует немедленно направлять к специалисту. Лечение заключается в иммобилизации на срок 6—8 нед.
У детей встречается также перелом Джефферсона (многооскольчатый перелом атланта). Идентификация и лечение его аналогичны таковым у взрослых. Все пострадавшие требуют срочного направления к специалисту.
Травма нижней части шейного отдела позвоночника. Травма костей нижней части шейного отдела позвоночника у детей встречается редко. Это объясняется значительной подвижностью позвоночника и относительным преобладанием у детей хрящевой по сравнению с костной ткани. У пострадавших обычно наблюдаются неврологические повреждения и некоторое растяжение шейного отдела позвоночника. На рентгенограммах можно обнаружить лишь небольшие трещины в телах позвонков и расширение межпозвоночных пространств. Особое внимание обращают на отек предпозвоиочных мягких тканей. Всех больных следует немедленно направлять к специалисту. Большинство пациентов лечатся консервативно, изредка показана хирургическая стабилизация.
Список литературы
1. Holdsworth F. Review article: Fractures, dislocations and fracture-dislocations of the spine.—J. Bone Joint Surg., 1970, 52:1534.
2. White A. A., Southwick W. O., Panjab M. M. Clinical instability in the lower cervical spine: A review of past and current concepts.—Spine, 1976, 1(1): 15.
3. Harris J.H., Edeikin-Monroe В., Lopaniky D.R. A practical classification of acute cervical spine injuries.— Orthop. Clin. North. Am., 1986, 17(1):15.
4. Eisenfeld U. S., Wiesel S. W. The spine.— In: Emergency Orthopedic Radiology/Ed. U.S. Eisenfeld. Edinburgh, Churchill Livingstone, 1985, pp. 11—34.
5. Bohlman H.H. et al. Spine and spinal cord injuries.— In: The Spine/Eds. R.H. Rothman, F.A. Simeone. Philadelphia, W.B. Saunders, 1982, pp. 661—756.
6. Levine A. M., Edwards С. C. Treatment of injuries in the C1-C2 complex.—Orthop. Clin. North Am., 1986, 17(1):31.
7. Anderson L. D. Fractures of the odontoid process of the axis.— In: The Cervical Spine. The Cervical Spine Research Society. Philadelphia, J. B. Lippincott, 1983, pp. 206—222.
8. Schneider R. C. et al. Hangman's fracture of the cervical spine.— Neurosurg., 1981, 22:141.
9. Penning L. Obtaining and interpreting plain films in cervical spine injury.— In: The Cervical Spine/Ed. R. W. Bailey. The Cervical Spine Research Society. Philadelphia J.B. Lippincott, 1983, pp. 62—95.
10. McQueen J. D., Khan M.I. Evaluation of patients with cervical spine lesions.— In: The Cervical Spine/Ed. R. W. Bailey. The Cervical Spine Research Society. Philadelphia, J.B. Lippincott, 1983, pp. 128 140.
11. Jacobs B. Cervical fractures and dislocations (C3-7).—Clin. Orthop., 1975,109—120.
12. Bohlman H. H, Boada E. Fractures and dislocations of the lower cervical spine.— In: The Cervical Spine/Ed. R. W. Bailey. Philadelphia, J. B. Lippincott, 1983, pp. 231—267.
13 Anderson D. K. et al. Spinal cord injury and protection.—Ann. Emerg. Med., 1985, 14(8): 147.
14. Johnson R.M., Wolf J. W.Jr. Stability.—In: The Cervical Spine/Ed. R.W. Bailey. The Cervical Spine Research Society. Philadelphia, J.B. Lippincott, 1983, pp. 35—-53.
15. Pierce D. S., Barr J. S. Fractures and dislocations of the base of the skull and upper cervical spine.— In: The Cervical Spine/Ed. R. W. Bailey. Philadelphia: J. B. Lippincott, 1983, pp. 196^206.
16. Hasue M. et al. Cervical spine injuries in children.— Fukushima, J. Med. Sci., 1971, 20:111.
17. Rang M. Children's Fractures. Philadelphia, J.B. Lippincott, 1974.
18. Bohlman H. H. Acute fractures and dislocations of the cervical spine.— J. Bone Joint Surg., 1979, 61A:1119.
19. Bailey D.K. Normal cervical spine in infants and children.— Radiology, 1952, 59:713.
20. Sherk H. H. et al. Fractures and dislocations of the cervical spine in children. Symposium on Fractures and Other Injuries in Children.— Orthop. Clin. North Am., 1976, 7(3).
21. Caffey J. The whiplash shaken infant syndrome: Manual shaking by the extremities with whiplash-induced intracranial and intraocular bleedings, linked with residual permanent brain damage and mental retardation.—Ped., 1974, 54(4):396—403.
22. Swischuck L.E. Spine and spinal cord trauma in the battered child syndrome.— Radiology, 1969, 92:733.
23. Hubbard D.D. Injuries in the spine in children and adolescents.— Clin. Orthop., 1974, 100:56.
24. Marar В. C. Balachandran N. Non-Traumatic atlantoaxial dislocation in children.— Clin. Orthop., 1973, 92:220.
25. Cancelmo J.J. Clay shoveler's fracture: A helpful diagnostic sign.— AJR, 1972, 115:540—541.
26. Harris J. H. et al. A practical classification of acute clinical spine injuries.— Orthop. Clin. North Am., 1986, 17(1):19.
27. Swischuck L. E. Spine and spinal cord trauma in the battered child syndrome.— Radiology, 1969, 92:733.
28. McNab I. Acceleration injuries of the cervical spine.— In: The Spine/Eds. R.H. Rothman, F.A. Simeone. Philadelphia, W.B. Saunders, 1982, p. 651.
29. Harris J. H. et al. A practical classification of acute clinical spine injuries.—Orthop. Clin. North Am., 1986, 17(1):24.
30. Garfin S.R., Rothman R.H. Traumatic spondylolisthesis of the axis (hangman's fracture).— In: The Cervical Spine/Ed. R. N. Bailey. Philadelphia, J. B. Lippincott,
1983, p. 228.
31. Powers B. et al. Traumatic anterior atlanto-occipital dislocation.—Neurosurgery, 1979, 4:12—17.
32. Stauffer E.S., Kaufer H. Fractures and dislocation of the spine.— In: Fractures in Adults, 2nd ed./Eds. C. A. Rockwood, O. P. Green. Philadelphia, J. B. Lippincott,
1984, pp. 987—1035.
33. Anderson L. D., D'Alonzo R. T. Fracture of the odontoid process of the axis.— J. Bone Joint Surg., 1974, 56:1663—1674.
34. Swischuk L.E. Anterior displacement of C-2 in children: Physiologic or pathologic?—Radiology, 1977, 122:759—763.
35. Steel H. H. Anatomical and mechanical consideration of the antlantoaxial articulation. Proceedings of the American Orthopaedic Association.—J. Bone Joint Surg., 1968, 50A:1481.
Дополнительная литература
Babcock J. L. Cervical spine injuries, diagnosis and classification.—Arch. Surg., 1976, 111:646.
Cattel H. S. et al. Pseudosubluxation and other normal variations in the cervical spine in
children.—J. Bone Joint Surg., 1965, 47A (7):1295. Cloward R.B. Acute cervical spine injuries.— Clin. Symp., CIBA, 1980, 32:1. Dorr L. et al. Clinical review of the early stability of spine injuries.— Spine, 1982,
7(6):545.
Ducker Т. B. et al. Timing of operative care in cervical spinal cord injury.— Spine, 1984, 9(5):525.
Fever H. Management of acute spine and spinal cord injuries. Symposium on cervical spine injuries.—Arch. Surg., 1976, 111:638.
Fielding J. W. Cervical spine injuries in children. In: The Cervical Spine/Ed. R. W. Bailey. The Cervical Spine Research Society. Philadelphia, J. B. Lippincott, 1983, pp. 268—281.
Garfin S. R., Rothman R. H. Traumatic spondylolisthesis of the axis (hangman's fracture). In: The Cervical Spine/Ed. R. W. Bailey. Philadelphia, J. B. Lippincott, 1983, pp. 223—231.
Harris J.H. Radiographic evaluation of spinal trauma.—Orthop. Clin. North Am., 1986, 17(1):75.
Harris J. H. The Radiology of Acute Cervical Spine Trauma. Batlrimore, Williams and Wilkins, 1978.
Henrys P. et al. Clinical review of cervical spine injuries in children.— Clin. Orthop., 1977, 129:172.
Hockberger R. S. Spinal cord injury.— In: Current Therapy in Emergency Medicine/Ed.
B.C. Callahan. New York, Decker, 1987, p. 109—114. Hohl M. Soft tissue neck injuries.— In: The Cervical Spine. The Cervical Spine Research
Society/Ed. R.W. Bailey. Philadelphia, J.B. Lippincott, 1983, p. 282—287. Hubbard D.D. Injuries of the spine in children and adolescents.— Clin. Orthop., 1974.
100:56.
Hunter G.A. Non-traumatic displacement of atlanto-axial joint.— J. Bone Joint Surg., 1968, 50B(1):44.
Iserson К. V. Strangulation and hanging.— In: Current Therapy Emergency Medicine/Ed. M. Callaham. New York, Decker, 1987, pp. 114—116.
Jackson D. W. et al. Cervical spine injuries.— Clin. Sports Med., 1986, 5(2):373.
Jacobs B. Cervical fractures and dislocations (C3-7).—Clin. Orthop., 1975, 109:18.
Kiwerski J., Weiss M. Neurological improvement in traumatic injuries of cervical spinal cord.—Paraplegia, 1981, 19:31.
Knopp R.K. Cervical spine trauma.— In: Current Therapy in Emergency Medicine/Ed. M. Callaham. New York, Decker, 19.87, pp. 98 101.
Levine A. M., Edwards С. C. Complications in the treatment of acute spinal injury.— Orthop. Clin. North Am., 1986, 17(1):183.
Maull K. /., Sachatello C. R. Avoiding a pitfall in resuscitation: The painless cervical fracture.—South Med. J., 1977, 70(4):477.
McNab I. Acceleration extension injuries of the cervical spine. The Spine/Eds. R. H. Rothman, F. A. Simeone. Philadelphia, W. B. Saunders, 1982, pp. 647—660.
Miller M.D. et al. Significant new observations of cervical spine trauma.— Am. J. Roentgenology, 1978, 130:654.
Morse S.D. Acute central cervical spinal cord syndrome.—Ann. Emerg. Med., 1982, 11(8):253.
Powers B. et al. Traumatic anterior atlanto-occipital dislocation.— Neurosurg., 1979, 4(1): 12.
Riggins E. R., Kraus J. F. The risk of neurologic damage with fractures of the vertebrae.—J. Trauma, 1977, 17(2):126.
Roda J. M. et al. Hangman's fracture with complete dislocation of C2 on C3.— J. Neurosurg., 1984, 60:663.
Scher A. T. Unrecognized fractures and dislocations of the cervical spine.— Paraplegia, 1981, 19:25.
Sherk H.H. Lesions of the atlas and axis —Clin. Orthop., 1975, 109:33.
Stauffer E.S. Management of spine fractures C3 to C7.— Orthop. Clin. North Am., 1986, 17(1):45.
Stauffer E. S., Rhoades M. E. Surgical stabilization of the cervical spine after trauma.
Arch. Surg., 1976, 111:652. Stauffer E. S., Kaufer H. Fractures and dislocations of the spine.— Fractures in Adults,
2nd ed./Eds. C.A. Rockwood, D.P. Green. Philadelphia, J.B. Lippincott, 1984,
pp. 987—1035.
Steel H. H. Anatomical and mechanical considerations of the atlanto-axial articulations.—J. Bone Joint Surg., 1968, 50:1481.
Sullivan C. R. et al. Hypermobility of the cervical spine in children: A pitfall in the diagnosis of cervical dislocation.—Am. J. Surg., 1958, 95:2636.
White A. A. et al. Biomechanical analysis of clinical stability in the cervical spine.—Clin. Orthop., 1975, 109:85.
Williams C. F. et al. Essentiality of the lateral cervical spine radiograph.—Ann. Emerg. Med., 1981, 10(4):198.
Глава 11
ПЕРЕНАПРЯЖЕНИЕ И РАСТЯЖЕНИЕ МЯГКИХ ТКАНЕЙ ШЕИ
В предыдущей главе описаны переломы и вывихи шейного отдела позвоночника, возникающие в результате различных воздействий. Аналогичные механизмы меньшей силы вызывают повреждения мягких тканей, часто обнаруживаемые врачом неотложной помощи.
РАСТЯЖЕНИЕ СВЯЗОЧНОГО АППАРАТА ШЕИ
Данная травма является повреждением мягких тканей в результате воздействия растягивающих сил на голову и шею. При этом поражаются мышцы, связки, диски, нервы, сосуды и другие органы шеи, степень повреждения которых зависит от воздействующих сил. В отделении неотложной помощи наиболее часто встречается синдром чрезмерного разгибания, который будет описан подробнее. Растягивающие силы при сгибании или наклонах вбок встречаются реже.
Травма вследствие чрезмерного разгибания
Травма мягких тканей в результате чрезмерного разгибания, относимая обычно к хлыстовым повреждениям, была впервые описана у катапультировавшихся пилотов [1]. Однако чаще она встречается при автодорожных катастрофах. При ударе по машине сзади сиденье увлекает тело пострадавшего вперед, в то время как шея его резко разгибается (рис. 123). Голова откидывается назад, рот открывается, растягиваются передние мышцы шеи, а также передняя продольная связка и волокна фиброзного кольца межпозвоночного диска. Если автомобиль не оборудован поддерживающими подголовниками, то голову ничего, кроме спинки сиденья, не удерживает. Таким образом, происходит переразгибание шеи.
Растяжение зависит от величины приложенного усилия (груженый грузовик, автобус или микролитражка) и инерции ударяемой
Рис. 123. Механизм травмы от чрезмерного разгибания.
машины (движущаяся или стоящая на тормозах, на сухой дороге или на льду) [2]. Только правильно установленные подголовники ограничивают степень переразгибания шеи (рис. 124).
Важно отметить, что подобные события происходят в доли секунды. Поэтому защитные рефлексы в данных ситуациях не действуют. Пострадавшие редко нуждаются в экстренной хирургической помощи, поэтому имеется лишь несколько патологических образцов травмы. Однако ряд экспериментальных травм от чрезмерного разгибания на приматах выявил повреждения передней части шеи, включая разрывы мышц, передней продольной связки, межпозвоночных дисков, пищеводные и мозговые кровотечения [3, 4].
Клинические проявления. Пострадавший—это, как правило, пассажир, сидевший на переднем сиденье и получивший сильный толчок в спину, который он помнит сам или его описывают свидетели аварии, если больной потерял сознание. Вначале потерпевший асимптоматичен, но постепенно появляются боль, дискомфорт, тошнота и возрастающая ригидность мышц шеи. Через несколько часов или даже дней могут развиться и более тяжелые симптомы.
Жалобы я объективные признаки варьируют в зависимости от тяжести повреждения [5]. Наиболее часто встречается слабое
Рис. 124. Голова расположена несоответственно подголовнику, установленному слишком низко; такая поза ведет к переразгибанию шеи (А) и голова расположена правильно, что препятствует переразгибанию шеи (Б).
растяжение (обычно мышц), проявляющееся болезненностью, спазмом и ограничением подвижности. В состоянии покоя больной почти не испытывает дискомфорта. При проведении консервативной терапии симптомы стихают в течение нескольких дней.
Умеренное растяжение означает более серьезное повреждение, затрагивающее не только мышцы, но и связки. При объективном обследовании обнаруживают сильный спазм лестничных мышц. Боль в шее носит генерализованный характер и иррадиирует в затылок, лопатки, верхние конечности и грудь. Больные жалуются на сильную боль в шее, не могут двигать головой, а порой даже не в состоянии удерживать ее вертикально. Сильная боль и спазм мышц могут продолжаться несколько дней. Симптомы постепенно исчезают в течение 3—6 нед по мере восстановления связок.
Сильное растяжение включает в себя повреждение и разрыв связок. Отмечаются симптомы, характерные для умеренного растяжения, а также головная боль, тошнота, головокружение и иногда кратковременное нарушение зрения и болезненность при дотрагивании. Пациент жалуется на резкие боль и спазм, слабость шеи и неспособность удерживать голову из-за разрыва мышц и связок. Врачу неотложной помощи следует опасаться возможной нестабильности травмы. При этом также отмечаются боль, парестезии и слабость в верхних конечностях, плечах и межлопаточной области.
При сильном и умеренном растяжении нередко появляются необычные симптомы, такие как головная боль, головокружение, расстройство зрения, болезненность при дотрагивании, дисфагия,
дисфония и распространение боли на руки и в межлопаточную область. Хотя патогенез этих симптомов объяснить очень трудно, их описание встречается очень часто. По мнению авторов, их не всегда следует расценивать как истерическую реакцию [6].
Сопутствующие повреждения. Несмотря на то что было описано множество необъяснимых симптомов, которые были отнесены к боли, следует тщательно обследовать также и жалобы на болезненность при дотрагивании, дисфонию и дисфагию. В экспериментах обнаруживались повреждения мозга, разрывы пищевода и трахеи, а также кровотечения.
Рентгенография. Снимки шейного отдела позвоночника обычно неинформированы. Трудно интерпретировать исчезновение типичной лордозной кривой. Вначале считали, что это связано со спазмом мышц, но затем было обнаружено, что простое опускание подбородка на 2—3 см восстанавливает нормальный изгиб шейного отдела позвоночника [7]. Однако значительное изменение шейных кривых на протяжении более одного-двух позвонков является серьезным указанием на повреждение мягких тканей. Возможны отрывные переломы и отек заглоточных мягких тканей. Снимки со сгибанием и разгибанием следует выполнять очень осторожно. В то же время рентгенограмма может оказаться нормальной, за исключением отека заглоточных тканей, несмотря на полный разрыв передней продольной связки и межпозвоночного диска, результатом которых является полная нестабильность.
Неотложные мероприятия и направление к специалисту. Неотложная помощь включает в себя иммобилизацию шеи до тех пор, пока не появится уверенность в ее стабильности. При серьезном разрыве связок требуется немедленное направление к специалисту. Ряд мероприятий считается эффективным при ведении больных с умеренным и сильным растяжением, к которым относятся мягкий воротник, тепло и постельный режим [1, 2, 5]. В остром периоде вытяжение не рекомендуется. Для снятия боли и спазма применяют противовоспалительные средства, анальгетики и спазмолитики. Ранняя двигательная активность и изометрические упражнения оказываются весьма полезными, но только после исчезновения острой боли и спастического компонента [8]. Всех больных рекомендуется направлять к специалисту как можно раньше.
Травма вследствие чрезмерного сгибания
Первичный механизм сгибательных травм шеи — автодорожные происшествия. Однако они также нередки при нырянии, игре в футбол и занятиях другими видами спорта. Наиболее поверхностно расположенными структурами задней области шеи являются трапециевидная мышца и выйная связка, которые отходят от основания затылочной кости, спускаются вниз вдоль шейного отдела позвоночника и прикрепляются в верхней части
Рис. 125. Повреждение вследствие чрезмерного сгибания.
грудного отдела. При резком сгибании выйная связка может разрываться в месте максимального сгибания шейного отдела— между Cv и Т, (рис. 125). При полном разрыве, вероятно, поражаются и межостистые связки. А при серьезной травме могут даже разрываться внутрисуставные связки и сдавливаться нервные корешки. Возможно сдавление межпозвоночного диска спереди; его выпадение случается редко. Повреждения костей чаще встречаются в случае отрыва выйной связки от остистого отростка сзади, результатом чего является отрыв расщепленной пластинки кости.
При крайне резком сгибании может быть компрессионный перелом передней части тела позвонка.
Клинические проявления. Сгибательное растяжение может иметь слабые, умеренные и выраженные клинические проявления [5]. Как и в случае разгибания, при осевом слабом растяжении поражаются преимущественно мышцы задней части шеи. Вначале
отмечается незначительная боль, которая со временем усиливается и сопровождается спазмом мышц.
При умеренном растяжении повреждаются мышцы и выйная связка. Больной жалуется на сильную боль и спазм в задней части шеи, распространяющиеся на затылок и лопатки. На уровне пораженных выйной и межостистой связок отмечается болезненность при пальпации. Так как все мышцы шеи участвуют в удержании головы в нейтральном положении, пострадавший не может держать ее вертикально, особенно при наклонах туловища.
При сильном растяжении наблюдается полный разрыв связок. Первой поражается выйная связка, что обычно сопровождается разрывом межостистых связок на том же уровне. Пациент жалуется на резкую боль, аналогичную таковой при умеренном растяжении, но большей интенсивности. Боль и мышечный спазм могут сопровождаться головной болью, тошнотой, болезненностью при пальпации и кратковременным нарушением зрения. Так как разорванным может оказаться большинство стабилизирующих связок, врач должен провести обследование на признаки нестабильности (см. главу 10). Задний отдел шеи болезнен при пальпации на всем протяжении. Из-за генерализации боли и мышечного спазма может потребоваться несколько дней, в течение которых стихнут симптомы и можно будет точно определить локализацию разрыва. Попытка разогнуть шею или поднять голову, когда согнуто тело, оказывается крайне болезненной. В течение или по прошествии нескольких часов может развиться парестезия или слабость верхних конечностей.
Рентгенография. Снимки шейного отдела позвоночника больных с растяжением шеи обычно бывают в норме. При сгибатель-ной травме с разрывом выйной и межостистой связок в боковой проекции обнаруживается расширение промежутка между остистыми отростками или отрывной перелом верхушки остистого отростка на уровне травмы. При особенно сильном сгибательном растяжении возможно сдавление тела позвонка спереди.
Неотложные мероприятия. В случае сильного растяжения с признаками нестабильности позвоночника необходимо срочное направление пострадавшего к специалисту. Более легкие травмы лечат консервативно. В острых случаях основной терапией являются постельный режим (с подложенным под шею скрученным полотенцем для максимальной релаксации), тепло, мягкий воротник, а также спазмолитики, анальгетики и противовоспалительные средства. Всех больных следует направлять к специалисту.
ПОВРЕЖДЕНИЕ МЕЖПОЗВОНОЧНЫХ ДИСКОВ ШЕЙНОГО ОТДЕЛА
Внезапная или постоянная боль в шее с иррадиацией в верхнюю конечность обычно обусловлена сдавлением проксимального нервного корешка. Оболочки и зубчатые связки выполняют роль фиксаторов спинного мозга и нервных корешков на уровне шейного отдела позвоночника. Шейные корешки в отличие от та-

ковых нижних отделов выходят в строго поперечном направлении и проходят через межпозвоночные отверстия. В этой области, сзади и сбоку, происходит разрыв межпозвоночных дисков. И хотя повреждение последних может быть совсем небольшим, даже незначительное затрагивание относительно неподвижного корешка оказывается серьезным [5]. Диск обычно разрывается сзади и сбоку— в месте, где фиброзное кольцо наиболее слабо, а задняя продольная связка относительно тонка. Поэтому симптомы чаще всего односторонние.
Патогенетически два различных повреждения могут оказаться причиной идентичности клинических проявлений сдавления нервного корешка [9].
1. Острый разрыв межпозвоночного диска. Заднебоковой разрыв обычно связагї со специфическим механизмом травмы, характеризующимся внезапным появлением симптомов сдавления нервного корешка. Этой клинической картине не свойственны признаки дегенерации диска. В данном случае «мягкий» диск представляет собой лишь выпятившуюся дисковую ткань.
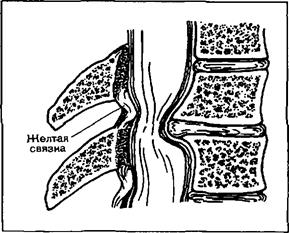
2. Хроническая дегенерация диска—процесс, протекающий месяцами и даже годами или шейный спондилез, начинающийся на уровне диска и претерпевающий дегидратацию. По мере сужения межпозвоночного пространства в апофизарных сочленениях появляются гипертрофические изменения, результатом которых является формирование остеофитов в межпозвоночных отверстиях. Такие «плотные» диски появляются в наиболее подвижных участках позвоночника, на уровне позвонков Cv—CVI, с незаметным развитием симптомов (рис. 126).
Хотя и редко, но встречаются и повреждения дисков по средней линии, обычно по типу уплотнения (отвердевания) дисков. Развиваясь постепенно, они вызывают симптомы радикулита в обеих верхних конечностях. Гораздо реже встречается острое
повреждение диска по средней линии по типу размягчения, проявляющееся острым сдавлением спинного мозга и квадриплегией. Данное состояние требует неотложной помощи [9].
Аксиома: острое сдавление спинного мозга в результате разрыва межпозвоночного диска шейного отдела по средней линии является экстренным состоянием. При этом необходимы незамедлительные оценки и декомпрессия для предотвращения повреждения спинного мозга.
Клинические проявления. Клиника острого разрыва и хронической дегенерации диска шейного отдела позвоночника почти одинакова, за исключением начала и остроты первых симптомов. Больной с острым разрывом редко имеет предшествующую симптоматику и обычно может определить локализацию точки, в результате травмирования которой отмечено внезапное появление резких симптомов. С другой стороны, хроническая дегенерация диска развивается незаметно, в виде серии постепенно стихающих обострений, каждое из которых немного сильнее предыдущего.
Дата добавления: 2015-06-12; просмотров: 857;
