ЛЕГОЧНАЯ ВЕНТИЛЯЦИЯ
Вентиляция легких — это смена воздуха в легких, совершаемая циклически при вдохе и выдохе. Легочную вентиляцию характеризуют прежде всего четыре основных легочных объема: дыхательный объем, резервный объем вдоха, резервный объем выдоха и остаточный объем. Вместе они составляют общую емкость легких.
Воздух, оставшийся после обычного, спокойного выдоха (т.е. остаточный объем + резервный объем выдоха), определяется как функциональная остаточная емкость. Положение грудной клетки в конце свободного выдоха, соответствующее функциональной остаточной емкости, обычно принимается за исходное.
Жизненная емкость легких — это объем газа, который может быть выдохнут при максимальном выдохе после максимального вдоха (т.е. дыхательный объем + резервный объем вдоха + резервный объем выдоха).
Наконец, сумма дыхательного объема и резервного объема вдоха составляет емкость вдоха.
Величины легочных объемов и емкостей значительно варьируют. Колебания в норме настолько велики, что целесообразно приводить лишь средние цифровые границы. У взрослых людей максимальная емкость легких составляет 4500 — 6000 мл, из них остаточный объем — 1000 — 1500 мл, резервный объем выдоха — 1500 — 2000 мл, дыхательный объем — 300 — 600 мл, резервный объем вдоха — 1500 — 2000 мл [Дембо А.Г., 1957].
Объем легочной вентиляции удобно определять как объем газа, поступающего в дыхательные пути и покидающего их за определенный отрезок времени. Для этой цели используют минутный объем вентиляции (MOB), который определяется как сумма дыхательных объемов за минуту. При равных дыхательных объемах MOB находят умножением дыхательного объема на частоту дыхания.
Существует традиционное представление, по которому нормальным считается равномерное дыхание со стабильными величинами дыхательного объема и частоты дыхания. Однако Bendixen и соавт. (1965) считают, что вентиляция является нормальной именно при нестабильности ее параметров. Периодическая изменчивость вентиляции, по их мнению, является необходимым условием для поддержания нормальной функции легких.
Mead и Collier (1959) высказали предположение, что при вентиляции с постоянным дыхательным объемом происходит прогрессирующий коллапс альвеол при каждом возврате легких к состоянию покоя и атмосферному давлению. Развитие ателектазов во время ровного дыхания приводит к понижению растяжимости легких и к увеличению физиологического шунтирования; эти явления можно корригировать путем периодической гиперинфляции, сопровождающейся увеличением функциональной остаточной емкости легких. Периодическая гиперинфляция является обязательным компонентом нормального дыхания у человека, ее применение необходимо и при ИВЛ.
Альвеолярная вентиляция и физиологическое мертвое пространство. Хотя объем легочной вентиляции можно определить как объем газа, поступающего в дыхательные пути за определенное время, однако газообмен совершается только в легочных альвеолах, снабжаемых кровью. Следовательно, в газообмене может участвовать только та часть дыхательного объема воздуха, которая попадает в нормально перфузируемые альвеолы. Поэтому наиболее важным показателем легочной вентиляции является объем альвеолярной вентиляции.
Остальная часть общего объема является вентиляцией так называемого мертвого пространства. Мертвое пространство — не часть объема легких, не статическая величина, это величина функциональная, зависящая, например, от величины дыхательного объема. Наиболее правильно определять мертвое пространство как часть дыхательного объема, которая неэффективна для удаления углекислого газа из крови. Это подтверждается модификацией формулы Бора, которую предложил Enghoff:
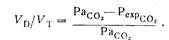
Именно отношение объема мертвого пространства к дыхательному объему (VD/VT) наиболее информативно.
Общее, пли физиологическое, мертвое пространство делится на две части. Первая часть — анатомическое мертвое пространство. Это — объем воздухоносных путей от носа и рта до области функционального соединения бронхов с альвеолами. Величина анатомического мертвого пространства различна у разных людей и зависит от пола, возраста, массы, положения тела и других условий. В среднем она составляет 2,2 мл/кг [Radford, 1954]. Однако объем анатомического мертвого пространства у одного и того же человека далеко не всегда равен стереометрическому объему воздухоносных путей и является величиной относительной: при очень больших дыхательных объемах анатомическое мертвое пространство может увеличиваться приблизительно на 50%, а при очень малых — уменьшаться почти до неопределяемых размеров. Это подтверждается исследованиями Briscoe и соавт. (1962), а также Nunn и соавт. (1965), которые установили элиминацию углекислого газа при вентиляции меньшими дыхательными объемами, чем объем воздухоносных путей.
Это имеет большое значение при так называемой высокочастотной ИВЛ малыми объемами. Фактический объем анатомического мертвого пространства может варьировать в зависимости от способа осуществления ИВЛ: через маску, мундштук, трахеальную трубку, трахеостомическую канюлю — и от объема указанных деталей. Кроме того, при определении фактической величины анатомического мертвого пространства нужно учитывать «мертвопространственный эффект» самого аппарата ИВЛ.
Вторая часть — альвеолярное мертвое пространство — определяется как разность между вычисленными по формулам и номограммам физиологическим и анатомическим мертвыми пространствами. У здорового человека в состоянии покоя альвеолярное мертвое пространство весьма невелико, поэтому физиологическое (общее) мертвое пространство приблизительное равно анатомическому и составляет около 30% дыхательного объема (VD/VT=0,3 с колебаниями от 0,2 до 0,4).
Увеличение физиологического мертвого пространства, которое приводит к увеличению разности между напряжением углекислого газа в артериальной крови и в выдыхаемом воздухе, может быть следствием различных причин. Основной причиной увеличения отношения мертвого пространства к дыхательному объему является значительное снижение или полное отсутствие кровотока в вентилируемых альвеолах.
Дата добавления: 2015-03-09; просмотров: 1702;
