Клиническая анатомия наружного уха 5 страница
При поражении стенок послеоперационной полости отсутствует эпидермизация, отмечается рост грануляций, а полость нередко бывает заполнена специфическим отделяемым.
Диагностика.Диагноз отомикоза устанавливают на основании характерных клинических проявлений заболевания, результатов микроскопического исследования патологического отделяемого и посева его на питательные среды с целью определения видовой принадлежности гриба.
Лечение.Проводят с учетом общего состояния организма и вида гриба — возбудителя заболевания. Так, по отношению к плесневым грибам (например, различные виды Aspergillus) основу местной противогрибковой терапии составляют нитро-фунгин, экзодерил, ламизил; к грибам Candida — клотримазол (канестен), низорал, микозолон. При сочетанном грибковом и бактериальном поражении эффективными являются экзодерил, батрафен.
Хороший эффект дает местное применение противогрибковых препаратов: 1 % раствора или крема клотримазола, 2 % спиртового раствора нитрофунгина, флавофунгина. Предварительно проводят тщательную очистку наружного слухового прохода с перекисью водорода. Затем в слуховой проход вводят турунду, смоченную одним из указанных противогрибковых препаратов, и оставляют в ухе на 20 мин. Такую процедуру повторяют 2—3 раза в день в течение 2—3 нед.
Эффективно также промывание уха теплым 3 % раствором борной кислоты с последующим вливанием капель 3 % спиртового раствора салициловой кислоты, смазывание кожи слухового прохода 10 % раствором нитрата серебра.
В случаях недостаточной эффективности местной терапии и при рецидивах микоза наряду с местной терапией назначают системную противогрибковую терапию: дифлукан (флукона-зол) внутрь по 150 мг в капсулах — по 1 капсуле в сутки в течение 7—14 дней; орунгал (итраконазол) по 100 мг в капсулах по 1—2 капсуле в сутки в течение 2—3 нед; низорал (кетоко-назол) — по 1 таблетке (200 мг) в сутки, продолжительность лечения около 4 нед. При наличии явлений аллергии проводят гипосенсибилизирующую терапию антигистаминными препаратами и препаратами кальция. Больной должен получать питание, богатое витаминами, и исключить из рациона продукты, вызывающие у него аллергические реакции.
Профилактика отомикоза включает тщательное соблюдение личной гигиены, предупреждение заноса грибковой инфекции в слуховой проход. Следует учитывать, что бессистемное и бесконтрольное применение антибиотиков и гормональных
 препаратов может способствовать развитию отомикоза. Профилактической мерой является повышение резистентности организма, предупреждение воспалительных процессов в ухе.
препаратов может способствовать развитию отомикоза. Профилактической мерой является повышение резистентности организма, предупреждение воспалительных процессов в ухе.
♦ Экзема наружного уха
Экзема наружного уха (eczema auris externi) — хроническое заболевание с островоспалительными проявлениями, развивающееся в результате раздражения и инфицирования кожи ушной раковины и наружного слухового прохода.
Источником раздражения могут быть гнойные выделения при остром и хроническом среднем отите, некоторые медикаменты, чрезмерная влажность, попадание пыли на расчесы кожи. Экзема может возникнуть как проявление непереносимости различных веществ (аллергическая форма экземы) или как одно из проявлений некоторых общих заболеваний (диабет, подагра, другие формы обменных нарушений). Сенсибилизации организма к различным аллергенам способствуют хронические инфекционные поражения кожи (микробные, грибковые, вирусные) и хронические очаговые инфекции других органов (тонзиллит, холецистит и т.д.). Важную роль в генезе экземы играет недостаточность иммунной системы.
В детском возрасте возникновению экземы способствуют экссудативный диатез, рахит, кишечная интоксикация, длительное применение мазей и примочек, расчесы, кутание ребенка. У детей в отличие от взрослых часто наблюдается мокнущая форма экземы, а не сухая, которая характеризуется обильным шелушением эпидермиса кожи.
Клиника.Различают острую и хроническую, ограниченную и диффузную, мокнущую и сухую формы экземы. При острой экземе в процесс вовлекаются преимущественно поверхностные слои кожи, при хронической наблюдается более глубокое поражение. Гиперемия, инфильтрация кожи при острой экземе приводит к утолщению ушной раковины и сужению просвета наружного слухового прохода. Больного беспокоит постоянный мучительный зуд в ушах. Появляются мелкие пузырьки с серозным содержимым, при их вскрытии серозная жидкость вытекает наружу, отмечается мокнутие. При подсыхании на мокнущей поверхности появляются корки, при этом может образоваться пробка, обтурирующая наружный слуховой проход. Присоединение вторичной инфекции ведет к развитию ограниченного или диффузного наружного отита.
Хроническое течение экзематозный процесс приобретает при сенсибилизации организма, при наличии хронических заболеваний, при длительном и повторном воздействии раздражающих факторов. Зуд при хронической экземе выражен в меньшей степени, отмечается утолщение ушных раковин, трещины в области входа в наружный слуховой проход.
374 ■....., .■ -■ .,... ..... „
Дифференциальный диагноз.Экзему следует дифференцировать от рожистого воспаления наружного уха, от ограниченного или диффузного наружного отита, от грибкового поражения. При рожистом воспалении ведущим симптомом является резкая болезненность пораженной области при пальпации, граница воспаления обычно четко очерчена; при экземе этого не наблюдается. Грибковое поражение верифицируется при микологическом исследовании.
Лечение.Начинают его с воздействия на основное заболевание, явившееся причиной экземы. Необходимо исключить раздражающее влияние различных эндогенных и экзогенных факторов; в частности, проводится лечение среднего отита, санируются хронические очаги инфекции, при необходимости вносятся коррективы в углеводный обмен. Имеет значение диета с ограничением поваренной соли, углеводов, исключением алкоголя, шоколада, жареных и копченых блюд и т.п.
Местно ежедневно проводят гигиенический туалет пораженной области спиртом, при обильных выделениях из уха промывают его теплым 2 % раствором борной кислоты или 0,02 % раствором фурацилина с последующим тщательным высушиванием и припудриванием стенок слухового прохода порошком борной кислоты. После прекращения мокнутия рекомендуют кортикостероидные аэрозоли, кремы, мази (элоком, целесто-дерм, дипросалик, тридерм). Хороший эффект дает смазывание слухового прохода 2—3 % раствором нитрата серебра, 1—2 % спиртовым раствором бриллиантового зеленого и др.
Как правило, проводят гипосенсибилизирующую терапию: димедрол, диазолин, супрастин, фенкарол, кларитин, препараты кальция. При упорном течении с инфицированием рекомендуют аутогемотерапию, витамины С, А, группы В, назначают стафилококковый анатоксин. Медикаментозное лечение сочетают с физиотерапией: УФО в субэритемных дозах, УВЧ-, лазеро- или магнитолазеротерапией. Для профилактики обострений процесса важно устранить все раздражающие факторы, способствующие развитию дерматитов. Следует исключить мытье ушей водой, так как она провоцирует обострения, строго соблюдать гигиенические правила ухода при гноетечении из уха у больных с острым или хроническим отитом.
♦ Перихондрит ушной раковины
Перихондрит ушной раковины (perichondritis auriculae) — ограниченное или диффузное воспаление надхрящницы, при котором в процесс, как правило, вовлекается кожа наружного слухового прохода.
Причиной чаще бывает травма кожи и последующее инфицирование, среди возбудителей чаще встречается синегнойная палочка (P. aeruginosa). Возможно возникновение перихондри-та как осложнения фурункула наружного слухового прохода

|
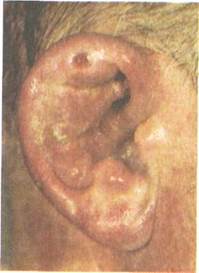
Рис. 5.28. Хондроперихондрит ушной раковины (фото).
или диффузного наружного отита. Различают серозный и гнойный перихондрит.
Клиника.Начальным симптомом перихондрита является боль в области ушной раковины или наружного слухового прохода. Она может предшествовать появлению припухлости кожи наружного уха, которая, появившись, распространяется по всей ушной раковине, исключая мочку. Припухлость кожи вначале бывает неравномерной, носит бугристый характер (рис. 5.28). В дальнейшем появляется флюктуация за счет образования гнойного экссудата между надхрящницей и хрящом. Пальпация ушной раковины резко болезненна. Если больному своевременно не оказана помощь, процесс может привести к гнойному расплавлению хряща с отторжением некротизированных тканей. В результате происходят рубцевание, сморщивание и обезображивание ушной раковины.
Диагностика.Установить диагноз перихондрита несложно, однако в начале заболевания процесс следует дифференцировать от рожистого воспаления и гематомы.
Лечение. Вначальной стадии заболевания проводят противовоспалительное лечение. Основу его составляют антибиотики широкого спектра действия, к которым наиболее чувствительна синегнойная палочка, (3-лактамазные пенициллины и цефалоспорины остаются антибиотиками, к которым у S. руо-genes в меньшей степени развилась резистентность. С успехом может быть применен внутрь аугментин по 0,375—0,625 г 2 раза в сутки или цефуроксим аксетил (зиннат) по 500 мг 2 раза в сутки. Из группы макролидов возможно использовать спи-рамицин (по 3 000 000 ЕД 2—3 раза в сутки) или рулид по 0,15 г внутрь 2 приема в сутки). Одновременно назначают местную терапию: полимиксин М в виде 1 % мази или эмульсии, пораженную часть раковины смазывают 5 % спиртовым раствором йода, 10 % раствором нитрата серебра. Проводят также физиотерапию: УФО, УВЧ или СВЧ.
При появлении флюктуации необходимо произвести широкий разрез тканей параллельно контурам раковины и выскабливание из полости абсцесса некротизированных тканей. В по-
лость вкладывают тампон, пропитанный раствором антибиотиков или гипертоническим раствором, который меняют через 3_4 ч. На ухо накладывают асептическую повязку. Перевязки выполняют ежедневно, при тяжелом течении — 2 раза в сутки. После прекращения вьщелений накладывают тугую повязку на ушную раковину.
5.3.3. Серная пробка
Серная пробка (cerumen) представляет собой скопление серы, продуцируемой железами, расположенными в перепончато-хрящевом отделе слухового прохода, и спущенного эпидермиса.
В норме секрет серных желез, засыхая в комочки или корочки, выпадает наружу при жевании и разговоре вследствие движений височно-нижнечелюстного сустава и передней стенки слухового прохода. Скоплению серы способствуют узость и извилистость наружного слухового прохода, в ряде случаев гиперфункция серных желез, повышенная вязкость серы. Образование пробок связано с воспалительными процессами, попытками удалять скопление серы и эпидермальных масс в слуховом проходе с помощью спичек, шпилек и других предметов. При этом серные массы, обычно скапливающиеся в перепончато-хрящевом отделе слухового прохода, проталкиваются в костный отдел, откуда удаление их затруднено.
Серная пробка может частично заполнять просвет наружного слухового прохода или полностью обтурировать его. Цвет серной пробки может быть от желтоватого до темно-коричневого; по консистенции она бывает мягкой, плотной или каменистой. Длительно находясь в наружном слуховом проходе, пробка высыхает, становится плотной и прочно фиксируется к стенкам, иногда вызывая развитие пролежня.
Клиника.Субъективно серная пробка может длительно никак не проявляться либо появляются ощущение заложенности, шум в ухе, аутофония (восприятие собственного голоса заложенным ухом), иногда рефлекторный кашель. Слух снижается обычно при полной обтурации просвета слухового прохода. Чаще это наблюдается при попадании в ухо воды, которая вызывает набухание серной пробки. Если пробка находится в костном отделе и оказывает давление на барабанную перепонку, могут появиться головокружение, тошнота, головная боль, слух снижается более значительно.
Диагностика.Основывается на анамнезе и данных отоскопии, при которой в просвете наружного слухового прохода видны серные массы, полностью или частично его обтурирую-Щие.
Лечение.Удаление серной пробки возможно при промывании наружного слухового прохода либо сухим путем с помо-

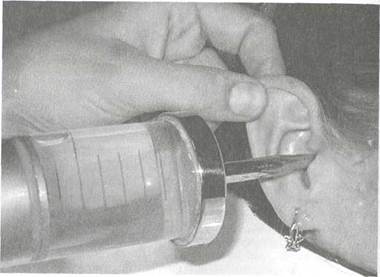
Рис. 5.29. Промывание уха.
щью инструментов, чаще всего — зонда с крючком. Перед тем как приступить к промыванию уха, следует выяснить, не было ли у больного ранее заболевания ушей, после которого могла остаться стойкая сухая перфорация барабанной перепонки. Промывание при этом опасно, так как вода, попав через перфоративное отверстие в барабанную полость, может вызвать обострение процесса и возобновление гноетечения. Удалять пробку в этом случае следует сухим путем.
Для промывания используют теплую воду при температуре, близкой к температуре тела (37 °С). Это позволяет избежать калорического раздражения лабиринта (головокружение, тошнота и т.д.). Если пробка затвердевшая, рекомендуется предварительно ее размягчить, вливая в ухо 3 раза в день в течение 2—3 дней подогретые до 37 °С капли 3 % раствора перекиси водорода или содоглицериновые капли (0,5 г гидрокарбоната натрия, по 5 мл глицерина и дистиллированной воды). Назначая капли для размягчения серной пробки, больного следует предупредить, что в результате действия капель слух может ухудшиться из-за набухания серной пробки.
Промывание производят при помощи шприца Жане емкостью 100—150 мл. Шприц удерживают правой рукой, а левой оттягивают назад и вверх ушную раковину (у маленьких детей — назад и вниз), выпрямляя тем самым слуховой проход; при этом средний палец левой руки ограничивает слишком глубокое проникновение наконечника шприца в слуховой проход и
предупреждает травмирование его стенок. Струю воды направляют по верхнезадней стенке слухового прохода. Пробка удаляется иногда по частям, иногда целиком. Удаление пробки промыванием возможно лишь в том случае, когда нет полной обтурации слухового прохода. Если пробка полностью заполняет просвет слухового прохода, можно ушным зондом проникнуть между стенкой слухового прохода и пробкой, создав отверстие, через которое вода проникает за пробку и вымывает ее (рис. 5.29).
После промывания остатки воды в ухе удаляют с помощью ваты, накрученной на ушной зонд с нарезкой, осматривают барабанную перепонку. В слуховой проход вводят турунду, смоченную 3 % раствором борного спирта, ухо на несколько часов закрывают ватой. Удаление пробки промыванием может выполнить врач общего профиля, сухим путем — только специалист-оториноларинголог. Плотную эпидермальную пробку иногда удаляют ушными щипцами, ложкой или аттиковым зондом.
5.3.4. Инородные тела наружного слухового прохода
Инородные тела (corpora aliena) — предметы или части их, чуждые организму, а также некоторые насекомые, попавшие через естественное отверстие наружного слухового прохода и оставшиеся в его просвете.
Самые разнообразные инородные тела, чаще встречающиеся в наружном слуховом проходе у детей, могут длительное время никак не проявлять себя и лишь наслаивающиеся на них сера и эпидермальные массы в конце концов приводят к обтурации слухового прохода и появлению неприятных ощущений (заложенность уха, шум, распирание и т.д.). Исключение составляют попавшие в наружный слуховой проход живые инородные тела (тараканы, клопы, мухи и другие насекомые), вызывающие тягостные ощущения при их движении. Однако вливание в ухо глицерина, любых теплых масляных или спиртовых капель быстро приводит к гибели насекомого и прекращению неприятных для больного движений.
Диагноз.Основывается обычно на указании больного о возможности попадания в ухо инородного тела и данных отоскопии. При этом в ухе обнаруживают самые разнообразные предметы: пуговицы, горошины, кусочки дерева, семечки, скорлупу от ореха, вату и др.
Лечение.Не имеет достаточных оснований мнение о том, что пребывание в наружном слуховом проходе инородного тела представляет серьезную опасность для больного и требует оказания ему срочной помощи. Многочисленные наблюдения свидетельствуют, что даже длительное пребывание в ухе ино-

 родного тела не только не сопряжено с опасностью для больного, но часто даже не вызывает выраженных субъективных проявлений. Гораздо больше вреда могут принести неумелые попытки удаления инородного тела кем-либо из близких пациента, использующих для этого собственные средства. Стремление извлечь инородное тело из уха при помощи пинцета, зонда, щипцов, а иногда и просто шпильки, вязальной спицы может стать причиной серьезных последствий для больного.
родного тела не только не сопряжено с опасностью для больного, но часто даже не вызывает выраженных субъективных проявлений. Гораздо больше вреда могут принести неумелые попытки удаления инородного тела кем-либо из близких пациента, использующих для этого собственные средства. Стремление извлечь инородное тело из уха при помощи пинцета, зонда, щипцов, а иногда и просто шпильки, вязальной спицы может стать причиной серьезных последствий для больного.
Результатом таких попыток может быть ранение стенок слухового прохода и проталкивание инородного тела из хрящевого отдела вглубь, за физиологическое сужение, откуда его последующее удаление оказывается резко затруднено. Могут быть и более серьезные последствия — разрыв барабанной перепонки и проникновение инородного тела в барабанную полость с последующим инфицированием и развитием отита, вывих слуховых косточек, ранение лицевого нерва и т.д.
Методом выбора при извлечении инородного тела является промывание уха теплой водой с помощью шприца Жане, причем иногда сила нагнетания воды должна быть значительной. Как и при удалении серной пробки, промывание уха противопоказано при наличии у пациента сухой перфорации барабанной перепонки. Если предполагается вымывание инородного тела, способного набухать (горох, бобы), предварительно в ухо вливают спиртовые капли, вызывающие сморщивание инородного тела. Промывание невозможно, если инородное тело полностью обтурирует слуховой проход; вода в этом случае не может проникнуть за него и не возникает обратной струи.
Инструментальное удаление должно быть выполнено опытным специалистом-отоларингологом и осуществляется чаще тупым крючком, который под контролем зрения заводят за инородное тело (рис. 5.30). Манипуляции в глубине слухового прохода обычно весьма болезненны, особенно при наличии воспалительных изменений. Поэтому у детей, а в ряде случаев и у взрослых эти манипуляции следует выполнять под наркозом.
Если инородное тело через слуховой проход удалить невозможно, используют хирургический наружный доступ. Операция состоит в том, что через заушный разрез по переходной складке обнажается задняя стенка костного отдела слухового прохода. Этим достигается ближайший подход к инородному телу и его удаляют с помощью того же изогнутого крючка или ушных щипцов. Если же удаление инородного тела и в этих условиях затруднено, расширяют просвет слухового прохода с помощью вдалбливания костной пластинки с его задней стенки. В исключительных случаях, когда инородное тело находится в барабанной полости, приходится прибегать к операции типа радикальной.
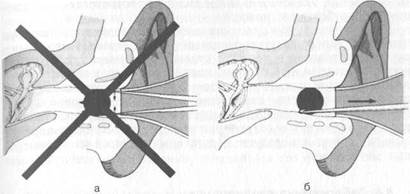
Рис. 5.30. Удаление инородного тела из наружного слухового прохода.
а___ неправильное; б — правильное.
5.3.5. Экзостозы наружного слухового прохода
Экзостоз (exostosis) представляет собой костное образование, развившееся на стенках наружного слухового прохода. Различают экзостозы на ножке, чаще исходящие из области наружного кольца костного отдела наружного слухового прохода, и плоские, имеющие широкое основание и располагающиеся на всем протяжении одной или нескольких стенок слухового прохода. Размер экзостозов может быть различным — от булавочной головки до такой величины, что они полностью заполняют весь просвет слухового прохода. Эти образования могут быть множественными и распространяться до барабанного кольца. Маленькие экзостозы не вызывают никаких субъективных ощущений и могут быть обнаружены при отоскопии случайно. Экзостозы большой величины почти полностью обтурируют слуховой проход; оставшийся узкий просвет может быть закрыт даже небольшим количеством серы или эпидермисом. Тогда появляются тугоухость, шум и ощущение полноты в ухе, иногда головная боль.
Диагноз.Устанавливают его при отоскопии и осторожном ощупывании обнаруженного образования в наружном слуховом проходе ушным зондом.
Лечение.Применяют хирургическое лечение, однако вопрос о целесообразности вмешательства решают индивидуально, с учетом величины и вида экзостоза. Иногда обнаруженный экзостоз многие годы не увеличивается в размерах и не вызывает У пациента каких-либо субъективных ощущений.
Экзостоз на ножке удаляют эндаурально. Выполняют инфильтрационную анестезию 1 % раствором новокаина в облас-

 ти основания экзостоза и затем долотом соответствующей ширины подрубают его ножку.
ти основания экзостоза и затем долотом соответствующей ширины подрубают его ножку.
Распространенные плоские экзостозы удаляют, оперируя чаще под наркозом через заушный разрез. Просвет наружного слухового прохода в костном отделе расширяют преимущественно за счет задней стенки, используя боры и ориентируясь на барабанное кольцо. Удаление экзостозов, расположенных поблизости от него, сопряжено с опасностью повреждения структур среднего уха. Для предупреждения рубцового сужения слухового прохода и сохранения его просвета в послеоперационный период используют дилататоры-трубочки из биоинертных метериалов.
5.4. Заболевания среднего уха
Заболевания среднего уха встречаются у представителей всех возрастных групп и имеют важное клиническое и социальное значение. Многообразие патогенетических механизмов этих заболеваний определяется особенностями анатомии и физиологии среднего уха, этиологического фактора в каждом конкретном случае, состоянием иммунной системы организма и т.д.
В патологический процесс обычно вовлечены все три основных отдела среднего уха (барабанная полость, слуховая труба и сосцевидный отросток), однако выраженность патологических изменений в этих отделах различается.
Так, при воспалительных заболеваниях более выраженные патологические изменения обычно выявляются в барабанной полости, затем в слуховой трубе и несколько реже — в сосцевидном отростке. При определении нозологической формы обычно учитывают преимущественное развитие процесса в том или ином отделе среднего уха. Термином "острый средний отит" принято обозначать преимущественное воспаление в барабанной полости, развитие острого воспаления главным образом в слуховой трубе трактуют как евстахиит, в сосцевидном отростке — как мастоидит.
По течению различают острый и хронический средний отит, по характеру воспаления — катаральный, серозный и гнойный.
Заболевания среднего уха редко бывают первичными. Важную роль в развитии их играет дисфункция слуховой трубы, являющаяся обычно отражением патологических изменений в верхних дыхательных путях. Это определяет своеобразие лечебных подходов, направленных в первую очередь на восстановление нормального функционирования слуховой трубы.
При оценке патологического процесса должно учитываться также преобладание морфологической формы воспаления: экс-
судативное, пролиферативное, альтеративное. С учетом анато-мо-морфологических особенностей среднего уха развивающиеся в нем воспалительные изменения характеризуются преобладанием экссудативной формы воспаления, когда реакции системы микроциркуляции преобладают над процессами альтерации и пролиферации. В зависимости от степени нарушения сосудистой проницаемости характер экссудата может быть различным и дифференцируется по количеству белка и клеточному составу. Среди различных видов экссудативного воспаления слизистой оболочки среднего уха чаще встречаются катаральное, серозное или гнойное. Реже наблюдаются фибринозное, геморрагическое воспаление, смешанные его формы.
5.4.1. Острый и хронический тубоотит (евстахиит)
Тубоотит (tubootitis) — это катаральное воспаление слизистой оболочки среднего уха, развившееся вследствие дисфункции слуховой трубы.
Для обозначения этого вида патологии применяют, кроме названных, и такие термины: острый или хронический катаральный средний отит, салъпингоотит, туботимпанит и др. Свободного выпота в барабанной полости при этом заболевании обычно нет, основную роль играет патологический процесс в слуховой трубе, приводящий к нарушению ее функций, с умеренно выраженным воспалением в барабанной полости.
Причиной острого тубоотита является выраженное в той или иной степени расстройство функций слуховой трубы, приводящее к нарушению вентиляции барабанной полости. Проходимость глоточного отверстия слуховой трубы может быть нарушена при распространении инфекции из верхних дыхательных путей на слизистую оболочку слуховой трубы. Инфицирование слуховой трубы происходит при острых респираторных заболеваниях, при гриппе, а у детей, кроме того, при острых инфекционных заболеваниях, сопровождающихся катаральным воспалением верхних дыхательных путей. Этиологическим фактором являются вирусы, стрептококки, стафилококки и др.
Острые воспалительные процессы верхних дыхательных путей являются временными причинами нарушения функций слуховой трубы. Более стойкими, приводящими к развитию хронического тубоотита, эти нарушения бывают при аденоидных вегетациях, различных хронических заболеваниях полости носа и околоносовых пазух (хронический гнойный или поли-позный риносинусит, особенно при хоанальных полипах, искривление перегородки носа, гипертрофия задних концов нижних носовых раковин и др.), при опухоли носоглотки.
Причиной своеобразных форм тубоотита могут быть резкие
 перепады атмосферного давления при подъеме и спуске самолета (аэроотит), при погружении и всплытии водолазов и подводников (мареотит). Повышение давления извне переносится хуже, так как воздуху тяжелее проникнуть в барабанную полость через сдавленную слуховую трубу.
перепады атмосферного давления при подъеме и спуске самолета (аэроотит), при погружении и всплытии водолазов и подводников (мареотит). Повышение давления извне переносится хуже, так как воздуху тяжелее проникнуть в барабанную полость через сдавленную слуховую трубу.
Нарушение вентиляции барабанной полости приводит к тому, что содержащийся в ней воздух всасывается слизистой оболочкой, а пополнение затруднено в связи со сдавлением глоточного отверстия слуховой трубы. В результате давление в барабанной полости снижается, в ней развивается разрежение. При этом барабанная перепонка втягивается, в барабанной полости может появиться транссудат, содержащий до 3 % белка и реже фибрин. Затем могут появиться и клетки воспаления — нейтрофилы и лимфоциты, что является уже признаком экс-судативной стадии воспаления. Свободного экссудата, образующего уровень жидкости, в этот период в барабанной полости еще нет. Отмеченные изменения позволяют рассматривать острый тубоотит как воспаление среднего уха с преобладанием патологии слуховой трубы.
Клиника.Основные жалобы при тубоотите — на ощущение заложенности уха, понижение слуха, иногда шум в ухе, ауто-фонию (резонирование собственного голоса в "больном" ухе). Нередко эти жалобы появляются во время острой респираторной вирусной инфекции или в период реконвалесценции после нее. Заложенность уха может появиться после перенесенного перепада атмосферного давления, например после полета в самолете. Боль в ухе обычно отсутствует или она выражена незначительно, общее состояние страдает мало.
При отоскопии отмечается втянутость барабанной перепонки, характерными признаками чего является кажущееся укорочение рукоятки молоточка, резкое выстояние в сторону слухового прохода короткого отростка, более отчетливо выделяются передняя и задняя молоточковые складки, световой конус исчезает или деформирован. Иногда определяется радиальная инъекция сосудов барабанной перепонки вдоль рукоятки молоточка или циркулярная в области барабанного кольца (рис. 5.31). Слух при остром тубоотите снижен незначительно — до 20—30 дБ, по типу нарушения звукопроведения, преимущественно на низких частотах. Иногда больные отмечают улучшение слуха после зевания или проглатывания слюны, сопровождающихся раскрытием просвета слуховой трубы.
Диагностика.Диагноз острого тубоотита не вызывает затруднений при наличии отмеченных признаков заболевания.
Лечение.В первую очередь оно должно быть направлено на устранение неблагоприятных факторов, влияющих на состояние глоточного отверстия слуховой трубы. С целью уменьшения отечности слизистой оболочки в этой области больному назначают сосудосуживающие капли в нос: нафтизин, сано-
 Рис. 5.31.Отоскопическая картина при остром тубоотите.
Рис. 5.31.Отоскопическая картина при остром тубоотите.
рин, тизин, називин и др. Уменьшению отечности слизистой оболочки способствуют также антигистаминные препараты (супрастин, гисма-нал, кларитин и др.). Для предупреждения заброса инфицированной слизи из носоглотки через слуховую трубу в барабанную полость больного нужно предостеречь от чересчур энергичного сморкания. Нос следует очищать по одной ноздре и при этом не слишком напрягаться. С этой же целью при наличии воспалительных изменений в носоглотке не рекомендуется производить
Дата добавления: 2015-01-24; просмотров: 1133;
