Воспалительные заболевания околоносовых пазух 4 страница
Больные с риногенными орбитальными и внутричерепными осложнениями относятся к тяжелому контингенту, что требует экстренной специализированной хирургической помощи в условиях стационара.
2.7.1. Риногенные орбитальные осложнения
Различают следующие орбитальные осложнения:
• реактивный отек век и клетчатки глазницы;
• орбитальный остеопериостит (гнойный или негнойный);
• абсцесс века;
• субпериостальный абсцесс;
• флегмона глазницы;
• ретробульбарный абсцесс;
• тромбоз вен клетчатки глазницы.
Клиника.Местные проявления орбитальных осложнений характеризуются реактивным отеком клетчатки глазницы и век, гиперемией конъюнктивы, а в некоторых случаях и ее отеком — хемоз (рис. 2.37). Глазное яблоко смещается кнаружи — экзофтальм, ограничение подвижности глазного яблока, боли при движениях глаза. Характерна выраженная болезненность при Давлении на глазное яблоко или на край глазницы. Как правило, наблюдаются гнойные выделения и заложенность носа. Снижение функции зрения наступает быстро, особенно при лубоком расположении очага воспаления. В некоторых случа-х могут наблюдаться парезы мышц и нервов глаза.


|
Рис. 2.37. Риногенное орбитальное осложнение.
Общие нарушения характеризуются повышением температуры тела до 39—40 °С, головной болью, общей слабостью, иногда рвотой.
При реактивном отеке века и клетчатки глазницы отмечаются припухлость века, иногда смещение глазного яблока вперед (экзофтальм), при пальпации — его болезненность. Реактивный отек мягких тканей глазницы может быть обусловлен двумя
факторами — нарушением коллатерального дренирования, скоплением секрета в пазухах и бактериальной инвазией в ткани глазницы с их последующим гнойным расплавлением.
Субпериосталъный абсцесс в области верхней стенки верхнечелюстной пазухи приводит к смещению глазного яблока кверху, экзофтальму, отеку нижнего века, хемозу нижнего отдела конъюнктивы.
При абсцессе века глазное яблоко обычно закрыто резко отечным, инфильтрированным и неподвижным веком. Последнее резко болезненно при пальпации, напряжено.
Ретробульбарный абсцесс — это гнойный очаг в задних отделах клетчатки глазницы, который может перерасти во флегмону глазницы — разлитой гнойный процесс, сопровождающийся расплавлением клетчатки глазницы. Основным признаком заболевания является болезненный экзофтальм с резким нарушением подвижности или полной неподвижностью глазного яблока (офтальмоплегия), диплопией, снижением зрения и изменениями глазного дна. Различают пресептальную и постсеп-тальную локализацию воспалительного процесса в зависимости от расположения гнойника — впереди или позади фасциальной перегородки глазницы, что важно при определении хирургического подхода к очагу воспаления.
При тромбозе вен клетчатки глазницы характерно тяжелое общее состояние больного, температура тела гектического типа. Выявляются отечность и инфильтрация век вначале одного, а затем другого глаза. Вокруг глаза плотные синеватые сосудистые тяжи. Велика опасность вовлечения в процесс пещеристого синуса.
Диагностика риногенного орбитального осложнения базируется на данных рентгенографии, КТ околоносовых пазух, дан-
ных наружного осмотра, риноскопии, анамнеза. При необходимости используют диагностическую пункцию, определение остроты и полей зрения. Дифференциальную диагностику проводят с рожистым воспалением лица, гематомой иэмфиземой века, опухолями глазницы.
Лечениепри риносинусогенных орбитальных осложнениях только хирургическое с одновременной общей противовоспалительной терапией. Хирургическое лечение должно быть экстренным и направлено на ликвидацию первичного гнойного очага воспаления в околоносовых пазухах. Проводят радикальную операцию на пораженной пазухе с полным удалением патологически измененных тканей и формированием широкого соустья с полостью носа.
Тактика хирурга варьирует в зависимости от характера поражения глазницы. При абсцессах клетчатки глазницы, флегмонах, субпериостальных абсцессах проводят вскрытие очага наружными разрезами с введением в ткани глазницы резиновых дренажей. Возможно проведение декомпрессии глазницы эндоназальным эндоскопическим методом.
2.7.2. Риногенный гнойный менингит
Риногенный менингит (meningitis rhinogena) — воспаление оболочек головного мозга, развивающееся в результате распространения бактериальной инфекции из полости носа и околоносовых пазух. Встречается реже, чем при воспалениях уха.
Возникает обычно при остром или обострении хронического гнойного воспаления в верхней группе околоносовых пазух — лобной, решетчатых, клиновидной. Инфекция чаще всего контактным путем проникает в переднюю черепную ямку и вызывает воспаление мозговых оболочек. Возможно возникновение гнойного менингита при травме решетчатой пластинки во время внутриносовых операций, при переломах основания черепа.
Клиника и диагностика.Для гнойного менингита характерны острое начало, высокая постоянная температура тела. Повышение внутричерепного давления обусловливает диффузную головную боль, сопровождающуюся тошнотой и рвотой. Кроме того, воспалительный процесс, в той или иной мере распространяясь на головной мозг и черепные нервы, может быть причиной появления судорог, психомоторного возбуждения, потери сознания и появления патологических рефлексов — Бабинского, Россолимо, Оппенгейма, Брудзинского идр.
Постоянными признаками менингита являются симптомы раздражения мозговых оболочек — ригидность затылочных мыщц; симптом Кернига.
Диагностически достоверным и постоянным признаком менин-
 гита считают изменение спинномозговой жидкости — увеличение в ней количества клеток и содержания белка. При спинномозговой пункции жидкость вытекает частыми каплями или струей вследствие повышения внутричерепного давления, обусловленного резким увеличением продукции спинномозговой жидкости. Данные обзорных рентгенограмм или КТ позволяют выявить первичный гнойный очаг.
гита считают изменение спинномозговой жидкости — увеличение в ней количества клеток и содержания белка. При спинномозговой пункции жидкость вытекает частыми каплями или струей вследствие повышения внутричерепного давления, обусловленного резким увеличением продукции спинномозговой жидкости. Данные обзорных рентгенограмм или КТ позволяют выявить первичный гнойный очаг.
Лечение. Заключается в срочной расширенной радикальной операции на пораженных околоносовых пазухах с целью элиминации гнойного очага при необходимости с обнажением твердой мозговой оболочки. Одновременно проводят массивную противовоспалительную, дегидратационную терапию, спинномозговые пункции.
Более полно материал о менингите представлен в разделе 5.7.1.
2.7.3. Экстрадуральный абсцесс
Экстрадуралъный абсцесс (ограниченный пахименингит) — скопление гноя между твердой мозговой оболочкой и костью. Чаще всего возникает в результате распространения инфекции контактным путем при поражении лобной, решетчатых и реже клиновидной пазух.
Клиника малосимптомна, обычно абсцесс обнаруживают случайно при хирургическом вмешательстве. Возможны локальная головная боль, которая усиливается в проекции гнойника при перкуссии черепа, приступы тошноты и рвоты, затруднение отведения глазного яблока кнаружи.
Общее состояние характеризуется повышением температуры тела, слабостью, плохим самочувствием, симптомами поражения околоносовых пазух.
Лечение хирургическое — радикальная операция на околоносовых пазухах с целью ликвидации гнойного очага, широкое обнажение мозговой оболочки в области поражения и дренирование гнойника.
2.7.4. Риногенный абсцесс головного мозга
Риногенный абсцесс головного мозга — ограниченное скопление гноя в головном мозге, возникающее вторично при наличии очаговой инфекции в околоносовых пазухах. Чаще всего источником инфекции является лобная пазуха, реже — решетчатый лабиринт и верхнечелюстная пазуха. Абсцесс обычно локализуется в лобной доле головного мозга и почти всегда располагается на стороне пораженной пазухи (рис. 2.38).
Клиника. Выделяют местные и общие симптомы.
Местные симптомы характеризуются отеком век, отеком и гиперемией конъюнктивы, наличием экзофтальма различной
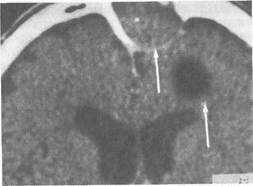
|
Рис. 2.38. Компьютерная томограмма. Риногенный абсцесс в лобной доле головного мозга (дефект задней стенки лобной пазухи, субпе-риостальный абсцесс в области передней стенки лобной пазухи).
степени выраженности со смещением глазного яблока чаще книзу и кнаружи на соответствующей стороне.
В развитии абсцесса можно условно выделить четыре стадии.
В начальной стадии наблюдаются умеренное повышение температуры тела, головная боль, рвота, общая слабость.
Скрытый (латентный) период —все симптомы слабо выражены, нормализуется температура тела, состояние остается относительно удовлетворительным. Если очаг инкапсулируется, то состояние надолго улучшается.
В явной стадии наряду с признаками инфекционного поражения — слабость, повышение температуры тела, потеря аппетита и др., могут усилиться общемозговые симптомы — головная боль, локализующаяся в лобной области, рвота, сонливость. Характерны очаговые симптомы поражения лобной доли — расстройство психики, нарушение статики и походки, патологические рефлексы — хватательный и сосательный. Расстройство психики выражается в снижении интеллекта и памяти. Наблюдаются эйфория, неадекватность поведения, дурашливость, прожорливость.
Судороги, парезы и зрительные нарушения также характерны для очаговой симптоматики абсцесса лобной доли. Судороги носят характер джексоновских припадков, начинаются с мимических мышц лица противоположной стороны и распространяются сначала на верхнюю, затем на нижнюю конечности. Иногда могут наблюдаться и речевые расстройства.
При распространении воспалительной реакции за пределами лобной доли возникают дислокационные симптомы — чувствительные и двигательные расстройства на стороне, противоположной абсцессу.
Терминальная стадия абсцесса характеризуется грубыми нарушениями функций организма, обусловленными как общей интоксикацией, так и явлениями отека мозга.
 Диагностика. Складывается из характерных жалоб, клинических и неврологических симптомов. При появлении первичных признаков заболевания показана КТ или МРТ,которые дадут точные данные в отношении наличия и локализации объемного процесса в черепе. Показана спинномозговая пункция, при котором выявляется белково-клеточная диссоциация, жидкость вытекает под давлением. Однако необходимо помнить о возможности транстенториального или височного вклинения мозга!
Диагностика. Складывается из характерных жалоб, клинических и неврологических симптомов. При появлении первичных признаков заболевания показана КТ или МРТ,которые дадут точные данные в отношении наличия и локализации объемного процесса в черепе. Показана спинномозговая пункция, при котором выявляется белково-клеточная диссоциация, жидкость вытекает под давлением. Однако необходимо помнить о возможности транстенториального или височного вклинения мозга!
Лечение.Заключается вэкстренной хирургической элиминации гнойного очага в околоносовых пазухах. Если источником абсцесса является лобная пазуха, то хирургическую санацию сочетают с декомпрессионной трепанацией мозговой (задней) стенки пазухи. После обнажения твердой мозговой оболочки обращают внимание на ее цвет, толщину, наличие фиброзных налетов, грануляций. Пункцию твердой мозговой оболочки производят после обработки ограниченного участка ее спиртовым раствором йода, специальной толстой иглой с тупым концом на глубину 3—4 см. При обнаружении гнойника мозга по игле расширяют рану и вставляют резиновую полоску в полость абсцесса.
Хирургическое вмешательство необходимо сочетать с массивной противовоспалительной, антибактериальной, детокси-кационной и дегидратационной терапией в условиях реанимационного отделения.
Дата добавления: 2015-01-24; просмотров: 1747;
