Паспорт результатов функционального исследования вестибулярного ___ .„отппя и некотстых мозжечковых проб
| Правая сторона | Тесты | Левая сторона |
| _ | СО (субъективные ощущения) | + |
| Abs. | Sp Ny (спонтанный нистагм) | Sp Ny HS II |
| степени | ||
| Указательная проба | Обе руки слег- : | |
| ка отклоняют- | ||
| ся вправо | ||
| Реакция спонтанного отклоне- | То же | |
| ния рук | ||
| Поза Ромберга | Устойчив | |
| Адиадохокинез | Нет | |
| Походка с открытыми глазами | Выполняет | |
| Выполняет | Фланговая походка | Выполняет |
| Отр. | Прессорная проба | Отр. |
Завершая осмотр больного, лечащий врач должен анализировать результаты исследований, выполненных ранее амбула-торно или в других лечебных учреждениях (анализы, рентгенограммы, ЭКГ, аудиограммы, заключения консультантов, выписки из истории болезни и т.д.). Наиболее значимые из этих документов учитывают при установлении диагноза наряду срезультатами исследований в стационаре.
Клинический диагноз. Его устанавливают после совместного осмотра больного лечащим врачом и заведующим отделением и формулируют в соответствии с номенклатурой или общепринятой классификацией.
План обследования и лечения. Его составляет лечащий врач совместно с заведующим отделением при первом осмотре в стационаре. В лечебных учреждениях Москвы в соответствии с требованиями страховой медицины при планировании диагностических и лечебных процедур необходимо учитывать рекомендации руководства "Медицинские стандарты стационарной помощи" (Москва, 1997). При назначении дополнительных исследований, выходящих за рамки "стандартов", необходимо их обоснование в истории болезни.
В плане указывают необходимые общеклинические, биохимические, рентгенологические и специальные функциональные (ЭКГ, ЭЭГ, РЭГ, допплерография, ангиография и т.д.) исследования, примененные оториноларингологические методы (аудиологические, вестибулометрические и т.д.); отмечают необходимые консультации представителей смежных специальностей, планируемое хирургическое лечение с указанием метода анестезии.

 Осмотр заведующего отделением. Подтверждение клинического диагноза, согласие с планом обследования и лечения больного, дополнения.
Осмотр заведующего отделением. Подтверждение клинического диагноза, согласие с планом обследования и лечения больного, дополнения.
Предоперационной эпикриз. 1. Указывают фамилию, имя и отчество (ФИО), возраст больного, клинический диагноз, объективные признаки хирургического заболевания (например, имеется выраженное искривление перегородки носа в костно-хрящевом отделе с нарушением функции дыхания).
2. Отмечают длительность болезни, частоту обострений, не
эффективность консервативного лечения. Приводят основные
данные лабораторных и функциональных исследований при
подготовке к операции.
3. Определяют цель операции и основные ее этапы, пред
полагаемый метод анестезии, делают отметку об информиро
ванном согласии больного на операцию, о проведенной пси
хопрофилактической беседе, а также о том, что пациент пред
упрежден о возможных осложнениях операции. Обязательна
собственноручная подпись больного, для детей в возрасте до
15 лет — подпись родителей. Указывают фамилии хирурга и
ассистентов. Подпись врача-куратора. Подпись заведующего
отделением.
Если операцию планируют с участием анестезиолога, то до оперативного вмешательства должна быть запись указанного специалиста о состоянии больного и необходимой подготовке к проведению наркоза.
Операция (название, номер). Дата и время начала и окончания операции. Анестезия местная ... (или наркоз). Последовательно отметить: разрез ... отсепаровка ... удаление ... вскрытие ... обнажение ... ревизия под микроскопом ... тампонада ... наложение швов ... повязка ... Отметить кровопотерю ..., особенности патологического процесса, осложнения (если были), состояние больного после выхода из наркоза и сразу после , операции. Указать, какой материал направлен для патогисто-логического исследования. Послеоперационный диагноз. Назначения.
Подпись хирурга.
Подпись ассистента.
Все операции (назначения, результат, исход) контролирует лично заведующий отделением, а при необходимости заведующий кафедрой или его заместители.
Ведение дневника. В первые 3 дня после операции в дневнике лечащий врач делает развернутые записи, в тяжелых случаях ведут ежедневные подробные дневники с записями дежурного врача, отражающими динамику состояния больного в период, когда лечащий врач отсутствовал. Записи в дневнике должны содержать отметки лечащего врача о получении результатов выполненных лабораторных и функциональных исследований
с трактовкой этих результатов. В дневнике лечащий врач также должен обосновать все новые назначения.
Каждые 10 дней обязательно оформляют этапный эпикриз, в котором кратко отражают состояние больного, основные результаты проведенного обследования и лечения (в том числе хирургического), указывают план дальнейшего ведения больного.
Если больной нетрудоспособен в течение 30 дней (с учетом дней нетрудоспособности до поступления в стационар), то его направляют на клинико-экспертную комиссию (КЭК) для оценки обоснованности и необходимости дальнейшего продления листа нетрудоспособности.
В случае, если нетрудоспособность длится 4 мес, обязательным является направление больного на медико-социальную экспертную комиссию (МСЭК) для решения вопроса о целесообразности перевода его на инвалидность или возможности дальнейшего продления листка нетрудоспособности (при наличии перспектив излечения).
Накануне перед выпиской заведующий отделением проводит осмотр больного, оценивая его объективное состояние, результаты хирургического лечения с указанием функций ЛОР-органов, дает рекомендации по дальнейшему лечению по месту жительства.
Выписной эпикриз. Фамилия, инициалы, находился (лась) в ЛОР-отделении с ... по ... г. по поводу ... (окончательный диагноз) ... "..." ... 200 ... г. произведена операция ... под ... анестезией ... (полное название операции). Операция и послеоперационный период без осложнений (указать особенности хода операции, основные операционные находки, результаты гистологического исследования, особенности послеоперационного периода). В настоящее время: кратко объективная картина оперированного органа (например, умеренно выраженные реактивные явления) и функция (например, слух на правое ухо до операции: ШР — у раковины; при выписке: ШР — 3 м).
Выписывается в удовлетворительном состоянии под наблюдение отоларинголога районной поликлиники, рекомендовано • •■ (число дней наблюдения, характер лечебных воздействий, число дней домашнего режима).
Подпись лечащего врача.
Подпись заведующего отделением.
(Заместитель главного врача больницы по хирургии)
При выписке лечащий врач заполняет также карту выбывшего из стационара.

|
Человек, которому некогда позаботиться о своем здоровье, подобен ремесленнику, которому некогда наточить свои инструменты.
И. Мюллер
| Глава 2 |
ЗАБОЛЕВАНИЯ НОСА
И ОКОЛОНОСОВЫХ ПАЗУХ
2.1. Клиническая анатомия носа и околоносовых пазух
В состав верхних дыхательных путей входят нос, околоносовые пазухи, глотка и гортань.
Hoc (nasus) является начальной частью дыхательного аппарата и представляет собой периферический отдел обонятельного анализатора. В клинической анатомии нос принято делить на наружный и внутренний, или полость носа.
2.1.1. Клиническая анатомия наружного носа
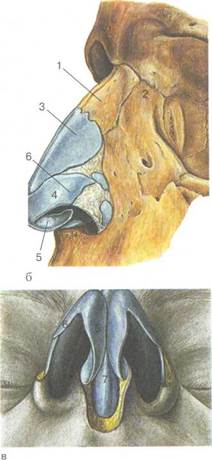
Наружный нос (nasus externus) представлен костно-хрящевым скелетом, имеет форму трехгранной пирамиды, обращенной основанием книзу (рис. 2.1). Верхняя часть наружного носа, граничащая с лобной костью, называется корнем носа (radix nasi), книзу он переходит в спинку носа (dorsum nasi) и заканчивается верхушкой носа (apex nasi). Боковые поверхности носа в области верхушки подвижны и составляют крылья носа (alae nasi), свободный их край образует ноздри (nares), разделенные между собой подвижной частью перегородки носа (pars mobilis septi nasi).
Костная часть состоит из парных плоских носовых костей (ossa nasalia), образующих спинку носа; латерально с обеих сторон к носовым костям примыкают лобные отростки верхней челюсти (processus frontalis maxillae), образующих вместе с хрящевой частью наружного носа скаты и спинку (гребень) носа. Эти кости вместе с передней носовой остью в переднем отделе образуют грушевидную апертуру (отверстие) лицевого скелета.
Хрящевая часть наружного носа крепко спаяна с костями носа и имеет парные латеральные хрящи — cartilago nasi lateralis (треугольные хрящи) и парные большие хрящи крыльев (cartilago alaris major). Большой хрящ крыла имеет медиальную и латеральную ножки (crus mediale and laterale). Между латеральными и большими хрящами крыльев носа обычно располагаются
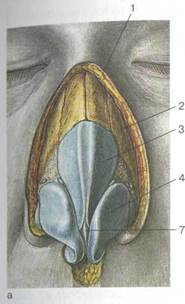
Рис. 2.1. Наружный нос. а — фронтальная проекция; б — боковая проекция; в — преддверие полости носа: 1 — носовые кости, 2 — лобные отростки верхней челюсти, 3 — латеральные хрящи носа, 4 — большой хрящ крыла, 5 — медиальная ножка, 6 — латеральная ножка, 7 — хрящ перегородки носа.
непостоянные, разной величины малые хрящи крыльев — carti-lagines alares minores (сесамовидные хрящи).
Кожный покров наружного носа содержит много сальных желез, особенно в нижней трети. Перегибаясь через край входа в полость носа, кожа выстилает на протяжении 4—5 мм стенки преддверия полости носа (vestibulum nasi). Здесь она снабжена большим количеством волос, что создает возможность возникновения гнойничковых воспалений, фурункулов, сикоза.
Мышцы наружного носа у человека рудиментарные, большого практического значения не имеют. Они играют определенную роль в расширении и сужении входа в полость носа.
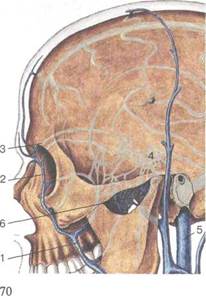
Кровоснабжение. Наружный нос, как и все мягкие ткани лица, обильно кровоснабжается (рис. 2.2), в основном из системы наружной сонной артерии:



Рис.2.2. Кровоснабжение наружного носа.
1 — угловая артерия; 2 — лицевая артерия; 3 — дорсальная артерия носа.
• угловая артерия (a. angularis) — ветвь лицевой артерии
(a. faciales);
• дорсальная артерия носа (a. dorsalis nasi), являющаяся
концевой ветвью глазной артерии (a. ophthalmica) из сис
темы внутренней сонной артерии.
Соединяясь между собой в области корня наружного носа, угловая артерия и дорсальная артерия носа образуют анастомоз между системами внутренней и наружной сонных артерий. Вены наружного носа (рис. 2.3). Отток крови от мягких
|
тканей наружного носа осуществляется в лицевую вену (у. facialis), которая формируется из угловой вены (v. angularis), наружных носовых вен (vv. nasales externae), верхней и нижних губных вен (vv. labiates superior et in-feriores) и глубокой вены лица (v. faciei profunda). Затем лицевая вена впадает во внутреннюю яремную вену (v. jugularis interna).
Рис.2.3. Вены наружного носа.
1 — лицевая вена; 2 — угловая вена; 3 — верхняя глазная вена; 4 — пещеристый синус; 5 — внутренняя яремная вена; 6 — крыловидное сплетение.
Важным в клиническом отношении является тот факт, что угловая вена сообщается также с верхней глазной веной (v. ophthalmica superior), которая впадает в пещеристый синус (sinus cavemosus). Это делает возможным распространение инфекции из воспалительных очагов наружного носа в пещеристый синус и развитие тяжелейших орбитальных и внутричерепных осложнений.
Лимфоотток из наружного носа осуществляется в подниж-нечелюстные и околоушные лимфатические узлы. Иннервация наружного носа осуществляется:
• двигательная — лицевым нервом (п. facialis);
• чувствительная — над- и подглазничными нервами (пп. su-
praorbitalis et infraorbitalis) из системы тройничного нерва
(п. trigeminus).
2.1.2. Клиническая анатомия полости носа
Полость носа (cavitas nasi) располагается между полостью рта (снизу), передней черепной ямкой (сверху) и глазницами (ла-терально). Она разделена перегородкой носа на две идентичные половины, спереди посредством ноздрей сообщается с внешней средой, сзади посредством хоан — с носоглоткой. Каждая половина носа окружена четырьмя околоносовыми пазухами — верхнечелюстной (гайморовой), решетчатыми, лобной и клиновидной (рис. 2.4).
Полость носа имеет 4 стенки: нижнюю, верхнюю, медиальную и латеральную (рис. 2.5).
Нижняя стенка (дно полости носа) спереди образована двумя небными отростками верхней челюсти и кзади — двумя горизонтальными пластинками небной кости. По средней линии эти кости соединены швом. Отклонения в этом соединении ведут к различным дефектам (волчья пасть, заячья губа). В переднем отделе дно носовой полости имеет резцовый канал (canalis incisivus), через который в полость рта проходят носо-небный нерв (п. nasopalatinus) и носонебная артерия (а. па-sopalatina). Это нужно иметь в виду при подслизистой резекции перегородки носа и других операциях в этой области, чтобы избежать значительного кровотечения. У новорожденных дно полости носа соприкасается с зубными зачатками, которые располагаются в теле верхней челюсти.
Верхняя стенка полости носа, или свод (крыша), в переднем отделе образована носовыми костями, в средних отделах — решетчатой (продырявленной, ситовидной) пластинкой решетчатой кости (lam. cribrosa ossis ethmoidalis), в заднем отделе — передней стенкой клиновидной пазухи. Решетчатая пластинка решетчатой кости в своде имеет большое количество отверстий
 | |||
 | |||

|
|
|

|
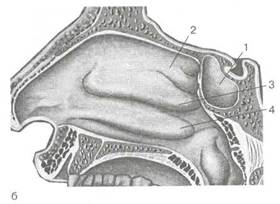
Рис. 2.4. Околоносовые пазухи.
а — фронтальная проекция: 1 — лобная, 2 — верхнечелюстная, 3 — ячейки решетчатого лабиринта; б — вид сбоку: 1 — клиновидная пазуха, 2 — верхняя носовая раковина, 3 — средняя носовая раковина, 4 — нижняя носовая раковина.
(25—30), через которые в полость носа проходят нити обонятельного нерва, передняя решетчатая артерия и вена, соединяющая полость носа с передней черепной ямкой. У новорожденного решетчатая пластинка (lam. cribrosa) представляет собой фиброзную пластинку, которая окостеневает к 3 годам жизни.
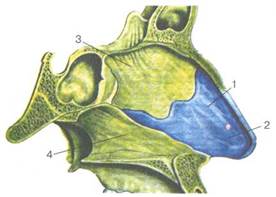
Медиальная стенка, или перегородка носа (septum nasi), состоит из переднего хрящевого и заднего костного отделов (рис. 2.6). Хрящевой отдел образован хрящом перегородки носа — cartilage septi nasi (четырехугольный хрящ), верхний край хряща формирует передний отдел спинки носа, а передненижний
Рис. 2.5. Стенки полости носа.
1 _ верхняя; 2 - латеральная; 3 - медиальная; 4 — нижняя.
Рис. 2.6. Медиальная стенка полости носа. 1 — перегородки носа; 2 — подвижная часть перегородки носа; 3 — перпендикулярная пластинка решетчатой кости; 4 — сошник.
отдел участвует в формировании подвижной части перегородки носа (pars mobilis septi nasi) в области преддверия. Костный отдел образован в задневерхней области перпендикулярной пластинкой решетчатой кости (lam. perpendicularis), а в задненижней —
самостоятельной костью перегородки носа — сошником (vo-тег).
У новорожденного перпендикулярная пластинка решетчатой кости представлена перепончатым образованием. Между перпендикулярной пластинкой и сошником, а также между хрящом перегородки носа и сошником остается полоска хря-ЩД — зона роста. Повреждение зоны роста (например, при хирургических вмешательствах) может вызвать деформацию перегородки и наружного носа. Полное формирование и окостенение перегородки носа заканчиваются к 10 годам, дальней-ии рост перегородки происходит за счет зон роста.





 В области ростковых зон благодаря разной скорости развития хрящевой и костной ткани могут образоваться шипы и гребни носовой перегородки, вызывающие нарушение носового дыхания.
В области ростковых зон благодаря разной скорости развития хрящевой и костной ткани могут образоваться шипы и гребни носовой перегородки, вызывающие нарушение носового дыхания.
Латеральная (боковая, наружная) стенка полости носа наиболее сложная по своему строению, сформирована несколькими костями. В переднем и среднем отделах она образована лобным отростком верхней челюсти, медиальной стенкой верхней челюсти, слезной костью, решетчатыми ячейками. В задних отделах в ее формировании участвуют перпендикулярная пластинка небной кости и медиальная пластинка крыловидного отростка клиновидной кости, которые образуют края хоан. Хоаны ограничиваются медиально з'адним краем сошника, латераль-но — медиальной пластинкрй крыловидного отростка клиновидной кости, сверху — тело^ этой кости, снизу — задним краем горизонтальной пластинки небной кости.
На латеральной стенке (рис. 2.7, а) в виде горизонтальных пластинок располагаются три носовые раковины (conchae nasa-les): нижняя, средняя и верхняя {conchae nasales inferior, media et superior). Нижняя носовая раковина, наиболее крупная по размеру, является самостоятельной костью, средняя и верхняя раковины сформированы решетчатой костью.
Все носовые раковины, прикрепляясь к латеральной стенке полости носа в виде продолговатых уплощенных образований, формируют под собой соответственно нижний, средний и верхний носовые ходы. Между носовой перегородкой и носовыми раковинами также образуется свободное пространство в виде щели, оно распространяется от дна полости носа до свода и называется общим носовым ходом.
У детей все носовые ходы относительно узкие, нижняя раковина спускается до дна полости носа, что обусловливает быстро наступающее затруднение носового дыхания даже при небольшой отечности слизистой оболочки при катаральном воспалении. Последнее обстоятельство влечет за собой нарушение грудного вскармливания, так как без носового дыхания ребенок не может сосать. Кроме того, у детей младшего возраста короткая и широкая слуховая труба расположена горизонтально. В таких условиях даже при небольших воспалительных явлениях в полости носа значительно затрудняется носовое дыхание, что создает возможность забрасывания инфицированной слизи из носоглотки через слуховую трубу в среднее ухо и возникновения острого воспаления среднего уха.
Нижний носовой ход (meatus nasi inferior) находится между нижней носовой раковиной и дном полости носа. В области его свода на расстоянии около 1,5 см от переднего конца раковины находится выводное отверстие носослезного протока (ductus nasolacrimalis). Это отверстие образуется после рожде-
|
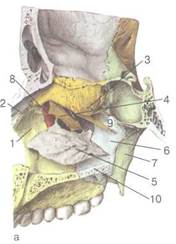
Рис. 2.7. Строение латеральной стен-кл полости носа.
 а- костный скелет латеральной стенки
а- костный скелет латеральной стенки
полости носа после удаления мягких тка-
ней: 1 —лобный отросток верхней челюс-
ти, 2 — носовая кость, 3 — верхняя но
совая раковина, 4 - средняя носовая ра
ковина, 5 — нижняя носовая раковина,
6 _ перпендикулярная пластинка небной
кости, 7 — внутренняя пластинка клино
видного отростка небной кости, 8 — слез
ная кость, 9 — клиновидно-небное от
верстие, 10 — горизонтальная пластинка
небной' кости; б — латеральная стенка
полости носа после удаления носовых ра
ковин: 1 — полулунная расщелина, 2 —
решетчатая воронка, 3 — выводное от
верстие канала лобной пазухи, 4 — вы
водные отверстия клиновидной пазухи и
задних ячеек решетчатого лабиринта, 5 —
верхняя носовая раковина, 6 — средняя
носовая раковина, 7 — нижняя
носовая раковина, 8 — валик
носа, 9 — передний носовой кла
пан, 10 — выводные отверстия I
верхнечелюстной пазухи и пе
редних ячеек решетчатого ла
биринта.
ния, задержка его открытия нарушает отток слез, что ведет к кистозному расширению протока и сужению носовых ходов. Латеральная стенка нижнего носового хода в нижних отделах толстая (имеет губчатое строение), ближе к месту прикрепления нижней носовой раковины значительно истончается, в связи с чем пункцию верхнечелюстной пазухи легче всего производить именно в этом месте, отступя примерно на 1,5 см от переднего конца раковины.
Средний носовой ход (meatus nasi medius) располагается между
нижней и средней носовыми раковинами. Латеральная стенка
этой области имеет сложное строение и представлена не
°лько костной тканью, но и дупликатурой слизистой оболоч-



 ки, которая называется фонтанелой (роднички). В переднем отделе среднего носового хода, под носовой раковиной, находится полулунная (серповидная) расщелина (hiatus semilunaris), которая в задней части образует небольшое расширение в виде воронки — решетчатая воронка (infundibulum ethmoidale). В воронку кпереди и кверху открывается выводной канал лобной пазухи, а кзади и книзу — естественное соустье верхнечелюстной пазухи. В полулунную расщелину открываются передние и средние решетчатые ячейки. Естественное соустье верхнечелюстной пазухи прикрыто крючковидным отростком — рго-cessus uncinatus (небольшая серповидная пластинка решетчатой кости), отграничивающим полулунную расщелину спереди, поэтому выводные отверстия пазух, как правило, не удается увидеть даже при осмотре полости носа эндоскопами (рис. 2.7, б).
ки, которая называется фонтанелой (роднички). В переднем отделе среднего носового хода, под носовой раковиной, находится полулунная (серповидная) расщелина (hiatus semilunaris), которая в задней части образует небольшое расширение в виде воронки — решетчатая воронка (infundibulum ethmoidale). В воронку кпереди и кверху открывается выводной канал лобной пазухи, а кзади и книзу — естественное соустье верхнечелюстной пазухи. В полулунную расщелину открываются передние и средние решетчатые ячейки. Естественное соустье верхнечелюстной пазухи прикрыто крючковидным отростком — рго-cessus uncinatus (небольшая серповидная пластинка решетчатой кости), отграничивающим полулунную расщелину спереди, поэтому выводные отверстия пазух, как правило, не удается увидеть даже при осмотре полости носа эндоскопами (рис. 2.7, б).
На боковой стенке полости носа в области переднего конца средней носовой раковины иногда можно идентифицировать одну или группу воздухоносных клеток — валик носа (agger nasi), в виде небольших выпячиваний слизистой оболочки, граничащих снизу с поверхностью крючковидного отростка.
Распространенным вариантом строения является пневмати-зированный передний конец средней носовой раковины — пузырек (concha bullosa ethmoidale), которая представляет собой одну из воздухоносных решетчатых ячеек. Наличие пузырька средней носовой раковины может приводить к нарушению аэрации околоносовых пазух с последующим их воспалением.
В последние годы в связи с активным внедрением эндоскопических методов хирургического вмешательства необходимо знать детали анатомического строения и основные "опознавательные" анатомические образования полости носа. Прежде всего понятие "остиомеатальный комплекс" — это система анатомических образований в области переднего отдела средней носовой раковины. В его состав входят крючковидный отросток (серповидная костная пластинка), который является медиальной стенкой решетчатой воронки. Кпереди от крючковидного отростка на уровне прикрепления верхнего конца средней носовой раковины расположены клетки валика носа (agger nasi). Последние могут быть представлены единой полостью, но чаще это система отдельных клеток, которые открываются в решетчатую воронку. Кзади от крючковидного отростка под передним концом средней носовой раковины можно видеть крупную ячейку передней пазухи решетчатой кости — большой решетчатый пузырек (bulla ethmoidalis). Наконец, противолежащий участок перегородки носа также входит в понятие "остиомеатальный комплекс" (рис. 2.8).
Верхний носовой ход (meatus nasi superior) распространяется от средней носовой раковины до свода носа. На уровне заднего конца верхней раковины в верхнем носовом ходе располагается клиновидно-решетчатое углубление (сфеноэтмоидальное про-
 Рис 2.8. Остиомеатальный комплекс (картина при эндоскопии). I _- крючковидный отросток- 2 — ячейки валика носа- 3 — большой решетчатый пузырек; 4 - перегородка носа; 5 - основание средней носовой раковины; 6 — передний конец средней носовой ракови-н^[; 7 — общий носовой ход.
Рис 2.8. Остиомеатальный комплекс (картина при эндоскопии). I _- крючковидный отросток- 2 — ячейки валика носа- 3 — большой решетчатый пузырек; 4 - перегородка носа; 5 - основание средней носовой раковины; 6 — передний конец средней носовой ракови-н^[; 7 — общий носовой ход.
странство), куда открываются клиновидная пазуха отверстием ostium sphenoidale и задние ячейки решетчатого лабиринта.
Полость носа и околоносовые пазухи выстланы слизистой оболочкой. Исключением является преддверие полости носа, которое покрыто кожей, содержащей волосы и сальные железы. Слизистая оболочка полости носа не имеет подслизистой основы, которая вообще отсутствует в дыхательном тракте (за исключением подголосовой полости). В зависимости от особенностей строения слизистой оболочки и функционального назначения полость носа делится на два отдела — респираторный (дыхательный) и обонятельный.
Респираторная область носа (reg. respiratoria) занимает пространство от дна полости носа до уровня нижнего края средней носовой раковины. В этой области слизистая оболочка покрыта многорядным цилиндрическим мерцательным эпителием (рис. 2.9). На апикальной поверхности реснитчатых клеток расположено около 200 тонких ресничек длиной 3—5 мкм, формирующих почти сплошной ковер. Реснитчатые микроворсинки совершают направленное движение кзади по направлению к носоглотке, а в самом переднем отделе — к преддверию. Частота колебаний ресничек около 10—15 в минуту. В слизистой оболочке также имеются многочисленные бокаловидные клетки, выделяющие слизь, и трубчато-альвеолярные разветвленные железы, продуцирующие серозный или серозно-слизистый секрет, который через выводные протоки выходит на поверхность слизистой оболочки полости носа. На всем протяжении слизистая оболочка плотно спаяна с надхрящницей и надкостницей, поэтому ее отсепаровку во время операции производят вместе с ними.
На медиальной поверхности нижней носовой раковины и в передних отделах средней носовой раковины слизистая оболочка полости носа утолщается за счет пещеристых венозных сплетений раковины, состоящих из венозных сосудистых рас-

|
|
Рис. 2.9. Микрофото мерцательного эпителия. х2600.
Рис.2.Ю. Обонятельная' область полости
носа.
1 _ обонятельные нити;
2 — решетчатая пластинка
решетчатой кости; 3 —
обонятельный тракт.


 ширений, стенки которых богато снабжены гладкой мускулатурой. При воздействии; определенных раздражителей (холодный воздух, мышечная нагрузка и др.) слизистая оболочка, содержащая пещеристые венозные сплетения, может мгновенно набухать или сокращаться, тем самым суживая или расширяя просвет носовых ходов, оказывая регулирующее воздействие на дыхательную функцию.
ширений, стенки которых богато снабжены гладкой мускулатурой. При воздействии; определенных раздражителей (холодный воздух, мышечная нагрузка и др.) слизистая оболочка, содержащая пещеристые венозные сплетения, может мгновенно набухать или сокращаться, тем самым суживая или расширяя просвет носовых ходов, оказывая регулирующее воздействие на дыхательную функцию.
У детей кавернозная ткань достигает полного развития к 6 годам. В младшем возрасте в слизистой оболочке перегородки носа иногда встречается рудимент обонятельного органа — со-шниково-носовой орган (Якобсона), располагающийся на расстоянии 2 см от переднего края перегородки носа, где могут образовываться кисты, а также возникать воспалительные процессы.
Обонятельная область (reg. olfactoria) расположена в верхних отделах полости носа от нижнего края средней носовой раковины до свода полости носа. Пространство между медиальной поверхностью средней носовой раковины и противолежащим участком перегородки носа называется обонятельной щелью. Эпителиальный покров слизистой оболочки в этой области состоит из обонятельных биполярных клеток — веретенообразных, базальных и поддерживающих. Местами встречаются клетки мерцательного эпителия, выполняющие очистительную функцию. Обонятельные клетки являются периферическим нервным рецептором, имеют длинную нитевидную форму с утолщением посередине, где находится круглое ядро. От обонятельных клеток отходят тонкие нити — около 20 (filae olfac-toriae), которые через решетчатую пластинку решетчатой кости вступают в обонятельную луковицу (bulbus olfactorius), а затем в обонятельный тракт (tr. olfactorius) (рис. 2.10). Поверхность обонятельного эпителия покрыта специфическим секретом, вырабатываемым специальными трубчато-альвеолярными же-
|
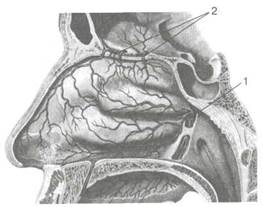
Рнс. 2.11.Кровоснабжение полости носа. 1 _ клиновидно-небная артерия; 2 — решетчатые артерии.
лезами (боуменовы железы). Секрет способствует восприятию обонятельного раздражения.
Кровоснабжение полости носа(рис. 2.11). Наиболее крупная артерия носовой полости — клиновидно-небная (a. sphenopalat-ina) ветвь верхнечелюстной артерии из системы наружной сонной артерии. Проходя через клиновидно-небное отверстие (for. sphenopalatina) вблизи заднего конца нижней носовой раковины, она обеспечивает кровоснабжение задних отделов полости носа и околоносовых пазух. От нее в полость носа отходят задние носовые латеральные и перегородочные артерии (аа. nasales posteriores later ales et septi).
Передневерхние отделы полости носа и область решетчатого лабиринта кровоснабжаются глазной артерией (a. ophthalmica) из системы внутренней сонной артерии. От нее через решетчатую пластинку в полость носа отходят:
• передняя решетчатая артерия (a. ethmoidalis anterior);
• задняя решетчатая артерия (a. ethmoidalis posterior).


 Особенностью васкуляризации перегородки носа является образование густой сосудистой сети в слизистой оболочке в передней ее трети — кисселъбахово место {locus Kiesselbachi). Здесь слизистая оболочка нередко истончена, в этом месте чаще, чем в других отделах перегородки носа, бывают носовые кровотечения, поэтому оно получило название кровоточивой зоны носа.
Особенностью васкуляризации перегородки носа является образование густой сосудистой сети в слизистой оболочке в передней ее трети — кисселъбахово место {locus Kiesselbachi). Здесь слизистая оболочка нередко истончена, в этом месте чаще, чем в других отделах перегородки носа, бывают носовые кровотечения, поэтому оно получило название кровоточивой зоны носа.
Венозные сосуды. Особенностью венозного оттока из полости носа является его связь с венами крыловидного сплетения {plexus pterygoideus) и далее пещеристого синуса {sinus cavernosus), располагающегося в средней черепной ямке. Это создает возможность распространения инфекции по указанным путям и возникновения риногенных и орбитальных внутричерепных осложнений.
Отток лимфы. Цз передних отделов носа он осуществляется в поднижнечел^Ьстные, из средних и задних отделов — в заглоточные и глубокие шейные лимфатические узлы. Возникновение ангины по,сле операции в полости носа можно объяснить вовлечениемх в воспалительный процесс глубоких шейных лимфатических узлов, что приводит к застою лимфы в миндалинах. Кроме того, лимфатические сосуды полости носа сообщаются с субдуральным и подпаутинным пространствами. Этим объясняется возможность возникновения менингита при оперативных вмешательствах в полости носа.
В полости носа различают иннервацию:
• обонятельную;
• чувствительную;
• вегетативную.
Обонятельная иннервация осуществляется обонятельным нервом {п. olphactorius). Обонятельные нити, отходящие от чувствительных клеток обонятельной области (I нейрон), проникают в полость черепа через решетчатую пластинку, где образуют обонятельную луковицу {bulbus olphactorius). Здесь начинается II нейрон, аксоны которого идут в составе обонятельного тракта, проходят через парагиппокампалъную извилину {gyms parahippocampalis), заканчиваются в коре гиппокампа {hippocampus), являющейся корковым центром обоняния.
Чувствительная иннервация полости носа осуществляется первой {глазной нерв — п. ophthalmicus) и второй {верхнечелюстной нерв — п. maxillaris) ветвями тройничного нерва. От первой ветви отходят передние и задние решетчатые нервы, которые проникают в полость носа вместе с сосудами и иннервируют боковые отделы и свод носовой полости. Вторая ветвь участвует в иннервации носа прямо и через анастомоз с крылонеб-ным узлом, от которого отходят задние носовые ветви (в основном к перегородке носа). От второй ветви тройничного нерва отходит подглазничный нерв {п. infraorbitalis) к слизистой оболочке дна полости носа и верхнечелюстной пазухи. Ветви
тройничного нерва анастомозируют между собой, что объясняет иррадиацию боли из области носа и околоносовых пазух в область зубов, глаза, твердой мозговой оболочки (боль в области лба, затылка) и т.д. Симпатическая и парасимпатическая (вегетативная) иннервация носа и околоносовых пазух представлена нервом крыловидного канала (видиев нерв), который начинается от внутреннего сонного сплетения (верхний шейный симпатический узел).
2.1.3. Клиническая анатомия околоносовых пазух
К околоНосовым пазухам {sinus paranasalis) относят воздухоносные полости, окружающие носовую полость и сообщающиеся с ней с помощью отверстий. Имеются 4 пары воздухоносных пазух:
• верхнечелюстные;
• лобные;
• пазухи решетчатой кости;
• клиновидные.
В клинической практике околоносовые пазухи подразделяют на передние (верхнечелюстные, лобные, передние и средние пазухи решетчатой кости) и задние (клиновидные и задние пазухи решетчатой кости). Такое подразделение удобно тем, что патология передних пазух несколько отличается от таковой задних пазух. В частности, сообщение с полостью носа передних пазух осуществляется через средний, а задних — через верхний носовой ход, что важно в плане диагностики. Заболевания задних пазух (особенно клиновидных) встречаются значительно реже, чем передних.
Верхнечелюстные пазухи{sinus maxillaris). Они парные, расположены в теле верхней челюсти, самые крупные, объем каждой из них в среднем равен 10,5—17,7 см^. Внутренняя поверхность пазух покрыта слизистой оболочкой толщиной около 0,1 мм; оболочка представлена многорядным цилиндрическим мерцательным эпителием. Мерцательный эпителий функционирует так, что продвижение слизи направлено по кругу кверху к медиальному углу пазухи, где расположено соустье со средним носовым ходом полости носа. В верхнечелюстной пазухе различают переднюю, заднюю, верхнюю, нижнюю и медиальную стенки.
Медиальная (носовая) стенка пазухи с клинической точки зрения является наиболее важной. Она соответствует большей части нижнего и среднего носовых ходов. Представлена костной пластинкой, которая, постепенно истончаясь, в области среднего носового хода может перейти в дугашкатуру слизистой оболочки.



 В пазухе выводное отверстие располагается в верхних отделах, в связи с чем отток из нее затруднен. Иногда при осмотре эндоскопами в задних отделах полулунной расщелины обнаруживают дополнительное выводное отверстие верхнечелюстной пазухи (for. accesorius), через которое полипозно-измененная слизистая оболочка из пазухи может выпячиваться в носоглотку, образуя хоанальный полип.
В пазухе выводное отверстие располагается в верхних отделах, в связи с чем отток из нее затруднен. Иногда при осмотре эндоскопами в задних отделах полулунной расщелины обнаруживают дополнительное выводное отверстие верхнечелюстной пазухи (for. accesorius), через которое полипозно-измененная слизистая оболочка из пазухи может выпячиваться в носоглотку, образуя хоанальный полип.
Передняя, или лицевая, стенка простирается от нижнеорбитального края глазницы до альвеолярного отростка верхней челюсти. Эта стенка является наиболее плотной в верхнечелюстной пазухе, покрыта мягкими тканями щеки и доступна ощупыванию. Плоское костное углубление на передней поверхности лицевой стенки называется клыковой, или собачьей, ямкой (fossa canina), которая представляет собой наиболее тонкую часть передней стенки. Ее глубина может варьировать, но в среднем составляет 4—7 мм. При выраженной клыковой ямке передняя и верхняя стенки верхнечелюстной пазухи находятся в непосредственной близости от медиальной стенки. Это необходимо учитывать при пункции пазухи, потому что в таких случаях пункционная игла может проникнуть в мягкие ткани щеки или в глазницу, что иногда приводит к гнойным осложнениям. У верхнего края клыковой ямки расположено подглазничное отверстие, через которое выходит подглазничный нерв (п. infraorbitalis).
Верхняя, или глазничная, стенка является наиболее тонкой, особенно в заднем отделе, где часто бывают дигисценции. В толще ее проходит подглазничный канал, иногда отмечается непосредственное прилегание нерва и кровеносных сосудов к слизистой оболочке, выстилающей верхнюю стенку верхнечелюстной пазухи. Это следует учитывать при выскабливании слизистой оболочки во время операции. Задневерхние (медиальные) отделы пазухи непосредственно граничат с группой задних ячеек решетчатого лабиринта и клиновидной пазухой, в связи с чем хирургический подход к ним удобен и через верхнечелюстную пазуху. Наличие венозного сплетения, связанного с глазницей, пещеристым синусом твердой мозговой оболочки, может способствовать переходу процесса в эти области и развитию грозных осложнений, таких как тромбоз пещеристого синуса, флегмона глазницы.
Задняя стенка пазухи толстая, соответствует бугру верхней челюсти {tuber maxillae) и своей задней поверхностью обращена в крылонебную ямку, где расположены верхнечелюстной нерв, крылонебный узел, верхнечелюстная артерия, крыловидное венозное сплетение.
Нижней стенкой, или дном, пазухи является альвеолярный отросток верхней челюсти. Дно верхенечелюстной пазухи при средних ее размерах лежит примерно на уровне дна полости носа, но нередко располагается и ниже последнего. При уве-

|
Рис. 2.12. Анатомическое соотношение верхнечелюстной пазухи и корней зубов.
личении объема верхнечелюстной пазухи и опускании ее дна в сторону альвеолярного отростка нередко наблюдается высто-яние в пазуху корней зубов, что определяется рентгенологически или при операции на верхнечелюстной пазухе. Эта анатомическая особенность увеличивает возможность развития одонтогенного гайморита (рис. 2.12). Иногда на стенках верхнечелюстной пазухи есть костные гребешки и перемычки, разделяющие пазуху на бухты и очень редко на отдельные полости. Обе пазухи нередко имеют различную величину.
Пазухи решетчатой кости(sinus ethmoidales). Состоят из отдельных сообщающихся ячеек, разделенных тонкими костными пластинками. Количество, объем и расположение решетчатых ячеек подвержены значительным вариациям, но в среднем с каждой стороны их бывает 8—10. Решетчатый лабиринт с каждой стороны представляет собой единую решетчатую кость, которая граничит с лобной (вверху), клиновидной (сзади) и верхнечелюстной (латерально) пазухами. Ячейки решетчатого лабиринта латерально граничат с медиальной стенкой глазницы. Частым вариантом расположения решетчатых ячеек является распространение их в глазницу в передних или задних отделах. В этом случае они граничат с передней черепной ямкой, а решетчатая пластинка (lamina cribrosa) лежит ниже свода ячеек решетчатого лабиринта. Поэтому при вскрытии их ужно строго придерживаться латерального направления, что-ы не проникнуть в полость черепа через решетчатую плас-™"нку (lam. cribrosa). Медиальная стенка решетчатого лабирин-является одновременно латеральной стенкой полости носа выше нижней носовой раковины.



 В зависимости от расположения различают передние, средние и задние ячейки решетчатого лабиринта, причем передние и средние открываются в средний носовой ход, а задние — в верхний. Близко от пазух решетчатой кости проходит зрительный нерв.
В зависимости от расположения различают передние, средние и задние ячейки решетчатого лабиринта, причем передние и средние открываются в средний носовой ход, а задние — в верхний. Близко от пазух решетчатой кости проходит зрительный нерв.
Анатомо-топографические особенности решетчатого лабиринта могут способствовать распространению патологических процессов в глазницу, полость черепа, зрительный нерв.
Лобные пазухи(sinus frontalis). Они парные, находятся в чешуе лобной кости. Конфигурация и размеры их вариабельны, в среднем объем каждой пазухи составляет 4,7 см3, на сагиттальном разрезе черепа можно отметить ее треугольную форму. Пазуха имеет 4 стенки. Нижняя (глазничная) в большей своей части является верхней стенкой глазницы и на небольшом протяжении граничит с ячейками решетчатого лабиринта и полостью носа. Передняя (лицевая) стенка наиболее толстая (до 5—8 мм). Задняя (мозговая) стенка граничит с передней черепной ямкой, она тонкая, но весьма прочная, состоит из компактной кости. Медиальная стенка (перегородка лобных пазух) в нижнем отделе обычно располагается по средней линии, а кверху может отклоняться в стороны. Передняя и задняя стенки в верхнем отделе сходятся под острым углом. На нижней стенке пазухи, кпереди у перегородки находится отверстие канала лобной пазухи, с помощью которого она сообщается с полостью носа. Канал может иметь длину около 10—15 мм и ширину 1—4 мм. Заканчивается он в переднем отделе полулунной расщелины в среднем носовом ходе. Иногда пазухи распространяются латерально, могут иметь бухты и перегородки и быть большими, в ряде случаев они вообще отсутствуют, что важно иметь в виду в клинической диагностике.
Клиновидные пазухи(sinus sphenoidalis). Они парные, располагаются в теле клиновидной кости. Величина пазух весьма вариабельна. Каждая пазуха имеет 4 стенки. Перегородка клиновидных пазух разграничивает их на две обособленные полости, каждая из которых имеет свое выводное отверстие, ведущее в верхний носовой ход. Такое расположение соустья пазухи способствует оттоку отделяемого из нее в носоглотку. Нижняя стенка пазухи частично составляет свод носоглотки и частично — свод полости носа. Эта стенка обычно состоит из губчатой ткани и имеет значительную толщину. Верхняя стенка представлена нижней поверхностью турецкого седла, к этой стенке сверху прилежат гипофиз и часть лобной доли большого мозга с обонятельными извилинами. Задняя стенка наиболее толстая и переходит в базилярную часть затылочной кости. Латеральная стенка чаще всего тонкая (1—2 мм), с ней граничат внутренняя сонная артерия и пещеристый синус, здесь
84 . . ..
проходят глазодвигательный блоковый и отводящий нервы, первая ветвь тройничного нерва.
Кровоснабжение.Околоносовые пазухи, как и полость носа, снабжаются кровью из верхнечелюстной (ветвь наружной сонной артерии) и глазной (ветвь внутренней сонной артерии) артерий. Верхнечелюстная артерия обеспечивает питание в основном верхнечелюстной пазухи. Лобная пазуха снабжается кровью из верхнечелюстной и глазной артерий, клиновидная — из клиновидно-небной артерии, ветвей менингеальных артерий. Ячейки решетчатого лабиринта питаются из решетчатых и слезной артерий.
Венозная система пазух характеризуется наличием широкопетлистой сети, особенно развитой в области естественных соустий. Отток венозной крови происходит через вены носовой полости, но ветви вен пазух имеют анастомозы с венами глазницы и полости черепа.
Лимфоотток из околоносовых пазух осуществляется в основном через лимфатическую систему полости носа и направлен к поднижнечелюстным и глубоким шейным лимфатическим узлам.
Иннервация.Околоносовые пазухи иннервируются первой ветвью тройничного нерва и из крылонебного узла.
2.2. Клиническая физиология носа и околоносовых пазух
Нос выполняет следующие физиологические функции — дыхательную, обонятельную, защитную и резонаторную (речевую).
Дыхательная функция.Эта функция является основной функцией носа. В норме через нос проходит весь вдыхаемый и выдыхаемый воздух, объем которого составляет около 500 см3. Во время вдоха, обусловленного отрицательным давлением в грудной полости, воздух устремляется в обе половины носа. Основной поток воздуха направляется снизу вверх дугообразно по общему носовому ходу вдоль средней носовой раковины, поворачивает кзади и книзу, идет в сторону хоан. При вдохе из околоносовых пазух выходит часть воздуха, что способствует согреванию и увлажнению вдыхаемого воздуха, а также частичной диффузии его в обонятельную область. При выдохе основная масса воздуха проходит на уровне нижней носовой раковины, часть воздуха поступает в околоносовые пазухи. Дугообразный путь, сложный рельеф и узость внутриносовых ходов создают значительное сопротивление прохождению струи воздуха, что имеет физиологическое значение: давление струи воздуха на слизистую оболочку носа участвует в возбуждении дыхательного рефлекса. Если дыхание осуществляется через рот, вдох становится менее глубоким, что уменьшает






 количество поступающего в организм кислорода. При этом снижается и отрицательное давление со стороны грудной клетки, что в свою очередь приводит к уменьшению дыхательной экскурсии легких и последующей гипоксии организма, а это вызывает развитие целого ряда патологических процессов со стороны нервной, сосудистой, кроветворной и других систем, особенно у детей.
количество поступающего в организм кислорода. При этом снижается и отрицательное давление со стороны грудной клетки, что в свою очередь приводит к уменьшению дыхательной экскурсии легких и последующей гипоксии организма, а это вызывает развитие целого ряда патологических процессов со стороны нервной, сосудистой, кроветворной и других систем, особенно у детей.
Защитная функция.Во время прохождения через нос вдыхаемый воздух очищается, согревается, увлажняется.
Согревание воздуха осуществляется за счет раздражающего
воздействия холодного воздуха, вызывающего рефлекторное
расширение и заполнение кровью кавернозных сосудистых
пространств. Объем раковин значительно увеличивается, соот
ветственно уменьшается ширина носовых ходов. В этих усло
виях воздух в полости носа проходит более тонкой струей,
соприкасается с большей поверхностью слизистой оболочки, в
результате согревание осуществляется интенсивнее. Согреваю
щий эффект тем более выражением ниже температура наруж
ного воздуха. /
Увлажнение воздуха в полостЦ носа происходит за счет секрета, выделяемого рефлекторно слизистыми железами, бокаловидными клетками, лимфой и слезной жидкостью. В течение суток у взрослого человека из носовых полостей в виде пара выделяется около 500 мл воды, однако этот объем зависит от влажности и температуры наружного воздуха, состояния носа и других факторов.
Очищение воздуха в носу обеспечивается несколькими механизмами. Крупные пылевые частицы механически задерживаются в преддверии полости носа густыми волосами. Более мелкая пыль, которая прошла через первый фильтр вместе с микробами, осаждается на слизистой оболочке, покрытой слизистым секретом. В слизи содержатся обладающие бактерицидным действием лизоцим, лактоферрин, иммуноглобулины. Осаждению пыли способствуют узость и изогнутость носовых ходов. Около 40—60 % пылевых частиц и микробов вдыхаемого воздуха задерживаются в носовой слизи и нейтрализуются самой слизью или удаляются вместе с ней.
Механизм самоочищения дыхательных путей, называемый мукоцилиарным транспортом (мукоцилиарный клиренс), осуществляется мерцательным эпителием. Поверхность мерцательных клеток покрыта многочисленными ресничками, совершающими колебательные движения. Каждая реснитчатая клетка на своей поверхности имеет около 200 ресничек длиной 5—8 мкм и диаметром 0,15—0,3 мкм. Каждая такая ресничка обладает собственным двигательным устройством — аксонемой. Частота биения ресничек равна 10—15 взмахов в минуту. Двигательная активность ресничек мерцательного эпителия обеспечивает передвижение носового секрета и осевших на нем частичек пыли
и микроорганизмов по направлению к носоглотке. Чужеродные частицы, бактерии, химические вещества, попадающие в полость носа с потоком вдыхаемого воздуха, прилипают к слизи, разрушаются ферментами и проглатываются. Только в самых передних отделах полости носа, на передних концах нижних носовых раковин ток слизи направлен ко входу в нос. Общее время прохождения слизи от передних отделов полости носа до носоглотки составляет 10—20 мин. На движение ресничек влияют различные факторы: воспалительные, температурные, различные химические вещества, изменение рН, контакт между противолежащими поверхностями мерцательного эпителия и др.
Проводя лечение заболеваний носа, нужно учитывать, что любое вливание сосудосуживающих или других капель в нос длительное время (более 2 нед) наряду с лечебным эффектом оказывает отрицательное влияние на функцию мерцательного эпителия.
К защитным механизмам относятся также рефлекс чиханья и слизеотделения. Инородные тела, пылевые частицы, попадая в полость носа, вызывают рефлекс чиханья: воздух внезапно с определенной силой выбрасывается из носа, тем самым удаляются раздражающие вещества.
Обонятельная функция.Обонятельный анализатор относится к органам химического чувства, адекватным раздражителем которого служат молекулы пахучих веществ (одоривекторы). Пахучие вещества достигают обонятельной области вместе с воздухом при вдыхании через нос. Обонятельная область (reg. olfactoria) начинается от обонятельной щели (rima olfactorius), которая находится между нижним краем средней носовой раковины и носовой перегородкой и имеет ширину 3—4 мм. Для восприятия запаха необходимо, чтобы воздух диффундировал в обонятельной области. Это достигается короткими форсированными вдохами через нос, что вызывает образование большого количества завихрений, направленных в обонятельную зону (такой вдох человек делает, когда нюхает).
Существуют различные теории обоняния.
Химическая теория (Цваардемакера). Молекулы пахучих веществ (одоривекторы) адсорбируются жидкостью, покрывающей волоски обонятельных клеток, и, приходя в контакт с ресничками этих клеток, растворяются в липоидной субстанции. Возникшее возбуждение распространяется по цепи нейронов к корковому ядру обонятельного анализатора.
Физическая теория (Гейникса). Различные группы обонятельных клеток возбуждаются в ответ на колебания определенной частоты, свойственные определенному одоривектору.
Физико-химическая теория (Мюллера). Возбуждение органа обоняния возникает благодаря электрохимической энергии пахучих веществ.



 В животном мире существуют аносматики (дельфины), мик-росматики (человек) и макросматики (грызуны, копытные и др.). Обоняние у животных развито значительно в большей степени, чем у человека. Так, у собаки оно в 10 000 раз сильнее, что обусловлено тесной связью жизненных функций с обонянием.
В животном мире существуют аносматики (дельфины), мик-росматики (человек) и макросматики (грызуны, копытные и др.). Обоняние у животных развито значительно в большей степени, чем у человека. Так, у собаки оно в 10 000 раз сильнее, что обусловлено тесной связью жизненных функций с обонянием.
Нарушение обоняния может быть первичным, когда оно связано с патологией рецепторных клеток, проводящих путей или центральных отделов обонятельного анализатора, и вторичным, возникающим при нарушении притока воздуха к обонятельной области.
Обоняние резко снижается (гипосмия) и иногда исчезает (аносмия) при воспалительных процессах, полипозных изменениях слизистой оболочки, атрофических процессах.
Околоносовые пазухи играют в основном резонаторную и защитную функции.
Резонаторная функция носа и околоносовых пазух. Они, являясь воздухоносными полостями, наряду с глоткой, гортанью и полостью рта участвуют в формировании индивидуального тембра и других характеристике голоса. Маленькие полости (решетчатые ячейки, клиновидные пазухи) резонируют более высокие звуки, в то время как крупные полости (верхнечелюстные и лобные пазухи) резонируют более низкие тоны. Поскольку величина полости пазух в норме у взрослого человека не изменяется, то и тембр голоса сохраняется на всю жизнь постоянным. Небольшие изменения тембра происходят при воспалении пазух в связи с утолщением слизистой оболочки. Положение мягкого неба в определенной степени регулирует резонанс, отгораживая носоглотку, а значит и полость носа, от среднего отдела глотки и гортани, откуда идет звук. Паралич или отсутствие мягкого неба сопровождается открытой гнусавостью {rhinolalia aperta); обтурация носоглотки, хоан, полости носа сопровождается закрытой гнусавостью (rhinolalia clausa).
У хорошего хирурга должен быть глаз орла, сердце льва и руки женщины.
Авиценна
2.3. Заболевания наружного носа
Заболевания наружного носа имеют во многом схожую клиническую картину с кожными заболеваниями других локализаций. Ниже будут рассмотрены наиболее часто встречающиеся заболевания наружного носа, такие как фурункул, рожистое воспаление, сикоз, термические повреждения и др., имеющие свои особенности в клинике, методах диагностики и лечения.
2.3.1. Аномалии развития носа s ;
Аномалии — пороки развития органа, связанные с наличием в генотипе патологического мутантного гена, вызывающего нарушение эмбриогенеза.
Нарушение эмбриогенеза может быть связано с воздействием вредных факторов (злоупотребление алкоголем, вирусная инфекция и др.), особенно во 2-м месяце эмбрионального развития, когда формируется лицевой скелет. Пороки развития k наружного носа очень разнообразны и варьируют от резко ! выраженных уродств до слабозаметных аномалий. Часто встречаются сочетанные дефекты твердого или мягкого неба, верхней губы, недоразвитие мозга и др.
В клинической практике удобна классификация, предложенная Б.В. Шеврыгиным (1996), который выделяет следующие группы врожденных дефектов носа.
а Агенезия — полное недоразвитие органа.
а Гипергенезия — избыточное развитие органа.
а Гипогенезия — недоразвитие органа.
А Дистопия — нарушение нормального положения органа.
А Дисгенезия — неправильное развитие органа.
а Персистенция — сохранение эмбриональных структур при рождении.
Врожденные уродства носа. Такие уродства могут быть в виде двойного носа, расщепления носа, при котором обе его половины могут быть разъединенными, возможно формирование носа в виде одного или двух хоботов, пороков развития носовых раковин и др.
Среди других пороков развития могут встречаться дермоид-ные кисты и свищи спинки носа. При нарушении эмбрионального развития в участках, соответствующих эмбриональным щелям, остаются зачатки эпителия, из которых возникают кисты. Они представляют собой небольшую припухлость круглой формы, мягкой консистенции, расположены, как правило, в области спинки носа. Содержимое кисты — это крошковид-ная сальная масса, среди которой встречаются пучки волос. Дермоидная киста может прорваться наружу с формированием стойкого одного или нескольких свищевых ходов. Свищи не сообщаются с полостью носа, могут самостоятельно временно закрываться, но затем прорываются вновь.
Врожденные атрезии хоан. Они возникают в связи с тем, что в эмбриональном периоде мезенхимная ткань, закрывающая в виде мембраны просвет хоан, полностью или частично не рассасывается. В дальнейшем эта мембрана может окостеневать. Атрезия хоан может быть полной или неполной, одно-или двусторонней, передней или задней, костной или мягкоткан-
нои.



 Двусторонняя полная атрезия может быть причиной асфиксии и смерти новорожденного, поскольку отсутствует рефлекс открывания рта при дыхании. Новорожденный приспосабливается к ротовому дыханию не раньше 2-й или 3-й недели жизни. При частичной атрезии хоан возникают различной степени выраженности нарушение носового дыхания, а также патологические явления в виде неправильного развития лицевого скелета и зубочелюстной системы.
Двусторонняя полная атрезия может быть причиной асфиксии и смерти новорожденного, поскольку отсутствует рефлекс открывания рта при дыхании. Новорожденный приспосабливается к ротовому дыханию не раньше 2-й или 3-й недели жизни. При частичной атрезии хоан возникают различной степени выраженности нарушение носового дыхания, а также патологические явления в виде неправильного развития лицевого скелета и зубочелюстной системы.
Диагностика.Врожденную атрезию хоан диагностируют с помощью зондирования, вливания в нос через катетер воды, рентгеноконтрастных методов. Наиболее ценную информацию дают эндоскопические методы.
Лечение.Врожденные аномалии лечат только хирургически, что зависит от характера аномалии, выраженности дефекта органа и окружающих тканей, функциональных нарушений и др. Различные пластические (иногда многоэтапные) операции позволяют добиться хороших косметических результатов. Операции по поводу свища и кисты но/са заключаются в полном удалении свищевого хода, тщательней отсепаровке и удалении стенок кисты. Оставшиеся даже небольшие участки эпителия могут привести к рецидиву.
Хирургическое вмешательство при атрезии хоан осуществляется эндоназалъным или внутриротовым способом через твердое небо. При операции удаляют костные или мягкоткан-ные образования, закрывающие просвет хоан, а оголенную кость и раневую поверхность закрывают лоскутами слизистой оболочки из окружающих тканей для профилактики рецидива. У новорожденных при полной атрезии хоан и угрозе асфиксии троакаром делают прокол места заращения и через нос вводят катетер для дыхания.
Cessante causa, cessat effectus.
С прекращением причины прекращается действие.
Дата добавления: 2015-01-24; просмотров: 1530;
