Поддержание анестезии во время шунтирования
Обеспечение анестезии при искусственном кровообращении осложняется двумя факторами. Во-первых, дилюционный эффект первичных кристаллоидов снижает концентрацию ранее введенных препаратов. Во-вторых, при отключении легких шунтирование исключает ингаляционную анестезию. Следовательно, возможные методы включают применение болюсных доз опиоидов или бензодиазепинов, введение летучего анестетика в газоток окси-генатора или постоянную внутривенную инфузию пропофола (3-6 мг/кг в час). Последний метод приобретает все большую популярность.
Возможно также введение дополнительных доз мышечного релаксанта. После полного перехода на ток крови через оксигенатор, а также прекращения выброса из желудочков вентиляция приостанавливается.
Операции обычно предшествует пережатие аорты для изоляции сердца и предотвращения обратного потока. В случае проведения операции по поводу замены клапана соответствующий клапан обнажается, иссекается и вместо него вшивается новый. При операции аортокоронарного шунтирования с использованием вены обычно сначала устанавливается дистальный анастомоз и (после снятия зажима для обеспечения восстановления перфузии миокарда) формируется проксимальный анастомоз с помощью части аорты, изолированной боковым зажимом (рис. 19.7).
Сохранение миокарда
Большинство методов кардиохирургии требует неподвижного сердца с пустыми камерами. При шунтировании аорту пережимают между аортальной канюлей и аортальным клапаном, тем самым изолируя сердце от потока оксигенированной крови. Во время пережатия аорты риск ишемического повреждения миокарда можно минимизировать посредством снижения миокардиального потребления кислорода. В настоящее время методы защиты миокарда включают гипотермию для снижения базального метаболизма и остановку сердца для сведения к минимуму потребности миокарда в кислороде; последнее достигается введением 500-1000 мл кристаллоидного кардиоплегического раствора в область коронарных артерий. Выпускается немало различных кардиоплегических растворов; большинство готовых растворов содержит калий и мембраностабилизирующий агент, например прокаин (новокаин). В последнее время в ряде центров для минимизации ишемических и реперфузионных повреждений, а также для улучшения доставки кислорода и других веществ к миокарду используется постоянная инфузия теплых кардиоплегических растворов на основе крови.
Охлаждение достигается посредством холодовой кардиоплегии и подачи холодной жидкости (4°С) в перикардиальную сумку и в камеры сердца, если они уже открыты. Если сердце охлаждается до 15°С, то оно выдерживает полную ишемию в течение примерно 1 ч. В настоящее время наиболее часто применяется метод с умеренной гипотермией тела (до 28-32°С) и местным охлаждением миокарда до 15-18 "С. В случае продления периода пережатия кардиоплегическое охлаждение следует повторить, если наблюдаются признаки сокращения сердца или температура сердца поднимается выше 18 "С.
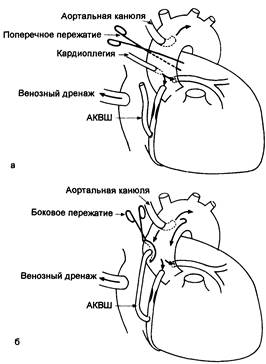
Рис. 19.7. Перекрестное пережатие, кардиоплегия и анастомозы (а, б).
Перфузия во время шунтирования
При нормотермии для предупреждения неадекватной перфузии тканей требуется нагнетаемый поток в 2,4 л/мин из расчета на 1 м2. Давление, достигаемое внутри сосудистой системы, зависит от производительности насоса и системного сосудистого сопротивления. Единой оценки оптимального перфузионного давления не существует; предполагается, что жизненно важные органы, особенно мозг, могут повреждаться, если среднее артериальное давление составляет менее 45 мм рт. ст.
После начала шунтирования обычно отмечается выраженное снижение периферического сопротивления и артериального давления, которое в большинстве случаев спонтанно проходит через 5-10 мин. Если этого не происходит, то артериальное давление можно повысить путем увеличения сосудистого сопротивления симпатомиметиками, например метоксамином (1-5 мг). Нередко системное сопротивление во время шунтирования и после него возрастает в результате повышения плазменной концентрации катехоламинов. Если среднее артериальное давление превышает 100 мм рт.ст., могут потребоваться вазодилататоры.
Перфузию трудно оценить клинически, особенно у пациентов с гипотермией. Некоторую полезную информацию может дать мониторинг диуреза и церебральной функции.
Коагуляционный контроль
Во время СЛШ должна поддерживаться адекватная антикоагуляция. Активированное время свертывания определяется каждые 30 мин; в случае его уменьшения (когда оно составляет менее 480 с) назначаются дополнительные дозы гепарина.
Доставка кислорода
Необходим регулярный забор образцов артериальной крови для исследования газов и определения гематокрита. Перенос кислорода, кроме адекватного напряжения кислорода, зависит от концентрации гемоглобина. Гематокрит может снижаться до 20%, но его дальнейшее уменьшение следует предупреждать, добавляя в систему шунтирования так называемые упакованные клетки или кровь.
Кислотно-щелочной баланс
Развитие метаболического ацидоза предполагает неадекватность перфузии; в случае необходимости (дефицит оснований > 6- 8 ммоль/л) может назначаться бикарбонат натрия.
Калий плазмы
Концентрация сывороточного калия должна поддерживаться на уровне примерно 4,5 ммоль/л посредством введения хлорида калия (10-20 ммоль; по мере необходимости).
Дата добавления: 2014-12-09; просмотров: 1967;
