Если Вы отметили любой из перечисленных выше важных критериев, опишите на этом бланке подробности действий практиканта. 2 страница
Выявление проблем
Отсутствие звуков двустороннего дыхания
– Эндотрахеальная трубка расположена не в трахее,, а в пищеводе или в подкожной ткани.
– Удалите трубку и попытайтесь установить ее еще раз в трахею.
Введение воздуховода в правый полый бронх (случается часто)
1. Дыхание прослушивается в правом легком – эндотрахеальная трубка была расположена слишком близко к бронхиальному дереву и находится в правом главном бронхе.
– Подтяните трубку на 0,7-1,3 см. или до того момента, пока не почувствуете двустороннее дыхание.
2. Прослушайте над эпигастрием желудочные звуки.
– Введение эндотрахеальной трубки в пищевод будет приводить к появлению бульканья в области эпигастрия во время вентиляции.
3. Введите в манжету эндотрахеальной трубки 10 см3 воздуха.
Раздувание манжеты служит двум целям:
– Держит эндотрахеальную трубку на месте,
– Служит барьером и предотвращает попадание жидкости в легкие.
Фиксация
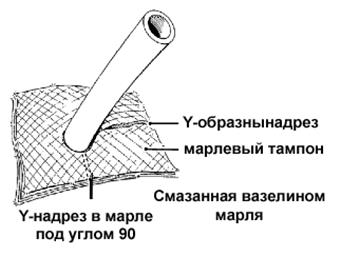
1. Наложите на место введения трубки марлю, смазанную вазелином.
2. Наложите на место введения трубки сухую стерильную повязку.
3. Закрепите лейкопластырь вокруг трубки, а потом вокруг шеи.
4. Накладывать швы не нужно. Это временный воздуховод!
5. Продолжайте вентиляцию пациента (1 вдох каждые 6 секунд) и отсасывание,
при необходимости. Мягкое надавливание: 2 – вдох, 3 - выдох
6. Продолжайте следить за изменениями в состоянии пациента.

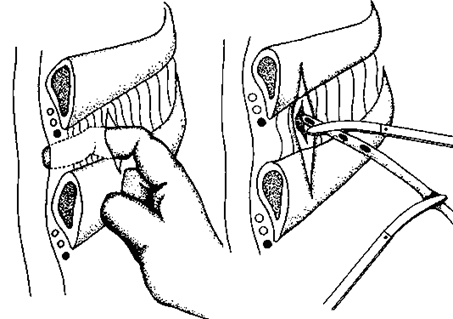
Рисунок выше иллюстрирует местонахождение безопасного воздуховода после коникотомии
Эти манипуляции выполняются в стерильных условиях, кроме непредвиденных обстоятельств. У пациентов в сознании применяют местную анестезию с введением лидокаина подкожно. Введите от 1 до 4 мл 2‑4% лидокаина в область трахеи перед введением скальпеля. Травма гортани является противопоказанием для проведения этой манипуляции.
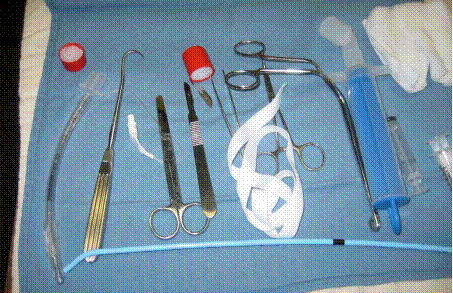
На рисунке показаны базовые инструменты, необходимые для этой манипуляции
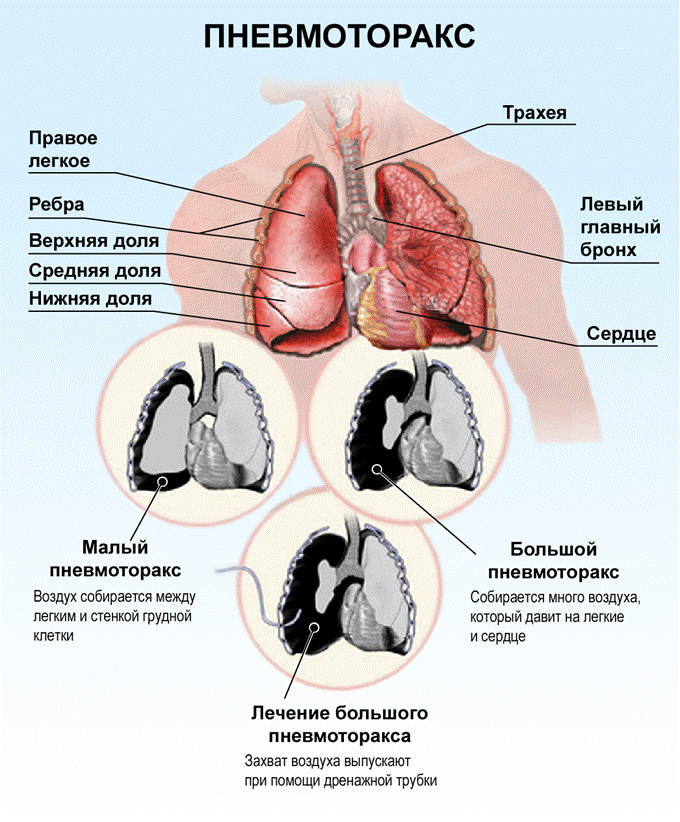
Напряженный пневмоторакс
Декомпрессия иглой при напряженном пневмотораксе. Напряженный пневмоторакс сопровождается прогрессивным накоплением воздуха в плевральной полости, как правило, в связи с получением рваной раны легкого, которая позволяет воздуху выходить
в плевральную полость, но не возвращаться в легкое. Вентиляция с положительным давлением может усилить эффект «одностороннего клапана».
Прогрессивное нарастание давления в плевральной полости смещает средостение
в противоположную половину грудной клетки и препятствует возвращению венозной крови
к сердцу. В результате возникает недостаточность кровообращения и это может привести
к травматической остановке сердца. Классические признаки напряженного пневмоторакса:
- отделение трахеи от пораженной стороны,
- чрезмерное расширение грудной клетки,
- усиление перкуторного звука в сердце и чрезмерное расширение грудной клетки, которая во время дыхания малоподвижна.
Центральное венозное давление повышается, но будет нормальным или ниже
при гиповолемических состояниях[3]
Однако классические признаки, как правило, отсутствуют, а чаще у пациента наблюдается тахикардия и тахипноэ, а также может быть гипоксия. Эти признаки сопровождаются недостаточностью кровообращения с гипотензией и дальнейшей травматичной остановкой сердца. Дыхательные шумы и результаты перкуссии может быть сложно оценить, и они могут ввести в заблуждение в травматологической комнате.
Напряженный пневмоторакс может развиться незаметно, особенно у пациентов
на вентиляции с положительным давлением. Это может случиться сразу же или через несколько часов. Непонятная тахикардия, артериальная гипотензия и повышение давления
в дыхательных путях должны наводить на мысль о том, что развивается пневматоракс.
С таким уровнем напряженного пневмоторакса несложно понять, какие функции сердечно-сосудистой системы могут быть снижены в связи с нарушением возвращения венозной крови к сердцу. Массивный напряженный пневмоторакс действительно должен быть выявлен клинически, и на фоне гемодинамического коллапса должно быть проведено дренирование плевральной полости иглой или другим способом.
В случае напряженного пневмоторакса войсковой медик должен уметь провести
две основные процедуры:
- декомпрессию иглой грудной клетки и повторную оценку пациента,
- если напряженный пневмоторакс декомпрессионной иглой ослаблен лишь частично – необходимо введение плевральной дренажной трубки.
Классическая тактика при напряженном пневмотораксе – неотложная декомпрессия грудной клетки с применением иглы для дренирования плевральной полости. Внутривенный катетер размера 14‑16 вводится во 2 межреберное пространство
по среднеключичной линии. Убедитесь, что место введения в грудную клетку не медиально относительно сосковой линии и что игла не направлена к сердцу. Игла удаляется, а катетер оставляется открытым. Немедленный порыв воздуха из груди свидетельствует о наличии напряженного пневмоторакса. Эти манипуляции эффективно превращают напряженный пневмоторакс в простой пневмоторакс.
Во многих пособиях отмечается, что напряженный пневмоторакс – это клинический диагноз и он должен лечиться дренированием плевральной полости иглой. Теперь эта догма подвергается сомнению. Дренирование плевральной полости иглой – не настолько безвредное вмешательство, как думали ранее, и оно часто неэффективно для устранения напряженного пневмоторакса. Если невозможно услышать какое-либо движение воздуха, то нельзя узнать, действительно ли есть напряженный пневмоторакс и попала ли вообще игла в плевральную полость. Некоторые тучные пациенты могут иметь очень толстые стенки грудной клетки.
Иглы для дренирования плевральной полости также могут блокироваться, перегибаться, смещаться и выпадать. Таким образом, ослабленный напряженный пневмоторакс может снова незаметно накапливаться. Еще важнее то, что возникает возможность повреждения иглой легкого, особенно если пневмоторакса изначально нет. Воздушная эмболия вследствие надрыва легкого – также реальная проблема.
При отсутствии нарушения гемодинамики перед вмешательством разумно дождаться результатов ургентной рентгенографии органов грудной клетки. Это позволит избежать ненужных декомпрессий. Например, верхняя доля правого легкого спалась вследствие эндотрахеальной интубации с девиацией трахеи – эта клиническая ситуация напоминает напряженный пневмоторакс с противоположной стороны и можно установить ненужный дренаж грудной клетки слева.
Особые предупреждения при применении декомпрессии иглой:
- Декомпрессия иглой часто связана с осложнениями.
- Ее применение нелегко.
- Она никогда не может быть применена в случае, если мы просто не слышим дыхание с одной стороны.
НО
В очевидных случаях (шок с раздутыми шейными венами, аускультативно ослабленное дыхание, смещенная трахея) эта манипуляция может спасти жизнь
как патогенетическое лечение травматического пневмоторакса. В большинстве центров плевральные дренажные трубки должны быть доступны в реанимационном зале и должны размещаться в зоне быстрого доступа. Предпочтение отдают контролированному введению плевральной дренажной трубки над слепым применением иглы для дренирования плевральной полости при условии, что состояние дыхания и гемодинамики пациента дает несколько дополнительных минут для выполнения хирургической торакостомии.
После вскрытия плевры происходит декомпрессия напряженного пневмоторакса
и введение плевральной дренажной трубки может быть выполнено без спешки.
Это особенно верно для пациента, которому в это время проводится процедура вентиляции с положительным давлением вручную.
Литература
1. Cullinane D. C., Morris J. A, Jr, Bass J. G., Rutherford E. J. Needlethoracostomy may not be indicated in the trauma patient. Injury. 32(10):749-52, 2001
2. Eckstein M. Suyehara D. Needle thoracostomy in the prehospital setting. Prehospital Emergency Care. 2(2):132-5, 1998
3. Britten S; Palmer S. H; Snow T. M. Needle thoracocentesis in tension pneumothorax: insufficient cannula length and potential failure.
Манипуляции: Плевральная декомпрессия
Симптомы
Клинические данные указывают на напряженный пневмоторакс (острая дыхательная недостаточность, снижение дыхательных шумов на пораженной стороне, смещение трахеи) с быстрым ухудшением признаков жизнедеятельности
Оборудование
- Плевральная декомпрессионная игла
- Спиртовой тампон
- Сосудистый катетер 14 размера
Манипуляция
1. Определение места
- 2-е или 3-е межреберное пространство по среднеключичной линии
- 4-е или 5-е межреберное пространство по средней подмышечной линии
2. Обработайте операционное поле спиртом
3. Четко, но осторожно введите иглу по углом 90 градусов чуть выше верхнего края ребра, через кожу и плевру – пока не начнет выходить воздух или до явного ощущения того, что воздух выходит. Нижнюю часть ребра задевать не стоит,
так как можно повредить сосудисто-нервный пучок. Воздух должен свободно выходить (если нет, то вы не в плевральной полости).
4. Удалите иглу.
5. Закрепите при помощи пластыря.
6. Проверьте дыхательные шумы и постоянно следите за кардио-респираторным статусом пациента.
Осложнения
- Повреждения легких
- Пневмоторакс
- Кровопотеря, вызванная повреждением межреберной артерии или вены
Введение плевральной дренажной трубки
Когда установка плевральной дренажной трубки крайне необходима для лечения пациента, вы должны следовать следующей процедуре для правильного введения трубки и соответствующего ее функционирования.
Пропальпируйте 5‑е мержеберье возле грудины, чтобы определить правильный уровень, на котором вставляется плевральная дренажная трубка. Определите пересечение передней подмышечной линии и линии, проведенной через грудную клетку из 5-‑го межреберья. Это будет местом введения, если диафрагма не расположена выше, например, во время беременности, при вздутии живота или кишечника. Если это так,
то измеряйте расстояние от 3‑го или 4‑го межреберья на грудине. Почувствуйте расположенное ниже ребро. Пользуйтесь двойными перчатками, потому что во время введения трубки возможен разрыв перчатки.
Если пациент в сознании, используйте большие объемы 1% лидокаина для инфильтрационной анестезии области, где будет делаться разрез. Если у пациента сломаны ребра и он в сознании, процедура будет очень болезненной, несмотря
на лидокаин, поэтому применяйте от 0,1 до 0,2 мг/кг этомидата в/в. Он начинает действовать через 30 секунд и его действие длится от 3 до 5 минут. В течение этого времени может понадобиться вентиляции легких мешком Амбу.
Сделайте 3‑см разрез над выбранным ребром скальпелем №10. Углубите этот разрез в подкожно-жировую клетчатку. Используйте выгнутый тупой зажим Кармальта для создания прохода над ребром. Силой вставьте зажим над верхним краем ребра
и введите в грудную клетку. Если у пациента сломаны ребра, этот маневр будет очень болезненным, поэтому вы можете развести бранши зажима при прохождении через межреберное пространство, чтобы применять меньше давления. Раскройте промежуток широко. Вставьте палец в грудную клетку и убедитесь, что в этом участке легкое
не прилегает к грудной клетке. Используйте свой мизинец, если рана узкая. Если пациент очень мускулистый, адекватное открытие пространства может быть крайне тяжелым. В этом случае замените зажим Кармальта на зажим для почечной ножки (Mayo‑Guyon)
и расширяйте, пока не увидите проход в груди.
Выберите дренажную трубку размера 36 и положите ее на грудь так, чтобы вы понимали размеры трубки и необходимую глубину введения. Зажмите дистальный конец трубки между браншами другого зажима Кармальта. А теперь быстро выньте свой палец, на его место введите дренажную трубку и направьте ее в наивысшую точку плевральной полости. Если используете троакар, то введите его в трубку, но так, чтобы он не выступал из конца трубки. Благодаря этому трубка станет более жесткой, что облегчит ее установку. Временно отсоедините пациента от вентиляции с положительным давлением, чтобы легкие спались. Повторно подключите трубку, как только поймете, что она находится в правильном положении. Пришейте трубку к коже, используя шовные нитки 0 размера или другие плетеные нитки большого размера, оставляя два длинных конца шва, чтобы обернуть вокруг трубки. Завершите закрытие разреза скрепками.
Если трубка наполняется кровью, быстро зажмите ее зажимом Кармальта. Сообщите команде, что кровосборник должен быть присоединен к отсасывающему аппарату для возможной аутотрансфузии крови из грудной клетки, за исключением случаев, когда имеется травма брюшной полости с контаминацией грудной клетки содержимым желудка или кишечника.
Наложите стерильную повязку вокруг дренажной трубки. Подсоедините трубку
к отсасывающему устройству. Очень важно, чтобы все соединения трубки были надежными. Удобный способ состоит в применении нейлоновой кабельной стяжки, доступной
в строительных магазинах. После отсоединения отсасывающего аппарата от источника вакуума, в случае необходимости перемещения пациента, не зажимайте дренажную трубку. Вместо этого убедитесь, что уровень воды в дренаже по Бюлау достаточен. Может возникнуть напряженный пневмоторакс, если трубка будет зажата, особенно если есть утечка воздуха
из легких. Если вокруг пациента слишком мало места (например, в вертолете), вместо отсоса можно использовать односторонний клапан Геймлиха.
Если у пациента сильное кровотечение из грудной клетки через дренажную трубку и артериальное давление резко снижается, кровь в грудной клетке может служить для тампонирования кровотечения. В этом случае зажмите трубку и следите за эффектом.

Набор для установки дренажной трубки должен содержать иглодержатель, толстую шелковую нитку на режущей игле, скальпель №10, два зажима Кармальта, дренажную трубку размера 36 с троакаром или без него. Троакар используется только для того, чтобы придать трубке жесткость и облегчить ее введение. Зажим для почечной ножки
и односторонний клапан Геймлиха могут быть завернуты отдельно.
Наложите швы на кожу плотно вокруг трубки при помощи хирургического узла
и квадратного узла. Плотное прилегание кожи поможет избежать поступления воздуха
в грудь вокруг трубки. Размещение в груди трубки возле одного края разреза упрощает зашивание. Оставьте два длинных конца шва для оборачивания вокруг трубки и плотно завяжите. Если остались длинные хомуты возле трубки, она начнет медленно двигаться
в грудной клетке. Для экономии времени оставшуюся часть раны сведите при помощи степлера. Перед нанесением повязки проверьте надежность фиксации трубки.
Процедура введения плевральной дренажной трубки
Необходимые материалы
- дренажная трубка (размер 16-35);
- перчатки;
- односторонний клапан;
- скальпель (№10 или №15);
- зажим Келли;
- большой кровоостанавливающий зажим;
- Повидон-йод;
- шовный материал;
- 2% лидокаин для инъекций;
- игла;
- шприц.
Оценка пострадавшего
1. Если требуется, откройте верхние дыхательные пути;
2. Обеспечьте достаточное дыхание и помогите в меру необходимости;
3. Обеспечьте дополнительный кислород, если это возможно;
4. Подсоедините пострадавшего к пульсоксиметру, если это возможно.
Подготовка пострадавшего
1. Разместите пострадавшего в положении на спине;
2. Поднимите руку над головой на пораженной стороне;
3. Определите 4‑е или 5‑е межреберье и среднеподмышечную линию; Разрез кожи делается между среднеподмышечной линией и передней паховой подмышечной линиями над ребром, которое находится ниже межреберного уровня, выбранного для введения дренажной трубки. Для лучшего разграничения анатомии может быть использован хирургический маркер;
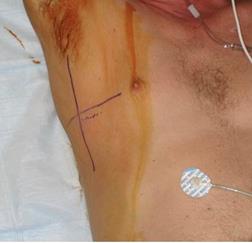
4. Обработайте место раствором Повидон-йода;
5. Наденьте стерильные перчатки;
6. Накройте операционное поле;
7. Выполните инфильтрационную анестезию 1% или 2% раствором лидокаина и позвольте медикаменту подействовать, если состояние пациента позволяет подождать.
Введите трубку
1. Сделайте поперечный разрез длиной 2 или 3 см над выбранным местом
и углубите его до межреберных мышц.
Примечание: Разрез кожи должен быть на 1‑2 см ниже межреберья, через которое будет вводиться трубка;
2. Вставьте большой зажим через межреберные мышцы в следующее межреберье выше разреза кожи;
3. Проколите кончиками зажима париетальную плевру и медленно расширьте отверстие при помощи раскрытия зажима на 1,5‑2 см;
Предостережение: Избегайте прокола легкого. Всегда используйте верхний край ребра для профилактики травматизации межреберных нервов и сосудов.
4. Сразу вставьте палец в перчатке в разрез, чтобы очистить от спаек, сгустков и тому подобного;
5. Зажмите кончик дренажной трубки зажимом. Вставьте конец трубки в разрез после удаления своего пальца из отверстия;
6. Вставьте трубку, пока последнее дренажное отверстие на ней не войдет
на 2,5‑5 см внутрь грудной клетки;
7. Соедините конец трубки односторонним клапаном (клапан Геймлиха, дренаж по Бюлау или другой импровизированный);
8. Зафиксируйте трубку, используя шовный материал;
9. Наложите окклюзионную повязку на место разреза;
10. Сделайте рентгенограмму грудной клетки для подтверждения размещения трубки, если это возможно.
Повторная оценка состояния пострадавшего
1. Проверьте двустороннее дыхание
2. Наблюдайте и фиксируйте жизненные показатели каждые 15 минут
Документируйте процедуру
| РАЗМЕРЫ ДРЕНАЖНЫХ ТРУБОК | |
| Мужчины | 28-32 |
| Женщины | |
| Дети | 12-28 |
| Младенцы | 12-16 |
| Новорожденные | 10-12 |
Почти все устройства для отсасывания грудной клетки используют принцип трехколбовой системы. У всех пациентов с травмой грудной клетки с гипотонией в анамнезе перед введением дренажа в грудную полость прикрепите устройство автотрансфузии к дренажной системе грудной полости.

Трехколбовая система
для дренирования грудной полости
Наложение швов – дренажные трубки и капельницы
Плевральные дренажные трубки, трубки для трахеотомии и центральные внутривенные катетеры для предотвращения случайного смещения часто фиксируют
при помощи швов. Периферические внутривенные катетеры также могут быть пришиты для дополнительной безопасности во время эвакуации пациента или у больных
с ожогами. Для этой процедуры лучше отдавать предпочтение прямым иглам.
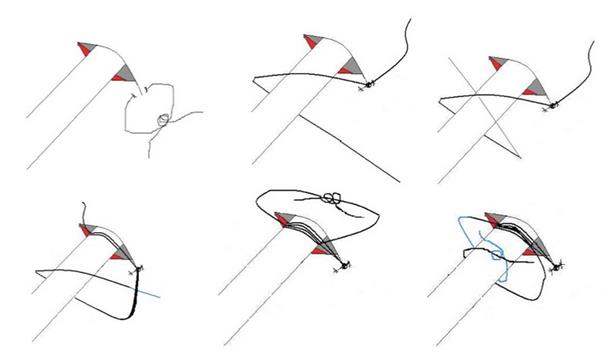
Манипуляция
1. Используя прямую иглу или выгнутую иглу с иглодержателем, проведите иглу через кожу примерно на 1 см. Поместите шов возле порта катетера, трубки
или специальных фабричных отверстий для шовного материала.
2. Зафиксируйте узел шва к коже.
3. Сделайте оборот одним концом шовного материала по часовой стрелке вокруг порта катетера или трубки дважды, другим концом против часовой стрелки.
Если трубка/катетер имеет специальные фабричные отверстия для шовного материала, придерживайтесь инструкции производителя, чтобы правильно его закрепить.
4. Завяжите другой узел для обеспечения надежного закрепления.
Другие особые важные замечания
5. Всегда привязывайте узел к коже в первую очередь. Привяжите устройство
к первому узлу. Не привязывайте устройство непосредственно к коже.
6. Завязывайте первый узел надежно, но не слишком пережимайте, так как это может обезобразить или перетянуть кожу.
7. Завязывайте второй узел надежно. НЕ сужайте просвет катетера или трубки.
Литература
1. Silver M, Bone R. C. The technique of chest tube insertion. J Crit Illness 1986; 1(2): 45‑51
Восстановление проходимости дыхательных путей: выводы
В этом разделе пособия, посвященном восстановлению проходимости дыхательных путей, были рассмотрены теоретические и практические аспекты основного и расширенного восстановления проходимости дыхательных путей. Освоение методик расширенного восстановления проходимости дыхательных путей происходит только после досконального овладения основными приемами. Войсковой медик должен уметь быстро оценивать общее состояние пациента и характер повреждений, проверять проходимость дыхательных путей
и проводить вторичный, более подробный осмотр пострадавшего. Оказать надлежащую помощь при травме дыхательных путей в военно-полевых условиях довольно сложно. Для этого необходимо многое освоить, изучить, отшлифовать.
Войсковой медик должен уметь быстро оценивать травму и проводить первичный осмотр, восстанавливать проходимость дыхательных путей, применяя основные
и расширенные техники, работать с дыхательными мешками, проводить интубацию, создавать воздуховоды хирургическим путем, интубировать, проводить декомпрессию грудной клетки при помощи иглы, вставлять дыхательные (дренажные) трубки. Чтобы успешно завершить курс, курсант должен демонстрировать практические умения
на следующих занятиях:
- быстрая оценка травмы / первичный осмотр пострадавшего
- восстановление проходимости дыхательных путей, применяя основные
и расширенные методики
- орофарингеальный воздуховод
- назофарингеальный воздуховод
- ларингеальные маски (I‑Gel)
- дыхательный мешок (BVM), адекватная вентиляция легких (один и два человека)
- эндотрахеальная интубация
- воздуховоды, созданные хирургическим путем
- декомпрессия напряженного пневмоторакса декомпрессионной иглой
- вставление трубки в грудную клетку для окончательного лечения напряженного пневмоторакса
Следует также помнить, что травму оценивают быстро, определяя ее характер. Первичная оценка проводится только после устранения основного источника опасности (например, огневым превосходством) и остановки опасных для жизни кровотечений. Оценка проводится для всех пациентов после каждого перемещения, нового вмешательства, любого изменения состояния (становится лучше или хуже) и на протяжении всего лечения. Если вы сами скрупулезно не обследуете раненного и не найдете пораженные места, то можете пропустить травму, а в результате солдат может умереть. Поэтому постоянно оценивайте состояние своего пациента.
Лечение ран
Перевязка и ушивание ран
Войсковой медик может иметь доступ к безопасному и чистому месту
для перевязки ран, но такого места может и не быть. Однако для текущего ухода
за ранеными в полевых условиях важно, чтобы войсковой медик хорошо понимал методику и основные принципы перевязки ран. Этот раздел позаимствован из работы Леоны Бойер «Пособие для студентов по перевязке ран» и адаптирован для войсковых медиков. Чтобы овладеть методикой перевязки и ушивания ран, необходима тщательная практика. Чем чаще вы накладываете швы, тем лучше у вас выходит. Поэтому наработать хорошую практику непросто, для этого нужно овладеть хирургической техникой, а не просто повторять свои действия.
Физический состав хирургической нити
Шов – это полоска любого материала, которую применяют для сопоставления краев раны и которая обеспечивает их удержание, пока ткани заживают естественным путем. При выборе вида шва следует принимать во внимание три фактора. На упаковке шовного материала должно быть обозначение:
– Нитьрассасывается (Absorbable)илине рассасывается (Non-absorbable)
– Нить из природного (Natural) или синтетического (Synthetic) материала
– Нить плетеная (Braided) или монофиламентная (Monofilament)
Рассасывающиеся нити
Некоторые нити рассасываются в организме через определенный промежуток времени при помощи двух механизмов: протеолиза и гидролиза. Их применяют тогда, когда фиксация краев раны нужна на определенный период времени, после чего заживляющиеся ткани могут сами себя удержать. Механизм распада и постепенного рассасывания нити в тканях зависит от типа использованного материала.
– В нитях естественного материала: протеолиз
– В нитях синтетического материала: гидролиз
Нерассасывающиеся нити
Нерассасывающиеся нити либо удаляют после периода заживления (как это происходит с большинством швов кожи), либо они навсегда остаются в организме.
Если зашивают кожу, их обычно удаляют через 7-10 дней, однако этот срок зависит
от локализации и клинической ситуации (см. рекомендации далее в этом разделе).
Нерассасывающиеся нити остаются в организме навсегда, их применяют тогда, когда зашитые ими ткани даже после заживления будут недостаточно прочными. Эффективная прочность на разрыв таких швов все время остается высокой.
Примечание: некоторые нерассасывающиеся нити – такие, как шелк и нейлон – со временем могут значительно ослабнуть в организме, поэтому их нельзя считать постоянными швами. Если вы хотите, чтобы шов остался навсегда – тогда правильно выбирайте шовный материал.
Нити природного происхождения
Нити природного происхождения изготавливают из тканей животных или растений. Их белковый состав может вызвать наиболее выраженную реакцию (воспаление) среди всех видов нитей. Полезная прочность нитей в тканях сохраняется от нескольких дней для кетгута с быстрым рассасыванием (Fast Catgut) до нескольких месяце для шелка,
у каждого человека этот показатель индивидуален.
Синтетические нити
Нити можно синтезировать из широкого спектра полимеров. Ткани меньше реагируют на синтетические материалы, чем на натуральные волокна, поэтому их прочность и скорость деградации (для рассасывающихся нитей) подобна и предсказуема
для всех людей. Синтетические нити бывают монофиламентными и плетеными.
Плетеные нити
В таких нитях сплетены или скручены вместе несколько волокон или полосок. В результате этого получают крепкую нить, гибкую и удобную в использовании. Мультифиламентные, или плетеные нити менее «гладко» проходят через ткани, чем монофиламентные, такое «затягивание» тканей может их травмировать. Для уменьшения таких проблем применяют плетеные материалы с покрытием, но это не устраняет полностью возможность травматизации тканей.
Поверхность нити должна соответствовать требованиям для соответствующих тканей, а узлы должны обладать нужными качествами. Шершавая поверхность шва может вызвать травматизацию и разрезать окружающие ткани – это нежелательно. Поэтому при выборе шовного материала следует принимать во внимание как структуру ткани, так и свойства поверхности шва. В принципе нить с шершавой поверхностью можно связать с меньшим количеством узлов, чем нить с гладкой поверхностью, поскольку в таком случае меньше вероятность, что узлы самопроизвольно развяжутся.
Многие такие нити покрыты специальным веществом для уменьшения травматизации тканей, в связи с чем они становятся более скользкими. Все виды нитей следует тщательно связывать, обращая внимание на адекватное количество хирургических узлов и правильное их затягивание. Мультифиламентные нити могут колонизировать бактерии, их травматичнее удалять, поскольку ткани теснее облегают шершавую поверхность нити. Поэтому эти нити не являются наилучшим выбором для зашивания кожи. Однако шов, наложенный этими нитями, более мягкий, поэтому
их применяют для зашивания тканей, где основное внимание уделяют комфорту пациента.
Монофиламентные нити
Эти нити состоят из одного волокна или полоски шовного материала.
Их поверхность очень гладкая и легко проходит через ткани, уменьшая травматизацию
от «затягивания» тканей. Однако ими тяжелее манипулировать и завязывать, поскольку они менее гибкие, чем мультифиламентные нити. Большинство синтетических монофиламентных нитей также до определенной степени обладают «памятью»: при завязывании узла они сохраняют свой контур и форму сгиба. Из-за этой памяти нить сохраняет форму, приобретенную в упаковке шовного материала, поэтому с ней тяжелее работать. В зависимости от материала память некоторых нитей (за исключением всех синтетических нитей) можно до определенной степени ослабить.
Свойства этой памяти можно использовать для избегания развязывания узлов, адекватно затягивая каждый узел к предыдущему. Теперь память будет помогать удерживать новую форму узла. Недотянутый узел будет пытаться повернуться
к предыдущей форме и будет ослабляться или полностью развязываться. Монофиламентные нити не колонизируют бактерии, они не прикрепляются к тканям, поэтому такие швы кожи легко удалять. Из-за жесткости конструкции эти швы могут вызывать у пациента дискомфорт, а их свободные концы в некоторых случаях могут прокалывать ткани.
Дата добавления: 2016-11-22; просмотров: 1791;
