Позвоночник исследуют при вскрытии грудной и брюшной полостей, осматривют и отмечают искривление его и пр.
Для исследования тел позвонков удобнее всего произ-вести скалывание широким долотом части тел позвонков ни длине позвоночника в направлении от поясничного от-тела к шейному или произвести два параллельных и схо-дящихся в глубине распила позвоночника по длине его так, чтобы можно было вынуть клиновидную ленту (трех-гранную призму), состоящую из части тел позвонков. Наконец, можно извлечь весь позвоночник, перерезав межпозвоночные хрящи в поясничной и шейной части его и, отделив от мягких тканей, исследовать его на сагит-тальном распиле.
Костный мозг исследуют при вскрытии грудины, тел позвонков, ребер и пр. Грудину вскрывают поперечным распилом, а из него — плоскостным, дающим большую площадь для осмотра. Костный мозг трубчатых кос-тей исследуют на продольных распилах или при скалывании долотом части трубчатой кости между двумя поперечными надпилами ее (например, бедра). Отмечают цвет костного мозга, сочность, набухлость, сухость, бледность, кровоизлияния, некрозы, гнойники, опухоли и пр.
Эпифизы костей также исследуют на продоль-ных распилах. Обращают внимание на линию энхондраль-пого окостенения—границу между эпифизом и диафи-зом, кровоизлияния, пигментацию, отделение эпифизов (как при болезни Барлова) и пр.
Суставы исследуют при помощи разрезов, близких к применяемым в хирургии при экзартикуляции и резекции суставных концов костей. При этом отмечают состояние капсулы сустава, ее толщину, повреждения, кровоизлияния, нагноения, прорастания, утолщения и пр., объем полости сустава, содержимое; осматривают синовиальный слой капсулы, внутрисуставные связки, мениски или диски (где они имеются), суставные поверхности и отмечают цвет, гладкость или шероховатость, сращения, кровоизлияния и пр. Наконец, производят распилы эпифизов.
Для исследования отдельных областей конечностей ниже даются ориентировочные указания.
ИССЛЕДОВАНИЕ КОНЕЧНОСТЕЙ
При вскрытии конечностей исследуют кожу, подкожную клетчатку, мышцы, сухожилия, фасции, кровеносные и лимфатические сосуды, лимфатические узлы, нервы, надкостницу, кости и костный мозг.
Исследование ведется путем препаровки по правилам анатомии.
Верхние конечности
Подключичная область хорошо обнажается при разрезах Медведева (см. рис. 22 и рис. 31). В области ключицы подкожная клетчатка тонка. Надкостница ключицы развита хорошо и легко отделяется. А. и v. subclavia окружены сосудистым влагалищем, кроме того, они прикрыты еще подключичной мышцей, прикрепляющейся к нижней поверхности акромиального конца ключицы и являющейся для них как бы подушкой. Благодаря этому поднадкостничные переломы ключицы редко сопровождаются повреждением подключичных сосудов и нервов.
Здесь могут наблюдаться, кроме поднадкостничных переломов ключицы, ранения кожных сосудов (а. и v. per-forantes) и nn. supraclavicularis, большой грудной мышцы, подкожной вены (v. cephalica), вливающейся в v. axillaris дельтовидной артерии (a. deltoidea из a. tho-racoacromialis, ветвь a. axillaris), и подключичного сосудисто-нервного сплетения, для исследования которого можно применить следующий прием.
Ключицу вычленяют в грудино-ключичном сочленении, перепиливают несколько латеральнее ее середины и оттягивают латерально вместе с грудными мышцами, перерезанными у места их прикрепления к ребрам. Этим достигается широкое обнажение подключичных сосудов и нервного сплетения.
Если разрезы Медведева для вскрытия лица применены не были, то нужно использовать линейный разрез кожи с распилом ключицы по середине.
Голову нужно откинуть назад и повернуть в противоположную сторону. Разрез кожи проводят от середины заднего края грудино-ключично-сосковой мышцы через середину ключицы к середине нижнего края большой
грудной мышцы. Обнаженную разрезом ключицу перепиливают посередине и концы ее разводят крючками в стороны.
Далее рассекают подключичную мышцу, обе грудные мышцы. Позади fasciae coracoclavicostalis в клетчатке обнажается сосудисто-нервный пучок на всем протяжении от латерального края m. scaleni anterioris до подмышечной ямки.
Дельтовидную область обнажают продолженным разрезом Медведева или от акромиона по направлению к середине локтевой ямки.
Наибольшее значение здесь имеют ранения задней, окружающей плечо на уровне его хирургической шейки, в 5—7 см от акромиона, артерии (a. circumflexa humeri posterior), отходящей от подмышечной артерии и сопровождающих ее вен (vv. comitantes) и нервов (из п. axil-laris).
Лопаточную область обнажают дополнительным разрезом, идущим горизонтально по спине от акромиона.
Здесь осматривают трапециевидную мышцу, надост-ную мышцу, а между ними — слой рыхлой соединительной ткани, переходящей в такую же рыхлую ткань надключичной и подмышечной ямок, поперечную лопаточную артерию (a. transversa scapulae) из truncus thyreocervica-lis подключичной артерии; далее осматривают подостную мышцу m. infraspinatus.
Нагноения в подостной ямке при остеомиелитах лопатки и кровоизлияния могут проникнуть в район плечевого сустава по фасциальным щелям.
Поди ы щечная впадина. Дополнительных разрезов, кроме сделанных, для исследования подмышечной впадины не требуется.
Дном подмышечной впадины является подмышечная фасция. Передняя стенка образована ключицей и m. pectoralis major et minor.
Задняя стенка образована m. subscapalaris, te-res major et latissimus dorsi.
Внутренняя — m. seratus anterior.
Наружная — плечевым сочленением и верхней третью плечевой кости с клювовидно-плечевой мышцей (m. coracobrachialis) и короткой головкой двуглавой мышцы (m. biceps brachii).
13 Патологоанатомическая техника 193
Кожа впадины богата железами: потовыми и сальными. Нередко здесь наблюдаются изолированные гнойные воспаления их. Гематомы и абсцессы над- и подключичной области по лимфатическим путям и межфасциальным щелям иногда спускаются в подмышечную впадину.
Сосудисто-нервный пучок находится у внутреннего края m. coracobrachialis ближе к наружной стенке. В верхнем отделе поверхностнее всего лежит объемистая подмышечная вена, отчасти покрывающая артерию и нервы. Она иногда бывает двойной.
Плечевой сустав также вполне доступен для исследования при сделанных уже разрезах. Огнестрельные ранения его встречаются часто. Из переломов наблюдаются чаще переломы хирургической шейки, реже — большого бугра.
Лимфатические узлы лежат ближе к внутренней стенке.
При вывихах головка плеча входит внутрь подмышечной ямки и вперед, оказывая давление на артерию, которая при этом иногда разрывается. Разрыв артерии может произойти и при вправлении вывиха плеча, и при переломе шейки его.
Воспаление суставной сумки плечевого сустава может возникать первично и вторично с окружающих тканей при остеомиелите или метастатически, как, например, при пневмонии.
Здесь можно встретиться с туберкулезом, гонореей, сифилисом, обусловливающими воспаление сустава. Нередко встречается деформирующий артрит и пр.
Плечо вскрывают, как указано, разрезом, идущим от акромиона к середине локтевой ямки (см. «Дельтовидная область»). Здесь обнажаются плечевая артерия и две вены, ее сопровождающие.
Срединный нерв в верхней трети плеча лежит снаружи от артерии. В середине плеча о« перекрещивается с артерией и далее лежит с внутренней стороны ее.
Лучевой нерв на задней стороне плеча лежит в верхней его части, а на передней стороне — в нижней. Для его обнажения проводят разрез от углубления между задним краем дельтовидной мышцы и длинной головкой трицепса до передней поверхности медиального мыщелка. Нерв лежит рядом с a. profunda brachii.
194 -
Локтевойнерв проходит вдоль срединного края плеча от вершины подкрыльцовой ямки к задней поверхности срединного мыщелка сзади от плечевой артерии и срединного нерва.

|
Весь сосудисто-нервный пучок плеча располагается в открытой кпереди и медиально срединной борозде двуглавой мышцы во влагалище, ясно выраженном только в середине плеча и между головками трехглавой мышцы и плечевой костью.

|
Здесь наблюдаются разрывы сосудов и нервов и переломы плеча. Наибольшее значение имеет остеомиелит плеча.
Л о ктевой сустав вскрывают поперечным разрезом с разгибательной стороны.
| Рис. 46. Разрезы для вскрытия кистей по методу Медведева (объяснение в тексте). |
Предплечье вскрывают продольным разрезом по сгибательной поверхности. Исследуют мышцы, сосуды, нервы, кости и пр.
Лучезапяетный сустав вскрывают с тыльной стороны дугообразным разрезом, вогнутостью обращенным к пальцам. При уборке трупа этот разрез можно забинтовать.
Кисть. Вскрытие межфаланговых суставов производят с тыльной стороны, исследование сосудов, нервов, сухожилий — с ладонной стороны.
Для случаев, когда необходимо произвести вскрытие кистей рук так, чтобы разрезы не были видны, нами предложен следующий способ.
Проводят поперечный разрез кожи предплечья на границе средней и нижней трети его. Далее проводят разрезы кожи по локтевому и лучевому краям его, придерживаясь вблизи сгибательной поверхности предплечья; разрезы продолжают на кисть до основной фаланги мизинца и большого пальца. Эти разрезы позволяют отсепаро-вать кожу как с тыльной, так и с ладонной поверхности и произвести необходимые исследования (рис. 46, А, Б),
13*
Если отпрепарировать тыльный кожный лоскут до основания всех пальцев, то можно произвести п л о с-костный распил через весь скелет кисти и лучезапястного сустава, что даст возможность осмотреть все кости кисти и лучезапястного сустава.
Это можно сделать дуговой пилой, проведя сначала перпендикулярный к кисти распил, а затем из него во фронтальной плоскости.
Если представляется необходимым исследовать пальцы, то сделанные разрезы следует продолжить до ногтевых фаланг мизинца и большого пальца, держать ближе к ладонной поверхности. Далее необходимо делать разрезы по бокам ладонной поверхности каждого пальца до ногтевых фаланг, соединяя эти разрезы между пальцами. При этом кожа может быть отсепарована как с ладонной, так и с тыльной стороны и исследованы все фаланги, сухожилия и пр.
Особенно осторожно нужно поступать с указательным пальцем, производя разрезы только на ладонной поверхности его.
По окончании исследования разрезы зашивают тонкой ниткой и при обычном положении рук трупа швы оказываются совершенно скрытыми, а поперечный разрез предплечья прикрыт рукавом.
Нижние конечности
Ягодичная область. Повреждения этой области относятся к очень тяжелым и опасным. При исследовании сначала производят внешний осмотр ее. Для ориентации следует пользоваться тремя основными костными точками: 1) spina ossis illii anterior superior, 2) trochan-ter major, 3) tuber ischii.
Для определения смещения головки бедра при раздроблении ее, вывихе, переломе шейки бедра и пр. следует пользоваться линией Розера — Нелатона, которая соединяет две точки — spina illii anterior superior и tuber ischii.
Положив труп на бок и приведя бедро к животу под прямым углом, соединяют обе точки ниткой или проводят линию химическим карандашом.
На этой линии нормально находится большой вертел. При переломах, раздроблениях, вывихе он располагается
| обычно выше этой линии и редко — ниже ее. По этой линии и проводят разрез кожи. Мышцы этой области образуют три слоя: 1) mm. glu- |
| — mm. gluteus medius, 3) глубокий слой — |
|
teus maximus, 2) средний слой-piriformis, obturator internus и mm. gluteus minimus и obturator externus. Осматривают и отмечают их состояние.
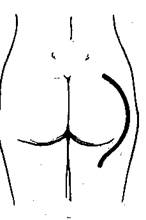
| Рис. 47. Разрез для вскрытия и исследования сосудов ягодичной области. |
Сосуды из a. hypogast-rica и нервы из plexus sacra-lis выходят из полости таза через foramen ischiadicum major. V. glutea superior и п. gluteus superior выходят через foramen supraperiforme. A. glutea superior, самая крупная ветвь от a. hypogastricae, делится на ветви, анастомозирующие с а. lumbalis, ileolumbalis, sacralis, glutea inferior и circumflexa femoris lateralis. Ими обеспечивается коллатера-льное кровообращение при перевязке a. iliaca externa, a. femoralis и пр.
Наилучший доступ к сосудам ягодичной области дает большой лоскутный разрез, окаймляющий ягодичную мышцу (рис. 47).
После перерезки большой ягодичной мышцы у места перехода ее в сухожилие кожно-мышечный лоскут оттягивается кверху и медиально, чем и создается доступ к сосудам и нервам ягодичной области.
N. ischiadicus покрыт большой ягодичной мышцей, а у нижнего края ее он располагается поверхностно, далее же его покрывают сгибатели бедра: mm. biceps femoris, semitendinosus et semimembranosus.
Для обнаружения этого нерва проводят разрез между tuber ischiadicum и trocha*nter major и далее вниз по середине задней поверхности бедра.
Тазобедренный сустав. Тазобедренный сустав вскрывают спереди продолженным основным разрезом, идущим книзу от середины пупартовой связки. Отделив мышцы, разрезают суставную сумку, поверты-
вают бедро по оси кнаружи за стопу и вывихивают головку бедра кпереди. Круглую связку рассекают ножницами.
Здесь наблюдаются переломы головки бедра, шейки бедра, большого вертела и пр.
Паховая область. Паховую область вскрывают разрезом кожи, идущим от 'symphysis ossis pubis лате-рально на бедро. Отпрепаровывают кожный лоскут с подкожной клетчаткой. Кожа здесь тонка и подвижна, за исключением находящейся на пупартовой связке (почему и образуется паховая складка).
V. saphena magna, лежащая в области скар-повского треугольника поверх широкой фасции бедра, иногда бывает удвоенной. Оба ее ствола сливаются в один вблизи впадения в бедренную вену.
При вскрытии этой вены, как и бедренной, следует обращать внимание на недостаточность их клапанов, обусловливающих варикозное расширение вен конечности.
Лимфатические узлы паховой области располагаются параллельно пупартовой связке в количестве от 4 до 16 и принимают лимфатические сосуды с поверхности бедра, с кожи живота книзу от пупка, из ягодичной области, промежности, области anus, наружных половых органов, а у женщин и из шейки матки.
Поэтому данные узлы увеличиваются при воспалениях и новообразованиях наружных половых органов и шейки матки (метастазы).
Кроме этих лимфатических узлов, есть еще глубокие в количестве 3—7, лежащие вдоль бедренной артерии между листками жировой фасции бедра. Отводящие сосуды всех лимфатических узлов впадают в узлы, лежащие вдоль наружной подвздошной артерии.
Пупартова связка, портняжная мышца и длинная приводящая образуют скарповский треугольник, в пределах которого часто производят операции: перевязку сосудов, обнажение нерва (денудацию), экстирпацию и др., а также по поводу варикозных вен, бедренных грыж и пр.
Мышечная лакуна, которая служит местом выхода на бедро натечных абсцессов из тел позвонков при туберкулезе их, имеет следующие границы: спереди — пупартова связка, сзади и снаружи — подвздошная кость, изнутри — lig. iliopectineum.
Натечные абсцессы проходят под пупартовой связкой и сращенной с ней фасцией и задерживаются у малого вертела. Сюда же могут стекать абсцессы и тазобедренного сустава, прокладывающие себе путь через его капсулу. В редких случаях через мышечную лакуну могут выходить и бедренные грыжи.
Сосудистая лакуна ограничена спереди пупартовой связкой, сзади куперовой связкой, снаружи — lig. iliopectineum, изнутри — lig. lacunare, или жимбер-натовой связкой.
Здесь, кнутри от бедренной вены, остается незащищенное пространство, через которое выходят бедренные грыжи.
Это и есть внутреннее отверстие бедренного канала, внутреннее бедренное кольцо; оно ограничено спереди пупартовой связкой, сзади — куперовой, изнутри — жимбернатовой, а снаружи — влагалищем бедренной вены.
Все бедренные грыжи выходят под пупартовой связкой, чем и отличаются от паховых, выходящих над пупартовой связкой.
Паховый канал у взрослых заращен и содержит у мужчин семенной канатик, а у женщин круглую маточную связку. Он ограничен спереди апоневрозом наружной косой мышцы, сверху — нижним краем m. obliquus int. и m. transversus abdominis, снизу — пупартовой связкой, а сзади граничит с fascia transversa.
Fascia transversa покрывает funiculus spermaticus и, спускаясь книзу, образует общую оболочку яичка (tunica vaginalis communistestis).
При незарастании влагалищного отростка брюшины возникают врожденные паховые грыжи.
Бедро. Бедро вскрывают продольными разрезами спереди, продолжая разрез, проведенный для вскрытия тазобедренного сустава. Здесь осматривают мышцы, сосуды, нервы и пр.
Линия направления бедренной артерии идет от середины расстояния между spina ilei anterior superior и symp-hysis ossis pubis к бугорку на задне-верхней поверхности внутреннего мыщелка бедра (tuberculum adductori-um), где прикрепляется сухожилие m. adductoris magni.
Артерия лежит в углублении между группой разгибателей и группой приводящих мышц,
Вена лежит вверху кнутри от артерии, но вскоре переходит на заднюю ее поверхность, где и располагается на всем остальном протяжении.
N.сrurа1is вверху лежит отдельно от сосудов в мышечной лакуне. На границе средней и нижней трети бедренной артерии от него отходит п. saphenus major, который все более и более приближается к артерии, а в канале приводящих мышц лежит впереди нее.
Для обнажения бедренной артерии нужно слегка согнуть конечность в тазобедренном и коленном суставах и отвести ее кнаружи.
Коленный сустав. Коленный сустав вскрывают дугообразным разрезом кожи, который проводят сразу до кости.
Начиная на границе средней и нижней трети внутренней поверхности бедра, разрез ведут вниз до нижнего края надколенной чашечки, поворачивают на переднюю поверхность ниже надколенной чашечки, переходят на наружную поверхность бедра и заканчивают на границе средней и нижней трети его.
Теперь, захватив острым крючком нижний край лоскута, пересекают lig. patellae proprium и суставную сумку и отсепаровывают от нижней части бедра.
Отделенный лоскут вместе с коленной чашечкой отбрасывают кверху, сгибают ногу в коленном суставе под прямым углом и осматривают обнаженные суставные поверхности.
Для распила нижнего эпифиза бедро фиксируют левой рукой, помощник фиксирует голень. Листовой пилой делают фронтальный распил эпифиза и части диафиза от одного мыщелка к другому. После этого делают поперечный распил бедра у места окончания первого распила и снимают переднюю половину эпифиза с частью диафиза.
Голе н ь. Голень вскрывают продольными разрезами соответственно ходу сосудов и нервов. По медиальной поверхности вскрывается a. tibialis posterior.
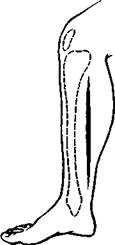
Разрез ведут по линии, отстоящей вверху на поперечный палец от медиальной грани tibiae, а внизу проходящей посередине между задним краем внутренней лодыжки и медиальным краем ахиллова сухожилия (рис. 48).
В верхней трети голени артерия лежит глубоко, поэтому нужно рассечь апоневроз голени, оттянуть меди-
альный край m. gastrocnemii и в дне раны пересечь m. soleus. Если эха мышца не видна, то, надавливая рукой на заднюю поверхность голени, можно легко заставить ее показаться.
Теперь видна артерия. Она сопровождается двумя венами и п. tibialis, который лежит на всем протяжении латерально от артерии.
|
|
Рис. 48. Разрез для
исследования a. tibialis
posterior.
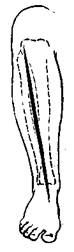
Рис. 49. Разрез для
исследования a. tibialis
anterior.
A. tibialis anterior вскрывают на передней поверхности по линии, проведенной вверху посередине между tubero-sitas tibiae и capitulum fibulae, книзу посередине между обеими лодыжками (рис. 49). Она лежит глубоко — в верхних двух третях на межкостной связке, а в нижней — тесно прилежит к кости. Ее сопровождают две вены и п. peroneus profundus, который вверху лежит кнаружи от артерии, в средней трети ее перекрещивает, а внизу лежит кнутри от нее.
V. saphena magna, лежащая поверхностно, вскрывается по внутренней поверхности голени.
Голеностопный сустав. Голеностопный сустав вскрывают на тыльной стороне дуговым разрезом,
идущим от одного мыщелка до другого выпуклостью к пальцам. Лоскут кожи отсепаровывают кверху и вскрывают суставную сумку при сильном подошвенном сгибании стопы.
Стопа. Стопу вскрывают продольными разрезами на тыльной или подошвенной стороне, межфаланговые суставы — на тыльной стороне.
Для детального исследования стопы можно рекомендовать следующий способ.
Разрез проводят от верхушки латеральной лодыжки перпендикулярно к подошве до латерального края стопы, далее по латеральному краю стопы до основания V пальца, затем поперек тела стопы вдоль основания всех пальцев до медиального края стопы, потом по медиальному краю ее и заканчивают над медиальной лодыжкой, проходя через нее.
Далее в зависимости от целей исследования поступают различно.
Можно отпрепарировать кожный лоскут и исследовать сухожилия, сосуды, нервы, кости, мышцы и произвести плоскостный распил стопы, для чего дуговой пилой делают вначале поперечный перпендикулярный распил стопы через метаторсальные кости, а затем, следуя кожным разрезам, распилить весь скелет стопы и голеностопного сустава. Этим создается возможность полного осмотра всех костей и суставов стопы и голеностопного сустава.
Дата добавления: 2016-07-09; просмотров: 744;
