ВСКРЫТИЕ ЛИМФАТИЧЕСКОГО ПРОТОКА ПО МЕТОДУ ВИТУШИНСКОГО
При извлечений органокомплекса нужно щадить заднее средостение и рассекать задние медиастинальные листки плевры и ножки диафрагм у самого позвоночника. Нельзя отрывать органы грудной полости, так как проток может порваться и часть его останется в трупе.
Чтобы сохранить шейную часть протока, нужно органы шеи извлекать вместе с сосудисто-нервными пучками, рассекая ткани как можно латеральнее.
Извлеченный органокомплекс укладывают задней поверхностью кверху на препаровочный столик. Прежде всего исследуют грудной проток.
Найдя его между аортой и непарной веной справа в виде тонкого белого шнура 2—3 мм в поперечнике, от-препаровывают его в стороны брюшного и шейного его отделов.
Брюшной проток в виде цистерны или некоторого утолщения лежит между ножками диафрагмы на задней стенке аорты больше справа. Далее можно от-препаровать оба корешка протока1 (trunci lumbalis) и поясничные сплетения с лимфатическими узлами.
Отпрепаровывая проток к шее, можно проследить его верхнюю шейную часть позади пищевода и между пищеводом и левой подключичной артерией. Далее он лежит слева от пищевода, потом, образуя дугу, поворачивает влево, проходя позади (поверх) сосудисто-нервного пучка.
Если потрудиться и тщательно отпрепаровать венозный угол и образующие его вены, левую подключичную и внутреннюю яремную, то можно увидеть место впадения протока в этот угол.
Вскрывать проток нужно маленькими тупоконечными (неколющими) ножницами.
Нормально в протоке содержится прозрачная, бесцветная жидкость — лимфа. Значительное его наполнение наблюдается при общих отеках.
Иногда лимфа бывает окрашена кровью в той или иной степени, вплоть до образования красных свертков.
Это чаще наблюдается в шейной части протока, реже — на всем протяжении; в этом случае он может быть принят за вену.
Наиболее частой причиной поступления крови в грудной проток является, как полагают, венозный застой в агональном периоде, что влечет расширение сосудов и возникающую вследствие этого недостаточность клапанов в месте впадения протока.
Возможно также поступление крови в грудной проток через лимфо-венозные анастомозы с непарной веной, межреберными венами, полой, почечными, подвздошными. В протоке могут наблюдаться тромбы.
Гнойный лимфангит протока встречается очень редко, при раке желудка и пищевода (В. И. Витушинский).
Травма чаще наблюдается в шейной и грудной части протока. Смерть при этом наступает отдаленная вследствие истощения, обусловленного лимфоррагией. Повреждение шейного отдела протока может произойти при экстирпации глубоколежащих пакетов лимфатических узлов, при удалении нижнего шейного симпатического узла и при других операциях.
Для определения места повреждения можно в проток налить тушь по току лимфы. Против тока этому будут препятствовать клапаны. При этом его лучше не препа-ровать, так как можно незаметно перерезать мелкие боко-иые веточки и из них будет выходить тушь, что введет исследователя в заблуждение.
Иногда в протоке обнаруживают метастазы рака, лимфогранулематоз, туберкулез и пр.
Еще до вскрытия необходимо внимательно осмотреть труп и описать его сложение и развитие — правильное, пропорциональное или нет, есть ли отставание в росте всего тела, как при открытом боталловом протоке, нет ли пороков развития, как гипоспадия, эписпадия и др.
При многих врожденных пороках сердца наблюдаются расстройства кровообращения, возникает цианоз общий, как при значительных дефектах в межжелудочко-вой перегородке, или местный, как при тетраде Фалло, цианоз языка и пальцев, имеющих вид барабанных палочек.
При коарктации (сужении) аорты могут также на-блюдаться расстройства кровообращения.
i2* г?а
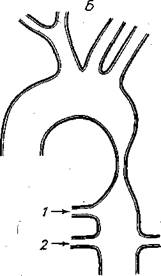
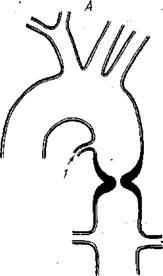
Коарктация аорты может встретиться в двух типах: коарктация детского (инфантильного) типа, при которой сужение аорты располагается выше открытого и расширенного боталлова протока протяженностью в несколько (4—5) сантиметров, и коаркта-
|
|
Рис. 44. Коарктация аорты.
А — взрослый тип; Б — инфантильный тип. I — боталлов проток. 2 — межреберные артерии.
ция аорты взрослого типа, при которой сужение аорты располагается ниже закрытого боталлова протока протяженностью в несколько миллиметров (рис. 44, А, Б).
А. Д*. Джагарян и Л. Д. Крымский (1957) разработали и предложили свой метод вскрытия сердца при врожденных пороках его, состоящий в следующем.
Грудную клетку вскрывают широко, грудину отделяют не по реберным хрящам, а пересечением ребер реберными ножницами по переднимподмышечным линиям. Этим создается более свободный доступ к сердцу, которое рекомендуется вскрывать на месте, не отделяя его от сосудов.
Сняв грудину, нужно осмотреть заднюю поверхность ее, где внутренняя грудная артерия м.ожет быть расширена и извита. Это наблюдается при сужении аорты и закрытом боталловом протоке. Если же боталлов проток открыт, то внутренняя грудная артерия не изменяется. Теперь вскрывают сердечную сорочку и осматривают сердце. Нужно иметь в виду, что спереди будет лежать тот отдел сердца, который несет основную нагрузку при данном пороке.
Указательный палец левой руки подводят в поперечный синус перикарда и прижимают к нему большой палец, при этом между пальцами окажутся зажатыми вну-триперикардиальные части аорты и легочной артерии. Прием этот весьма удобен для исследования.
Правой рукой отделяют пинцетом перикард и без труда выясняют, есть ли между аортой и легочной артерией сообщение — боталлов проток.
Нужно внимательно рассмотреть взаимное расположение аор(ты и легочной артерии: установить, нет ли дек-стропозиции сердца — первичной, зависящей от аномалии его развития, или вторичной, зависящей от аномалии или болезней соседних органов. Может встретиться транспозиция сосудов — аорта отходит из правого желудочка, а легочная артерия из левого, атрезия легочной артерии, аорты и др.
Артериальный трункус (ствол) иногда не разделяется на аорту и легочную артерию. Этот порок всегда сочетается с отсутствием межжелудочковой перегородки. Trun-cus arteriosus persisten's отходит от левого желудочка с ответвлениями легочной артерии и аорты. Правый желудочек недоразвит, легочная артерия от него не отходит. Овальное окно в межпредсердной перегородке открыто.
Этот порок, как и отсутствие перегородки между предсердиями и желудочками, является причиной нежизнеспособности ребенка.
Сердце вскрывают по току крови.
Осмотрев аорту и легочную артерию, переходят к исследованию верхней и нижней полых вен. Для этого отрезают ножницами верхушку ушка правого предсердия и через образовавшееся отверстие вводят пуговчатую бран-шу ножниц в верхнюю полую вену и вскрывают ее.
Здесь иногда наблюдается сохраняющаяся зародышевая вена v. cava superior sinistra в виде крупного ве-
нозного ствола (протока Кювье), впадающего в правое предсердие.
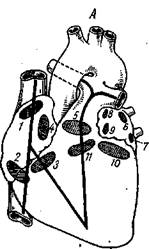
Продолжая этот разрез книзу, вскрывают правое предсердие и нижнюю полую вену (см. рис. 45, А). Расширив крючками этот разрез, осматривают устья полых вен, овальное окно и правое атриовентрикулярное отверстие.
|
|
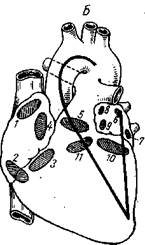
Рис. 45. Вскрытие сердца при врожденных пороках его по методу Джагаряна (А) и Крымского (£).
Устье верхней полой вены; 2 — устье нижней полой вены; 3 — правое атриовентрикулярное отверстие; 4 — овальное окно; 5 — устье легочной артерии; 6, 7, 8, 9 — устье легочных вен; 10 — левое атриовентрикулярное отверстие; // — устье аорты.
Введя пуговчатую браншу ножниц через правое атриовентрикулярное отверстие в правый желудочек, рассекают его и переднюю стенку желудочка, начиная от середины предыдущего разреза. Этот второй разрез ведут справа налево и сверху вниз до верхушки сердца.
От конца второго разреза под острым к нему углом проводят третий разрез снизу вверх, идущий по передней же стенке правого желудочка, через пульмональный конус и легочную артерию. И здесь можно вскрыть легочную артерию, не повреждая ее клапанов.
Теперь можно осмотреть межжелудочковую перегородку, трехстворчатый клапан, пульмональный конус и клапаны легочной артерии.
Далее отрезают верхушку ушка левого предсердия, вводят в отверстие тупую браншу ножниц и вскрывают по передней поверхности предсердие и левый желудочек, ведя разрез сверху вниз по левому краю сердца (см. рис. 45. Б). Раздвинув края разреза крючками, осматривают шесть отверстий: устья четырех легочных вен, левое ат.риовентрикулярное отверстие и овальное окно.
От конца предыдущего разреза под острым углом к нему слева направо и вверх, также по передней поверхности сердца, вскрывают левый желудочек, левое атрио^ вентрикулярное отверстие, устье аорты и аорту.
Осматривают полость левого желудочка, двухстворчатый'клапан, устье аорты, отхождения коронарных артерий, клапаны аорты и положение луковицы аорты по отношению к межжелудочковой перегородке.
М. А. Скворцов (1950) 1 рекомендует обращать внимание на врожденное сужение легочной артерии, которое может быть минимальным и незаметным на глаз, но являющимся причиной расстройства гемодинамики. Оно определяется измерением линейкой окружности вскрытой легочной артерии и аорты над клапанами.
Окружность легочной артерии в норме больше окружности аорты на 3—6 мм. О сужении легочной артерии уже можно говорить, когда ее окружность равна окружности аорты, так как это может создать затруднения для правильного кровообращения.
Если же окружность легочной артерии н а 3—5 мм меньше окружности аорты, то клинические явления застоя в венозной системе большого круга всегда выражены явно. Если же этим измерением пренебречь, то сужение легочной артерии будет просмотрено и клинические явления застоя останутся не объясненными.
Этот врожденный порок при минимальном выраже-
1 См. также: Е. К. Ж у к о в а. К вопросу о врожденных пороках крупных сосудов сердца. Педиатрия, 1954, № 5.
нии обычно не сопровождается дефектом в перегородке желудочков и незаращением боталлова протока, как это наблюдается при большой его выраженности.
Полиомиелит — нозологически самостоятельное вирусное заболевание. Болеют им преимущественно дети раннего возраста, но и старшие, а иногда даже и взрослые.
Смерть детей может наступить в первые дни болезни. В таких случаях клинический диагноз либо не устанавливается, либо бывает ошибочным: «менингит», «дифтерия», «бронхопневмония», «токсикоинфекция» и пр., и вопрос о правильной диагностике решает патологоанатом. Если он устанавливает диагноз «полиомиелит», то обязан немедленно сообщить об этом органам здравоохранения.
Уже макроскопическое исследование при вскрытии трупа может дать основание предположить полиомиелит.
При вскрытии позвоночного канала обнаруживается гиперемия оболочек спинного мозга. На поперечных разрезах осторожно извлеченного спинного мозга видны набухание его и гиперемия, рисунок «бабочки» стерт; серое вещество заметно западает, а белое слегка выпячивается. Иногда бывают видны точечные кровоизлияния в передних рогах.
Продолговатый мозг и варолйев мозг также набухшие, рисунок поперечного разреза стерт; полнокровие и точечные кровоизлияния располагаются главным образом около IV желудочка.
Головной мозг при бульбарных формах полиомиелита часто набухает, извилины мозга сглаживаются, полости мозговых желудочков уменьшаются.
Все эти изменения неравномерны: наряду с ничтожными изменениями могут быть и тяжелые. Иногда макроскопические изменения бывают выражены весьма слабо при несомненном полиомиелите, установленном микроскопически, а некоторые острые инфекции и интоксикации сопровождаются явной гиперемией и даже мелкими кровоизлияниями в спинном и продолговатом мозгу (дифтерия, менингит, уремия, опухоли, энцефалиты и
др.). Поэтому прозектор должен быть очень вниматель
ным и осторожным в своих суждениях, чтобы не оши
биться. ,
При полиомиелите наблюдаются: катаральные ангины, фарингиты, энтериты, гиперплазия лимфоидных фолликулов и пейеровых бляшек, гиперемия и гиперплазия лимфатических узлов брыжейки, мелкие кровоизлияния в слизистой оболочке желудка и кишечника, эрозии слизистой оболочки желудка.
В органах дыхания: катаральные трахеобронхиты с обильной густой слизью; кровоизлияния под плеврой и в легких, отек и гиперемия легких, ателектазы, катаральная пневмония, иногда с геморрагическим экссудатом.
В сердце иногда могут быть: точечные кровоизлияния в эпикарде, дистрофия миокарда. Паренхиматозный и интерстициальный миокардиты распознаются микроскопически.
Причиной смерти может быть паралич дыхательного центра или дыхательных мышц.
Все описанные макроскопические изменения могут дать лишь основание предполагать полиомиелит. Диагноз же 'ставится только на основании микроскопического исследования главным образом спинного и продолговатого мозга, где наблюдаются характерные деструктивно-воспалительные процессы.
Для микроскопического исследования нужно взять кусочки из: 1) шейного утолщения, 2) грудного отдела, 3) поясничного утолщения спинного мозга и из 4) продолговатого мозга, 5) варолиевого моста и 6) мозговых ножек. Фиксировать в 20% растворе формалина^резать на замораживающем микротоме (после промывки водой) для быстрого исследования и одновременно залить в целлоидин или парафин для получения хороших микроскопических препаратов. Для диагностики достаточно обычной окраски гематоксилином и эозином,
Микроскопически в спинном мозгу наибольшие изменения обнаруживаются в передних рогах, в тяжелых случаях: на всех уровнях: гиперемия, отек, клеточная инфильтрация вокруг сосудов, имеющая узелковый характер и состоящая из лимфоцитов, лейкоцитов,..плазматических клеток, и пролиферация тлии. Мультиполярные нервные клетки передних рогов утрачивают вещество
Ниссля («тигролиз»)', подвергаются глубокой дистрофии вплоть до некроза и окружаются нейронофагами. Иногда в передних рогах спинного мозга наблюдаются мелкие кисты от размягчения.
При бульбарной и церебральной формах такие же изменения наблюдаются в продолговатом и головном мозгу.
Дата добавления: 2016-07-09; просмотров: 1088;
