Ознаки деяких специфічних отруєнь та допомога при них
Отруєння метиловим спиртом. Симптоми: запаморочення, слабкість, головний біль, нудота, блювання; характерне раннє порушення зору з порівняно швидким настанням сліпоти. Стан сп'яніння звичайно відсутній. Хворі неспокійні, згодом поступово входять у кому; зіниці
розширені, їх реакція на світло слабка, знижується температура тіла; шкіра холодна; тахікардія; зниження артеріального тиску, слабкий пульс; мимовільне сечовиділення та дефекація; смерть може настати при явищах зупинки кровообігу та дихання; спостерігається порушення зору, що призводить до сліпоти.
Перша допомога. Промивання шлунка. Введення великої кількості рідини (давати багато пити), у тому числі харчової соди (3 % розчин). Як антидот доцільно застосовувати етиловий спирт (50—100 мл 30 % розчину). Останній сповільнює метаболізм метилового спирту та сприяє виведенню його із сечею та через легені в незмінному нетоксичному стані.
Отруєння етиловий спиртом (етанол, винний спирт). Симптоми: у важких випадках глибока кома; температура тіла знижена; шкіра холодна, липка; обличчя червоне або синюшне; кон'юнктивний рефлекс та реакція зіниць на світло збережені, зіниці звужені; спостерігається блювання, мимовільні сечовипускання та дефекація; дихання неглибоке, іноді з порушенням амплітуди та ритму (за типом Чейн-Стокса); пульс прискорений, слабкий; артеріальний тиск низький; може розвинутися набряк легенів (клекіт при диханні, піна з рота). Смерть настає через припинення дихання та кровообігу. При обстеженні важкоотруєного є можливість наявності травми, особливо черепно-мозкової.
Перша допомога. Промивання шлунка. Свіже повітря. Вдихання аміаку. Вживання в середину 5-Ю крапель аміаку з водою. При гіперемії (почервонінні) обличчя - високе положення голови (має бути майже вертикальним), на голову покласти лід. Показана тепла ванна з подальшим обливанням голови прохолодною водою.
Отруєння антип'ятнолем (містить дихлоретан, хлористий етилен). Симптоми: типова двофазна дія; спочатку (перша фаза) прояви наркотичного впливу: головний біль, запаморочення, нудота, блювання, гіперемія (збільшення кровонаповненості), кон'юнктив; блідість шкірних покривів; іноді збудження; після прийому великих доз - втрата свідомості. Смерть може настати внаслідок припинення дихання при зростаючих явищах серцево-судинної недостатності. Якщо хворий виходить зі стану наркозу, то розвивається друга фаза - гастроентерологічна. Спостерігається часте блювання, пронос, іноді з кров'ю, біль у животі. В цій стадії відбувається важке ураження печінки та нирок. Розвивається гостра печінково-ниркова недостатність із жовтяницею та відсутністю сечовиділення (анурією), що може спричинити смерть.
Перша допомога. При гострому інгаляційному отруєнні вивести хворого із забрудненого отруйними випарами приміщення, вдихати
кисень з вуглекислим газом. При потраплянні антип'ятнолю у шлунково-кишковий тракт слід промивати шлунок, сольові послаблюючі, сорбенти і госпіталізувати.
Отруєння антифризом (суміш етиленгликолю та пропіленгликолю). Симптоми. Перша стадія - людина відчуває сп'яніння, яке поступово посилюється; ейфорія, гіперемія обличчя; хитка хода, метушливість; біль у ямці під грудьми, нудота, блювання. Через 6-8 год розвивається друга стадія - нервова, мозкова; іноді велике збудження, потім затьмарення свідомості; кома; напруженість потиличних м'язів; у важких випадках - відсутність рефлексів, зіниці не реагують на світло; мимовільне сечовипускання та дефекація, глибоке шумне дихання. Ця фаза може закінчитися смертю. У легких випадках отруєння свідомість поступово прояснюється, загальний стан поліпшується, і хворий одужує, а у важких - через 2-4 дні, іноді й пізніше розвивається третя стадія - гострої печінково-ниркової недостатності. Погіршується, а згодом і зовсім припиняється виділення сечі. Сильна спрага. Зростає артеріальний тиск. Відчувається різкий запах сечовини з рота. Одночасно збільшується печінка, може з'явитися жовтяниця. Наступає смерть.
Перила допомога: промивання шлунка 2 % розчином гідрокарбонату натрію з подальшим введенням послаблюючої солі (ЗО г сульфату натрію), сорбентів. Введення великої кількості розчину гідрокарбонату натрію, 50-100 мл 30 % розчину етилового спирту. В харчовому раціоні різко обмежити білкові продукти.
Кислоти міцні: азотна, сірчана, соляна, «царська горілка» (суміш соляної та азотної кислот), паяльна кислота (розчин хлористого цинку в соляній кислоті), оцтова кислота (оцтова есенція).
Симптоми: слизова оболонка губ, порожнина рота та зіва, задня стінка глотки обпечені, набряклі, місця опіків покриті нальотом, струпи різного забарвлення залежно від кислоти, яка викликала опік (сіро-чорний при опіку сірчаною кислотою, жовтий - азотною, білуватий - соляною, світло-сірий або бурий - оцтовою), часто бувають опіки шкіри обличчя біля рота, шиї. Спостерігається біль у місцях опіку; ковтання та проходження страви (навіть рідини) стравоходом різко болісне, спочатку сильно утруднене (іноді до повної непрохідності) через набряк слизової стравоходу та його спазму; посилене слиновиділення; блювання кислими масами із домішками крові; потерпілий збуджений, стогне; різкий біль у підложечній ділянці; може розвинутись шок; часто спостерігаються опіки дихальних шляхів із набряком надгортанника, гортані, трахеї; підвищується температура тіла.
При важких отруєннях оцтовою кислотою виникають симптоми гемолізу (руйнації еритроцитів), жовтяниця, гостра ниркова недостатність. Смерть може наступити внаслідок ниркової недостатності, асфіксії або від опіків та набряку дихальних шляхів.
Перша допомога. Обережне промивання шлунка невеликими, до 300 мл, порціями холодної води. Домішки крові не є перешкодою при цій процедурі. За можливістю - медикаментозне знеболення ін'єкціями наркотичних засобів. При попаданні кислоти на шкіру - змивання струменем води, сірчану кислоту слід до промивання зняти шматочком бинта. Рекомендується ковтати шматочки льоду, класти лід на живіт, полоскати порожнини рота та горла слабкими розчинами дезінфікуючих засобів (фурациліну, соди, риванолу).
Луги їдкі:їдкий натр (гідрат окису натрію, каустична сода), їдкий калій (гідрат окису калію), вапно. Отруєння лугами призводить до важчого місцевого ураження, ніж кислотами, але їх резорбтивна дія порівняно невелика. Допомога така ж, як при отруєннях кислотами. Мідний купорос (мідь сірчанокисла) діє місцево, подразнюючи та припікаючи; є сильною гемолітичною отрутою.
Симптоми: нудота, блювання виділеннями зеленого кольору, відчуття металу в роті, біль у животі, часті рідкі випорожнення з домішками крові, запаморочення, слабкість; тахікардія (збільшення частоти серцевих скорочень). У важких випадках виникає шок, що інколи спричиняє смерть, гемоліз, який розвивається, може обумовити зростаючу анемію (недокрів'я) та уремію (сеча в крові), гостру ниркову недостатність, що призводить до смерті. Іноді буває профузна шлункова кровотеча із виразок слизової шлунка.
Перша допомога. Введення всередину розчину жовтої кров'яної солі (ферроціанату калію), яка при взаємодії з мідним купоросом утворює розчинну сіль міді; вживання молока та яєчного білка; обов'язкове подальше промивання шлунка.
Нашатирний спирт (аміак). Симптоми такі ж, як і при отруєнні кислотами міцними. Летючість нашатирного спирту зумовлює ураження дихальних шляхів: набряк голосової щілини, різкий кашель, відчуття ядухи, гострий трахеобронхіт та набряк легень; сльозоточивість. Смерть настає від асфіксії.
Перша допомога така ж, яку надають при отруєнні кислотами міцними.
Ртуть. Металева ртуть при попаданні в організм людини не отруйна. Токсичними є пари ртуті, які утворюються вже при кімнатній температурі, особливо ртутні солі. Найотрутнішою вважається сулема (двохлориста ртуть).
Симптоми. Гострий гастроентерит (біль у кишківнику, нудота, блювання, пронос), відсутність сечовиділення з різким зростанням вмісту продуктів азотистого обміну в крові; ураження слизової оболонки ротової порожнини, стравоходу, шлунка; домішки крові у випорожненнях, іноді у блювоті, що спостерігається через 15-30 хв після отруєння; пекучий біль у роті, стравоході, у підложечковій ділянці й по всьому животі; слинотеча, металевий смак у роті. При важкому отруєнні в першу добу розвивається шок, що може стати причиною швидкої смерті.
Перша допомога. Вживання молока, яєчного білка, активованого вугілля; обов'язково викликати блювання, через 10 хвилин після чого промити шлунок із подальшим введенням сольового послаблюючого.
Фосфорорганічні сполуки (ФОС) (інсектициди - хлорофос, карбофос, тіофос, метафос, бойові отруйні речовини - зарін, заман, уі-гази). Висока токсичність фосфорорганічних сполук пов'язана із здатністю блокувати фермент холінестерази, яка розщеплює ацетилхолін - медіатор передачі нервових імпульсів у парасимпатичному відділі нервової системи. Внаслідок цього накопичується ацетилхолін, що призводить до перезбудження вказаного відділу. Симптоми: 1) мускариноподібна дія: звуження зіниць (міоз), сльозотеча, нервове кліпання повік, нудота, блювання, спастичні болі в животі, пронос, слинотеча, значне потовиділення, виділення бронхіального секрету, брадикардія (сповільнення діяльності серця); 2) нікотиноподібна дія: м'язова слабкість, дрібні посмикування окремих груп м'язів (фібриляція), тонікоклонічні судоми; 3) дія на ЦНС: відчуття страху, головний біль, судоми, кома.
Розрізняють три періоди дії ФОС на центральну нервову систему: період збудження, гіперкінезів (неконтрольованих рухів) та судом, коми. У кожному подальшому періоді симптоми дії ФОС посилюються. Особливо серйозним є виділення великої кількості бронхіального секрету, що може призвести до розвитку набряку легень; важка задуха з прискореними дихальними рухами (30-40 за хв). Артеріальний тиск може значно зрости. Затримується виділення сечі, що сприяє переповненню сечового міхура. Надалі може розвиватися колапс. Смерть наступає внаслідок зупинки дихання з подальшою зупинкою кровообігу.
Перша допомога. При попаданні отрути через рот обов'язкове промивання шлунка з подальшим введенням розчину сольового послаблюючого. Ні в якому разі не можна давати молока! Бажано якомога швидше ввести потерпілому антидоти холінестерази, які є в індивідуальних аптечках цивільної оборони, та атропін. Потерпілого потрібно терміново госпіталізувати, снодійні засобибарбітурового ряду: барбаміл (амітал натрій),
веронал (барбітал), люмінал (фенобарбітал), медінал (барбітал-натрій), нембутал, гексенал.
Симптоми. При легких отруєннях та у перші години важких інтоксикацій типовою є наркотична дія без порушення дихання та кровообігу, сонливість, слабкість, загальмованість. При подальшому всмоктуванні вказаних речовин отруєння переходить у важку форму із розвитком коми. Обличчя спочатку почервоніле, потім набуває сіруватого й синюшного кольору. Дихання неглибоке, спочатку сповільнене, згодом прискорене. Наявні ознаки зростаючої недостатності кровообігу (зниження артеріального тиску, частий слабкий пульс). Іноді спостерігається підвищення температури тіла (до 40 °С і більше) центрального (мозкового) походження. Смерть настає від зупинки дихання.
Перша допомога. За можливістю якомога частіше здійснювати промивання шлунка, проводити контроль за станом дихальних шляхів (у стані коми можлива аспірація блювотних мас, западання язика). Хворого кладуть на бік, розгинають шию, висувають вперед нижню щелепу. При необхідності роблять штучну вентиляцію легень.
1.10.5. Шлунково-кишкові захворювання. Перша медична допомога
Шлунково-кишкова кровотеча
При виразці шлунка і дванадцятипалої кишки та деяких інших шлункових захворюваннях, а також внаслідок варикозного розширення вен стравоходу нерідко спостерігається блювота кольору кавової гущі (виділяється вона тьмяними згустками, а іноді й яскраво-червоною кров'ю. Блювання кров'ю може бути разовим (незначними частинами) і багаторазовим, що загрожує життю хворого. Кровотеча приєднується до інших симптомів шлункового захворювання (періодичний біль після їди, печія, блювання), проте інколи є першою ознакою виразки шлунка чи іншої шлункової хвороби. .
Ознаки. Картина хвороби значною мірою залежить від кількості та швидкості виділення крові. При невеликих кровотечах блювання може навіть не бути, однак хворий відчуває короткочасну слабкість, запаморочення, тобто в нього розвивається недокрів'я. Велика кровотеча супроводиться загальною слабкістю, запамороченням, блідістю шкіри з восковим відтінком, появою холодного поту, прискореним чи ослабленим пульсом та непритомністю. Криваве блювання настає не відразу, а
після переповнення шлунка. При швидкій і великій кровотечі в блювотних масах з'являється червона кров, інколи зі згустками. Під час повільнішої кровотечі кров під впливом шлункового соку змінює своє забарвлення, набирає кольору гущі кави. У деяких випадках блювання немає, кров зі шлунка і дванадцятипалої кишки надходить у кишечник і лише чорні дьогтеподібні випорожнення свідчать про шлункову кровотечу.
Перша допомога. Навіть при загальному задовільному стані хворого спостерігається незначна шлункова кровотеча, яка згодом може відновитися. Перед транспортуванням до лікувального закладу хворому треба створити цілковитий спокій, забезпечити лежаче положення, заборонити рухатися, покласти пухир із льодом на ямку під грудьми. У лежачому положенні його негайно на носилках дуже обережно, навіть тоді, коли криваве блювання припинилося, транспортують у хірургічне відділення лікарні. Якщо настав колапс, на місці події вживають заходів щодо виведення потерпілого з тяжкого стану.
При виразках дванадцятипалої кишки та інших ділянок кишечнику й деяких його захворюваннях може статися значна кровотеча в отвір кишечнику. Вона характеризується втратою крові, а потім появою чорних дьогтеподібних випорожнень.
Із розширених вен у ділянці заднього проходу при геморої та інших хворобах прямої кишки можливі виділення незмінної чи змішаної з калом (при випорожненні) крові. Такі кровотечі звичайно незначні, але вони часто повторюються.
Перша допомога. Під час кишкової кровотечі потрібно забезпечити хворому цілковитий спокій, лежаче положення, покласти лід на живіт. Не слід годувати його, давати проносні ліки й робити клізму.
При значних кровотечах із заднього проходу рекомендують покласти пузир із льодом на крижову ділянку.
Печінкові кольки
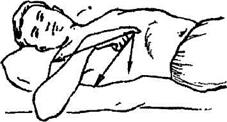
Запальний процес у жовчному міхурі (холецистит) розвивається внаслідок проникнення в жовчні ходи інфекції і посилюється при утворенні в жовчному міхурі каменів. Звичайно, захворювання періодично загострюється-з'являються кольки. Вони часто починаються вночі, під час сну, але можуть виникати й після вживання їжі, особливо жирної і гострої, а також внаслідок тряської їзди або під час перенесення важких вантажів. У правому підребер'ї хворий відчуває біль, що віддає в праве плече і під лопатку (мал. 53), нудоту, в нього з'являється блювання.
Ознаки. Біль буває короткочасний, дуже сильний (жовчна колька), але може тривати і протягом кількох днів (холецистит). В останньому
|
| Мал. 53. Локалізація болю при печінковій кольці, який віддає в лопатку і праве плече (показано стрілками). |
випадку він супроводжується підвищенням температури тіла до 39-40 °С і різко посилюється під час промацування ділянки правого підребер'я. Якщо розвивається запалення очеревини (перитоніт), біль поширюється по всьому животу.
Перша допомога. Хворому треба забезпечити постільний режим, йому не можна нічого їсти. При повторних легких
приступах, якщо раніше допомагали грілки, можна їх застосувати знову. У разі тяжких приступів краще покласти пухир із льодом на ділянку правого підребер'я. Однак у будь-якому випадку при печінковій кольці слід викликати швидку допомогу, тому що часто тільки оперативне втручання може запобігти небезпечним для життя хворого ускладненням.
1.10.9. Захворювання сечовидільної системи
Ниркова колька
|

|
Це раптовий біль у поперековій ділянці, в підребер'ї та на всій відповідній половині живота. Біль викликається утрудненням відтоку сечі й спазмом сечоводу. Найчастіше затримка сечовиділення залежить від проходження по сечоводу солей (піску), каменів і згустків крові.
Біль нерідко з'являється під час сну, віддає в пахову ділянку, промежину, головку статевого члена та яєчка - в чоловіків; у статеві губи,
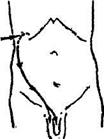
Мал. 54. Локалізація болю при нирковій
| рідше в стегно й поперекову ділянку - в жінок (мал. 54). |
кольці в поперековій ділянці, який віддає
у пахову ділянку — на статеві органи
(показано стрілками).
Ознаки. Хворі неспокійні, не можуть знайти зручного положення, яке полегшило б їхнє страждання. У них з'являться прискорене болісне сечовипускання або затримка сечовиділення, нудота, блювання, запори, здуття живота. Ниркова колька триває від кількох хвилин до кількох днів.
Після усунення перешкоди для відтоку сечі настає повне видужання (наприклад при проходженні каменя по сечових шляхах).
Перша допомога. Хворого треба вкласти у ліжко. До поперекової ділянки йому кладуть грілку або роблять звичайну теплу ванну. Дозволяється пити негарячий чай і теплу мінеральну воду. Ці заходи вживають тільки під час повторних нападів, коли причина кольки відома - скажімо, наявність каменів у нирковій мисці. У всіх інших випадках чекають прибуття лікаря. При сечовипусканні необхідно зібрати сечу для дослідження. Після припинення кольки хворий повинен обстежитися для з'ясування причин появи цього захворювання. Якщо колька довго триває, потрібно викликати швидку допомогу додому.
Гострий цистит
Гострий цистит - запалення слизової оболонки сечового міхура. Частіше трапляється в жінок, ніж у чоловіків, у різних вікових групах. Первинний цистит виникає в первинно здоровому організмі, а вторинний ускладнює інше захворювання або аномалію органів сечової і статевої систем (звуження сечівника), дивертикул (випинання стінки) сечового міхура, аденому, рак передміхурової залози, камені та пухлини сечового міхура та ін.
Етіологічно (причинно) виділяють такі види циститу: інфекційний (специфічний і неспецифічний), хімічний, термічний, токсичний, радіаційний, лікарський, аліментарний, неврогенний, післяопераційний.
Крім власне інфекції, виникненню циститу сприяє порушення пасажу сечі по нижніх сечових шляхах. При утрудненому випорожненні сечового міхура, підвищенні внутрішньоміхурового тиску виникають умови, які провокують розлади місцевого кровообігу і порушення цілісності стінок міхура. Розвиток гострого циститу зумовлюється і порушенням ритму сечовипускання.
Клініка. Гострий цистит виникає раптово, через декілька годин після переохолодження чи іншого провокуючого фактора. Основними симптомами є поява частого і болісного сечовипускання, біль у ділянці сечового міхура, піурія (виділення гною із сечею). Позиви на сечовипускання частішають кожні 20-30 хвилин. Сечовипускання болісне.
Виникає нічне нетримання сечі, яке найчастіше спостерігається в дітей. В інших випадках може статися затримання сечі.
Симптоми гострого циститу зазвичай минають через дві-три доби. Однак при затягуванні перебігу захворювання необхідно провести додаткові методи дослідження для уточнення причини запального процесу. Гострому циститу властива здатність часто рецидивувати, особливо в жінок.
Найтяжчим є гострий гангренозний цистит, який супроводжується значною інтоксикацією, гектичною гарячкою, розвитком септичного шоку, оліго- і навіть анурії. Сеча неприємного запаху, каламутна, лужна, містить значну кількість лейкоцитів та білка. У разі гострого процесу в сечі виявляють 30-80 еритроцитів, рідше - макрогематурію.
Інструментальні дослідження у хворих на гострий цистит протипоказані.
Ускладненням хронічного циститу є пієлонефрит (запалення тканини нирки), рубцювання в ділянці шийки сечового міхура, перфорація шийки сечового міхура.
Лікування хворих на гострий цистит включає захисний режим, дієту з вилученням солі, гострих страв, концентрованих м'ясних бульйонів. Хворим призначають теплові процедури (сидячі ванни, грілку, теплі мікроклізми), проводять фізіотерапевтичне лікування із застосуванням УВЧ, індуктотермії, іонофорезу новокаїну та уросептиків. При вираженому больовому синдромі анальгетики призначають у вигляді свічок. Рекомендують антибіотики, сульфаніламідні препарати, нітроксолін. Тривалість лікування становить 8-10 діб.
Профілактика циститу полягає в усуненні патогенетичних факторів. Це нормалізація діяльності органів травлення, особиста гігієна, своєчасне випорожнення сечового міхура, дотримання правил асептики під час проведення катетеризації сечового міхура.
1.10.7. Поняття про цукровий діабет, основні ознаки, ускладнення. Принципи лікування
Цукровий діабет — захворювання, в основі якого лежать глибокі порушення процесів, зумовлених відносною або абсолютною недостатністю інсуліну (гормону підшлункової залози). Абсолютна або відносна недостатність інсуліну призводить передусім до порушення вуглеводного обміну та недостатнього засвоєння глюкози, до збільшення
її кількості в крові й виділення із сечею. Разом із тим порушення обміну є причиною зміни кислотно-лужної рівноваги в організмі.
Найтиповіші скарги: спрага, збільшення добової кількості сечі, схуднення, втомлюваність, свербіж шкіри і зовнішніх статевих органів. Апетит на початку захворювання підвищений, у міру розвитку порушення кислотно-лужної рівноваги крові в бік підвищення її кислотності (ацидоз) настає відсутність апетиту. Але в повних людей може й не бути схуднення. Інші, менш часті скарги - зниження зору, біль у ділянці серця і нижніх кінцівках унаслідок пошкодження судин. Зміни шкіри й підшкірної клітковини можуть проявлятися гнійно-некротичними процесами (фурункули, карбункули). Виникає ураження ясен і зубів (пародонтоз). Часто відзначаються зміни кістково-м'язової системи - остеопороз.
До уведення інсуліну тяжкість і смертність при цукровому діабеті визначалися в основному розвитком коматозних (станом глибокого пригнічення функцій центральної нервової системи, повною непритомністю, втратою рефлексів) станів, інфекційних процесів і гнійної інфекції. Після введення у практику активних засобів корекції метаболічних (пов'язаних з обміном речовин) розладів, ефективних протиінфекційних та протитуберкульозних препаратів, коматозні стани, туберкульоз, інфекції, які були причинами смерті хворих на цукровий діабет, відступили. На перший план вийшли ураження серцево-судинної системи. Цукровий діабет - один із найсерйозніших чинників ризику виникнення атеросклерозу (жировою інфільтрацією внутрішньої оболонки артерій еластичного та змішаного характеру з наступним розвитком сполучної тканини та відкладанням солей кальцію). При цій хворобі уражуються стінки артерій нижніх кінцівок, судини нирок, сітківки ока.
Враховуючи клінічні та лабораторні дані, розрізняють легку, середньої тяжкості й тяжку форми цукрового діабету. За перебігом цукровий діабет поділяється на інсулінозалежний та інсулінонезалежний.
Діагноз цукрового діабету ставиться на підставі типових клінічних ознак і підтверджується лабораторними дослідженнями. Нормальний вміст глюкози в крові натще складає 3,5-5,5 ммоль/л.
Основні принципи лікування хворих на цукровий діабет:
- стійка компенсація цукрового діабету;
- досягнення працездатності;
- підтримання нормальної маси тіла;
- профілактика гострих і хронічних інфекцій.
Дієта повинна відповідати таким вимогам:
- повноцінний фізіологічний склад харчових інгредієнтів; співвідношення білків, жирів і вуглеводів - 1 : 0,75 : 3,5;
- легка фізична праця - 40 ккал/кг маси;
- середня - 50 ккал/кг;
- важка - 60 ккал/кг;
- виключення легкозасвоюваних вуглеводів;
- обмеження тваринних жирів;
- суворий режим прийому їжі (5 разів на добу) по годинах.
Ускладнення при цукровому діабеті. Найчастіше ускладнення
цукрового діабету - це діабетична кома, яка розвивається в більшості в молодому віці за таких обставин: відсутність лікування при нерозпізнаному діабеті; припинення введення інсуліну; гострі гнійні інфекції, оперативні втручання, фізична або психічна травма; вагітність, голодування. Це призводить до порушення обміну вуглеводів і недостатнього засвоєння глюкози, до збільшення її кількості в крові й виділення з сечею. Разом з тим організм зневоднюється, порушується сольовий обмін. Інтоксикація організму зумовлює розвиток коми.
Ознаки. Сухість шкіри і слизових оболонок, язик темно-червоний, сухий, як тертка, м'які очні яблука, червоно-рожеві щоки й чоло. Дихання рідке, шумне, вдих довший від видиху (дихання Куссмаля), запах ацетону у видихуваному повітрі. Уражується серцево-судинна система - пульс поверхневий, артеріальний тиск знижується. Хворий відчуває слабкість, відчуття спраги, спостерігається блювання, головний біль, втрата апетиту. Симптоми розвиваються поступово. Починає свербіти шкіра, виникає сонливість, поступово наростають симптоми: напівсвідомий стан або цілковита непритомність, блідість чи рожеве забарвлення шкіри обличчя, прискорений, слабкий пульс.
Якщо хворий одержав інсулін, але не вжив після того їжі, у нього може різко знизитися рівень цукру в крові (гіпоглікемія). Ця хвороба виникає раптово: з'являються слабкість, сонливість, блідість шкіри, сильне потовиділення, прискорений пульс, неглибоке дихання, тремтіння кінцівок, можливі цілковита непритомність і судоми.
Перша допомога. При лікуванні хворого інсуліном треба з'ясувати, коли останній раз він його вводив. Встановивши велику перерву в користуванні інсуліном, необхідно викликати медичного працівника для його введення.
При коматозному стані, який настав після введення інсуліну (гіпоглікемія), хворому пропонують кілька ковтків води з розчиненими в ній трьома ложками цукру, через кілька хвилин - знову таку саму кількість. Кваліфіковану допомогу можуть подати тільки медичні працівники, тому треба викликати невідкладну допомогу або якнайшвидше доставити хворого в лікарню.
1.10.8. Місцеві та загальні зігрівальні засоби Застосування сухого тепла. Грілки
Для глибокого і тривалого прогрівання тканин та органів застосовується грілка, яка викликає розширення судин і прилив крові до шкіри й до поблизу розміщених тканин. Цим користуються для заспокоєння болю при ознобі й судомах. Іноді грілками нагрівають постіль.
Грілка являє собою гумовий мішок із кришкою, що загвинчується, у який наливають гарячу воду. Для цього можуть використовувати пляшки із щільною пробкою, які наповняють до половини гарячою водою. Застосовують і електричні грілки, ступінь нагрівання яких регулюється реостатом. Регулятор знаходиться на місці з'єднання шнура з подушкою. Електричною грілкою користуються з перервами.
При користуванні грілками необхідно додержуватися таких правил:
1. Перед використанням перевірити цілість грілки й щільність пригвинчування кришки.
2. Під грілку підкладають яку-небудь тканину або загортають у
рушник, який розмотують в міру її остигання.
3. Грілку заповняють водою максимально на 3/4 об'єму, видаляючи
з неї повітря.
4. Ділянку, де лежить грілка, періодично оглядають, визначаючи
ступінь нагрівання шкіри.
Час, протягом якого необхідно тримати грілку, вказує лікар. Іноді вона викликає опіки, виникнення яких пов'язане з недостатнім контролем за її дією, а також зниженою чутливістю шкіри хворого.
Замість грілок можна користуватися мішками з гарячим піском, вівсом, висівками, які нагрівають у духовці.
Дата добавления: 2016-06-24; просмотров: 1100;
