Організація першої медичної допомоги та особливості обстеження потерпілих із гострою травмою
Хворі з ушкодженням потребують швидкої діагностики й термінового надання допомоги. Іноді травма буває настільки тяжкою, особливо при ушкодженні великих судин, що може загрожувати життю хворого. Людина, яка надає допомогу, повинна вміти швидко розпитати потерпілого або, коли він непритомний, осіб, які його оточують та супроводжують, про обставини справи і після швидкого обстеження приступити до надання допомоги. Обстеження хворого слід проводити за звичайним планом, тобто потрібно з'ясувати його скарги, зібрати короткий анамнез із вивченням таких питань:
1. Що стало причиною ушкодження?
2. Обставини, за яких сталася травма.
3. Скільки часу минуло з моменту ушкодження?
4. Чи хворів потерпілий до травми?
5. Ким, коли, як і яку саме було надано першу допомогу?
Об'єктивне обстеження треба починати із загального огляду потерпілого, а потім перейти до огляду місця локалізації вогнища ушкодження. З анамнезу отримується уявлення про характер травми (механічна, хімічна, фізична і т. ін.), про її обставини (спортивна, дорожня, побутова) і давність, самопочуття потерпілого до травми, тобто був він здоровий чи хворий перед тим, як вона сталася.
Втраті свідомості при травмі черепа надається особливе діагностичне значення. Якщо людина втрачає свідомість, потім падає і дістає травму, потрібно з'ясувати причину цього, тобто характер первинного захворювання. Якщо ж хворий падає під впливом зовнішніх чинників і втрачає свідомість під час травми голови, то в цьому випадку непритомний стан найчастіше настає внаслідок струсу мозку. Втрата свідомості безпосередньо після травми свідчить про струс мозку, якщо вона настає через деякий час (2-3 год), то при розвитку брадикардії
(уповільнення серцевих скорочень) вказує на зростаюче здавлювання мочку гематомою.
Різка блідість покривів, частий пульс і прогресуюче падіння кров'яного тиску є ознаками тяжкої травми, яка супроводжується шоком або кровотечею.
При ціанозі обличчя й утрудненому диханні слід думати про ушкодження легень, плеври або дихального центру.
При травмі різних органів і тканин спостерігаються більш або менш виражені ознаки. Так, при ушкодженні органів живота характерною ознакою є напруження м'язів черевної стінки, при внутрішньо-очеревинній кровотечі - приглушення перкуторного звуку, при травмі нирок - гематурія (кров у сечі).
Для перелому й вивиху кінцівок характерним є порушення форми, функції, кольору покривів, довжини кінцівки, а при пораненні великої судини - охолодження кінцівки й відсутність периферійного пульсу. При ушкодженні органів грудної порожнини відбувається кровохаркання, пневмоторакс, підшкірна емфізема і та ін. Травма хребта нерідко супроводжується стисненням спинного мозку з порушенням функції тазових органів (мимовільне сечовипускання і дефекація), зміною чутливості та порушенням функції кінцівок (парези та паралічі).
При травмі обов'язково вимірюють температуру тіла, артеріальний тиск. Ці об'єктивні показники є істотними в діагностиці шоку і крововтрати.
Основна мета надання першої медичної допомоги потерпілому при травмі полягає у збереженні його життя й відновленні анатомічної цілості та фізіологічної функції ушкоджених органів.
Загальні явища при травмі. Травматичні ушкодження залежно від ступеня руйнування різних органів і тканин супроводжуються змінами функції нервової системи, кровообігу, дихання та інших загальних реакцій організму. Клінічно це проявляється у вигляді непритомності, колапсу й шоку.
2.1.3. Поняття про травматичний шок
Під травматичним током треба розуміти загальну реакцію організму, що розвивається, у відповідь на важке ушкодження з наступним розладом життєвих функцій організму.
Травматичний шок спостерігається у 5-10 % потерпілих від тяжких травм, а також іноді наступає як ускладнення великих травматичних операцій. Найчастіше шок виникає в поранених у живіт, стегно і груди.
Класифікація шоку. При класифікації шоку враховують його причини, тяжкість реакцій нервової системи організму, рівень артеріального тиску, час появи й тяжкість шоку. Залежно від причин і клінічного перебігу розрізняють травматичний, операційний, психічний, анафілактичний, гемолітичний і опіковий шок.
Травматичний шок здебільшого виникає восіб, які зазнали тяжкої травми з розтрощенням кісток і пораненням внутрішніх органів, що супроводжується масивною кровотечею. Часто шок настає при пораненні органів живота, при відриві стегон, органів грудної порожнини й таза. В умовах мирного часу такі травми можуть бути при залізничних катастрофах, землетрусах, аваріях міського транспорту тощо.
У воєнний час шок найчастіше виникає в осіб із великими, рваними, забитими й розтрощеними ранами. Щоправда, описані випадки шоку поранених із незначними ушкодженнями. Тут, очевидно, нашаровуються явища психічного шоку.
Операційний шок звичайно пов'язаний із тривалою операційною травмою, ушкодженням значних рефлексогенних зон і кровотечею.
Гемолітичний шокрозвивається через гемоліз (руйнування) еритроцитів при помилковому переливанні несумісної крові, отруєннях гемолітичними речовинами, при газовій гангрені.
Анафілактичний шок відносно часто виникає внаслідок переливання людині гетерогенної (із чужого організму) сироватки, при білковій несумісності крові донора й реципієнта. Описано випадки анафілактичного шоку в сенсибілізованих (підвищення чутливості) лікарськими препаратами осіб.
Опіковий шок може настати після опіку 10 % поверхні тіла людини. Але особливо часто він спостерігається після великих опіків II, III, IV ступенів.
Безпосередньою причиною травматичного шоку є механічнатравма, яка викликає подразнення рецепторного апарату. Кількість і ступінь ушкодження рефлексогенних зон визначають особливості функціональних розладів при травматичному шоку.
Умовами, які сприяють розвиткові шоку, є фізична і нервово-психічна перевтома, охолодження, перегрівання, недокрів'я, виснаження, які виникли внаслідок холоду і хвороб, страх, іонізуюче випромінювання тощо.
Тяжкість шоку залежить від локалізації, обсягу травми, а також від інших факторів, які погіршують його перебіг. До них належать охолодження, виснаження, крововтрата, втома, безсоння, психічна травма тощо.
Що ж до обсягу травми, то слід наголосити: чим більша кількість нервових рецепторів зазнає ушкодження, тим важче протікає шок. Так, відомо, що шок частіше виникає при травмі живота, стегон і грудей, де є значні рефлексогенні зони. Розвиток шоку залежить також від опору організму і вчасно вжитих лікувальних протишокових заходів.
Клініка травматичного шоку. Розрізняють еректильну й торпідну фази травматичного шоку.
Еректильна фаза шоку коротка, тривалість її вимірюється хвилинами (10—30 хв), рідше - кількома годинами. Торпідна - триває протягом кількох годин, а іноді добу й більше.
Клінічні ознаки еректильної фази характеризуються руховим і мовним збудженням при збереженні свідомості. Хворий скаржиться на різкий біль і вимагає від оточуючих негайної допомоги. При огляді - обличчя і слизові оболонки або різко гіперемійовані від напруження, або вже вкрилися різкою блідістю і холодним потом. Погляд насторожений, голос глухий, фрази уривчасті. Помітно підвищуються шкірні й сухожильні рефлекси, відбувається загальна гіперестезія. Зіниці розширені, реакція їх на світло прискорена. Пульс іноді сповільнений і напружений. Артеріальний тиск нормальний або трохи підвищений: максимальний - 150-190 мм рт. ст., а мінімальний - 100 мм рт. ст. Венозний тиск нормальний або трохи знижений. Чим різкіше виражене збудження в еректильній фазі, тим тяжчим є перебіг торпідної фази шоку. Торпідна фаза шоку характеризується загальним тяжким станом і пригніченням майже всіх функцій організму потерпілого. Хворий звичайно не висловлює скарг унаслідок загальмованості психіки й депресії. Його шкірні покриви і слизові оболонки блідо-сірого кольору. Обличчя вкрите липким потом, кінцівки холодні, пульс частий, слабкого наповнення, артеріальний і венозний тиск, а також температура тіла, знижені, підшкірні вени зменшені, дихання прискорене й ослаблене. У торпідній фазі шоку виділяють чотири ступені. їх визначають за важкістю загального стану організму, враховуючи такі клінічні показники: максимальний артеріальний тиск, частоту пульсу і дихання, зміну кольору забарвлення нігтьових пластинок (симптом білої плями) та об'єму циркулюючої крові.
I ступінь: максимальний артеріальний тиск 90 мм рт. ст., частота пульсу до 90—100 ударів за 1 хв, дихання прискорене; легка загальмованість при збереженій свідомості; шкірні покриви бліді, вологі; діурез не змінений; крововтрата при відкритих ушкодженнях досягає 300-400 мл.
II ступінь: загальний стан важкий; максимальний артеріальний тиск 70-80 мм рт. ст, частота пульсу 120-140 ударів за 1 хв, дихання прискорене, поверхневе; апатія, свідомість збережена; шкіра бліда, покрита холодним липким потом; діурез знижений, спрага; крововтрата досягає 1000-1500 мл.
IIIступінь: свідомість збережена, але психіка різко пригнічена; максимальний артеріальний тиск 40-60 мм рт. ст; частота пульсу 160 ударів за 1 хв слабого наповнення і напруження, пульс ниткоподібний; підшкірні вени не контуруються; дихання поверхневе, прискорене, з паузами; зіниці розширені, слабо реагують на світло; припиняється виділення сечі (анурія), виникає спрага, нігтьові пластинки сині.
IV ступінь: свідомість відсутня, адинамія; шкірні покриви бліді
з землистим відтінком, покриті холодним липким потом; зіниці розширені, майже не реагують на світло; максимальний артеріальний тиск
нижче 30 мм рт. ст. або не визначається, тони серця не прослуховуються; кровотеча з рани спиняється;
|
пульс відсутній; дихання поверхневе з паузами, переривчасте; синюшність усього тіла, самовільне виділення калу, сечовиділення відсутнє (анурія).
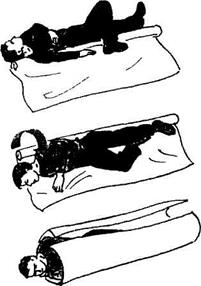
Перша медична допомога. Потерпілого необхідно звільнити від травмуючого агента, зупинити зовнішню кровотечу, зігріти його теплим одягом (мал. 57). Якщо органи черевної порожнини не пошкоджено, йому дають випити гарячого солодкого чаю, кави або вина. Корисний таким хворим також соляно-лужний напій (беруть чайну ложку питної соди й половину чайної ложки кухонної солі на 1 л води).
| Мал. 57. Зігрівання потерпілого шляхом загортання в ковдру. |
V разі потреби зроблять іммобілізацію імпровізованою шиною по
раненої кінцівки й проводять штучну вентиляцію легенів методом «рот
у рот» або «рот у ніс», після того негайно транспортують до лікарні в положенні з низько опущеною головою. Транспортування потерпілого у стані шоку повинне бути досить обережним, щоб не спричинити
йому больових відчуттів і не погіршити важкість шоку. Найкраще транспортувати в спеціальній реанімаційній машині, у якій можна проводити ефективні заходи, спрямовані на усунення порушень зі сторони нервової системи, боротьбу з болем шляхом введення знеболювальних препаратів.
2.1.4. Поняття про кровотечі, їх причини
Вилив крові з ушкодженої судини в зовнішнє середовище, у тканини або порожнини організму називається кровотечею. Кров є рідкою тканиною, яка заповнює кровоносні судини й забезпечує обмін речовин та постачання кисню організмові шляхом перенесення різних речовин і газів від одних органів до інших, тобто здійснює рідинний (гуморальний) зв'язок між усіма органами.
Завдяки рухові крові здійснюється безперервний приплив кисню і поживних речовин до тканин, а поряд із ним і перенесення вуглекислого газу та інших продуктів обміну з тканин до видільних органів - легень, нирок, шкіри, кишківника. Крім транспортного засобу, кров разом із лімфою і тканинною рідиною, що оточує клітини, є внутрішнім середовищем організму.
Кров є фактором захисту організму від живих тіл і сторонніх речовин, що забезпечується лейкоцитами, здатними до фагоцитозу, антитілами, які знешкоджують мікроорганізми та їх токсини.
Регулюючі механізми підтримують сталість складу й фізико-хімічних властивостей крові, необхідних для існування організму та нормальної життєдіяльності всіх його органів.
Кількість крові в організмі людини становить приблизно 7 % ваги тіла з можливим коливанням від 5 до 9 % - у середньому близько 5 літрів. При зменшенні об'єму крові в судинній системі рідини переходять із тканин у кров. Унаслідок цього після кровотечі кількість плазми крові у кров'яному руслі відновлюється значно швидше, ніж кількість її формених елементів. Зменшення об'єму рідини в судинній системі призводить до різкого падіння кров'яного тиску, при цьому порушується кровопостачання мозку, серця та інших органів. Повільна кровотеча, що викликає втрату значної кількості крові, не така небезпечна, як швидка, і крововтрата менша за обсягом.
Поступове падіння кількості еритроцитів в чотири рази (тобто втрата 3/4 усіх еритроцитів) саме собою не призводить до смерті. Втрата ж 1/3 - 1/2 кількості крові, якщо вона сталася швидко, стає причиною загибелі.
Компенсація крововтрати відбувається тим легше, чим менше втрачено крові й чим повільніше вона витікала. При цьому починають діяти такі основні компенсаторні механізми:
1) скорочення дрібних артерій та вен і мобілізація крові з кров'яних депо, що поєднується з тахікардією і прискоренням течії крові;
2) швидке надходження в судини рідини з тканин;
3) прискорення дихання.
Прискорення дихання викликає збільшення легеневої вентиляції і вбирання кисню гемоглобіном крові в легенях, що деякою мірою сприяє компенсації кисневого голодування.
Причинами кровотечі можуть бути: порушення цілості або проникності стінки судини, зміна кров'яного тиску, зміни хімічного складу крові (зниження здатності зсідатися).
Порушення цілості стінки судини може бути наслідком не тільки травматичного ушкодження, а й руйнування її патологічними процесами - такими, наприклад, як злоякісні пухлини, хронічні запальні процеси, що призводять до розпаду й ерозії стінки судини. Травматичне ушкодження судин спостерігається при побутових, сільськогосподарських, виробничих, вуличних травмах. Особливо часто судини ушкоджуються внаслідок поранення. Судини також зазнають травмування при оперативних втручаннях. Тому однією з умов, які забезпечують сприятливі наслідки операції, є вміння оберігати хворого від втрати крові.
Зміни кров'яного тиску. Причиною кровотечі може бути підвищений кров'яний тиск, особливо коли це стається раптово (при задушенні, здавлюванні грудної стінки, при сильному кашлі, судомах тощо). При цьому виникають кровотечі в сполучнотканинну оболонку ока, в слизові оболонки та ін. Відносно часті кровотечі спостерігаються в осіб, хворих на гіпертонію. Судини в таких хворих патологічно змінені, склерозовані, можуть розриватися. Особливо небезпечні розриви судин мозку й мозкових оболонок, які супроводяться внутрішньо-мозковою кровотечею. При підвищеному венозному тиску спостерігаються кровотечі з варикозно розширених вен.
Зміни складу крові, які можуть спричиняти кровотечі, відбуваються при гемофілії і холемії.
Гемофілія - вроджене захворювання, яке характеризується недостатнім виробленням тромбокінази та інших білкових компонентів, необхідних для зсідання крові. Такі хворі мають схильність до кровотеч унаслідок різкого зниження здатності крові зсідатися. Капілярна
кровотеча може виникати довільно, періодично. При пораненні судин спостерігається тривала і значна крововтрата.
Холемія. При хворобах печінки, які супроводжуються жовтяницею, різко знижується здатність крові зсідатися. У таких хворих відбуваються післяопераційні кровотечі - підшкірні, носові, кишкові. Кровотечі, пов'язані зі змінами проникності стінки судин, можуть спостерігатися при віспі, скарлатині, отруєнні фосфором, бензином, при уремії, холемії тощо.
Дата добавления: 2016-06-24; просмотров: 1396;
