СОВРЕМЕННЫЕ МЕТОДЫ ИССЛЕДОВАНИЯ ВСР
3.1. Методика записи кардиоритмограммы
Следует отметить, что существовавшая до последнего времени проблема отсутствия стандартов измерения ВСР была решена рекомендациями Рабочей Группы Европейского Общества Кардиологов и Северо-Американского Общества Стимуляции и Электрофизиологии, которые были разработаны и предложены для практического применения в 1996 г. [1]. Поэтому дальнейшие рекомендации по методике записи кардиоритмограммы будут приведены с учетом этих стандартов.
Для записи кардиоритмограммы (КРГ), в принципе, может подойти запись любой пульсовой волны (реограмма, сфигмограмма, фотоплетизмограмма и др.). Однако, инструментальная точность измерения R-R интервалов при использовании ЭКГ – сигналов оказывается значительно выше. Поэтому для расчета показателей вариабельности ритма сердца лучше использовать запись электрокардиограммы.
Продолжительность записи, как правило, 5 минут (300 секунд). Однако если Вы обследуете пациентов с частотой сердечных сокращений, отличающейся от средней (60-80 в 1 мин), целесообразно установить продолжительность записи не по времени, а по количеству регистрируемых кардиоциклов (комплексов PQRS). Рекомендуемое число записи - от 300 до 500 кардиоциклов. При нарушениях ритма лучше использовать продолжительность записи не менее 10 минут (600 секунд). При повторных записях, при проведении функциональных проб следует записывать одинаковое количество кардиоциклов. Данное требование объясняется тем, что для анализа КРГ применяются методы, в основе которых лежит аппарат математической статистики, которая требует одинаковой длины сопоставляемых выборок.
Условия записи. К регистрации КРГ приступают не ранее чем че-рез 2 часа после еды, в тихой затененной комнате, в которой поддерживается постоянная температура 20-22°С. Перед КРГ- иссле-дованием обязательна отмена физиопроцедур и медикаментозного лечения с учетом срока выведения лекарств из организма. Непосредственно перед записью КРГ необходим период адаптации к условиям исследования в течение 5 - 10 минут, иногда больше, по решению врача. Если адаптация оказалась недостаточной, из анализа исключается искаженный участок, либо анализ не проводится вообще.
Запись ЭКГ производится в положении лежа на спине, при спокойном дыхании. Обстановка во время исследования должна быть приближена к естественным условиям. При изучении динамики патологического процесса тестирование проводится в одно и то же время суток без предшествующих выраженных эмоциональных и физических нагрузок, натощак, после достаточного сна. Необходимо устранить все помехи, приводящие к эмоциональному возбуждению, не следует разговаривать с исследуемым и посторонними, исключить телефонные звонки и появление в кабинете других лиц, включая медработников. В период регистрации КРГ пациент должен дышать, не делая глубоких вдохов, не кашлять, не сглатывать слюну. После физической нагрузки пациенту следует компенсировать возможную нехватку воздуха не глубокими вдохами, а учащением дыхания.
Выбор отведений и запись мониторной ЭКГ.
Мониторные ЭКГ- записи в состоянии покоя (так называемые фоновые пробы) обычно принято записывать в основных отведениях в положении лежа на спине, при спокойном дыхании. Этот метод наиболее комфортен для большинства пациентов. При этом нет необходимости накладывать электроды в грудных отведениях.
Приведем пример регистрации мониторной ЭКГ в компьютерной кардиографической системе КАРДИОЛАБ. Система была разработана и произведена научно-техническим центром медицинских приборов и технологий «ХАИ-МЕДИКА» Национального аэрокосмического университета «ХАИ», прошла технические и медицинские испытания и сертифицирована для использования в Украине, России и ряде других стран СНГ. Опыт практического использования системы в клинической практике многих лечебных учреждений показал её высокое качество и удобство в эксплуатации. Все дальнейшие примеры компьютерной регистрации, анализа и интерпретации кардиографической информации по анализу ВСР будем приводить с использованием системы КАРДИОЛАБ.
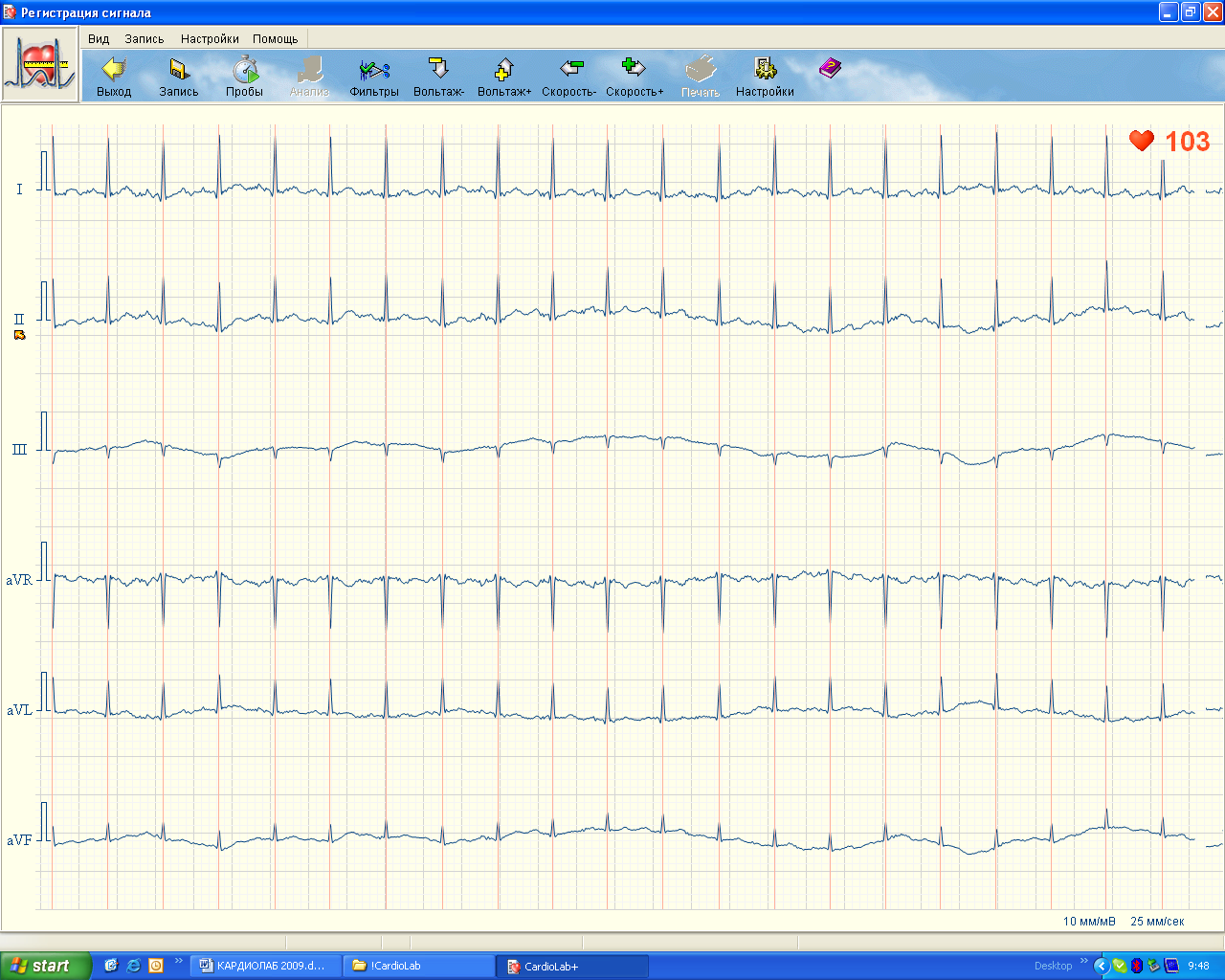
Рис.2. Окно просмотра мониторной ЭКГ
Окно просмотра мониторной ЭКГ предназначено для отобра-жения регистрируемой ЭКГ во всех отведениях для контроля ее качества. Поскольку для анализа ритма достаточно всего одного ЭКГ- отведения, то сохранение мониторной ЭКГ производится только в одном выбранном отведении. Принято выбирать отведение с макси-мальной амплитудой R-пика и минимальным уровнем артефактов. Это обеспечивает высокую точность измерения R-R интервалов и досто-верность определения параметров ВСР. Выбранное для анализа ЭКГ- отведение отмечается стрелкой  рядом с названием отведения. Обычно это II стандартное отведение, но можно выбрать и другое, с большей амплитудой R- пиков.
рядом с названием отведения. Обычно это II стандартное отведение, но можно выбрать и другое, с большей амплитудой R- пиков.
Окно просмотра мониторной ЭКГ является промежуточным и позволяет перейти из него либо к записи отдельной мониторной ЭКГ для исследования вегетативного фона или общего вегетативного тонуса, либо к записи пакета функциональных проб в соответствии с заданным протоколом для исследования вегетативной реактивности и вегетативного обеспечения деятельности.
Убедившись в устойчивой и качественной регистрации ЭКГ, можно начинать запись в память компьютера.
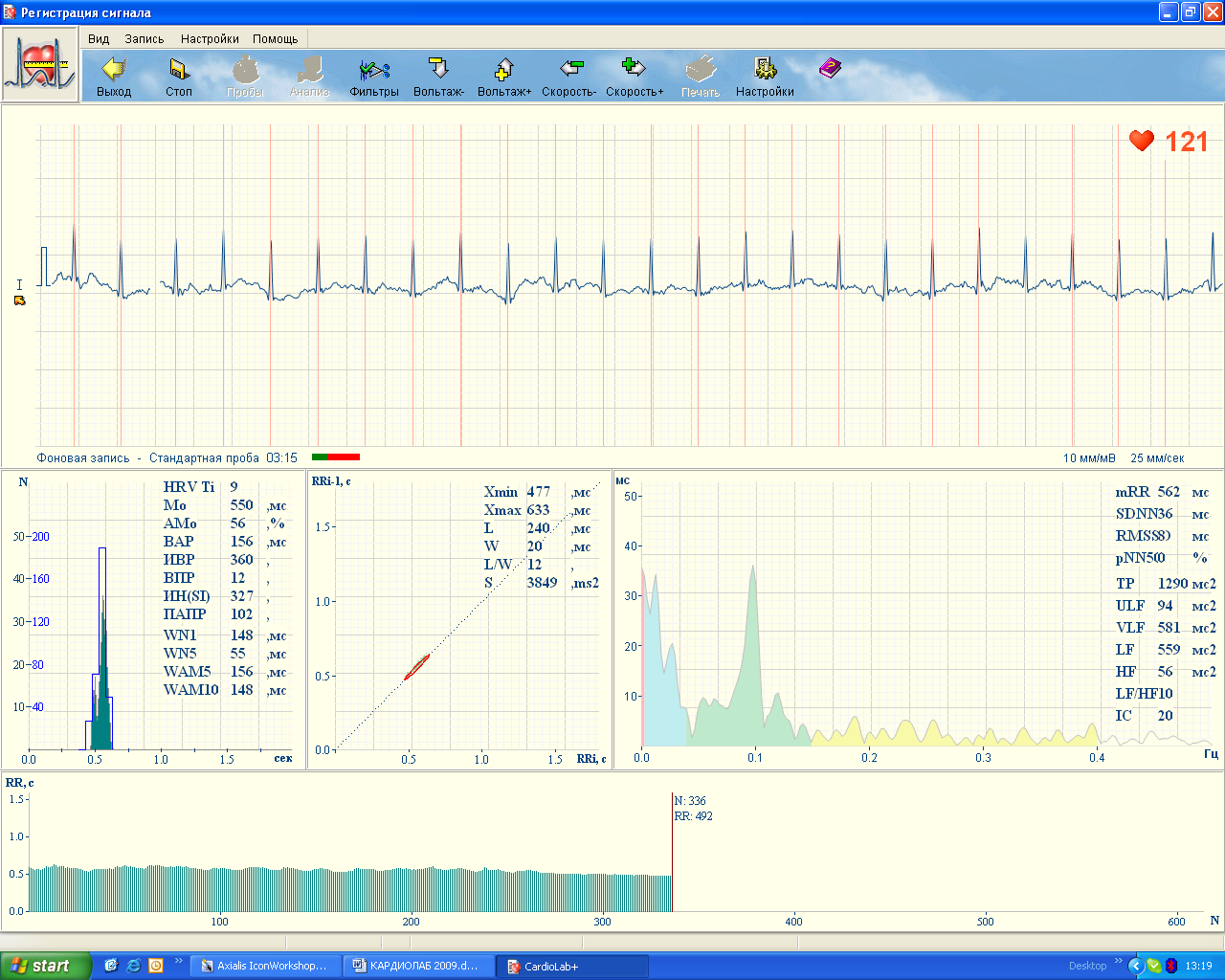
Рис.3. Окно записи мониторной ЭКГ
В верхней части окна отображается регистрируемая ЭКГ и текущая ЧСС. С помощью кнопок управления можно выбрать удобные масштабы отображения ЭКГ- сигнала (по амплитуде и скорости раз-вертки). В этом же окне отображается текущее время записи.
В нижней части окна записи в реальном масштабе времени рассчитываются статистические и спектральные характеристики ре-гистрируемой записи, а также строится кардиоритмограмма (КРГ).
По окончании времени мониторирования (5 или 10 мин.) запись автоматически сохраняется в памяти компьютера для дальнейшего анализа.
3.2. Оценка качества записи электрокардиограммы
Обратите внимание на наличие помех, обусловленных мышечным тремором, плохим контактом электродов с кожей, неспокойным поведением обследуемого и другими причинами. При выявлении артефактов и эктопических сокращений более 5-10% целесообразно ограничиться анализом гистограммы и скаттерграммы.
После сохранения мониторной ЭКГ необходимо внимательно просмотреть запись, установить водитель ритма (определить источник возбуждения и ход возбуждения, т.е. установить отношение зубцов Р к желудочковым комплексам QRS.
Синусовый ритм характеризуется наличием положительных зубцов Р. За зубцом Р должен следовать комплекс QRS с постоянным интервалом Р-R (Q), равным или превышающим 0.12 с (у взрослых), за исключением случаев преждевременного возбуждения желудочков, когда он короче. Форма зубца Р должна быть одинакова во всех сердечных циклах при нормальной ширине (до 0.12 с) всех зубцов Р.
Отметим, что большое количество эктопических сокращений, как правило, свидетельствует о наличии у пациента синдрома слабости синусового узла. При этом результаты статистического и спектрального анализа ВСР нужно воспринимать с большой осторожностью. В этих ситуациях зачастую результаты анализа ВСР считаются некорректными.
3.3. Основные методики анализа ВРС
В настоящее время существует довольно большое количество визуальных и количественных методик анализа ВРС. Их можно сгруппировать следующим образом:
I. Методы временного анализа (Time domain methods):
A. Статистичесие методы;
Б. Геометрические методы:
· вычисление триангулярного индекса (HRV triangular index) и индекса триангулярной интерполяции гистограммы интервалов R-R (TINN);
· метод определения индекса «Святого Георга»;
· метод оценки купола гистограммы по Л.Н. Лютиковой.
II. Анализ волновой структуры ритма сердца (частотный анализ, frequency domain methods):
А. Оценка ритмограммы:
· визуально-логический анализ с выделением 6 классов ритмограмм по Д.И. Жемайтите (модификация методики - 4 класса РГ по Е.А. Березному);
· анализ структуры мощности волн (HF%, LF%, VLF%);
Б. Спектральный анализ.
III. Нелинейные методы анализа ВРС:
А. Показатели скаттерграммы (корреляционной ритмограммы);
Б. Методы анализа нелинейных хаотических колебаний кардиоритма (детерминированный хаос, энтропия сердечного ритма и другие).
IV. Вариационная пульсометрия по Р.М. Баевскому, включающая:
· оценку показателей одномерного распределения;
· оценку показателей двумерного распределения;
· вычисление вторичных показателей одномерного распределения;
· методы корреляционно-спектрального анализа.
Учитывая большую популярность и разнообразие методов изучения вариабельности интервалов R-R для оценки ВНС, а также неоднородность их физиологической интерпретации, в 1996 году на совместном заседании Европейского общества кардиологов и Северо-Американского общества электростимуляции и электрофизиологии были выработаны единые стандарты для анализа вариабельности ритма сердца. Согласно этим стандартам ВРС рекомендуется измерять либо по коротким (5 минут), либо длинным (24 часа) записям ЭКГ. Анализ вариабельности ритма сердца рекомендуется проводить временными и частотными методами.
I. Методы временного анализа
Временные методы заключаются в измерении продолжительности последовательных интервалов R-R между нормальными сокращениями и используют классические статистические характеристики.
Для клинических исследований при короткой записи ЭКГ рекомендуется пользоваться нижеперечисленными показателями.
а. статистические методы
Методы основываются на статистическом анализе изменений длительности последовательных интервалов R-R между нормальными синусовыми кардиоциклами с вычислением различных коэффициентов. Интервалы R-R между комплексами QRS нормальных кардиоциклов принято называть интервалами NN (normal-normal). При временном анализе ритмограммы обычно оцениваются два типа величин: длительность интервалов NN и разность длительности соседних интервалов NN.
В соответствии с вышеупомянутыми рекомендациями при анализе ВРС на коротком (5-10 мин.) участке записи ритмограммы используются следующие характеристики:
RRNN - средняя длительность интервалов R-R и обратная величина этого показателя - средняя ЧСС. Показатель RRNN отражает конечный результат многочисленных регуляторных влияний на синусовый ритм сложившегося баланса между парасимпатическим и симпатическим отделами вегетативной нервной системы;
SDNN (standard deviation of the NN interval) - стандартное отклонение (SD) величин нормальных интервалов R-R (NN). Анормальные интервалы R-R из анализа исключаются. Стандартное отклонение (SDNN) - один из основных показателей вариабельности сердечного ритма - характеризует состояние механизмов регуляции. SDNN является интегральным показателем, характеризующим ВРС в целом и зависит от влияния на синусовый узел симпатического и парасимпатического отдела вегетативной системы. Увеличение или уменьшение этого показателя свидетельствует о смещении вегетативного баланса в сторону преобладания одного из отделов вегетативной системы, что, однако, не позволяет достоверно судить о влиянии на ВРС каждого из них в отдельности. Кроме того, необходимо принимать во внимание, что величина SDNN зависит от длительности анализируемого сегмента ЭКГ (имеет тенденцию возрастать при увеличении времени записи);
SDNN/RRNNx100% - «коэффициент вариации» (CV). По физиологическому смыслу этот показатель не отличается от SDNN, но при анализе ВРС позволяет учитывать влияние ЧСС;
RMSSD (the square root of the mean squared differences of successive NN interval) - квадратный корень из среднего квадратов разностей величин последовательных пар интервалов NN;
NN50 (мс) - количество пар соседних интервалов NN, различающихся более чем на 50 мс в течение всей записи;
pNN50% - процент (доля) последовательных интервалов NN, различие между которыми превышает 50 мс.
Полагают, что значения показателей RMSSD, NN50 (pNN50%) определяются преимущественно влиянием парасимпатического отдела вегетативной системы и являются отражением синусовой аритмии, связанной с дыханием. Как правило, показатели SDNN и RMSSD, рNN50% изменяются однонаправленно. Однако, при достаточно длинной записи, например, при проведении функциональных проб, регистрируется существенное увеличение RMSSDи рNN50% без значительного роста SDNN. Причина в том, что первые два показателя отражают преимущественно кратковременную смену частоты ритма, зависящую от напряжения парасимпатического отдела нервной системы, а на значение SDNN влияет разница между максимальной и минимальной частотой сердечных сокращений.
б. геометрические методы
Под геометрическими методами анализа ВРС подразумевается построение и анализ гистограмм. В гистограмме распределения R-R интервалов высота каждого столбика соответствует количеству R-R интервалов, попавших во временной диапазон, соответствующий положению рассматриваемого столбика на временной шкале. Иногда изображение ступенчатой гистограммы заменяется изображением сглаживающей ее плавной линии. Форма гистограммы (количество столбцов) зависит от ширины разряда, иначе говоря, от того временного диапазона, на которое разбивается основание гистограммы. Ширина разряда выбирается либо фиксированно (0.05 с при объеме выборки около 100 кардиоциклов), либо по формуле (Р.М. Баевский, 1986):
h = (Xmax - Xmin )/k
где Xmax - максимальное значение интервала R-R;
Xmin - минимальное значение интервала R-R;
k - число разрядов, определяемое по формуле:
k = 1+3.322xlg n,
где n - число наблюдений случайной величины.
При вычислении триангулярного индекса шаг гистограммы принимается равным 1/128 секунды.
При анализе гистограмм, построенных на коротких участках записи (250-500 интервалов R-R), выделяют несколько типов гистограмм:
Нормальная гистограмма. В состоянии покоя у здорового человека распределение величин интервалов R-R близко к нормальному распределению.
Рис. 4. Гистограмма. Нормальное распределение.
Асимметричная гистограмма. Асимметрия обычно наблюдается при переходных состояниях ритма и указывает на нарушение стационарности процесса.
Рис. 5. Гистограмма. Асимметричное распределение
Эксцессивная гистограмма. Характеризуется очень узким основанием и заостренной вершиной и регистрируется при стрессе и патологических состояниях.
Рис. 6.Гистограмма. Эксцессивное распределение
Амодальная гистограмма. При амодальном распределении все настолько хаотично, что невозможно выделить моду, т.е. наиболее вероятное или доминирующее значение длительности интервала R-R. Подобная гистограмма характерна для фибрилляции предсердий, частой политопной экстрасистолии, множественных артефактов.
Рис. 7. Гистограмма. Амодальное распределение
Полимодальная гистограмма. При этом типе кардиоинтервалы распределяются так, что есть несколько выраженных, близких по высоте столбиков на гистограмме, каждый из которых мог бы считаться основным, т.е. претендовать на звание моды. В типичном виде такую гистограмму можно наблюдать при аллоритмии.
Рис. 8. Гистограмма. Полимодальное распределение
В связи с многообразием форм при описании гистограмм, используются различные математические модели: линейные, треугольные, базирующиеся на анализе кривых второго порядка (показатели асимметрии, эксцесс) и др.
Наиболее распространенными в настоящее время методами анализа гистограмм являются методы их триангулярной интерполяции.
Метод определения индекса «Святого Георга». Если во время записи КРГ встречаются артефакты, эктопические сокращения, выпадения отдельных сердечных комплексов, то для оценки гистограммы целесообразно использовать индекс “Святого Георга”. Суть методики состоит в том, что гистограмму условно представляют в виде треугольника, величина основания которого (b) вычисляется по формуле:
(2 х А)/h,
где h - количество интервалов с наиболее часто встречающейся длительностью; А - площадь всей гистограммы, т.е. общее количество всех анализируемых интервалов R-R.
Величина основания косвенно отражает один из важнейших показателей ВРС - вариабельность ритма, а площадь треугольника - общее количество всех анализируемых интервалов R-R. При этом артефакты, эктопические сокращения автоматически остаются за пределами треугольника и не учитываются при анализе.
Рис. 9. Определение индекса «Святого Георга»
Триангулярный индекс (HRV triangular index) и индекстриангулярной интерполяции гистограммы интервалов R-R (TINN)
Показатели рекомендованы Европейским обществом кардиологов и Северо-Американским обществом по электростимуляции и электрофизиологии. При этом гистограмму представляют в виде неравнобедренного треугольника. Используя математические построения, основанные на методе наименьших квадратов, склон гистограммы приближают отрезком прямой так, чтобы разница площадей смоделированного треугольника и исходной гистограммы была наименьшей. После построения указанного треугольника определяют его основание. Полученная таким образом характеристика называется триангулярным индексом.
Оценка купола гистограммы по Л.Н. Лютиковой (1995)
При данном варианте для оценки ширины (W) основного купола гистограммы предлагаются параметры WN1, WN5, которые отражают ширину основного купола гистограммы соответственно на уровне 1 и 5% от общего количества элементов, используемых для построения гистограммы, и параметры WAM 5 и WAM 10 - на уровне 5 и 10% амплитуды моды. По пересечению указанных уровней с контуром гистограммы рассчитывается ширина основного ее купола. Преимуществом этих параметров является то, что они характеризуют основной купол гистограммы, представляющий распределение нормальных, т.е. наиболее распространенных интервалов R-R, а интервалы R-R, связанные с артефактами и экстрасистолами, образуют либо отдельные пики, либо малые купола, которые не сказываются на величине WN, WAM.
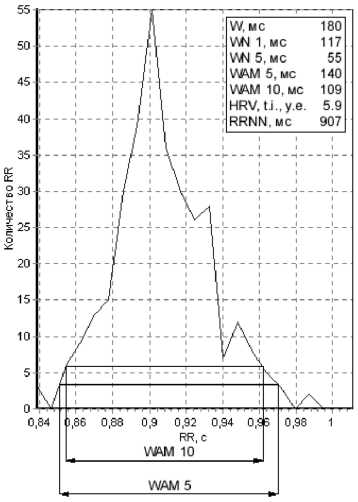
Рис. 10. Схема определения основания купола гистограммы по Лютиковой
Оценив показатели временного анализа, Вы сможете ответить на вопрос: «Как велика вариабельность?».
II. Анализ волновой структуры ритма сердца
А. Оценка ритмокардиограммы
Визуально-логический анализ с выделением 6 классовритмограмм по Д.И. Жемайтите или 4 классов по Е.А. Березному (1997)
Ритмокардиограмма - это графическое изображение последовательного временного ряда кардиоинтервалов в виде отрезков прямой линии, эквивалентных по длине продолжительности пауз между сокращениями сердца. Каждый из отрезков начинается на оси абсцисс, на которой откладывается число интервалов (n), и продолжается вверх параллельно оси ординат со шкалой времени в секундах.
В норме верхний край КРГ - неровный, соответственно постоянно меняющейся длине интервалов R-R. Рисунок этой неровности формируется тремя видами волн различной частотной характеристики: высокочастотными колебаниями (HF), низкочастотными колебаниями (LF) и колебаниями очень низкой частоты (VLF). Все три вида колебаний различимы визуально, а потому основу метода ритмограммы составляет визуально-логический и математический анализ волновой структуры сердечного ритма.
Клинико-физиологическую интерпретацию показателей ВРС целесообразно проводить по методике Д.И. Жемайтите (1981), в соответствии с которой выделяют 6 классов (типов) ритмограмм (РГ).
Приведя указанную классификацию в соответствии с принятой градацией диапазонов частот, мы предлагаем следующую градацию ритмограмм:
РГ-1 - наличие существенных периодических изменений ритма с частотой 0.15-0.40 Гц (период 2.5-6.7 с) - так называемые дыхательные (высокочастотные или быстрые) волны (HF), соответствующие синусовой дыхательной аритмии с относительными регулярными периодическими волнами;
РГ-2 - то же, но при выраженной нерегулярности периодических волн;
РГ-3 - слабо выраженные быстрые волны и наличие волн с частотой от 0.04 до 0.15 Гц (период 6.6-25 с) - низкочастотные колебания (LF) с относительным постоянством волн;
РГ-4 - то же, но с выраженной нерегулярностью волн;
РГ-5 -отсутствие вышеописанной периодики и наличие волн большого периода (более 25 с), т.е. очень низкочастотные колебания (VLF);
РГ-6 - стабильный или ригидный ритм - отсутствие волновой структуры.
Рис. 11. Ритмограмма с хорошо выраженными волнами различной частоты
1-й класс отражает вариант нормы - высоких функциональных возможностей сердца, встречается, как правило, у спортсменов в период напряженных тренировок и у лиц, занимающихся тяжелым физическим трудом. Обычно реакции на различные стимулы хорошо выражены, нагрузки переносятся хорошо. В основе этого класса - предельно высокое преобладание парасимпатического влияния на регуляцию ритма сердца, поэтому волн на такой ритмограмме нет; средние значения межсистолических интервалов - от 1.4 до 1.5 с, что соответствует брадикардии в 40-50 ударов в 1 минуту.
2-й класс - наиболее часто встречающийся вариант нормы у практически здоровых молодых лиц. На ритмограмме заметны хорошо выраженные волны СР, среди которых можно выделить 3 вида - высокочастотные парасимпатические волны (HF), среднечастотные симпатические волны (LF) и волны очень низкой частоты (VLF), обусловленные гуморально-метаболическими и центральными эрготропными влияниями. Рефлекторное симпато-парасимпатическое воздействие на СР преобладает над гуморально-метаболическими влияниями.
3-й класс - это вариант патологических изменений регуляции СР, так как преобладают волны LF, отражая увеличившееся симпатическое воздействие. Обычно такой ритмограмме в покое сопутствуют изменения сосудистого тонуса.
4-й класс - также показывает выраженное преобладание симпатического влияния на СР над парасимпатическим, но волны LF имеют более постоянный период и амплитуду. У пациентов с такой РГ возможны повышения АД, нередко увеличена ЧСС.
5-й класс - на фоне увеличения ЧСС заметно отсутствие HF и LF. Происходит стабилизация СР с переходом его регуляции с рефлекторного уровня вегетативного руководства на гуморально-метабо-лический, более низкий и не способный быстро обеспечивать гомеостаз. Функциональные возможности сердца снижены. Подобная РГ обычно сопровождает органическую патологию сердца и является формализованным свидетельством автономной кардионейропатии.
6-й класс - демонстрирует крайний вариант срыва вегетативной регуляции СР, резко стабилизированный синусовый ритм на фоне тахикардии («ригидный» ритм). Функциональные возможности сердца резко снижены, у пациента одышка при небольшой физической нагрузке. Высокий риск летального исхода. У больных ИБС 6-й класс предшествует развитию острого инфаркта миокарда, сопутствует ему в остром периоде, но может встречаться и при других патологических состояниях.
При компьютерной оценке типа ритмограммы и в практической деятельности вполне допустимым является деление РГ на четыре класса (Е.А. Березный, А.М. Рубин, 1997):
РГ 1-го класса - наличие существенных периодических колебаний ритма с частотой 0.15-0.40 Гц (с периодом 2.5-6.7 с) высококочастотные волны (HF);
Рис. 12. Ритмограмма 1-го класса
РГ 2-го класса - слабо выраженные дыхательные волны и наличие волн с частотой от 0.04 до 0.15 Гц (с периодом 6.6-25 с) - низкочастотные колебания (LF);
Рис. 13. Ритмограмма 2-го класса
РГ 3-го класса - отсутствие вышеописанной периодики и наличие волн большого периода (более 25 с) - колебания очень низкой частоты (VLF);
Рис. 14. Ритмограмма 3-го класса
РГ 4-го класса - стабильный или ригидный ритм, отсутствие волновой структуры.
Рис. 15. Ритмограмма 4-го класса.
Б. Спектральный (частотный) анализ
(Frequency domain measurements, power spectral analysis)
Спектральный анализ подразумевает способ разбиения какой-либо исходной кривой на набор кривых, каждая из которых находится в своем частотном диапазоне. Иначе говоря, спектральный анализ ВРС позволяет обнаружить периодические составляющие в колебаниях сердечного ритма и оценить количественно их вклад в динамику ритма. Схематично процесс формирования спектрограммы можно представить следующим образом: измеряется длительность интервалов R-R, откладывается величина этих интервалов в виде вертикальных столбиков (получается ритмограмма). По верхушке ритмограммы проводится огибающая кривая. Полученная кривая называется функцией вариации ритма. Данная кривая раскладывается на составляющие подобно тому, как солнечный свет, проходя через призму, расщепляется на разнородные спектры. Такой математической призмой является преобразование Фурье, которое дает возможность получить спектры изменяемости интервалов R-R (Рис. 16). Таким образом, последовательность интервалов R-R преобразуется в спектр мощности колебаний длительности R-R, представляющий собой последовательность частот (Гц), каждой из которых соответствует определенная амплитуда колебаний.
Рис. 16. Схема волновой структуры ритмограммы и формирования спектрограммы
Наиболее часто оценивается площадь под кривой спектра, соответствующая некоторому диапазону частот - мощность (в мс2) в пределах определенного частотного диапазона. В норме у человека в спектре ритма сердца присутствуют три основных спектральных составляющих, или пика (Рис. 17).
Рис. 17. Схема спектрограммы
При спектральном анализе парасимпатическая и симпатическая активность может быть оценена за короткие промежутки времени (2-5 минут). С одной стороны, это позволяет изучить влияние на вариабельность ритма сердца различных короткодействующих факторов или вмешательств, а с другой - может помешать быстро воспроизвести результаты в случае отсутствия стандартных условий регистрации ЭКГ.
Как и любой другой метод, он имеет следующие ограничения:
· из анализируемого ритма должны быть исключены все артефакты и эктопические ритмы, иначе говоря, анализу подлежат только «нормальные» кардиоинтервалы;
· не следует анализировать кардиоритмограммы, содержащие более 5-10% эктопических сокращений;
· нецелесообразно анализировать кривые при смещении водителя ритма (нижнепредсердный ритм, узловой ритм);
· анализу подлежат только стационарные процессы, следует исключить из анализа “переходные” периоды (например, первые одну- две минуты после перехода в положение «стоя» при ортостатической пробе, первые пять-семь минут после проведения проб с физической нагрузкой, в зависимости от уровня нагрузки; в ряде случаев, если не наступает «стабильное» состояние, то лучше вообще отказаться от проведения спектрального анализа после тяжелых физических нагрузок).
При спектральном анализе принято определять следующие параметры:
1. Высокочастотные колебания (ВЧ или HF - high frequency) - это колебания ЧСС при частоте 0.15-0.40 Гц. Мощность в этом диапазоне, в основном, связана с дыхательными движениями и отражает вагусный контроль сердечного ритма (колебания парасимпатического отдела вегетативной нервной системы).
2. Низкочастотные колебания (НЧ или LF - low frequency) - это часть спектра в диапазоне частот 0.04-0.15 Гц. Она имеет смешанное происхождение. На мощность в этом диапазоне оказывают влияние изменения тонуса как симпатического (преимущественно), так и парасимпатического отдела ВНС.
3. Очень низкочастотные колебания (VLF - very low frequency) - диапазон частот - 0.003-0.04 Гц, а при 24-часовой записи и сверхнизкочастотные колебания (ULF). Физиологические факторы, влияющие на них, неясны (предположительно, ренин-ангиотен-зин-альдостероновая система, концентрация катехоламинов в плазме, системы терморегуляции и др.).
4. Мощность в диапазоне высоких частот, выраженная в нормализованных единицах HFnu, вычисляется по формуле:
HF
HFnu = ------------------- х 100
Total - VLF
5. Мощность в диапазоне низких частот, выраженная в нормализованных единицах LFnu, вычисляется по формуле:
LF
LFnu = ------------------- х 100
Total - VLF
6. LF/HF - этим значением стремятся охарактеризовать соотношение или баланс симпатических и парасимпатических влияний. Измерение LF и HF проводится в относительных единицах, которые представляют процентный вклад каждой колебательной составляющей в общую мощность спектра, из которой вычитается мощность VLF- компоненты, т.е. HFnu/LFnu. Характер симпатико-парасимпатического воздействия оценивается по соотношению процентных вкладов (LF/HF).
7. Общая мощность спектра (ОМС) или полный спектр частот, характеризующих ВРС (TP - Total рower) - это мощность в диапазоне от 0.003 до 0.40 Гц. Она отражает суммарную активность вегетативного воздействия на сердечный ритм и имеет тот же физиологический смысл, что и SDNN. При этом увеличение симпатических влияний приводит к уменьшению ОМС, а активация вагуса - к обратному действию.
Результаты спектрального анализа обычно представляются в виде графика распределения частот, по которому легко можно судить о балансе отделов вегетативной нервной системы.
Рис. 18. Спектрограмма при преобладании парасимпатических влияний
Рис. 19. Спектрограмма при преобладании симпатической активности
Рис. 20. Спектрограмма при преобладании церебральных эрготропных и/или гуморально-метаболических влияний
III. Нелинейные методы анализа вариабельности ритма сердца
Показатели скаттерграммы (корреляционной ритмограммы)
Методика разработана и обоснована, благодаря работам L. Schamroth и E. Dove (1966), а также M. Hoopen и J. Bongaaris (1969). В нашей стране наиболее полно анализ корреляционной ритмограммы применительно к анализу аритмий разработал Е.А. Березный.
Скаттерграмма (scatter - рассеивание) - это графическое изображение пар интервалов R-R (предыдущего и последующего) в двумерной координатной плоскости. При этом по оси абсцисс откладывается величина R-Rn, а по оси ординат - величина R-Rn+1. График и область точек, полученных таким образом, называется скаттерграммой (пятна Пуанкаре или Лоренца). Этот способ оценки ВРС относится к методам нелинейного анализа и является особенно полезным для случаев, когда на фоне монотонности ритма встречаются редкие и внезапные нарушения (эктопические сокращения и (или) «выпадения» отдельных сердечных сокращений).
При построении скаттерграммы образуется совокупность точек, центр которых располагается на биссектрисе. Расстояние от центра до начала осей координат соответствует наиболее ожидаемой длительности сердечного цикла. Величина отклонения точки от биссектрисы влево показывает, насколько данный сердечный цикл короче предыдущего, вправо от биссектрисы - насколько он длиннее предыдущего.
Рис. 21. Скаттерграмма молодого здорового человека
Изучены следующие показатели скаттерграммы:
· длина основного (без экстрасистол и артефактов) «облака» (длинная ось эллипса - L) соответствует вариационному размаху. По физиологическому смыслу этот показатель не отличается от SDNN, т.е. отражает суммарный эффект регуляции ВНС, но указывает на максимальную амплитуду колебаний длительности интервалов R-R;
· ширина скаттерграммы (перпендикуляр к длинной оси, проведенный через ее середину - w);
· площадь скаттерграммы вычисляется по формуле площади эллипса:
Х L х w
S = -----------------
Нормальная форма скаттерграммы представляет собой эллипс, вытянутый вдоль биссектрисы. Именно такое расположение эллипса означает, что к дыхательной прибавлена некоторая величина недыхательной аритмии.
При аритмиях, когда методы статистического и спектрального анализа вариабельности ритма сердца малоинформативны или неприемлемы, целесообразно использовать оценку корреляционной ритмограммы (скаттерграммы).
IV. Вариационная пульсометрия по P.M. Баевскому
«Классическая» методика оценки показателей вариабельности ритма сердца изложена в работах РМ. Баевского. Представления о математико-статистических показателях сердечного ритма как об индикаторах состояния различных уровней управления функциями оказались весьма продуктивными для клинической физиологии и профилактической медицины. Приведем кратко основные положения взглядов РМ. Баевского на математический анализ сердечного ритма. Предложено упрощенно рассматривать систему управления ритмом сердца, состоящей из двух контуров: центрального и автономного.
Автономный контур (АК) регуляции ритма сердца - это, в определенной степени обособленная система, работающая в режиме компенсации отклонений в ответ на возмущения, вызванные дыханием. Активность автономного контура характеризуется выраженностью дыхательных волн сердечного ритма.
Центральный контур (ЦК) регуляции ритма сердца связан с недыхательной компонентой СР. Он участвует в управлении ритмом сердца через автономный контур, заставляя его работать в вынужденном режиме. Центральный контур состоит из трех уровней: А, Б, В, соответствующих процессам управления:
А - взаимодействие организма с внешней средой;
Б - межсистемный уровень, обеспечивающий регулирование взаимодействия различных систем внутри организма;
В - внутрисистемный уровень, обеспечивающий взаимодействие различных параметров внутри одной системы.
Выделение указанных уровней является условным и сделано с целью разработки определенного методологического подхода к проблеме математического анализа структуры СР, который заключается в том, что по соотношению активности различных контуров регуляции СР можно судить о степени напряжения регуляторных механизмов. При этом необходимо иметь в виду следующее:
· при оптимальном регулировании управление происходит с минимальным участием высших (центральных) уровней. Оптимальная деятельность низших уровней «освобождает» высшие от необходимости постоянного участия в локальных регуляторных процессах. В случае, когда низшие не справляются со своими функциями, когда необходима координация деятельности нескольких подсистем, уравновешивание организма со средой идет за счет напряжения механизмов регуляции. Чем выше централизация уп-равления ритмом сердца, тем больше напряжение регуляторных механизмов, тем выше «физиологическая цена» адаптации;
· период волн сердечного ритма связан с уровнями управления: чем больше период, тем выше соответствующий уровень управления. Дыхательные волны характеризуют активность АК, а медленные волны сердечного ритма характеризуют ЦК. Централизация управления проявляется усилением недыхательной компоненты СР, появлением медленных волн со все более длинными периодами, усилением мощности медленных волн, ослаблением дыхательных волн.
Оценка степени напряжения регуляторных систем:
Адаптация, или приспособление к условиям окружающей среды, к социальным, производственным, бытовым или климатическим факторам, - одно из фундаментальных свойств организма человека. Любое заболевание может рассматриваться как результат истощения адаптационных механизмов. Переход из состояния здоровья в состояние болезни проходит через последовательные стадии адаптационного процесса. Следовательно, можно выделить среди здоровых и практически здоровых людей разнородные группы лиц с различной степенью адаптированности к окружающей среде. РМ. Баевским предложена следующая рабочая классификация состояний по степени напряжения регуляторных систем, обусловленного адаптивными реакциями организма (РМ. Баевский, 1999):
1. Состояние нормы или состояние удовлетворительной адаптации к условиям среды. Класс функциональных состояний с достаточными функциональными (адаптационными) возможностями организма. Понятие нормы включает в себя способность организма адаптироваться к определенным воздействиям факторов окружающей среды. Адекватность ответа организма на воздействие тех или иных факторов - тоже один из важнейших компонентов нормы.
2. Состояние повышенного функционального напряжения механизмов адаптации, при которых оптимальные адаптационные возможности организма обеспечиваются более высоким, чем в норме, напряжением регуляторных систем, что приводит к повышенному расходованию функциональных резервов организма.
3. Состояние перенапряжения, или состояние неудовлетворительной адаптации, - характеризуется снижением функциональных возможностей организма с преобладанием неспецифических или специфических изменений со стороны определенных органов и систем
4. Состояние истощения регуляторных систем, или срыв адаптации состояние с резким снижением функциональных возможностей организма в связи с нарушением механизмов компенсации. В данном состоянии, как правило, наблюдаются различные заболевания в стадии субкомпенсации или декомпенсации.
Названные четыре состояния можно рассматривать как четыре «диагноза» здоровья, четыре его качества. Каждый из последующих уровней адаптации содержит все более значительную вероятность развития или наличия болезни. Наиболее высока эта вероятность в группе лиц со срывом адаптации. В нее входят лица с латентными формами заболеваний, явлениями предболезни, хроническими или нераспознанными болезнями. Определение степени напряжения регуляторных систем связано, по существу, с диагностикой указанных состояний. Исходя из концепции о сердечно-сосудистой системе как об индикаторе адаптационно-приспособительной деятельности целостного организма, для оценки состояния регуляторных механизмов обычно используют анализ изменений ритма сердечных сокращений. Изменение сердечного ритма - универсальная оперативная реакция целостного организма на любое воздействие внешней среды. Информация о том, какова “цена” этой адаптации, содержится в волновой структуре сердечного ритма и может быть выявлена с помощью математического анализа ряда кардиоинтервалов.
Дата добавления: 2016-04-02; просмотров: 3856;
