ПРЕДМЕТ И МЕТОД ЭПИДЕМИОЛОГИИ ИНФЕКЦИОННЫХ БОЛЕЗНЕЙ 22 страница
Крупные капли аэрозоля оседают, подсыхают и превращаются в итоге в пыль. Мелкодисперсная часть аэрозоля может часами находиться во взвешенном состоянии и перемещаться с конвекционными токами внутри помещения и проникать за его пределы через коридоры и вентиляционные ходы, их оседание происходит медленно.
С конвекционными токами воздуха при уборке помещений, движении людей и под влиянием других факторов создается вторичная пылевая фаза аэрозоля. Наиболее важным фактором формирования пылевой фазы инфекционного аэрозоля является мокрота (например, при туберкулезе), а также патологическое содержимое при дополнительной локализации возбудителя в организме (например, корочки кожных поражений). В этом случае существенное значение в формировании инфицированной пыли будет иметь белье больных.
Легкость и быстрота распространения возбудителя приводят в условиях восприимчивого коллектива к высокому уровню заболеваемости.
Высокая восприимчивость населения к этим инфекциям часто приводит к манифестации инфекционного процесса уже после первой встречи с источником инфекции, что определяет возникновение в организованных коллективах (детские сады, школы, воинские части) вспышек: например, зарегистрированы вспышки эпидемического паротита, кори, краснухи, менингококковой инфекции и др.
Наиболее поражаемые возрастные группы — дети. При этом в различных социально-бытовых условиях возрастные границы заболевших могут быть неодинаковы: дети до 2 лет, Дошкольники 3—5 лет, школьники 6 лет и старше, юноши — учащиеся техникумов, училищ, преимущественно живущие в общежитиях, призывники (18—19 лет), находящиеся на казарменном положении.
Сезонная неравномерность заболеваемости инфекциями Дыхательных путей в значительной степени определена неодинаковыми возможностями общения людей на протяжении
Схема. 8.1. ЭПИДЕМИЧЕСКИЙ ПРОЦЕСС ИНФЕКЦИЙ
ДЫХАТЕЛЬНЫХ ПУТЕЙ
Проявления эпидемического процесса ► Тип заболеваемости
| t |
спорадический
эпидемический
вспышка эпидемия пандемия
► Периодичность (цикличность)
U 3—5 лет или другие сроки
| Сезонность ц |
| Возраст заболевших U, |
Факторы, влияющие на заболеваемость
контагиозность возбудителя
возрастная структура населения на конкретной административной
территории
рождаемость
миграционные процессы
плотность населения
скученность размещения
формирование организованных коллективов
наличие (отсутствие) средств вакцинопрофилактики
разных сезонов года. Так, формирование в осеннее время новых коллективов детей и подростков, длительное пребывание их в закрытых помещениях в условиях скученности способствуют активации аспирационного механизма передачи и возрастанию заболеваемости в осенне-зимний период.
Определенная роль в возникновении заболеваний в организованных коллективах принадлежит так называемому фактору перемешивания, например пополнение воинских частей за счет призывников, миграционные процессы на конкретной административной территории, что приводит к дестабилизации сложившейся иммуноструктуры и развитию эпидемических вспышек.
Своеобразная черта инфекций дыхательных путей — периодичность, или цикличность, эпидемического процесса при рассмотрении его многолетней динамики, что выражается в волнообразном движении, чередовании подъемов и спадов заболеваемости. При анализе причин этого явления установлена прямая зависимость его от увеличения или уменьшения числа восприимчивых к той или иной инфекции среди населения.
Возрастание доли неиммунных, высоковосприимчивых людей имеет следствием рост заболеваемости, в то время как накопление большого числа невосприимчивых иммунных лиц закономерно приводит к снижению заболеваемости. В условиях естественного развития эпидемического процесса интервал между двумя, следующими друг за другом подъемами заболеваемости определяется длительностью сформировавшегося постинфекционного иммунитета, рождаемостью и миграционными процессами. Внутренним фактором саморегуляции эпидемического процесса инфекций дыхательных путей является инфекционно-иммунологический.
В обобщенном виде проявления эпидемического процесса инфекций дыхательных путей приведены на схеме 8.1.
Противоэпидемические и профилактические мероприятия
Противоэпидемические мероприятия при этих инфекциях направлены на три составные части эпидемического процесса. В комплексе мер обязательны и первостепенны действия по выявлению и обезвреживанию источников инфекции. Раннее выявление больных и диагностика — составная часть работы участкового медицинского персонала. Однако наличие широко распространенного носительства, заразность больного уже в конце инкубационного периода, возможность стертого, атипичного течения болезни, позднее обращение больных за медицинской помощью, трудности в диагностике приводят к запаздыванию лечебных и ограничительных мероприятий.
Все перечисленное выше приводит к тому, что ограничительные меры, предпринимаемые в отношении источника инфекции, не могут оказать существенного воздействия на проявления эпидемического процесса.
Мероприятия в отношении второго звена эпидемического процесса — трудновыполнимая и не всегда результативная работа. Так, использование масок медицинским персоналом, регулярное проветривание и уборка в помещениях могут несколько ограничить, но не прервать полностью реализацию Механизма передачи возбудителя инфекции.
В отношении третьего звена эпидемического процесса проводят комплекс профилактических и противоэпидемических мероприятий, к которым можно отнести, например, введение карантина в ЛПУ, отмену массовых детских мероприятий во
время эпидемии гриппа. Проведение плановой вакцинации в рамках Национального календаря профилактических прививок и по эпидемиологическим показаниям направлено на создание невосприимчивости к инфекционной болезни (формирование коллективного иммунитета), это означает, что основной мерой борьбы с инфекциями дыхательных путей является воздействие на третье звено эпидемического процесса.
Наличие в настоящее время эффективных вакцин и рациональное их применение позволили выделить понятие инфекции, управляемые средствами иммунопрофилактики, например дифтерия, корь, эпидемический паротит, коклюш и др.
Инфекции неуправляемые — инфекционные (паразитарные) болезни, в отношении которых отсутствуют эффективные средства и методы профилактики.
Система эпидемиологического надзора за инфекциями дыхательных путей включает в себя комплексное динамическое наблюдение за проявлениями эпидемического процесса: анализ многолетней и внутригодовой заболеваемости и летальности в различных социально-возрастных группах населения; учет клинических проявлений инфекции и факторов, способствующих распространению инфекции; слежение за массивностью циркуляции возбудителя среди населения с изучением его биологических свойств; сероэпидемиологические исследования с целью выявления групп наибольшего риска заболевания с расчетом удельного веса невосприимчивых к инфекции; оценку эффективности вакцинопрофилактики.
Грипп и другие острые респираторные вирусные инфекции
Актуальность проблемы острых респираторных заболеваний (ОРЗ) определяется их повсеместным распространением, высокой контагиозностью, наступающей после перенесенной болезни аллергизацией организма переболевших с нарушением иммунного статуса, влиянием их на общую смертность. Эти инфекции наносят значительный социально-экономический ущерб.
В инфекционной патологии постоянно доминируют заболевания гриппом и другими острыми респираторными инфекциями, удельный вес которых превышает 80—90 %. В Российской Федерации ежегодно регистрируют от 2,3 до 5 тыс. случаев этих болезней в показателях на 100 тыс. населения. Из общего числа случаев временной нетрудоспособности по всем болезням на грипп и ОРЗ приходится 12—14 %, а наносимый ими экономический ущерб составляет около 90 % от всего ущерба от инфекционных болезней.
Острые респираторные инфекции вызывают возбудители, число видов которых достигает 200. К ним относят адено-, па-
рамиксо-, корона-, рино-, рео-, энтеровирусы, а также микоплазмы, хламидии, стрептококки, стафилококки, пневмококки и др. В этой ситуации представляется сложной разработка эффективных средств специфической профилактики всех ОРЗ в обозримом будущем.
Общим признаком, характеризующим возбудителей острых респираторных вирусных заболеваний, являются их малая стойкость и быстрое отмирание в окружающей среде.
Грипп
С эпидемиологической точки зрения из общей группы острых респираторных инфекций следует выделить грипп в связи с его возможностью к пандемическому распространению.
Грипп — антропонозная вирусная острая инфекционная
болезнь с аспирационным механизмом передачи возбудителя.
Основные вопросы темы
1. Характеристика возбудителя.
2. Источник возбудителя инфекции.
3. Механизм и пути передачи возбудителя.
4. Эпидемический процесс гриппа.
5. Профилактические и противоэпидемические мероприятия.
Возбудитель гриппа — РНК-содержащий вирус из семейства Orthomyxoviridae рода Influenzavirus.
По антигенной характеристике различают 3 серологических типа вируса гриппа — А, В, С.
К поверхностным антигенам вируса относятся гемагглюти- нин (Н) и нейраминидаза (N), на основе которых выделены подтипы вируса гриппа А, например H1N1, H3N2.
В отличие от вирусов типа В и С, характеризующихся более стабильной антигенной структурой, вирус типа А обладает значительной изменчивостью поверхностных антигенов. Она проявляется либо в виде антигенного "дрейфа" (частичное обновление антигенных детерминант гемагглютинина или ней- раминидазы в пределах одного подтипа, что сопровождается появлением новых штаммов вируса), либо в виде антигенного "шифта" (полное замещение фрагмента генома, кодирующего синтез только гемагглютинина или гемагглютинина и нейра- Минидазы), приводящих к возникновению нового подтипа вирусов гриппа А.
Вирусы гриппа малоустойчивы во внешней среде. Они лучше переносят низкие, отрицательные температуры и быстро
погибают при нагревании и кипячении. Отмечается высокая чувствительность вирусов гриппа к ультрафиолетовым лучам и воздействию обычных дезинфицирующих средств.
Источник инфекции при гриппе — больной человек. Заразительность его проявляется уже в конце инкубации, за несколько часов до начала болезни. В дальнейшем при развитии болезни в наибольшей степени больной опасен в первые 2—5 дней при интенсивном выделении вирусов из верхних дыхательных путей. В редких случаях период заразительности может удлиняться до 10-го дня болезни. Как источник инфекции наиболее опасны больные легкими формами гриппа, которые остаются в коллективах детей и взрослых, пользуются городским транспортом, посещают кино и театры.
Вирус гриппа серотипа А выделен также от свиней, лошадей, птиц, что повышает вероятность возникновения нового подтипа вируса. Были зарегистрированы (в 1999 г.) единичные случаи заболевания людей гриппом А, вызванным вирусом, выделенным от свиней, однако дальнейшего распространения эпидемический процесс не получил.
Механизм передачи вируса гриппа аспирационный; путь передачи воздушно-капельный. Во время кашля, чиханья и разговора в воздухе вокруг больного создается "зараженная зона" с высокой концентрацией вируса, которая зависит от частоты экспираторных актов, интенсивности саливации у больного, величины частиц аэрозоля, влажности воздуха, температуры окружающей среды и воздухообмена в помещении. В экспериментах было показано, что вирусы гриппа могут сохранять жизнеспособность в высохшей слюне, слизи, мокроте, пыли, но роль воздушно-пылевого пути передачи возбудителя несущественна.
Восприимчивость населения к новым серотипам (подтипам) вируса гриппа высокая. Постинфекционный иммунитет типоспецифичен, при гриппе А сохраняется 1—3 года, при гриппе В — в течение 3—6 лет.
Эпидемический процесс гриппа проявляется спорадической заболеваемостью, эпидемическими вспышками и эпидемиями, длящимися 3—6 нед. Периодически возникают пандемии, вызываемые новым подтипом вируса гриппа А, к которому восприимчива подавляющая часть населения. Многолетняя динамика заболеваемости гриппом представлена на рис. 8.1.
Сезонные спады в летнее время и эпидемические подъемы в осенне-зимний период связывают с общими факторами, определяющими сезонную неравномерность заболеваемости острыми респираторными инфекциями.
Особенности эпидемиологии гриппа в значительной мере определены уникальной изменчивостью поверхностных антигенов его возбудителя — гликопротеинов гемагглютинина и нейраминидазы.
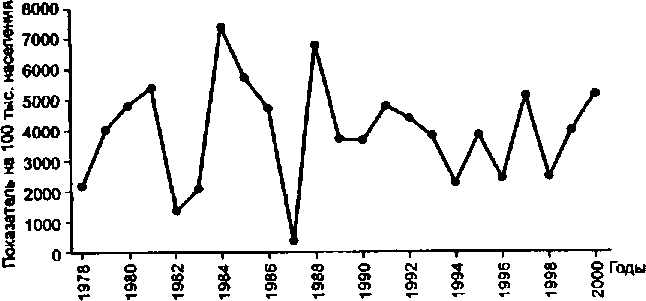 Рис. 8.1. Многолетняя динамика заболеваемости гриппом на территории Российской Федерации.
Рис. 8.1. Многолетняя динамика заболеваемости гриппом на территории Российской Федерации.
|
Степень антигенных различий определяет широту и скорость распространения возбудителя, возрастной состав и уровень заболеваемости, на который влияют метеорологические факторы, переохлаждение, заболеваемость острыми респираторными инфекциями и социально-экономические условия (общение людей, санитарно-гигиеническая обстановка в коллективах детей и взрослых). В течение XX столетия зарегистрировано 6 пандемий гриппа: 1918—1928 гг. — A(HSWINI); 1929-1946 гг. - A(H1N1); 1947-1956 гг. - A(H1N1); 1957— 1967 гг. - A(H2N2); 1968-1977 гг. - A(H3N2); с 1978 г. - A(H1N1). Сформировались типичные пути пандемического распространения вирусов гриппа, связанные с международными транспортными коммуникациями: появившись в районе Юго-Восточной Азии и Океании, новые варианты вирусов гриппа А заносились сначала в Северную Америку, Европу или Азию, распространяясь на другие регионы, в последнюю очередь поражая, как правило, Южную Америку и Африку.
В странах северного полушария с умеренным климатом эпидемии гриппа возникают в ноябре—марте, южного — в апреле—октябре.
Появление новых антигенных вариантов вируса гриппа приводит к росту заболеваемости во всех неиммунных возрастных группах с наибольшим поражением детей первых лет жизни.
Возрастной состав болеющих определяется уровнем специфического иммунитета. Маловосприимчивы к гриппу дети в возрасте до 6 мес благодаря пассивному иммунитету, полученному от матери. В возрасте от 6 мес до 3 лет заболеваемость возрастает.
Вирусы гриппа В вызывают эпидемические подъемы, которые нередко возникают после эпидемического роста заболеваемости, вызванной гриппом А на фоне ее спада, что приводит к возникновению двух волновых эпидемий. Вирус гриппа С вызывает спорадические заболевания у детей.
Профилактические и противоэпидемические мероприятия
Основным стратегическим направлением в борьбе с гриппом на протяжении ряда лет является вакцинация по эпидемиологическим показаниям. Практика здравоохранения располагает в настоящее время большим набором вакцинных препаратов: живыми, инактивированными, химическими,
субъединичными, сплит-вакцинами. Для получения эпидемиологического эффекта от вакцинопрофилактики необходимо, чтобы вакцина содержала те же типы и субтипы вируса, которые обусловят эпидемический подъем заболеваемости на конкретной территории, а представители группы риска должны быть привиты до начала сезонного подъема заболеваемости гриппом.
Однако защита только от гриппа и отсутствие вакцин от других вирусных ОРЗ не дают ожидаемого эффекта в виде значительного снижения заболеваемости. В то же время накоплены убедительные данные, свидетельствующие, что существуют реальные способы воздействия на эпидемический процесс острых респираторных инфекций. Установлено, что применение химиопрофилактики с использованием иммуномодуляторов (дибазол, продигиозан и др.) среди групп риска (школьники 7—14 лет, часто и длительно болеющие) обусловливает значительное сокращение заболеваемости ОРЗ всего населения в целом, что приводит к существенному снижению наносимого этими инфекциями социально-экономического ущерба. Перечень препаратов, рекомендуемых для проведения неспецифической профилактики гриппа и острых респираторных инфекций, приведен в табл. 8.1.
Противоэпидемические мероприятия в эпидемическом очаге следует начать с изоляции больного. Госпитализируют больных гриппом только по клиническим и эпидемиологическим показаниям: детей до 3 лет, пожилых с сопутствующими заболеваниями, беременных, а также лиц, живущих в общежитиях и интернатах. В помещении, где находится больной, должны быть налажены вентиляция, УФ-облучение, регулярная влажная уборка с применением дезинфицирующих средств, частая смена и кипячение носовых платков больного, тщательное мытье посуды. Защитную роль для окружающих больного выполняют регулярно сменяемые марлевые маски, закрывающие рот и нос. Работа с контактировавшими с больным включает наблюдение их в течение инкубации, которая
Таблица 8.1. Перечень препаратов, рекомендуемых для проведения неспецифической профилактики гриппа и ОРВИ
|
продолжается от нескольких часов до 2 дней, и по показаниям использование специфических и неспецифических средств защиты (схемы 8.2, 8.3).
Время проведения, объекты деятельности и содержание работы
Предэпидемический период
► Население
санитарно-просветительная работа закаливание вакцинация
Поликлиники
вакцинация персонала
занятия с врачами по диагностике и лечению гриппа, ОРЗ обеспечение запаса одноразовых масок
► Стационары неинфекционные вакцинация персонала
занятия с врачами по диагностике и лечению гриппа, ОРЗ обеспечение запаса одноразовых масок обеспечение запаса средств специфической и неспецифической защиты
Период эпидемического подъема —► Население
санитарно-просветительная работа раннее обращение за медицинской помощью
—► Поликлиники
расширение регистратуры и дополнительные телефоны увеличение транспорта
увеличение числа врачей для помощи на дому отдельный вход для лихорадящих работа персонала в масках
—► Стационары неинфекционные
санитарно-просветительная работа
фильтр для поступающих больных
изолятор для больных гриппом
ограничение, запрет посещений больных (карантин)
работа персонала в масках
проветривание и УФ-облучение палат
использование средств профилактики гриппа и ОРЗ
Направленность и содержание противоэпидемических мероприятий
—► Источник инфекции
U Больной
госпитализация по клиническим и эпидемиологическим показаниям
—► Механизм передачи
проветривание
влажная уборка с применением дезинфицирующих средств УФ-облучение
кипячение посуды, носовых платков, полотенец
—►Лица, общавшиеся с источником инфекции
медицинское наблюдение
термометрия 2 раза вдень
раннее выявление и изоляция больных профилактика (по показаниям) специфическая неспецифическая
Дифтерия
Дифтерия — антропонозная бактериальная острая инфекционная болезнь с аспирационным механизмом передачи возбудителя.
Основные вопросы темы
1. Характеристика возбудителя.
2. Источник возбудителя инфекции.
3. Механизм и пути передачи возбудителя.
4. Проявления эпидемического процесса дифтерии.
5. Профилактические и противоэпидемические мероприятия.
Возбудитель дифтерии — токсигенные коринебактерии. Corynebacterium Diphtheriae рода Corynebacterium ("палочка Леффлера") — грамположительная неподвижная палочка с булавовидными утолщениями на концах. По культуральным, морфологическим и ферментативным свойствам различают 3 биовара: gravis, intermedins, mitis. Среди них существуют ток-
сигенные и нетоксигенные штаммы. Наиболее распространенными являются mitis и gravis.
В серологическом отношении токсигенные варианты разделены на 11 сероваров и 21 фаговар.
Фаготипирование коринебактерий дифтерии применяется в эпидемиологической практике при обследовании очагов и расшифровке групповых заболеваний.
Коринебактерий дифтерии имеют сложную антигенную структуру. Основным признаком патогенности дифтерийных бактерий является способность вырабатывать экзотоксин, вирулентность определяется адгезией, т. е. способностью прикрепляться к слизистым оболочкам (или коже), и размножаться.
Дифтерийные бактерии обладают значительной устойчивостью во внешней среде. В пыли сохраняются до 2 мес, в дифтерийной пленке, капельках слюны, на инфицированных предметах домашнего обихода они могут сохраняться в течение 2 нед, в воде и молоке — 6—20 дней, в трупе — около 2 нед, устойчивы к замораживанию. Прямые солнечные лучи, высокая температура и дезинфицирующие растворы для них губительны.
Источником возбудителя инфекции является человек, больной или носитель токсигенных коринебактерий. По массивности выделения возбудителя ведущее место занимают больные дифтерией. Однако наибольшее эпидемиологическое значение имеют больные атипичными клиническими формами дифтерии, поскольку последние часто не диагностируются и выявляются в поздние сроки. Больные выделяют возбудителя дифтерии в течение всего заболевания, а также в период ре- конвалесценции.
Длительность носительства у реконвалесцентов составляет 2—7 нед; редко до 90 дней.
Существенное эпидемиологическое значение как источник возбудителя дифтерии имеют бактерионосители, которым принадлежит ведущая роль в распространении инфекции в условиях спорадической заболеваемости. Бактериологические наблюдения показали, что при острых воспалительных изменениях в рото- и носоглотке обнаруживается более высокая обсемененность слизистых оболочек коринебактериями дифтерии. Это положение касается больных и бактерионосителей. Установлено, что большую опасность заражения окружающей среды создают бактерионосители, выделяющие коринебакте- рий дифтерии из носа. Эпидемиологическая опасность бактерионосителей зависит от длительности выделения возбудителя. Различают 4 категории носительства: 1—7 дней — транзи- торное; 7—15 дней — кратковременное; 15—30 дней — средней продолжительности и более 1 мес — затяжное. С увеличением продолжительности носительства возрастает опасность
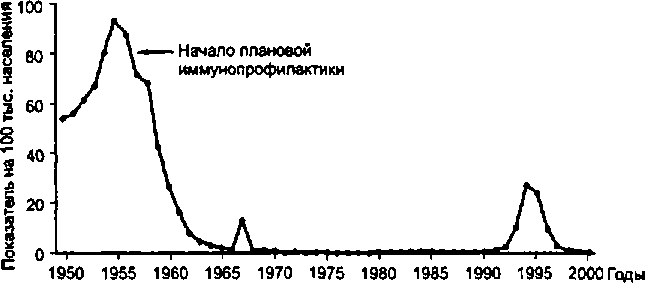 Рис. 8.2. Многолетняя динамика заболеваемости дифтерией на территории Российской Федерации.
Рис. 8.2. Многолетняя динамика заболеваемости дифтерией на территории Российской Федерации.
|
для окружающих лиц. Частота длительного носительства неодинакова в разных коллективах и может составлять до 13— 29 % от общего числа всех носителей.
При отсутствии регистрируемой заболеваемости дифтерией бактерионосители являются резервуаром инфекции, сохраняя непрерывность эпидемического процесса.
Механизм передачи возбудителя аспирационный. Путь передачи — воздушно-капельный, фактор передачи — воздух, в котором взвешен бактериальный аэрозоль.
Коринебактерии достаточно устойчивы вне организма. В связи с этим возможны воздушно-пылевой, контактно-бытовой и пищевой (редко) пути передачи. Имеются описания "пищевых и "молочных" вспышек дифтерии.
Восприимчивость к дифтерии определяется состоянием антитоксического и антимикробного иммунитета.
Эпидемический процесс дифтерии развивается в условиях плановой вакцинопрофилактики, что внесло определенные изменения в его проявления (рис. 8.2). В 60—70-е годы XX в. не регистрировали периодических подъемов заболеваемости, столь характерных для допрививочного периода; произошло сглаживание осенне-зимней сезонности, основной формой инфекционного процесса стало носительство токсигенных бактерий у иммунных лиц. В целом по России в результате создания высокой иммунной прослойки среди населения заболеваемость снизилась до спорадического уровня; манифестные формы болезни были редкими, а носительство сохранилось повсеместно, но уровень его был низким. На этом фоне в конце 70-х годов началась активизация эпидемического процесса, охватывая главным образом взрослое население. В эти годы взрослые составляли 82,2—89,1 % от всего числа больных дифтерией, в то время как в 1958 г., например, их доля была 19 %. "Повзросление'' дифтерии в конце 70-х — начале 80-х годов произошло вследствие низкого уровня поствакцинального антитоксического иммунитета у взрослых. Основной причиной этого явления были серьезные недостатки в организации и проведении прививок населению и как следствие этого низкий уровень коллективного иммунитета. Распространению дифтерии способствовала также смена доминирующего биовара возбудителя — вместо биовара mitis стал широко циркулировать биовар gravis, характеризующийся более высокой вирулентностью и патоген - ностью.
В результате этого произошло накопление большой массы неиммунных взрослых и детей, эпидемический процесс дифтерии активизировался, приняв характер не только спорадической, но и эпидемической заболеваемости, так как известно, что уровень заболеваемости обратно пропорционален уровню привитости населения против этой инфекции.
Принимая во внимание сложившуюся эпидемиологическую ситуацию по дифтерии в целом по стране, провели массовую вакцинацию взрослого населения по эпидпоказаниям в 90-е годы XX в., что переломило ход эпидемии и с 1995 г. уровень заболеваемости стал неуклонно снижаться (рис. 8.3).
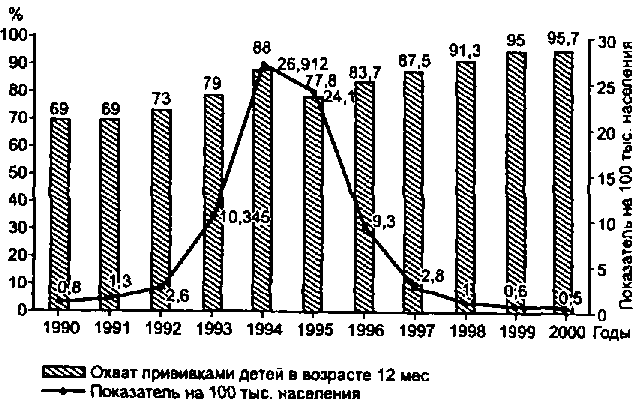 Рис. 8.3. Многолетняя динамика заболеваемости дифтерией на территории Российской Федерации и охват прививками детей в возрасте 12 мес.
Рис. 8.3. Многолетняя динамика заболеваемости дифтерией на территории Российской Федерации и охват прививками детей в возрасте 12 мес.
|
Профилактические и противоэпидемические мероприятия
Основная роль в профилактике дифтерии принадлежит плановой вакцинации, проводимой согласно Национальному календарю профилактических прививок.
В комплексе противоэпидемических мер важное значение принадлежит раннему и активному выявлению больных (схема 8.4.).
Больных дифтерией или при подозрении на дифтерию госпитализируют немедленно. Провизорной госпитализации подлежат лица из эпидемического очага дифтерии, больные ангиной с наложениями или крупом. Для раннего выявления дифтерии, помимо немедленного бактериологического обследования больных ангиной, необходимо активное наблюдение их в течение 3 дней. В инфекционное отделение госпитализируют носителей токсигенных коринебактерий. Врач, установивший диагноз, немедленно отправляет экстренное извещение в территориальный ЦГСЭН. В этот же день эпидемиолог начинает в очаге эпидемиологическое обследование, задача которого — выявление источника инфекции, определение границ очага, организация в нем противоэпидемической работы. Бактериологическое обследование общавшихся с больным лиц проводят однократно, одномоментно. Мазки из носа и с миндалин, взя-
Дата добавления: 2016-03-27; просмотров: 1341;
