Хирургическое лечение врожденных катаракт
В связи с возрастными особенностями хрусталика и глаза у детей хирургия врожденных катаракт составляет особый раздел офтальмохирургии. Отсутствие плотного ядра хрусталика, прочность цинновых связок и гиалоидокапсулярной связки определяют иные по сравнению со взрослыми методы и подходы к хирургическому лечению катаракт детского возраста. Применение экстракапсулярного способа, возможность аспирации мягких хруcталиковых масс, удаление катаракт через маленький разрез составляют главные особенности операций у детей [4,6].
Показания и противопоказания к хирургическому лечению врожденных катаракт и сроки операций – опасность развития обскурационной амблиопии при длительном существовании врожденной катаракты, а также необходимость повышения остроты зрения для общего развития ребенка обусловливают стремление к ранней операции, которая стала возможной благодаря современной технике. Ранняя операция вполне обоснована, но может быть рекомендована не при всех формах врожденных катаракт. При определении показаний к удалению катаракты и сроков проведения операции требуется индивидуальный подход в зависимости от клинической формы, уровня остаточной остроты зрения, этиологии катаракты, общего состояния организма ребенка [10].
Ранняя операция показана при полных ,зонулярных ( II и III степени) полурассосавшихся катарактах, а также при пленчатых, атипичные, центральные, переднее-заднекапсулярные катаракты с диаметром помутнения более 2,5 мм, когда острота зрения, как правило, снижена значительно (от нескольких сотых до светоощущения). Наиболее оптимальными сроками ранних операций при врожденных катарактах являются первые 6 месяцев жизни ребенка. В то же время при частичных катарактах вопрос о хирургическом лечении решают на основании интенсивности, размеров помутнения хрусталика и степени понижения остроты зрения. Однако, необходимо учитывать, что пленчатые катаракты нередко являются осложненными и при раннем хирургическом вмешательстве может наблюдаться неблагоприятное послеоперационное течение. Поэтому при наличии признаков перенесенного воспалительного процесса (синехии, гипоплазия радужки, помутнения стекловидного тела, выявляемые ультразвуковой эхографией) операцию целесообразно отложить до возраста 1,5 лет. Такие дети нуждаются в углубленном обследовании с целью этиологической диагностики, выявления степени активности процесса [5,8,9].
При частичных катарактах вопрос о показаниях к хирургическому вмешательству и его сроках решается в зависимости от уровня остаточной остроты зрения и величины помутнения хрусталика. Сроки удаления этих форм катаракт широко варьируют; нередко операция целесообразна в 3-5 лет и даже в более старшем возрасте.
При односторонних катарактах сроки операций те же, что и при двусторонних формах, однако в ряде случаев (при наличии сосудов в радужке, первичного персистирующего стекловидного тела) удаление катаракты целесообразно отложить до 8-месячного возраста и более.
Противопоказанияк хирургическому лечению двусторонних врожденных катаракт являются: противопоказания к общему обезболиванию и острота зрения выше 0,3 ( на сегодня это является относительным противопоказанием). Относительные противопоказания – слепота (зрение -0), отсутствие ЭРГ, фиброз стекловидного тела, отслойка сетчатки.
Особенности строения глаза и хрусталика в детском возрасте (мягкая консистенция, отсутствие ядра, прочность связочного аппарата, вязкие хрусталиковые массы, выраженные витреолентикулярные сращения) обусловливают иную тактику хирургии катаракты, чем у взрослых. Интракапсулярная экстракция не нашла применения у детей, так как попытки использования зонулолитических средств (химотрипсина), растворяющих ресничные пояски, приводили к высокому проценту выпадения стекловидного тела во время операции, неблагоприятному влиянию протеолитических ферментов на различные структуры глаза, включая сетчатку и необходимости неоправданного большого разреза роговицы.
Исторически сложившаяся традиция хирургии врожденных катаракт – использование различных аспирационно-ирригационных методик, предполагающих малые разрезы. Большое распространение в хирургии детских катаракт получил метод аспирации, принцип которого состоял в отсасывании хрусталиковых масс. Преимуществом аспирации является возможность удаления врожденных мягких катаракт через маленький разрез (1,5-2,0 мм), что обеспечивало безопасность метода. Разрез так же как при линеарной экстракции производили в роговице или лимбе после отсепаровки конъюнктивального лоскута. Наиболее простой является техника, по которой введенным через разрез цистотомом вскрывалась передняя капсула хрусталика, массы которого отсасывали с помощью канюли, соединенной со шприцем непосредственно или с помощью полиэтиленовой трубочки. В дальнейшем аспирационно-ирригационная техника с использованием отдельных или спаренных аспирационных и ирригационных канюль и шприцев, обеспечивающих малую травматичность операции. Ирригацию осуществляли через дополнительный парацентез посредством тонкой силиконовой трубочки или иглы, введенной в переднюю камеру [12].
Появление факоэмульсификаторов и витреотомов открыли новые возможности в лечении катаракт. С помощью ультразвука происходило дробление катаракты до состояния эмульсии, которая затем аспирировалась. Одновременная ирригация обеспечивала сохранение передней камеры и постоянного тонуса глазного яблока на протяжении всех этапов операции. Отсутствие плотного ядра в детских хрусталиках требовало минимальной экспозиции ультразвука или использование только режима аспирации, что не оказывал негативного влияния на ткани глаза. Бурный научно-технический прогресс, активное применение компьютерных технологий в медицине способствовали появлению сложной аспирационно-ирригационной аппаратуры – факоэмульсификаторов нового поколения и витреотомов, что положительным образом сказалось на технике хирургии детских катаракт, позволив быстро, полно и атравматично удалять хрусталиковые массы ( аппараты Legasy, Infinity, Premier, Millenium и др.) [14].
Внедрение лазеров в офтальмологию позволило разработать высокоэффективный метод удаления врожденных катаракт – комбинированную лазерно-инструментальную экстракцию, сочетающую ИАГ-лазерный передний капсулорексис с последующим удалением хрусталиковых масс аспирацией- ирригацией. Метод позволяет полностью удалить хрусталиковые массы, точно иссекать отверстие передней капсулы хрусталика округлой формы заданного диаметра с ровными краями вне зависимости от ее прозрачности и плотности и формировать оптимальный капсульный мешок для последующей интракапсулярной фиксации ИОЛ (рис.17) [18] .
Разнообразные клинические формы врожденных катаракт и высокая частота сопутствующей патологии предполагают выбор индивидуальной тактики хирургического лечения, которая зависит от положения хрусталика, степени резорбции хрусталиковых масс, состояния задней капсулы, наличия микрофтальма, патологии стекловидного тела и т.д. Так, факоэмульсификация (факоаспирация) показана у детей с нормальным положением хрусталика, при зонулярных, центральных и некоторых атипичных врожденных катарактах, когда имеется большое количество прозрачных масс, удаление которых традиционными способами представляет определенные трудности. При врожденных катарактах, имеющих патологию задней капсулы и передних отделов стекловидного тела, при подвывихах хрусталика хорошо себя зарекомендовал метод ленсвитрэктомии с доступом через роговицу или плоскую часть цилиарного тела с использованием витреотомов. Комбинированная лазерно-инструментальная экстракция имеет широкие показания и может быть использована практически при всех формах врожденных катаракт [13].
Особая тактика хирургических вмешательств требуется при сочетании врожденных катаракт с микрофтальмом. Малый размер глазного яблока и роговицы, глубокое его расположение в глазнице и узкая глазная щель, затрудняющие операционный подход, неясность топографии ресничного тела и зубчатой линии, ригидный зрачок определили целесообразность переднего лимбального подхода к хрусталику с использованием аспирационно-ирригационной техники. Преимущество переднего подхода к хрусталику состоит также в том, что в ряде случаев требуются реконструктивные вмешательства в передней камере по устранению различных аномалий (рассечение зрачковых мембран с передней поверхности радужки, разъединение сращенных с хрусталиком удлиненных отростков цилиарного тела). С целью сохранения иридокапсулярной диафрагмы, что особенно важно для аномальных глаз, прозрачную заднюю капсулу хрусталика сохраняют [19].
«Золотым стандартом» хирургии врожденных катаракт в настоящее время является мануальная или аппаратная (факоаспирация, ленсэктомия) аспирационно-ирригационная техника с применением малых роговичных или тоннельных разрезов, с проведением переднего кругового непрерывного капсулорексиса, позволяющего формировать надежный капсульный мешок, необходимый для имплантации ИОЛ и использование современных высококачественных вискоэластиков (Provisco, Healon, Viscoat, Megacrom, Celoftal и др) [14].
Большое внимание в современной хирургии катаракт уделяется операционным разрезам. Экстракция катаракты в детском возрасте, наряду с традиционным выполнением ее через малый разрез, предполагает обеспечение надежной герметизации операционной раны, что весьма важно, учитывая беспокойное поведение ребенка в послеоперационном периоде. Принципиально новые возможности открывает в настоящее время перед детскими офтальмохирургами использование так называемых самоадаптирующихся роговичных, склеророговичных и лимбально-роговичных тоннельных разрезов, широко применяемых при факоэмульсификации возрастной катаракты. Использование тоннельных разрезов обеспечивает высокую скорость репаративных процессов, отсутствие индуцированного астигматизма, быструю и качественную реабилитацию детей после операции. Несмотря на то, что проведение тоннельных разрезов предполагает их самогерметизацию и отсутствие швов оперативное вмешательство у детей необходимо заканчивать шовной фиксацией, учитывая беспокойное поведение ребенка в послеоперационном периоде (рис.18).
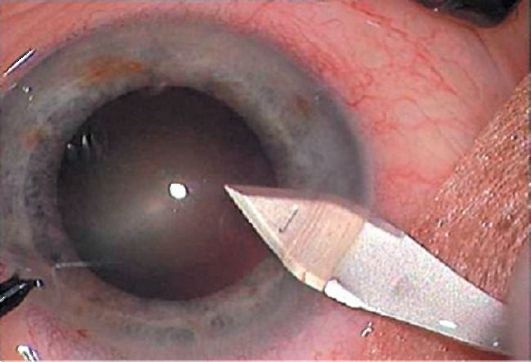
Рис. 18. Факоаспирация врожденных катаракт с использованием тоннельного микроразреза 2,7 мм (этап операции). (Собст. фото)
Вскрытие передней капсулы хрусталика хрусталика при любом варианте аспирационно-ирригационной техники является весьма ответственным этапом операции. От характера, локализации, формы и размера передней капсулотомии зависит создание наиболее благоприятных условий для максимального удаления масс хрусталика, предупреждения развития вторичной катаракты и ряда осложнений, обусловленных патологическим влиянием на глаз оставшихся хрусталиковых масс.
Известны различные способы вскрытия передней капсулы хрусталика – циркулярная резекция передней капсулы путем наложения ряда мелких перфораций по краю расширенного зрачка с последующим рассечением перемычек между перфорациями – способ «консервной банки»; горизонтальный надрез от 2 до 10 часов – техника «конверта»; разрез капсулы в виде треугольника; нанесение перфораций с помощью ИАГ-лазера. В эпоху имплантационной хирургии передняя капсулотоммия должна не только создать условия для максимального удаления хрусталиковых масс, но и обеспечить формирование капсулярного мешка для надежной фиксации в нем интраокулярной линзы. Все перечисленные выше способы вскрытия передней капсулы страдают одним существенным недостатком – возможным образованием радиальных разрывов передней капсулы при внутрикапсульных манипуляциях с хрусталиковыми массами и при имплантации ИОЛ в момент расправления линзы в мешке это напряжение возрастает еще больше. Другим методом вскрытия передней капсулы, позволяющим формировать надежный капсульный мешок, является передний непрерывный круговой капсулрексис. Выполнение капсулорексиса в детском возрасте с использованием цистотома или одноразовой иглы и капсульного пинцета является одним из наиболее
сложных хирургических этапов и имеет свои особенности, обусловленные возрастными характеристиками глаза и формой катаракты: эластичностью и меньшей, чем у взрослых толщиной передней капсулы, повышенным давлением на хрусталик со стороны стекловидного тела и «мощным» связочным аппаратом хрусталика. Часто капсулорексис оказывается децентрированным кверху, в ряде случаев – выходит из-под контроля хирурга и новое направление задается ножницами Ваннас (рис.19).
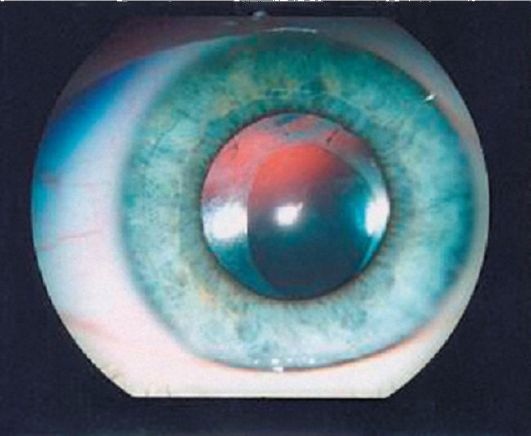
Рис. 19. Передний круговой капсулорексис, выполненный цистотомом и капсульным пинцетом. (Собст. фото)
Тактики по отношению к задней капсуле хрусталика при экстракции врожденных катаракт различны. Большинство детских офтальмохирургов стремятся сохранить прозрачную заднюю капсулу хрусталика, что обеспечивает нормальное анатомо-физиологическое соотношение в переднем отделе глаза, минимальный риск развития тяжелых послеоперационных осложнений со стороны заднего отрезка глаза, а также создает оптимальные условия для атравматичной вторичной имплантации ИОЛ, если она не была произведена одномоментно с удалением катаракты. В то же время высокая частота развития вторичной катаракты в детском возрасте обусловливает непрекращающийся поиск различных хирургических приемов для профилактики ее возникновения. Предлагают различные инструменты с алмазным напылением или аспирационно-ирригационные наконечники, позволяющие очищать заднюю капсулу и остатки передней капсулы от субкапсулярных элементов (остатков хрусталиковых масс) во время факоаспирации.
Актуальным в настоящее время является вопрос о целесообразности иссечения прозрачной задней капсулы хрусталика в качестве меры профилактики вторичной катаракты. Предлагают различные методики проведения заднего капсулорексиса с или без ограниченной передней витрэктомии. Необходимо отметить,что проведение непрерывного кругового заднего капсулорексиса при удалении врожденных катаракт не предотвращает развития вторичных катаракт, что обусловлено высокими регенераторными способностями детского глаза, особенно выраженными у детей младшего возраста. Этот факт ставит под сомнение целесообразность вскрытия прозрачной задней капсулы хрусталика растущего глаза ребенка.
Интраокулярная коррекция. В настоящее время существуют две точки зрения относительно сроков интраокулярной коррекции у детей первых месяцев и лет жизни. По мнению одних авторов, ранняя интраокулярная коррекция у детей младшего возраста необходима для устранения зрительной депривации и лучшего развития зрительных функций. Другие авторы считают целесообразным отсроченную вторичную имплантацию ИОЛ в афакичные глаза у детей в возрасте 6 лет и старше, мотивируя это тем, что глаз ребенка продолжает расти, в связи с чем существуют большие трудности в расчете рефракционной силы интраокулярной линзы. Кроме того, у детей раннего, до 2 лет, возраста отмечается повышенный риск развития экссудативно-пролиферативных реакций в послеоперационном периоде.
Целью имплантации ИОЛ детей с двусторонними врожденными катарактами, наряду с повышением остроты зрения, является восстановление бинокулярного характера зрения. У детей с односторонними врожденными катарактами имплантация ИОЛ позволяет добиться максимальной остроты зрения, улучшить пространственную контрастную чувствительность, сократить время сенсомоторной реакции, расширить поле зрения, увеличить расстояние, на котором регистрируется одновременное зрение.
Показания и противопоказания к первичной и вторичной имплантации ИОЛ.
При определении показаний к имплантации ИОЛ, особенно у детей раннего возраста, учитывается техническая возможность проведения операции, клинико-анатомическое состояние глаза, функциональный прогноз, степень развития послеоперационных осложнений, иммунологические показатели, а также поведенческие реакции ребенка. Имплантацию ИОЛ технически возможно провести при всех формах врожденных катаракт без грубой патологи глаз. Необходимо учитывать, что внутрикапсулярная имплантация возможна только при катарактах с полностью или частично сохраненным объемом хрусталика (полные, зонулярные, атипичные). При решении вопроса о первичной интраокулярной коррекции афакии учитывается не только состояние оперируемого глаза, но и состояние парного глаза. Имплантация ИОЛ не показана, если имеется: грубая врожденная сопутствующая патология оперируемого или парного глаза (микрофтальм II – III степени, грубый фиброз стекловидного тела, первичное персистирующее гиперпластическое стекловидное тело, патология сетчатки и зрительного нерва) и организма (субкомпенсированные состояния нарушенного обмена веществ) и др., отсутствие должного контакта врача и больного. Наличие афакии парного глаза и близорукость высокой степени являются относительными противопоказаниями к первичной имплантации ИОЛ [11].
При решении вопроса о вторичной (отсроченной) имплантации ИОЛ у детей с двусторонней афакией учитывается: функциональное состояние сетчатки и зрительного нерва, возможность его коррекции, степень амблиопии и оптическая система глаза, рефракция. При неблагоприятном клинико-функциональном прогнозе хирургического вмешательства, учитывающего все вышеперечисленные факторы, вторичная имплантация ИОЛ нецелесообразна.
Имплантация ИОЛ в отдаленные сроки после удаления односторонних врожденных катаракт показана в случаях: отсутствия постоянной контактной коррекции из-за ее непереносимости, невозможности или нежелания родителей одевать контактную линзу, при разнице между некорригированной и корригированной остротой зрения более 0,03 и при корригированной остроте зрения выше 0,05 [16].
Принципы расчета ИОЛ у детей с двусторонними и односторонними врожденными катарактами оптическая сила ИОЛ рассчитывается на эмметропию индивидуально для каждого пациента по формулам SRK- II и автоматизированными методиками. Имплантируемую ИОЛ целесообразно рассчитывать на миопию слабой степени, т.к. такая рефракция оперированного глаза обеспечивает бинокулярную, достаточно высокую остроту зрения вдаль и вблизь без дополнительной очковой коррекции, которая применяется лишь при необходимости работы вблизи с очень мелкими предметами. Существуют различные точки зрения на расчет ИОЛ у детей первых месяцев и лет жизни: расчет ИОЛ на эмметропию в момент операции с возможной последующей заменой ИОЛ; расчет ИОЛ на эмметропию взрослого глаза; имплантация ИОЛ стандартной силы 19,0-26,0 дптр. Ни один из этих методов не является идеальным. Их недостатками являются анизометропия высокой степени, рефракционная амблиопия или необходимость повторной хирургии в более старшем возрасте. В настоящее время оптимальным является является имплантация ИОЛ, оптическая сила которой определяется величиной гиперкоррекции, зависящей от возраста ребенка на момент операции. Исходных данных кератометрии, эхобиометрии и прогнозируемой величины офтальмометрических показателей на момент завершения роста глаза. Величина гипокоррекции колеблется в пределах от 12,0 до 1,0 дптр. При расчете силы ИОЛ у детей с односторонними врожденными катарактами необходимо учитывать рефракцию парного здорового глаза, сопоставляя показатели обоих глаз.
Модели складывающихся ИОЛ – в настоящее время имеются различные модели складывающихся ИОЛ, выполненных из разных материалов – силикона, гидрогеля, каллогена, проиуретанметакрилата (флекс), производных акриловой кислоты. Каждый материал имеет свой индекс преломления и свои физико-химические особенности, которые необходимо учитывать при расчете силы имплантируемой ИОЛ. Детские офтальмохирурги отдают предпочтение ИОЛ «Acrysof» (Alcon), выполненных из гидрофобного акрила, обеспечивающего высокую биосовместимость с тканями глаза, минимальную частоту развития воспалительных реакций в послеоперационном периоде. Благодаря пластичным свойствам материала в процессе имплантации ИОЛ происходит медленное ее раскрытие, позволяющее более четко контролировать этот важный этап операции, а дизайн края оптики препятствует миграции эпителиальных клеток от периферии к центру, что особенно актуально в детской практике[17].
Методы имплантации заднекамерных ИОЛ. Оптимальным методом фиксации ИОЛ у детей с катарактами является внутрикапсулярная имплантация, позволяющая изолировать оптику и гаптику линзы от наиболее реактивных тканей глаза – пигментного эпителия, корня радужки и цилиарного тела и исключить тем самым их хроническое раздражение. Кроме того, таким расположением линзы достигается минимальная величина анизейкониии в связи с почти полным совпадением главной Методы имплантации заднекамерных ИОЛ. Оптимальным методом фиксации ИОЛ у детей с катарактами является внутрикапсулярная имплантация, позволяющая изолировать оптику и гаптику линзы от наиболее реактивных тканей глаза – пигментного эпителия, корня радужки и цилиарного тела и исключить тем самым их хроническое раздражение. Кроме того, таким расположением линзы достигается минимальная величина анизейкониии в связи с почти полным совпадением главной
Методы имплантации заднекамерных ИОЛ. Оптимальным методом фиксации ИОЛ у детей с катарактами является внутрикапсулярная имплантация, позволяющая изолировать оптику и гаптику линзы от наиболее реактивных тканей глаза – пигментного эпителия, корня радужки и цилиарного тела и исключить тем самым их хроническое раздражение. Кроме того, таким расположением линзы достигается минимальная величина анизейкониии в связи с почти полным совпадением главной оптической оси ИОЛ и главной осью естественного хрусталика. Важным моментом также является отсутствие ограниченной диафрагмальной функции зрачка и возможность применения мидриатиков. Менее предпочтительной, но в ряде случаев вынужденной, является фиксация ИОЛ в sulcus ciliaris на остатки передней капсулы хрусталика. Такая ситуация может возникнуть при полурассосавшихся и пленчатых формах врожденных катаракт при наличии врожденных или возникших в ходе операции дефектов задней капсулы хрусталика (рис.20).
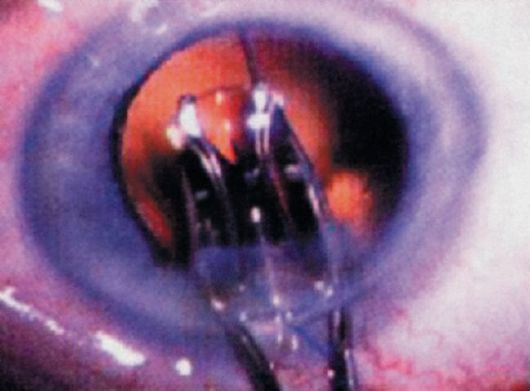
Рис. 20. Момент имплантации в капсулярный мешок ИОЛ «Acrysof» (Собст. фото)
Дата добавления: 2016-03-20; просмотров: 1930;
