Тактика лечения пролежней
Лечение пролежней зависит от стадии процесса. Очень важно начать лечение пролежни на 1 стадии, при прогрессировании процесса эффективность лечения снижается.
Пролежни 1-й и 2-й степени можно вылечить консервативно. Для этого проводится антисептическая обработка раны и накладывание мазей, способствующих эпителизации кожи.
При пролежнях 1 степени пораженный участок кожу смазывать детским кремом или облепиховым маслом, провести сеанс облучения ультрафиолетовыми лучами. При появлении мацерации кожу следует обработать раствором бриллиантовой зелени, края обработать солкосериловой мазью. Использование оклюзионной повязки с солкосерилом (герметичная изоляция участка тела для предотвращения контакта с водой и воздухом)позволяет поддерживать необходимую влажность кожи, уменьшить трение, болевые ощущения и способствовать эпителизации пораженной кожи. Мазь наносится на салфетку слоем 2-3 мм и после обработки рыхло заполняет рану. Массировать кожу не надо. Ранозаживляющим эффектом обладают аэрозоли: олазоль, пантенол и др. При их использовании рану покрывают равномерным слоем пены ежедневно или через день.
При возникновении пролежней 2 степени необходимо несколько раз в день обрабатывать рану дезинфицирующим раствором, после чего целесообразно применение биооклюзионной повязки с солкосерилом, левомиколем или стратомедом, раноживляющих аэрозолей, а затем системная терапия солкосерилом. Хорошим лечебным эффектом обладают аппликации с ферментами, гидроколлоидные и гидрогелевые повязки, которые эффективно очищают рану, обладают противовоспалительным и ранозаживляющим эффектом. При развитии пузырей кожу обрабатывают раствором бриллиантовой зелени, затем накладывают сухую стерильную повязку.
При пролежнях 3-й и 4-й степени главный метод лечения – хирургический. Для санации гнойной раны используются все виды антисептики: механические, физические, биологические, химические.
Механическая антисептика включает в себя иссечением некротизированной ткани, вскрытие гнойных полостей. Если не производить санацию раны, то всасывание продуктов распада тканей и микробных токсинов приводит к нарастанию интоксикации.
Биологическая антисептика предполагает применение мазей и аэрозолей, способствующих ограничению, расплавлению и отторжению некроза и очищению раны. Ускоряют созревание грануляций и процесса эпителизации ранозаживляющие мази (солкосерил, левомиколь, стратомед и др.), аэрозоли (олазоль, пантенол и др.) аппликации с ферментами (трипсин, химотрипсин), а также гидроколлоидные и гидрогелевые повязки (Purinol гель, Comfeel плюс, Biatain повязка и др.)
Площадь пролежней 3-й и 4-й степени бывает большой, поэтому в организме пациента происходит значительная потеря жидкости. Важно не допустить дегидратацию и вводить нужное количество жидкости энтерально или парентерально. В случае большого количества экссудативного отделяемого в ране можно использовать специальные абсорбирующие губчатые повязки, которые обладают свойством высушивать рану, впитывая жидкость.
Физическая антисептика включает мероприятия, обеспечивающие отток: использование гироскопического перевязочного материала, дренажей, облучение ран ультрафиолетовыми лучами или лазером.
Химическая антисептика – использование антисептиков для обработки раны и кожи вокруг раны. В качестве антисептиков применяют 70% этиловый спирт, спиртовый раствор йода (1%-5%), 3% раствор перекиси водорода, 0,5% раствор диоксидина, хлоргексидин, микроцид и др.
В случае большого количества экссудативного отделяемого в ране используются специальные абсобирующие губчатые повязки, которые способны высушивать рану, впитывая в себя жидкость.
После очищения пролежня, созревания грануляционной ткани, проведения всех мероприятий и контроля на наличие микрофлоры в ране, разрешается хирургическое (оперативное) вмешательство - пластика пролежня местными тканями, пластика кожно-фасциальными или кожно-мышечными лоскутами.
Осложнениями в послеоперационном периоде могут быть скопление жидкости под кожным лоскутом, кровотечение, нагноение раны, несостоятельность швов, некроз кожного лоскута, образование свища.
Профилактика пролежней
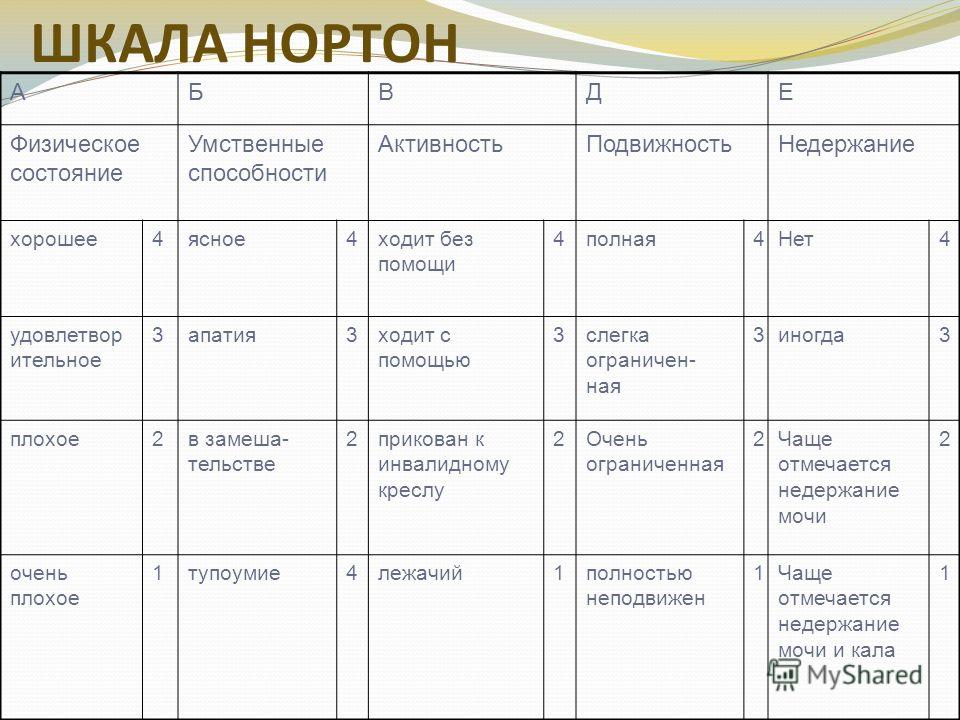
Существуют несколько шкал для количественной оценки риска развития пролежней. Шкала оценки Нортон — система подсчета баллов, в основе которой пять критериев: физическое состояние, психическое состояние, активность, подвижность и недержание (рис. 63).
| www.invtech.ru |
Рисунок 63.
Шкала Нортон
По шкале Нортон: чем меньше баллов, тем больше риск. При сумме баллов 14 и менее пациент попадает в зону риска, при сумме баллов менее 12 - в зону высокого риска. Для многих эта шкала удобна в сочетании с картой сестринского наблюдения, в которую ежедневно вносится сумма подсчитанных баллов и предпринятые для профилактики пролежней сестринские вмешательства.
Наиболее универсальной с точки зрения использования в отделениях ЛПУ различного профиля является шкала оценки риска развития пролежней по Waterlow. Она поставила перед собой цель создать «памятную записку» по вопросам профилактики пролежней. Предложенная ею карта позволяет выявить факторы, влияющие на возникновение пролежней, оценить риск развития пролежней и выработать адекватную тактику в отношении профилактики и/или лечения (рис. 64).
e [3201]" stroked="f" strokeweight=".5pt">
| www.invtech.ru |
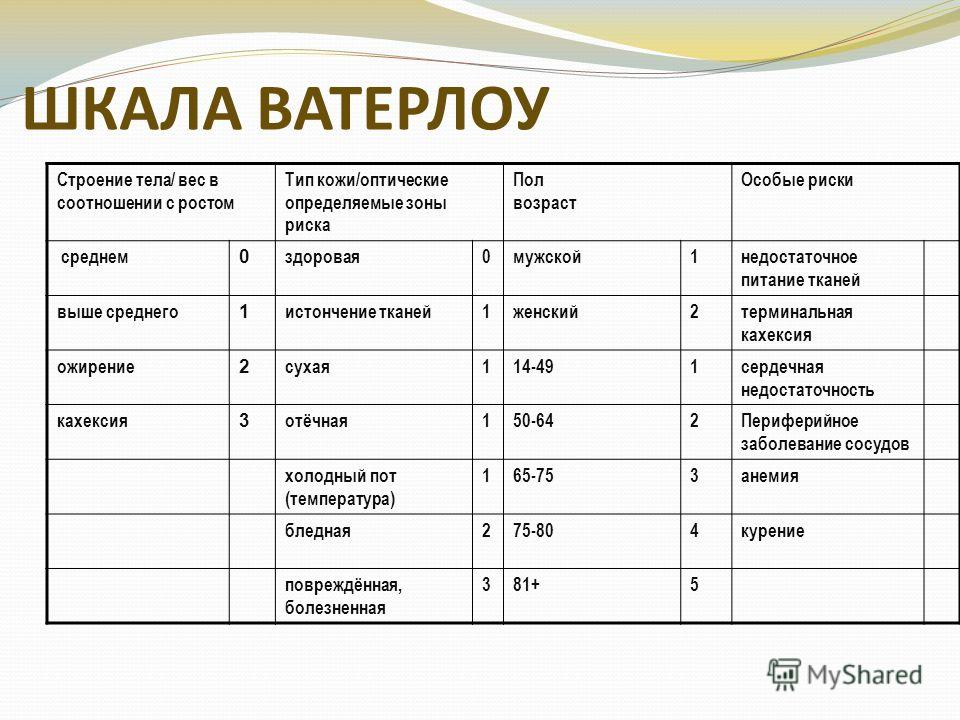 Рисунок 64.
Рисунок 64.
Шкала Ватерлоу
По шкале Waterlow: чем больше баллов, тем больше риск. Баллы суммируются и по итоговым значениям определяется степень риска:
1-9 баллов - нет риска
10-14 баллов - есть риск
15-19 баллов - высокая степень риска
свыше 20 баллов - очень высокая степень риска.
Оценку степени риска развития пролежней следует проводить регулярно, даже в случае, если при первичном осмотре степень риска была невысокой, а также в случаях изменений в состоянии пациента. Если пациент попадает в группу риска, следует немедленно начинать профилактические мероприятия.
Для предупреждения формирования экзогенных пролежней необходимо исключить возможность грубого и длительного давления на одни и те же участки кожи и подлежащие ткани гипсовой повязкой, лечебной шиной, лейкопластырной повязкой и пр. Находящиеся в ране дренажные трубки, катетеры и другие инструменты следует периодически менять или изменять их положение.
Для профилактики эндогенных пролежней ослабленного обездвиженного больного рекомендуется следующие мероприятия:
· Регулярно оценивать состояние пациента, используя шкалу Нортон или Ватерлоу.
· Изменять положение тела пациента каждые 1,5-2 часа (даже ночью): положение Фаулера, положение Симса, на правом боку, на левом боку, на животе (если нет противопоказаний). Виды положений зависят от заболевания и состояния пациента. Если больной пытается поворачиваться в постели самостоятельно, надо поощрять его и оказывать ему помощь в этом.
· Правильно перемещать пациента в постели - изменять положение тела, приподнимая его над постелью.
· Использовать специальные приспособления: валики для рук и ног (вместо валиков можно использовать обычные подушки), подставки под стопы. На места возможного возникновения пролежней подкладывать резиновый круг, помещенный в чехол или покрытые пеленкой, таким образом, чтобы место пролежня находилось над отверстием круга и не касалось постели.
· Использовать кровати с противопролежневыми надувными матрацами с гофрированной поверхностью. Благодаря автоматическому компрессору ячейки матраса заполняются воздухом каждые 5-10 мин, вследствие чего изменяется степень сдавления тканей больного. Массаж тканей путём изменения давления на поверхность тела пациента поддерживает в них нормальную микроциркуляцию крови, обеспечивая снабжение кожи и подкожной клетчатки питательными веществами и кислородом.
· Следить за удобным положением пациента в постели, в соответствии с правилами биомеханики.
· Проверять состояние постели (стряхивать крошки, сглаживать неровности, устранять складки на постельном белье).
· Проверять состояние нательного белья пациента (своевременно менять мокрое загрязненное белье; не использовать белье, имеющее грубые швы, застежки, пуговицы на стороне, обращенной к пациенту).
· Ежедневно проверять состояние кожи.
· Обмывать теплой водой с мылом или дезинфицирующим раствором уязвимые участки кожи не менее 2 раз в день (при необходимости можно чаще).
· При сухости кожи использовать увлажняющие питательные кремы, особенно в местах возможных будущих пролежней. При усиленном потоотделении - подсушивающую присыпку.
· Контролировать пищевой рацион пациента (качество и количество употребляемой пищи). В рационе должно быть достаточное количество белковой пищи, минеральных солей и витаминов. При необходимости проводить коррекцию диеты.
· Контролировать режим питья - количество потребляемой в сутки жидкости должно быть не менее 1,5 л, если нет показаний для ее ограничения. Уменьшение количества жидкости приводит к повышению концентрации мочи и увеличивает риск инфекции мочевыводящих путей.
· При недержании мочи можно использовать памперсы для взрослых пациентов, своевременно меняя их (не реже, чем через 4 часа). Для мужчин можно применять наружные мочеприемники. При смене памперсов (пеленок) обязательна гигиеническая обработка теплой водой с мылом всех загрязненных участков с последующим тщательным просушиванием.
· При появлении первых покраснений или побледнений кожи больного смазать покраснения соком лимона, или 10% раствором камфоры, или обтереть влажным полотенцем, затем тщательно вытереть и провести сеанс облучения кварцевой лампой.
· При появлении ярко выраженных пролежней необходимо незамедлительно начать их лечение раствором калия перманганата, мазью Вишневского, синтомициновой эмульсией или смесью пихтового бальзама с перуанским маслом.
Профилактика всегда лучше, чем лечение. Если ее вовремя начать, то в 95% случаев можно избежать возникновения пролежней.
Дата добавления: 2016-03-15; просмотров: 9222;
