Врожденный вывих бедра
Врожденный вывих бедра составляет 60 % врожденных аномалий развития опорно‑двигательного аппарата и встречается приблизительно у одного из 500–1000 новорожденных. Дефект проявляется в трех формах, переходящих одна в другую: неустойчивое бедро (дисплазия тазобедренного сустава), врожденный подвывих и врожденный вывих бедра (Н. В. Корнилов и др.). Частота распространения у девочек в 5 раз выше, чем у мальчиков. Чаще поражается левый тазобедренный сустав. Двусторонний вывих бедра встречается реже, чем односторонний.
Этиология и патогенез. К причинам развития данного заболевания относятся: задержка развития тазобедренного сустава в период органо‑ и системогенеза; отклонение в нормальном взаимодействии головки бедренной кости и вертлужной впадины в период внутриутробного развития под влиянием витаминного дисбаланса (особенно витамина В2); токсикоз и нефропатия беременных, сопровождающиеся нарушением обмена веществ; гормональные нарушения; наследственная дисплазия тазобедренных суставов.
Вывих бедра сопровождается растяжением связок тазобедренного сустава и капсулы сустава, приобретающей форму «песочных часов», укорочением мышц области тазобедренного сустава. В зависимости от тяжести поражения тазобедренного сустава в клинической медицине различают пять степеней вывиха бедра.
Клиническая картина. Врожденный вывих бедра проявляется с первых дней жизни. Кранным симптомам (до 1 года жизни) относятся: асимметрия и увеличение количество бедренных складок; наружная ротация бедра со стороны вывиха; ограничение пассивного разведения ног, согнутых под прямым углом в тазобедренных и коленных суставах; относительное укорочение поврежденной конечности (при одностороннем вывихе); симптом Путти – Маркса – Орталони – симптом «щелчка» или соскальзывания (вправления и вывихивания бедра при отведении и приведении согнутых ног). Симптом «щелчка» рано исчезает.
|

|
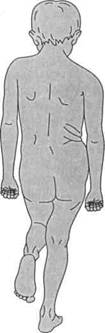
К поздним симптомам (после 1‑го года жизни, с началом ходьбы) относятся: сохраняющиеся асимметрия бедренных складок, наружная ротация бедра; относительное укорочение конечности (при сохранении ее абсолютной длины) и ограничение отведения бедра в сторону; положительный симптом неисчезающе‑го пульса на периферии при давлении на бедренную артерию; положительный симптом Тренделенбурга (рис. 26); увеличение поясничного лордоза при двустороннем вывихе и поясничного сколиоза при одностороннем вывихе бедра; позднее начало ходьбы (чаще к 1,5 годам); неуверенная походка; хромота на поврежденную ногу при ходьбе; симптом «утиной походки» при двустороннем вывихе. Болей в этом возрасте не отмечается.
Рентгенологическое обследование, которое проводится после 3–4 мес жизни ребенка, помогает окончательно установить диагноз. Рис. 26. Положи‑ Современным методом диагностики является тельный симптом ультрасонография, позволяющая выявлять па‑Тренделенбурга тологические изменения суставов с 2‑недель‑ного возраста ребенка (Н. В. Корнилов с соавт.). Лечение. Начинается еще в родильном доме с широкого пеленания в течение первых 3 мес.
При консервативном лечении в эти сроки используют: промеж‑ностные подушки или сложенные в несколько раз фланелевые пеленки; массаж ног и ягодичных областей; пассивную лечебную гимнастику с включением упражнений на сгибание и разгибание в тазобедренном суставе и круговых вращательных движений. Упражнения выполняются при каждой смене пеленок. В 6‑месячном возрасте осуществляется рентгенологический контроль. Если сустав не сформировался до этого срока, лечение продолжают до 1 года.
Для лечения врожденного вывиха бедра в возрасте от 3 мес до 1 года применяют функциональные шины ЦИТО, Волкова, Вилен‑ского, стремена Павлика и другие приспособления (рис. 27). Цель их применения – постепенное восстановление формы сустава и длительная фиксация в положении максимальной коррекции. Продолжаются массаж ног и ягодиц, занятия лечебной гимнастикой. В конце этого периода осуществляется рентгенологический контроль.
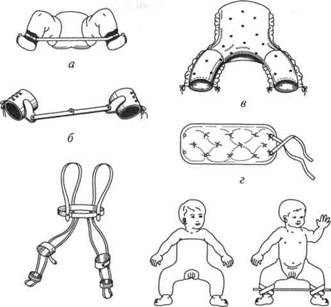
Рис. 27. Отводящие приспособления при врожденном вывихе бедра: а – шина ЦИТО; б – шина Виленского; в – шина Волкова; г – подушка Фрейка; д – стремена Павлика; е – гипсовая повязка
В возрасте от 1 года до 3 лет лечение заключается в вертикальном вытяжении за нижние конечности, с постепенным разведением ног в течение 2–4 нед. В этот период применяются лечебная гимнастика и массаж для расслабления мышц в области тазобедренных суставов. После самовправления сустава или его вправления другими методами накладывают тазобедренную гипсовую повязку в положении согнутых и отведенных бедер под углом 90°. Длительность иммобилизации составляет 9–12 мес – до хорошего формирования вертлужной впадины и центровки головки бедренной кости в ней. За это время гипсовая повязка меняется 3 раза с постепенным разгибанием и приведением ног. Рентгенологическое исследование проводится дважды – после вправления вывиха и после окончания лечения. После снятия гипсовой повязки используют УФ‑облучение по традиционной схеме; пресные ванны по 8–10 мин (температура воды 37 °С); аппликации парафина (или озокерита) на область тазобедренного сустава (температура 44–48 °С).
Полная нагрузка на конечности и ходьба разрешаются после окончательного восстановления функции тазобедренного сустава при отсутствии осложнений.
Возможные осложнения: 1) стойкие контрактуры в тазобедренных суставах; 2) порочное положение бедра – сгибательная и отводящая контрактура; 3) асептический некроз головки бедренной кости; 4) ранний деформирующий коксартроз; 5) релюксация.
Оперативное лечение применяют при отсутствии положительных результатов консервативного лечения в возрасте старше 3 лет или в том случае, если врожденный вывих бедра выявляется в возрасте старше 2 лет. Показаниями к операции также являются: децентра‑ция головки бедренной кости; валыусная и антеверсионная деформация шейки бедра; скошенность крыши вертлужной впадины с тенденцией к вертикальному смещению бедренной кости; укорочение конечности после вправления вывиха бедра.
В настоящее время, в зависимости от возраста ребенка и показаний к оперативному лечению, различают четыре вида оперативного вмешательства. В послеоперационном периоде для профилактики осложнений рекомендуются: ходьба на костылях без опоры на оперированную конечность в течение 6 мес, ГБО‑тера‑пия (гипербарическая оксигенация); освобождение от занятий физкультурой в школе.
При оперативном методе лечения выделяют пять периодов восстановительного лечения.
Первый период – предоперационный – начинается сразу после поступления в стационар и направлен на общее укрепление организма, улучшение кровообращения (особенно ягодичных мышц), обучение расслаблению мышц, растяжение сгибателей и приводящих мышц бедра, совершенствование координационных движений.
Второй период – иммобилизационный – начинается с момента завершения операции и длится: при внесуставных операциях 1,5–2 мес, при открытом вправлении – 1–1,5 мес. Это период направлен на стимуляцию репаративных процессов и укрепление защитных сил организма. С 3–4‑го дня применяют лечебную гимнастику и массаж.
Третий период – период пассивных движений, или ранний пост‑иммобилизационный – продолжается с момента снятия гипсовой повязки до начала выполнения активных движений. Он направлен на восстановление полного объема движений в ранее иммобилизованных суставах и укрепление мышц нижних конечностей. После снятия иммобилизации через день применяют аппликации озокерита (температура 40–45 °С) на коленный сустав и нижнюю половину бедра; курс – 3–5 процедур. Далее озокерит накладывают на тазобедренный сустав и верхнюю треть бедра; курс – 15–20 процедур. Также применяются: электрофорез 5–10 % водного раствора мумиё на оба сустава; электрофорез йода или кальция и фосфора; общее УФО; гидрокинезотерапию; фитотерапию; закаливание; диетотерапию и витаминизацию.
Четвертый период – активных движений, или поздний постим‑мобилизационный – продолжается с периода активного выполнения упражнений до начала ходьбы с полной нагрузкой. Постепенно решается задача увеличения объема движений и силы мышц, окружающих тазобедренный сустав. Продолжительность третьего и четвертого периодов составляет: после внесуставного вмешательства – 6–7 мес, после внутрисуставной операции – 1 год.
Пятый период – совершенствования ходьбы, или диспансерный – начинается с момента начала ходьбы с полной нагрузкой на конечность и длится: после внесуставного вмешательства – 6 мес, после открытого вправления – 1 год.
Лечебная физкультура является ведущим средством формирования полноценного сустава (как при консервативном, так и при оперативном методах лечения), а также единственным средством поддержания психомоторного развития ребенка.
Дата добавления: 2016-02-02; просмотров: 2137;
