РАК ВЕРХНЕЙ ЧЕЛЮСТИ
Общие сведения
Злокачественные новообразования верхней челюсти составляют 2-4% злокачественных опухолей человека.
В нашей клинике в течение 15 лет лечилось 310 больных со злокачественными опухолями челюстно-лицевой области. Среди них 40.6% болели раком верхней челюсти.
Предрасполагающими факторами рака верхней челюсти являются хронические воспаления верхнечелюстных пазух; пародонтит; однократная сильная травма (удар) верхней челюсти; многократные травмы слизистой оболочки рта протезами, кариозными зубами, выступающими краями пломб, коронкой или зубным камнем;
травма присосами; дискератозы — лейкоплакии, гиперкератозы: папилломы верхнечелюстной пазухи; курение.
К числу облигатных предраков верхней челюсти относятся полипы слизистой оболочки, па
пилломы и лейкоплакии; к числу факультативных — остальные.
Патологическая анатомия. В 68.9%-82.8% случаев рак верхней челюсти бывает плоскоклеточным орогове-вающим и неороговсвающим Появление плоскокле-точного рака в верхнечелюстной пазухе (выстланной цилиндрическим эпителием) вызвано хроническим воспалением ее или травмированном, в результате чего происходит метаплазия цилиндрического эпителия в плоский.
Сравнительно редко в верхнечелюстной пазухе встречаются цилиндроклеточный рак, аденокарцчнома, плоскоклеточный рак без ороговения. Он, представляя собой менее зрелую" форму рака, клинически отличается более тяжелым проявлением и характеризуется быстрым развитием.
На твердом небе и альвеолярном отростке верхней челюсти наиболее часто обнаруживаются плоскоклеточный ороговеваюший рак покровного эпителия, адено-карциномы, цилиндромы, мукоэпидермоидные и ма-лигнизированные смешанные опухоли. Центральная карцинома встречается на челюстях очень редко. Она развивается преимущественно из эпителия зубного сосочка, эпителиальных островков Маляссе, из эпителия кисты или одонтогенной опухоли Кистозная карцинома в начальной стадии развития ничем не отличается от кисты и, как правило, обнаруживается лишь при опера-
Часть VI. Злокачественные новообразования челюстно-лицевой области
тивном удалении кисты. Рак из эпителиальных островков Маляссе напоминает остсолитическую опухоль, на рентгенограмме можно проследить ее диффузный ин-фильтративный рост.
Карцинома верхнечелюстной пазухи, развившаяся из ее слизистой оболочки, выстлана цилиндрическим эпителием или многослойным плоским эпителием. Н. Brim (1956) и другие авторы уточняют, что медиальные стенки верхнечелюстной полости поражаются чаще цилинд-роклеточным раком, аденокарциномой или же саркомой, а остальные отделы — плоскоклеточным раком.
Клиническая картина
Клиника рака верхней челюсти характеризуется многими, однако не всегда обязательными симптомами. Например, расстройство носового дыхания отмечается у 21% больных, боль — у 20.4%, деформация лица — у 21% больных. Некоторые больные замечают смещение носа, появление гнойных, зловонных, с примесью крови выделений из носа (14.3%), свидетельствующих о распаде опухоли. Носовые кровотечения отмечены у 5-33% больных; смещение, расшатанность и выпадение зубов — у 6.9% больных. Иногда зубы безболезненно «вырастают», выпадают, то есть выталкиваются опухолью из обычного положения. Стоматологу также важно знать, что при раке верхней челюсти, исходящем из слизистой оболочки верхнечелюстной пазухи, из-за сдавливания опухолью нервных окончаний рано наблюдается длительная тупая боль в интактных зубах; затем она начинает ир-радиировать по всей челюсти. Трепанация «больных» зубов или удаление их при этом не приносят облегчения; боль часто даже нарастает после удаления зуба.
У 6.3% больных отмечается расстройство зрения в связи с выпячиванием глазного яблока вперед (экзофтальм) и ограничением подвижности его; понижение остроты зрения может постепенно нарастать, вплоть до слепоты и т. д.
Сравнительно рано могут появиться мстаста-зы рака в области задних и боковых стенок глотки, которые связаны с верхней челюстью лимфатическими путями. Поднижнечелюстные лимфоузлы поражаются в запушенных фазах болезни.
Почему же при раке верхней челюсти не всегда выражены все симптомы? Это объясняется сложными топографо-анатомичсскими условиями верхней челюсти (близость орбиты, полости носа и полости рта, наличие альвеолярного отростка с зубами). Так как симптоматика рака верхней челюсти зависит от локализации его, ряд авторов классифицирует рак в этой кости в соответствии с топографо-анатоми-ческим расположением опухоли. Например, L.Ohngren (1933) двумя мысленно проводимыми плоскостями делит верхнюю челюсть на 4 сегмента: передний нижне-внутренний, прередний нижне-наружный, верхний задне-внутренний, верхний задне-наружный. По его данным, опу
холи в переднем нчжне-внутреннем сегменте обладают меньшей злокачественностью и более доступны хирургическому вмешательству, чем рак в переднем нижне-наружном сегменте, из которого он, распространяясь кзади, поражает ветвь нижней челюсти и дает ранние метастазы в ретромандибулярные лимфатические узлы. Опухоли из верхнего задне-внутреннего сегмента, распространяясь в решетчатый лабиринт, рано поражают мозговые оболочки, быстро мстаста-зируют в позадиглоточные узлы; опухоли этой локализации труднее других доступны для хирургического вмешательства, независимо от гистологической структуры. Опухоли же наружной верхне-задней части, наоборот, считает L.Ohngren менее злокачественными, т. к. они, хотя и распространяются в глазницу и крылонебную ямку, доступны для электрохирургичёского вмешательства.
Отношение хирургов к этой классификации рака верхней челюсти по Онгрену различное:
М. А. Волкова (1951) полностью ее поддерживает и использует в практике, а Б. А. Рудявский (1950) считает схему его не вполне удовлетворяющей практику, так как при тотальных поражениях челюсти, де-мол, весьма трудно определить принадлежность опухоли к той или иной области. По этой же причине Г. П. Иоаннидис (1966) находит схему Онгрена пригодной лишь для диагностики раковых процессов в начальной стадии, когда опухоль находится в пределах одного из сегментов челюсти. Мы тоже считаем, что в сравнительно небольшом органе — верхней челюсти — установить локализацию опухоли в одном из ее небольших сегментов на основе анамнеза, осмотра, пальпации и обычной рентгенографии вряд ли возможно. Однако при условии использования томографии можно более точно определить поражение того или иного сегмента в начальной (1-11) стадии ракового процесса.
Для диагностики обширных поражений верхней челюсти можно использовать классификацию F. Leroux, A. Ennuyer (1951) и F. Bacless (1952); они справедливо считают, что больные к нам — врачам — являются обычно тогда, когда опухоль вышла из какого-то одного сегмента, а потому предлагают делить опухоли на 2 группы:
I. Распространенные этмоидальные опухоли, распространяющиеся в следующих направлениях: 1) кверху — к лобной кости; 2) кверху и кнутри — к задней трети носовой перегородки;
3) кнаружи — к орбите; 4) в гайморову полость;
5) назад — в носоглотку или основную пазуху.
II. Распространенные верхнечелюстные опухоли, подразделяющиеся на: 1) опухоли верхнего отдела (растущие с верхнс-заднего участка орбиты на скуловую кость, решетчатую кость, основание орбиты); 2) опухоли среднего отдела, которые в зависимости от основного направления
Ю И Вернадский Основы челюстно-лчцевой хирургии и хирургической стоматологии
роста могут разрушить различные стенки верхнечелюстной полости, а потому делятся еще и на. а) опухоли медиальной стенки верхнечелюстной полости, б) опухоли передней и нижней стенки, в) опухоли задней стенки, г) опухоли всех стенок гайморовой полости, 3) опухоли нижнего отдела верхней челюсти' а) ограниченные альвеолярным отростком и не проникающие в гайморову полость; б) распространенные кверху и кзади в гайморову пазуху и крылонебную ямку.
Эта классификация рассматривает опухоли в аспекте их динамического роста, т. е с учетом исходного и конечного пункта прорастания, что далеко не всегда удается установить (по анамнезу) у больного, явившегося к врачу впервые в запущенной стадии рака верхней челюсти. И справедливо спрашивает Г. П. Иоаннидис (1966). куда отнести опухоль, распространившуюся в два-три отдела приводимых выше классификаций? Где у них исходное место? Ответить на это не так просто, а потому он предлагает клчнико-топографическую классификацию, позволяющую уяснить не только диагноз, но и выработать план лечения. Г. П Иоаннидис условно делит верхнюю челюсть плоскостью, проходящей от внутреннего утла глаза через ячейку шестого верхнего зуба и заднюю носовую ость (spina nasalis posterior). При этом челюсть делится на две части: передне-внутреннюю и задне-наружную, а опухоли на 4 группы: 1. Опухоли верхнечслюстной полости, не вышедшие за ее пределы, т с. не разрушившие костные стенки полости 2. Опухоли передне-внутренней зоны (ниже и кнутри от условно принятой плоскости). 3. Опухоли задне-наружной зоны (выше к кнаружи от условной плоскости) 4 Опухоли, поражающие всю верхнюю челюсть, т е. распространяющиеся на вышеуказанные зоны.
Мы с своей практике определяем локализацию и размер опухоли по данным анамнеза, осмотра, пальпации и рентгенологического обследования верхней челюсти. При этом берем во внимание, что если опухоль исходит из слизистой оболочки нижнего отдела верхнечелюстной пазухи, будут отмечаться ранняя деформация лица (щеки, крыла носа), быстрое изъязвление десны, смещение зубов и выпадение их, удаление зубов по поводу «невралгической боли», «затрудненного прорезывания» или «кисты»;
упорное кровотечение после удаления зуба и др. На внутриротовой рентгенограмме альвеолярного отростка будет видна рарефикация его без четких границ, нарушение линий дна гайморовой полости.
Если опухоль исходит из нижне-заднего отдела верхнечслюстной пазухи и вышла за се пределы, наступает сдавливание нижнечелюстного нерва, результатом чего являются парестезии нижней губы. При этом проросшая в рстротубе-
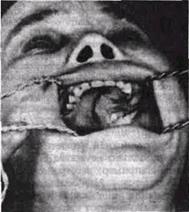
Рис. 121 Рак верхней челюсти II стадии, исходящий из слизистой оболочки твердого неба. Опухоль распространилась на альвеолярный отросток.
ральную область опухоль способна чисто механически обусловить контрактуру нижней челюсти На рентген-томограмме верхней челюсти будет видно разрушение задне-наружной части стенки гайморовой полости, а иногда и рарефикация переднего края ветви нижней челюсти
При прорастании опухоли, исходящей из слизистой оболочки верхней стенки верхнечелюстной пазухи, за пределы ее поражается в первую очередь нижняя стенка орбиты. Однако долгое время опухоль остается нераспознанной, и больных длительно лечат симптоматически по поводу пульпита, гайморита или невралгии тройничного нерва. При этом отмечаются: частые и обильные носовые кровотечения; отек век, нарушение слезоотделения; появление припухлости у внутреннего угла глаза; пучеглазие, диплопия, снижение зрения; симптомы невралгии подглазничного нерва. Рентгенографически будет выявляться затемнение верхней части полости, прорастание опухоли в орбиту, размытость нижнего края ее.
Клиническая картина злокачественной опухоли, исходящей из слизистой оболочки твердого неба, сходна с клиникой рака заднего отдела альвеолярного отростка. Распространяясь, язва поражает мягкое небо, иногда переходит на другую сторону и может охватить альвеолярный отросток (рис. 121). Боль или отсутствует, или носит тупой, ноющий характер.
Рак твердого неба и альвеолярного отростка характеризуется ранним появлением боли Экзо-фитная форма рака на небе и альвеолярных отростках — явление редкое. Клиническое течение локализующихся здесь цилиндром, мукоэпи-дермоидных и озлокачествленных смешанных опухолей отличается медленным прогрессирова-
Часть VI. Злокачественные новообразования челюстно-лицевой области
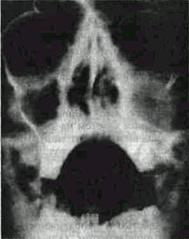
Рис 122 Рентгенограмма верхней челюсти, пораженной раком; видно юмогенное затемнение верхнечелюстной пазухи и деструкция костных стенок ее.
нием инфильтративного роста и поздним (но частым) метастазированием.
Если рак исходит из слизистой оболочки внутренней стенки верхнечелюстной пазухи, очень рано появляются «носовые симптомы»;
односторонняя заложенность носового хода и связанные с этим потеря обоняния и затруднение дыхания, периодические носовые кровотечения, появление кровянисто-гнойных выделений (из носа) со зловонно-ихорозным запахом. При риноскопии отмечаются отек слизистой оболочки носа, полипозные разрастания в средней носовой раковине, смещение боковой стенки носа внутрь.
Проросшая в нос опухоль имеет серо-пепельный оттенок и плотную консистенцию;
довольно часто бывает изъязвившейся.
Анализируя данные анамнеза и объективного обследования, необходимо помнить о возможности вторичного поражения слизистой оболочки внутренне-верхнего отдела верхнечелюстной пазухи вследствие прорастания опухоли из решетчатого лабиринта или из носовой полости. И наоборот, возможно прорастание опухоли из верхнечелюстной пазухи в этмоидальную кость, верхний отдел носовой полости, в глазницу. Из решетчатой пазухи опухоль может распространиться в носоглотку, орбиту, верхнсчелюстную пазуху, к основанию черепа. Поэтому следует каждого больного с подозрением на раковое поражение верхней челюсти консультировать с отоларингологом, а также производить заднюю и переднюю риноскопию.
При раке верхней челюсти на рентгенограмме (рис. 122) определяется резкое затемнение
верхнечелюстной пазухи пораженной стороны (на фоне отсутствия гноя при пробной пункции через переднюю стенку верхнечелюстной пазухи или через нижний носовой ход) Если опухоль вышла за пределы пазухи, видна деструкция той или другой стенки ее- либо в области скулоаль-веолярного гребня, либо подглазничного края, либо медиальной стенки
При поражении верхне-наружной части челюсти поражается и скуловая кость, которую нередко приходится частично или полностью резецировать во время операции
Общее состояние долго не нарушается. Затем быстро развивается раковая интоксикация и кахексия. Причиной смерти является интоксикация, истощение, пневмония или обильное кровотечение из распавшейся раковой опухоли (эрозия крупного сосуда).
В зависимости от величины зоны поражения и клинической картины различают четыре стадии рака верхней челюсти:
I стадия — опухоль ограничена пределами верхнечелюстной пазухи и не вызывает деструкции ее костных стенок; метастазов в этой стадии еще нет
II стадия — опухоль переходит на костные стенки верхнсчслюстной пазухи, обусловливая очаговую деструкцию их, но не выходит за пределы ее. Одиночные метастазы в лимфоузлах первого этапа (задних или боковых лимфоузлах глотки) клинически могут не определяться
III стадия — опухоль верхнечелюстной пазухи выходит за пределы ее костных стенок и проникает в полость рта, носа или решетчатый лабиринт, в глазницу, крылонебную ямку, обусловливая соответственно деформацию или очаговое разрушение твердого неба, смещение глазного яблока или ограничение движения его и др. Выявляются одиночные метастазы в лимфоузлы подчелюстной области или шеи.
IV стадия — опухоль распространяется далеко за пределы верхнечелюстной пазухи, прорастая или иэъязвляясь на коже лица; переходит на скуловую кость, вторую половину верхней челюсти, врастая в носовую полость, орбиту или крылонебную ямку. Выражены неподвижные, иногда распадающиеся метастазы в лимфоузлах подчелюстной области и шеи.
Следовательно, весьма важным критерием для определения стадии поражения является установление факта наличия метастазов. При определении метастазов необходимо пользоваться клиническими и гистологическими тестами. У больных со злокачественными новообразованиями верхней челюсти подозрение на метастазы должны вызывать даже незначительно увеличенные и плотные (нужно еще добавить — безболезненные), подвижные лимфоузлы. Метастазы в более поздней стадии характеризуются прогрессивным безболезненным увеличением и уп-
123ак 2793
К> И Вернадский. Основы челюстно-лицевой хирургии и хирургической стоматологии
лотнением лимфоузлов. Если же они стали неподвижными и спаянными с окружающими тканями, это свидетельствует о разрушении оболочки узла опухолью. Г. П. Иоаннидис у 107 из 204 больных со злокачественным (раковым) поражением верхней челюсти определил увеличение поднижнечслюстных лимфоузлов, а гистологическое и клиническое подтверждение метастаза — у 50 человек.
Однако, эти данные дают лишь приблизительное представление о частоте метастазирова-ния, так как при опухоли верхней челюсти раковые клетки заносятся лимфой сначала в лимфоузлы, лежащие в задней стенке глотки и носоглотки, а затем попадают в глубокие шейные, эачелюстные и только после этого — в подни-жечелюстные лимфоузлы. Следовательно, клетки проходят длинный путь, пока врач сможет пропальпиромть пораженный узел. Фактически частота метастазирования значительно большая;
потому диагностика рака I степени практически исключается, а лечебная тактика должна исходить из этого факта.
Диагноз
Диагностика рака челюсти представляет значительные трудности. Например, по данным Р. А. Мельникова (1963), диагностические ошибки при распознавании рака верхнечелюстной пазухи достигают 25.8%. Из-за ошибок в диагностике, несвоевременного направления на радикальное лечение около 21% больных со злокачественными опухолями поступали в нашу клинику в состоянии неоперабельности.
По данным В. С. Процыка (1984), причинами поздней диагностики злокачественных опухолей верхней челюсти являются : бсссимптом-ное течение заболевание, несвоевременное обращение больных (54.0±2.8%) и врачебные ошибки (37.7±2.6%).
Дифференциальная диагностика
Необходимо дифференцировать рак верхней челюсти с хроническим гайморитом, хроническим одонтогенным или специфическим (актиномикоз, туберкулез, сифилис) остеомиелитом, эозинофильной гранулемой, эпулидом, остеомой, адамантиномой, фибромой, нагноившейся челюстной кистой и саркомой.
Гайморит отличается более значительным выделением гноя {без примеси сукровицы), усиливающимся по утрам; отсутствием выпячивания передней стенки верхнечелюстной пазухи, расшатанности зубов, кахексии, гнездных разрушений костных стенок верхнечелюстной пазухи; наличием гноя при пробном проколе.
Хронический остеомиелит верхней челюсти отличается наличием одного или нескольких свищей, что свидетельствует о большой давности заболевания, не характерной для рака, отсутстви
ем выделений из одной ноздри и признаков кахексии.
Для туберкулезной язвы на десне характерным является отсутствие опухолевидных, вывороченных краев и наличие неровных, подрытых краев без инфильтрации их, резкая болезненность очага поражения, устойчивость зубов в области его, отсутствие рентгенографически выявляемой резорбции кости.
Сифилитическая язва отличается подрыто-стью краев, сальным налетом на дне, устойчивостью зубов, наличием на рентгенограмме не деструкции кости, а, наоборот, утолщения за счет периостальных наслоений.
Актиномикоз в раннем периоде заболевания можно отличить лишь по наличию друз в гное или пунктате, а в более позднем, когда вовлекаются мягкие ткани, актиномикоз легко отличается цианотичностью и неподвижностью кожи, деревянистым инфильтратом, свищами с крош-ковидным гноем и выделением друз, положительными серологическими пробами.
Эозинофильную гранулему, или псевдотуберкулезную гранулему Н. И. Таратынова (1913), некоторые авторы (Т. П. Виноградова, 1955) относят к числу доброкачественных опухолей. Диагностику данного заболевания см. выше.
Эпулид. При травмировании зубами-антагонистами он изъязвляется, язва покрывается гнойным налетом, а края ее уплотняются;
вследствие присоединения инфекции возникает регионарный лимфаденит; зубы расшатываются;
на рентгенограмме определяется разрежение кости.
Дифференциальный диагноз проводится на основании анамнеза, наличия ножки у эпулида, отсутствия раковой кахексии.
Остеома верхнечелюстной пазухи характеризуется указанием в анамнезе на асимметрию лица с детства, устойчивостью зубов, неизмененным состоянием слизистой оболочки рта, наличием на рентгенограмме гомогенной тени с четкими контурами.
Адамантинома характеризуется медленным, безболезненным ростом, устойчивостью зубов, отсутствием поражения лимфоузлов, определением на рентгенограмме бесструктурной тени с отдельными просветленными очагами и резко очерченной границей (солидная форма) или кист, отделенных друг от друга различной толщины костными перегородками (кистозная форма).
Фиброма отличается тем, что на рентгенограмме определяется ровная, резко выраженная граница опухоли, отделяющая ее от стенок верхнечелюстной пазухи, а также данными биопсии.
Ненагноившаяся киста челюсти отличается вздутием альвеолярного отростка наряду с отсутствием изъязвления десны и расшатанности зубов, ранним выпячиванием передней стенки
Часть VI Злокачественные новообразования челюстно-лицевои области
верхнечелюстной пазухи, отсутствием врастания в глазницу (признаков экзофтальма) и выделений из носа; наличием симптомов пергаментного хруста; отсутствием кахексии; наличием характерной янтарной жидкости с блестками холестерина, получаемой при проколе (мутной при нагноении); наличием обращенного в кисту корня зуба (при радикулярной кисте) или коронки 1-2 зубов (при фолликулярной кисте). На рентгенограмме определяются четкие контуры кистозной полости, а в случае нагноения — потеря четкости.
Таким образом, рак верхней челюсти следует, прежде всего, отличать от различного рода воспалительных процессов и доброкачественных опухолей. Для решения этого весьма важного и принципиального вопроса неоценимую услугу может оказать радиоизотопный метод обследования больного. Этот метод дает более достоверные данные, чем клинико-рентгенологическое или гистологическое исследование.
Применение радиоизотопного диагностического обследования противопоказано у беременных и детей. Однако, эти противопоказания относительные; в ряде случаевими приходится пренебрегать, если радиоизотопное обследование является методом выбора.
Сравнительно сложным, но и перспективным является метод артершграфии. Если при воспалительных заболеваниях верхнечелюстной пазухи заметных изменений в архитектонике сосудов, их калибра и кровотока не удается обнаружить, то при злокачественных опухолях верхней челюсти эти критерии претерпевают существенные изменения; происходит смещение сосудов и появляются новые; кроме того, существующие сосуды изменяются (увеличивается их калибр и форма), происходит задержка контрастного вещества в них и удлиняются все фазы. контрасти-рования.
По данным М. А. Авакимян (1980), при злокачественных новообразованиях повышается фосфатазная активность нейтрофильных грану-лоцитов. Радикальное оперативное вмешательство способствует нормализации активности фермента, а появление метастазов или рецидива приводит к' повторному росту активности щелочной фосфатазы.
Реакция Блэка, по данным М. А. Авакимян, приобретает достоверное диагностическое значение при злокачественных опухолях, если время обесцвечивания метиленовой сини превышает 16 мин. Диагностическая ценность данной реакции еще больше возрастает в сочетании с повышенной фосфатазной активностью нейтрофильных гранулоцитов.
Существенную помощь в уточнении диагноза рака верхней челюсти может оказать томография верхнечелюстной пазухи в боковой проекции (так как при этом наиболее четко видна
задняя стенка пазухи, крылонебная ямка и смежные зоны), цитологическое исследование пунктата, соскоба, промывных вод, отпечатков, а также радиометрия верхнечелюстных пазух с 75 метионином. Повышенное накопление 75 метионина в первичных злокачественных опухолях (более 130%) и рецидивах (выше 120%) может быть надежно зарегистрировано даже при однократном измерении спустя 1 ч после внутривенного введения препарата. Способ не только разрешает сложность дифференциальной диагностики, но в определенной степени способствует уточнению локализации и направления роста опухоли.
Лечение
В настоящее время, по мнению большинства авторов, наиболее рациональным и эффективным методом лечения злокачественных опухолей верхней челюсти является комбинированный метод, который предусматривает: 1) предоперационную санацию полости рта; 2) предоперационную лучевую терапию; 3) предоперационную ортопедическую подготовку;
4) резекцию верхней челюсти с последующим укладыванием в рану препаратов радия;
5) удаление лимфоузлов и жировой клетчатки (одним блоком) в подчелюстной и шейной областях (операция Крайля) при раке II—III—IV стадии, то есть при наличии метастазов.
Предоперационном лучная терапия используется для подавления активности размножения и роста опухолевых элементов, а также уменьшения размеров самой опухоли; это облегчает последующее оперативное вме- " шательство и сводит до минимума опасность рассеивания в ране активных опухолевых элементов при последующем хирургическом вмешательстве. Предоперационное облучение при злокачественных опухолях верхней челюсти может быть осуществлено как с помощью радия, так и рентгенотерапии.
Предоперационное облучение следует начинать после предварительной двусторонней перевязки наружных сонных артерий (за 2-3 дня до облучения). Обескровливание, достигаемое после перевязки, приводит к тому, что ткани выносят более массивные дозы облучения. Благодаря этому удается излечить многие опухоли, нс уступающие обычным методам лучевой терапии К сожалению, эта предварительная операция осуществляется редко, и больные направляются на облучение без перевязки наружных сонных артерий.
Наиболее рациональным методом облучения считается телеоблучение. При отсутствии же телерадиевого аппарата вполне надежным является наружное облучение с помощью аппликатора. При отсутствии необходимого количества радия следует использовать глубокую рентгенотерапию.
Под влиянием лучевой терапии происходит повышение активности желудочных желез в состоянии натощак и снижается ответная реакция желудка на механическое раздражение, отмечается увеличение моторной активности и амплитуды сокращений желудка. Степень этих секреторных и моторных изменений желудка находится в прямой зависимости от тяжести трофических повреждений в слизистой оболочке полости рта под
Ю И. Вернадский Основы челюстно-лнцевой хирургии и хирургической стоматологии
влиянием проникающей радиации. Следовательно, облучаемый баянной должен обеспечиваться соответствующим режимам питания.
Третий этап лечения — ортопедическая подготовка к операции. Ее следует начинать после стихания реактивных явлений на коже и лучевого эпителиита на слизистой оболочке рта (примерно через 3-5 недель).
По нашим наблюдениям и данным литературы, наиболее эффективных функциональных и косметических результатов достигают после изготовления резекционого протеза еще до операции. Коррекцию и фиксацию его производят сразу же после операции при помощи быстрот-всрдеющей пластмассы.
Главное требование, предъявляемое к резекционному протезу, состоит в достаточной его фиксации на зубах противоположной (здоровой) стороны, в максимальной разгрузке и сохранении опорных зубов на здоровой стороне. Заготовленный до операции протез верхней челюсти не должен содержать обтурирующей «пробки», но обязательно должен иметь зубы, антагони-руюшие с нижними зубами; это благоприятно влияет на психику больных и лучше восстанавливает функцию зубо-челюстного аппарата.
Если рациональный протез-обтуратор невозможно прочно закрепить на зубах противоположной стороны, его можно укрепить при помощи внсротовых стержней — «усов», на которых крепятся резиновые трубки или полоски. Второй конец трубок или полосок фиксируется на бортах головной шапочки.
Непосредственный резекционный протез необходимо через 4-5 недель после операции подвергнуть коррекции, а через 4-6 месяцев — переделке.
Четвертый этап лечения — резекция челюсти, преимущественно электрохирургическая.
В ранних случаях (I стадия) при целости костных стенок верхнсчелюстной пазухи, а также при отсутствии зяектрохирургической аппаратуры допустимо производить резекцию челюсти обычным хирургическим способом, но с последующим укладыванием в операционную рану препаратов радия. Удаление челюсти должно быть полным, то есть включать удаление внутренней стенки верхнечелюстной пазухи и носовых раковин. Если опухоль проросла в решетчатый лабиринт, необходимо удалить решетчатый лабиринт. Лишь при опухолях твердого неба или альвеолярного отростка можно ограничиться частичным удалением челюсти, то есть пораженных отделов ее.
Методики электрохирургической резекции верхней челюсти. После проведения предоперационной медикаментозной седативной подготовки и осуществления ин-тубационного наркоза производят инфильтрацию окружающих тканей слабым (0.25%) раствором новокаина и смазывание слизистой оболочки носа 3% раствором ди-
каина. Если перед лучевой терапией нс была произведена перевязка наружных сонных артерий, операцию начинают с предварительной перевязки наружной сонной артерии (лучше — двусторонней, причем несколько выше онююждения верхней щитовидной артерии). Наложение лигатуры именно на этом уровне предупреждает возникновение тромбоза в системе обшей сонной артерии и не нарушает кровоснабжения в щитовидной железе.
Предварительная перевязка наружных сонных артерий служит профилактикой излишней кровопотери во время операции и возможных послеоперационных кровотечений, а кроме того, способствует уменьшению питания патологически измененных тканей.
Существующие доступы к наружной сонной артерии в ходе операции требуют выделения внутренней яремной вены и отведения ее кнаружи вместе с кивательной мышцей в области сонного треугольника. В процессе этой манипуляции неизбежно разрываются пути лим-фоотгока от злокачественных опухолей челюстно-лицсвой области и травмируются окружающие вену спереди и снаружи лимфатические коллекторные узлы, могущие содержать метастазы рака. Возникает реальная угроза имплантации раковых клеток в рану и дальнейшего проталкивания метастазов по лимфатическим путям.
При высоком расположении бифуркации обшей сонной артерии появляется необходимость в пересечении лицевой вены у впадения ее во внутреннюю яремную. Здесь пересекаются все лимфатические сосуды, собирающие лимфу, оттекающую от поднижнечелюст-ных и подподбородочных лимфатических узлов, что также способствует реализации имплантированных метастазов.
Поэтому при необходимости перевязки наружной сонной артерии или доступа к ней для химиотерапии у больных со злокачественными опухолями челюстно-лицевой области предпочтительнее пользоваться методам В. Г. Центилло (1991). Разрез кожи длиной около 7-8 см ведут по заднему краю кивательной мышцы так, чтобы середина разреза приходилась на уровень верхнего края щитовидного хряща. Рассекают кожу, подкожную клетчатку и подлежащие ткани до уровня лестничных мышц. В этом случае тупо проходят сзади наперед до передней поверхности позвонков. В нижнем углу раны кпереди и поверхностней пальцем определяют пульсацию общей сонной артерии, выделяют ее из па-равазальной клетчатки, поднимаются по ней кверху до уровня бифуркации и обнажают внутреннюю и наружную сонную артерии.
При заднем доступе к сонным артериям обеспечивается абластичность операции в связи с тем, что операционная рана не пересекается с рсгионарными путями лимфооттока и регионарными лимфатическими узлами. Кроме того, по сравнению с традиционными доступами к наружной сонной артерии исключается возможность повреждения внутренней яремной и лицевой вен, блуждающего ч подъязычного нервов, уменьшается объем оперативного вмешательства.
Используя возможности интубационного наркоза и управляемого дыхания, весьма желательно производить резекцию верхней челюсти одномоментно с операцией Крайля, особенно при раке HI-IV стадии.
Отечественные (А. И. Пачес, В. А. Дунаевский, П. В. Наумов, Ю. И. Вернадский и др.) и зарубежные (V. Popescu, 1981; L. Capozzi et al., 1981; J. Toman, 1981;
A. Muller, 1981, и др.) авторы все больше расширяют показания к радикальному хирургическому вмешательству при распространенных поражениях челюстей и кожи лица, рекомендуя первичную и вторичную остеопласти-
Часть VI Злокачественные новообразования челкктно-лицевой области
ку, кожную пластику и ортопедическую реабилитацию зоны хирургического вмешательства (эктопротезирова-ние)
Для большей радикальности следует удалить верхнюю челюсть через широкий доступ — посредством обнажения ее разрезами типа Вебера Разрез на лице производят скальпелем, отпрепаровку же лоскута от кости — электроножом или лазерным скальпелем Затем игловидным электродом, вкалываемым до кости, наносится коагуляционный вал вдоль средней линии твердого неба и поперек по его границе с мягким небом на пораженной стороне Ток применяют не сильный, избегая появления искры Применять слабый ток следует потому, что при сильном токе игла быстро покрывается коагулированными тканями, что будет препятствовать прохождению тока Слизистую оболочку десны и неба рассекают по нанесенному валу электроножом до кости и коагулируют край разреза удаляемой части, после чего ее несколько сдвигают распатором В образовавшуюся борозду укладывают смоченную изотоническим или новокаиновым раствором узкую марлевую полоску в 4 слоя, сквозь которую небольшим шариковым электродом коагулируют кость по ходу разреза мягких тканей
Увлажнение марлевых полосок необходимо для про-варивания кости, иначе возникает только поверхностное ее обжигание Таким же образом, но дисковидным электродом, коагулируется передняя стенка верхнечелюстной пазухи Сбив часть ее долотом, отверстие расширяют кусачками Обнажившаяся опухоль коагулируется дисковидным или вилкообразным электродом, который может быть изготовлен из обыкновенной столовой вилки Этапной коагуляцией на глубину 1-2 см и вычерпыванием сваренной ткани электропетлей, острой ложкой или иссекая ее электроножом постепенно удаляют всю опухоль, не опасаясь вызвать офтальмит или тромбоз пещеристого синуса от перегрева. Вычерпывать следует осторожно, не доводя электропетлю до кровоточащего слоя После удаления всей сваренной опухоли оставшиеся стенки верхнечелюстной пазухи коагулируют и удаляют долотом и щипцами, включая и подлежащую удалению часть твердого неба Необходимо отметить, что при чрезмерно глубокой коагуляции верхней стенки (дна глазницы) могут наступить осложнения со стороны глаза — отек клетчатки со сдавливанием зрительного нерва, неврит и некроз глазного яблока.
В. Г. Центило (1991) при задне-наружной локализации злокачественных опухолей верхней челюсти в начальных стадиях опухолевого процесса выполняет дополнительный разрез по крыловидно-нижнечелюстной складке, через который в блоке с верхней челюстью резецирует медиальную крыловидную мышцу вместе с частью клетчатки переднего окологлоточного пространства. Этим повышается радикализм и абластичность оперативного вмешательства: пораженный участок верхней челюсти не обнажается, а удаляется в окружении прилежащих к нему мягких тканей, чем предупреждается развитием контрактуры нижней челюсти
При необходимости вмешательство распространяется на решетчатый лабиринт, глазницу, основную пазуху и боковую стенку глотки. Коагуляция средней и верхней носовых раковин и решетчатого лабиринта является наиболее трудной частью операции. Здесь нельзя допускать поспешности, так как быстрое продвижение может привести к перегреву тканей, что, в свою очередь, может привести к некрозу крыши носовой полости (дырчатой пластинки решетчатой кости) с последующим менингитом, абсцессом мозга и другими осложнениями. Сваренные части лабиринта иссекают очень острым малым конхотомом или не очень острой ложечкой (во избежа
ние травматизации тканей) Всегда возникающее при удалении щипцами коагулированной задней стенки че люсти значительное кровотечение из внутренней верх нечелюстной артерии останавливают лигированием со судов или пропусканием коагулирующего тока через зажим
Швы и тампонада раны В заключение операции производят дополнительную поверхностную коагуляцию всей раневой полости. Между задним краем разре за слизистой оболочки щеки и мягким небом накладывают 1-2 шва, затем в полость укладывают марлевые (не йодоформные) тампоны шириной в 1 5-2 см, сложенные в виде гармошки, толщина их — не менее 0 75-1 см (после крепкого сдавливания пальцами) Тампоны пре дохраняют глазное яблоко и носовую перегородку от воздействия лучей радия, укладываемого в полость В нижнюю половину операционной полости, к местам, где чаще всего бывают рецидивы и метастазы (крылонсбная ямка, боковая и задняя стенки глотки), в тампоне вводят 2-3-4 препарата радия.
Сшивание кожи лица. При восстановлении лица край отделенного кожного лоскута необходимо пришивать во всю его толщу с тем, чтобы лучше сблизить края разреза.
Операция без разрезов на лице Операция на небе. Если опухоль локализуется только на твердом небе, можно не применять наружного разреза, а оперировать со стороны полости рта. При поражениях твердого неба оно очерчивается коагуляционным валом до границы с альвеолярным отростком Стенка полости носа также коагулируется. Одновременно следует удалить и слизистую оболочку нижнего носового хода с нижней носовой раковиной. Срединное расположение опухоли вынуждает к коагуляции и резекции нижней части носовой перегородки. Дефект в небе тампонируют на 2, максимум — на 5 дней до свободного отхождения тампонов Тампон не следует удалять раньше этого срока во избежание кровотечения. Операция заканчивается введением временного протеза-обтуратора, изготовленного перед операцией, йодоформ употреблять нельзя, так как он дает вторичное излучение при наличии радия и вызывает ожоги.
Операция на альвеолярном отростке. Если поражение локализуется на альвеолярном отростке, его коагулируют как с язычной, так и со щечной поверхностей. Зубы на границе резекции отростка удаляют. Лунки их коагулируют шариковым электродом с укладыванием кончика влажной марлевой тесемки. После коагуляции альвеолярный отросток сбивают долотом или удаляют кусачками.
Послеоперационный период. Сверху наложенной после операции повязки укладывают пузырь со льдом (на 2-3 дня), назначают анальге-тики (на 3-4 дня) и антибиотики (на 6-8 дней)
В послеоперационном периоде больной нуждается в тщательном уходе за полостью рта — ежедневных неоднократных ирригациях и в питании при помощи поильника. Ежедневно производят осмотр и туалет трахеотомической труб-
Ю И Вернадский Основы челюстно-лицевой хирургии и хирургической стоматологии
км (промывание) и отсасывание слизи из трахеи при помощи вакуум-насоса. При особо тяжелом состоянии больного питание в течение 5-6 дней производят через зонд, введенный в желудок через рот или нос
Первая перевязка — на 5-6-й день после операции — состоит в удаления протеза-обтуратора, тампона, промывании раневой поверхности дезодорирующим антисептическим раствором (например, раствором калия перманганата в концентрации 1-3000 или раствором фурацили-на 1-5000) К тому времени рана покрывается свежими грануляциями.
Если между тампонами были уложены иглы с радиоактивными препаратами, первую перевязку производят в соответствии с расчетами облучения.
Последующие перевязки производят через 2-3 дня. На 15-18-й день после операции тампонаду прекращают, а протез-обтуратор подвергают коррекции при помощи быстротвердеющей пластмассы, добиваясь тщательной изоляции полости рта от полости носа и раны. Этим обеспечивается четкость речи и исключается возможность попадания пищи в нос, достигается нормализация дыхания.
Если внутрираневая закладка радионосных игл не производилась, с 15-20-го дня начинают послеоперационную глубокую рентгенотерапию.
Дефект неба следует 2-3 раза в неделю осматривать. В случае появления рецидивов необходимо своевременно коагулировать их. В сомнительных случаях необходим контроль путем биопсии.
Отторжение некротизировавшихся тканей стенок полости идет медленно, заканчиваясь через 3-5 недель. Коагулированные костные стенки секвестрируются не менее 2 месяцев. Нс следует удалять некротические ткани энергичными манипуляциями, пинцетами, корнцангами и ножницами. Можно удалить лишь отошедшие нависающие части, в противном случае наступает кровотечение; вскрытие кровеносной и лимфатической сети способствует проникновению инфекции в них.
Благодаря производимому в предоперационном периоде зубопротезированию у больных после операции полностью, как правило, восстанавливается нарушенная функция речи, нормализуется дыхание и глотание. К сожалению, косметический результат лечения, даже на фоне ортопедической помощи больным, все еще остается недостаточным.
Эффективность процесса жевания зависит от количества сохранившихся опорных зубов на здоровой стороне. В том случае, если они полностью отсутствуют, обычно хороший функциональный эффект получить нс удается.
Стремясь повысить функциональный и косметический результаты операции, Л. Р. Балон
(1967) усовершенствовал и существенно дополнил методику резекции верхней челюсти по Лауэрсу и методику создания мышечной опоры для глазного яблока по Кснигу.
Резекция верхней челюсти по Лауэрсу-Балону позволяет расширить показания к этой операции при распространении опухоли на решетчатую, лобную кость и основные пазухи, область глазницы, крылонебную область и задние отделы нижней челюсти. Производят операцию под интубационным наркозом.
Техника операции. После нанесения спиртовым раствором метиленовой сини линий разреза для подчелюстного доступа и по переднему краю грудино-ключично-сосцевидной мышцы перевязывают наружную сонную артерию Затем по намеченной средней линии производят сквозной разрез нижней губы Чтобы исключить образование втянутого рубца на промежуточной части губы, разрез ведут дугообразно к здоровой стороне. Далее разрез продолжают по средней линии подбородка до кости, а затем (в пределах поверхностной фасции шеи) на подчелюстную область, до переднего края грудино-ключично-сосцевидной мышцы.
Слизистую оболочку нижнего свода преддверия рта рассекают до периоста, отступая на 3-4 мм кнаружи от переходной складки
Мягкие ткани наружной поверхности нижней челюсти отслаивают тупым путем При распространении опухолевого процесса на задне-наружный отдел верхней челюсти, а особенно на крыловидно-челюстную область и задний отдел нижней челюсти, отслаивают и жевательную мышцу
Разрез слизистой оболочки в верхнем своде преддверия рта начинают от средней линии верхней челюсти и, в зависимости от распространения опухоли, производят его в пределах нормальных тканей. В дистальной части этот разрез соединяют с разрезом слизистой оболочки по нижнему своду преддверия рта Обнажают верхнюю челюсть и резецируют ее по общепринятой методике с применением фиссурных боров, циркулярной пилы, электроножа.
В целях абластичности операции открытые язвенные поверхности опухоли подвергают электрокоагуляции.
После резекции верхней челюсти создают миопла-стическую опору для глазного яблока путем пересадки височной мышцы отсекают сухожилие ее от венечного отростка, мобилизуют и смешают всю мышцу в сторону глазного яблока. Венечный отросток резецируют, закрепляют сухожильный конец мышцы швами к раневой поверхности глазницы и слизистой оболочке носа Этим создается опора для глазного яблока и вместе с тем создаются предпосылки к предупреждению контрактуры нижней челюсти.
Чтобы предупредить развитие послеоперационной контрактуры нижней челюсти (что мешает протезированию резецированной челюсти) следует пересечь we жевательные мышцы на стороне операции, а также прикрыть обнаженные мышечные ткани слизистой оболочки в ретромолярной области, где, благодаря поднижне-челюстному доступу, можно выкроить соответствующий лоскут. Этим лоскутом удастся не только прикрыть нижне-задний отдел раны, где располагаются обнаженные мышцы и ветвь нижней челюсти, но в значительной мере уменьшить размеры дефекта заднего отдела твердого неба.
Часть VI Злокачественные новообразования челюстно-лицевои области
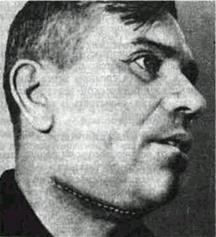
Рис. 123 Больной, оперированный по Лауэрсу-Балону, через 5 дней после операции. Линия швов проходит в подчелюстной области и на нижней
губе.
Образовавшийся дефект после резекции верхней челюсти заполняют тампоном, пропитанным смесью вазелинового масла с антибиотиком Тампон удерживают защитной небной пластинкой Операцию заканчивают соединением краев ран слизистой оболочки нижнего отдела преддверия рта и послойным ушиванием наружной раны (рис 123) В углах поднижнечелюстной раны оставляют выпускники.
Если есть необходимость в одновременном удалении лимфатического аппарата подчелюстной области (операция Ванаха) и шеи (операция Крайля), то благодаря губо-подбородочно-поднижнечелюстному разрезу облегчается одновременное выполнение этих операций
Резекция верхней, челюсти по Дунаевскому — Соловьеву. Если опухоль распространилась на внутренний и наружный отделы верхней челюсти, в полость носа, крыловидно-челюстное пространство и скуловую область, В. А. Дунаевский и М. М. Соловьев (1974) прибегают к комбинированному доступу — вышеописанному поднижнечелюстному разрезу по Балону-Лауэрсу, сочетаемому с переднемеди-альным разрезом по Нелатону (1856). Оперативное вмешательство они начинают с перевязки наружной сонной артерии на стороне поражения, для чего проводят разрез от угла нижней челюсти вниз и несколько назад. Затем верхнюю часть разреза продолжают в подчелюстную область, рассекают нижнюю губу по ее срединной линии и производят типичный разрез по Нелатону. Отслаивание мягких тканей от нижней и верхней челюстей осуществляют с пересечением подбородочного и подглазничного сосудисто-нервных пучков Слизистую оболочку пересекают по верхней и нижней переходной складке преддверия рта и по наружному краю крыловидно-челюстной складки. Если же опу
холь проросла в глазницу и необходимо удалить глаз, верхнюю часть разреза Нелатона продолжают в горизонтальном направлении, пересекая внутреннюю комиссуру верхнего и нижнего век, рассекают конъюнктиву по линии перехода ее с глазного яблока на веко.
Рекомендуемый В А. Дунаевским и М. М. Соловьевым доступ позволяет удалить всю обширно распространившуюся опухоль единым блоком, включая, если необходимо, и пораженную ветвь нижней челюсти.
Детальное описание операции при раке или саркоме верхней челюсти можно найти в специальных руководствах и статьях по этому вопросу, в частности в работе Н М Александрова (1978)
В послеоперационном периоде Л. Р. Балан рекомендует во всех случаях (в течение 8-10 дней) применять местную гипотермию в виде прикладывания на оперированную область пузыря или резиновой перчатки, наполненной льдом, а В. Ф. Рудько и соавт. (1979) рекомендуют применять гепарин пролонгированного действия в комплексе послеоперационных лечебных средств (под постоянным контролем за состоянием системы свертывания крови)
После снятия швов (с 10-12-го дня) назначают лучевую терапию, а также механотерапию и миогимнастику в целях предупреждения контрактуры нижней челюсти. -
По данным С С. Александрова (1984), заживление послеоперационной раны в области удаленной верхней челюсти протекает так' I фаза — экссудативное воспаление в первые 4-6 суток; II фаза — дегидратация, начинающаяся на 5-6 сутки; III фаза — пролиферация, начинающаяся на 15-20 сутки; IV фаза — активное рубцевание (начинается с 50-60 суток и длится до 180 дней). В связи сэтим автор предлагает следующие сроки для протезирования. 1) непосредственно после операции одевается резекционный протез из АКР-15 или АКР-бесцветной, 2) на 18-20 сутки — заменить его на формирующий протез с зубами; 3) через 20-30 дней установить окончательный резекционный протез
Чтобы ускорить процесс заживления раны, автор рекомендует назначить больным гала-скорбин внутрь в терапевтических дозах сообразно с весом больного.
Данные С. С. Александрова подтверждают установку В.А.Дунаевского (1976), В. Д. Кабакова, М, А. Слепченко (1978) относительно необходимости поэтапного ортопедического пособия всем онкостоматологическим больным, начиная с операционного стола и кончая полноценной анатомо-функциональной реабилитацией, которая включает теперь еще и использование предложенного Д, А, Ивановой (1986) нового силоксанового каучука Последний можно
Ю И Вернадский. Основы челюстно-лицевой хирургии и хирургической стоматологии
использовать, в частности, для обтурирующей части верхнечслюстных резекционных протезов, заменяющих образующийся дефект верхней челюсти и ее зубов.
Прогноз
А. И. Пачес, Н. А. Климанова (1978) провели анализ послеоперационных осложнений и послеоперационной летальности при различных видах оперативных вмешательств. Послеоперационной летальности при типичных и комбинированных операциях не отмечено, а при расширенных типичных и расширенных комбинированных она составила от 4.4 до 10.5%. Наиболее тяжелые послеоперационные осложнения (кровотечения из эрозированного артериального сосуда и незаживление операционной раны) наблюдались при расширенных типичных и расширенных комбинированных операциях и составили от 13.6 до 15% числа осложнений, связанных с заживлением операционной раны.
Результаты лечения зависят от стадии заболевания и того, насколько тщательно проведено комплексное лечение. По нашим наблюдениям, среди 245 больных, леченных комплексным методом, рецидивы отмечены в ближайшие месяцы у 19% больных. По данным В. Г. Шикова (1968), рецидивы рака твердого неба и альвеолярного отростка наблюдаются у 7.5% бальных Наиболее упорно ч многократно рецидивчруют ци-линдромы. Лечение рецидивов следует осуществлять комплексным методом.
Р. А. Мельников (1971) отметил, что после лучевой терапии прожили 5 и более лет лишь 5.9±2.5% больных, а после комбинированного лечения — 25.1±3.4%. Данные Ю. И. Воробьева (1972) более удовлетворительные: пятилетняя выживаемость составляет 46.3±7.8% у больных во II стадии и 30.6±3.9% — в III стадии рака верхней челюсти. Сравнивая результаты обычных («кровавых») и электрохирургических резекций верхней челюсти, Г. П. Иоаннидис (1966) указывает, что живыми через 5 лет оказались соответственно 19% и 49% оперированных, а после комбинированного лечения — более 50%.
Дата добавления: 2015-12-08; просмотров: 6521;
