Прогноз 6 страница
и позже) гной прорывается в мягкие ткани, образуя межмышечные и подкожные флегмоны. В этих случаях речь идёт о запущенном остеомиелите, лечение которого представляет значительные сложности. Боль, как правило, стихает при самопроизвольном вскрытии субпе-риостального абсцесса в окружающие мягкие ткани, так как происходит снижение давления в костной трубке.
Клиническая картина
Клинические проявления и тяжесть течения острого гематогенного остеомиелита у детей очень разнообразны и зависят от многих факторов: реактивности организма, вирулентности микробной флоры, возраста больного, локализации поражения, сроков заболевания, предшествующего лечения. Большое значение имеет выраженность процессов сенсибилизации. Нередко на первый план выступает бурная общая реакция организма, несколько сходная с анафилактическим шоком. В других случаях общие проявления выражены не в такой степени.
В соответствии с указанными обстоятельствами различают три основные формы острого гематогенного остеомиелита: токсическую (адинамическую), септико-пиемическую и местную.
Токсическая (адинамическая) форма
Токсическая (адинамическая) форма протекает чрезвычайно бурно, с явлениями эндотоксического шока. При этом, как правило, возникает коллаптоидное состояние с потерей сознания, бредом, высокой температурой тела (до 40—41 °С), иногда судорогами и рвотой. Отмечают одышку без чётко определяемой клинической картины пневмонии. При исследовании сердечно-сосудистой системы обнаруживают нарушение центрального и периферического кровообращения, снижение АД, а вскоре возникают сердечная недостаточность и миокардит. На коже нередко появляются мелкоточечные кровоизлияния. Язык сухой, обложен коричневым налётом. Живот чаще всего вздут, болезнен в верхних отделах. Печень увеличена.
Из-за преобладания общих клинических симптомов тяжёлого токсикоза бывает крайне трудно установить местные проявления заболевания, а тем более точную локализацию первичного поражения кости. Лишь через некоторое время, когда наступает улучшение общего состояния, можно выявить местный очаг. В этих случаях удаётся отметить умеренно выраженный отёк поражённой области, боле
вую контрактуру прилежащего сустава, повышение местной температуры, а иногда и усиленный рисунок подкожных вен. Обнаружение этих изменений служит поводом для проведения диагностической пункции предполагаемого очага поражения. При остром гематогенном остеомиелите удаётся зарегистрировать повышение внутрикостного давления, хотя гной в костномозговом канале при остеоперфорации почти всегда отсутствует.
Эта форма острого остеомиелита нередко приводит к летальному исходу несмотря на проведение массивной инфузионной терапии, включающей назначение антибиотиков широкого спектра действия, иммунных препаратов и даже оперативного вмешательства в очаге поражения.
Септико-пиемическая форма
Септико-пиемическая форма острого гематогенного остеомиелита протекает с общими септическими явлениями, также достаточно ярко выраженными. Однако у больных этой группы можно значительно раньше выявить костные поражения. Начало заболевания также острое: температура тела повышается до 39—40 °С, нарастают явления интоксикации, нарушаются функции жизненно важных органов и систем. Возможны спутанное сознание, бред, эйфория. С первых дней заболевания появляется боль в поражённой конечности. Болевой синдром достигает значительной интенсивности из-за развития внутрикостной гипертензии. Нередко возникают септические осложнения вследствие метастазирования гнойных очагов в различные органы (лёгкие, сердце, почки, а также другие кости).
Местная форма
Местная форма острого гематогенного остеомиелита характеризуется преобладанием местных симптомов гнойного воспаления над общими клиническими проявлениями заболевания. В эту же группу следует включить атипичные формы остеомиелита.
Начало заболевания в типичных случаях довольно острое. На фоне кажущегося благополучия появляется резкая боль в конечности. Обычно дети старшего возраста достаточно точно указывают на место наибольшей болезненности. Ребёнок старается удержать больную конечность в определённом положении, так как любое движение усиливает боль. Если очаг располагается близко к суставу, в процесс вов
лекаются связочный аппарат и околосуставные ткани. Это приводит к выраженной и стойкой контрактуре сустава.
Температура тела с самого начала заболевания повышается и в дальнейшем держится на высоких цифрах (в пределах 38-39 °С). Общее состояние ребёнка быстро ухудшается, снижается аппетит, усиливается жажда, что свидетельствует о развитии интоксикации.
Диагностика
При осмотре больной конечности выявляют первые признаки воспалительного процесса: припухлость в области поражения, сплошную инфильтрацию тканей и усиление венозного рисунка кожи. Главный постоянный местный признак остеомиелита — резко выраженная локальная болезненность при пальпации и, особенно, при перкуссии над местом поражения. Отёк и болезненность распространяются и на соседние участки.
Гиперемия кожных покровов и флюктуация в области поражения — поздние признаки, свидетельствующие о запущенности остеомиелита.
Значительные диагностические трудности возникают при остеомие-литическом поражении костей, образующих тазобедренный сустав. В первые дни заболевания местные симптомы бывают нечётко выражены из-за мощного мышечного каркаса этой области. При внимательном осмотре удаётся установить, что нижняя конечность несколько согнута в тазобедренном суставе. Отмечают также её отведение и некоторую ротацию кнаружи. Движения в тазобедренном суставе болезненны. Сустав и кожные покровы над ним умеренно отёчны.
Очень тяжело протекает остеомиелит подвздошной кости и позвонков. С самого начала заболевания выражены интоксикация и высокая температура тела. При исследовании удаётся определить отёчность и наибольшую болезненность при пальпации и перкуссии в очаге поражения. В сомнительных случаях следует шире использовать диагностическую костную пункцию с последующим цитологическим исследованием пунктата.
Ранней диагностике острого гематогенного остеомиелита помогает определение внутрикостного давления. Установление факта внут-рикостной гипертензии позволяет подтвердить этот диагноз даже при отсутствии гноя под надкостницей или в костномозговом канале.
Для более раннего и точного определения локализации и распространённости воспалительного процесса применяют метод радио-нуклидного сканирования костей с последующей компьютерной
обработкой полученных данных. С этой целью используют коротко-живущие радионуклиды, обладающие тропностью к костной ткани (технеций).
При исследовании крови выявляют лейкоцитоз (30-40x109/л) со сдвигом лейкоцитарной формулы влево, токсическую зернистость нейтрофилов. Характерно значительное увеличение СОЭ (до 60 мм/ч), это изменение держится длительное время.
Выявляют выраженные изменения и в белковом спектре сыворотки крови, которые заключаются в диспротеинемии, увеличении доли глобулиновых фракций и возникновении гипоальбуминемии. При длительном и тяжёлом течении заболевания развивается анемия, обусловленная угнетением костного мозга длительным воздействием токсинов.
Характерны также нарушения со стороны свёртывающей системы крови (повышаются концентрация фибриногена и фибри-нолитическая активность, ускоряется время рекальцификации, уменьшается время свёртывания, повышается протромбиновый индекс).
Рентгенологические признаки острого гематогенного остеомиелита, как правило, выявляют не ранее чем на 14-21-й день от начала заболевания. Самые ранние рентгенологические признаки остеомиелита можно обнаружить лишь на хорошей структурной рентгенограмме. Обычно отмечают разрежение и смазанность кости, удаётся увидеть и остеопороз в области, соответствующей зоне воспаления. Губчатое вещество кости имеет крупнопятнистый рисунок из-за рассасывания костных трабекул и слияния межбалочных пространств вследствие усиленной резорбции. В дальнейшем деструктивные полости расширяются, наблюдают разволокнение, расплывчатость и неровность контуров кортикального слоя. Наиболее достоверный признак — линейный периостит (рис. 7-7). Периостальная реакция обычно значительно распространена и определяется в виде тонкой полосы, иногда вуалеподобной тени, идущей рядом с кортикальным слоем. Выраженность периостальной реакции зависит от локализации очага. Наибольшую периостальную реакцию наблюдают при ди-афизарном поражении, менее выраженную — при метафизарном, ещё менее выраженную — при эпифизарном.
При дальнейшем прогрессировании воспалительного процесса происходят некроз и лизис костной ткани с замещением её гноем и грануляциями. Эти изменения, как правило, начинаются с метафиза, постепенно процесс распространяется на диафиз.
Дифференциальная диагностика
Дифференциальную диагностику острого гематогенного остеомиелита чаще всего приходится проводить с ревматизмом, флегмоной, костным туберкулёзом и травмой.
Для ревматизма характерны «летучие» боли в суставах, типичные нарушения со стороны сердца, подтверждающиеся данными ЭКГ. При внимательном осмотре и пальпации области поражения при ревматизме, в отличие от остеомиелита, удаётся отметить преимущественную локализацию болей и припухлость не над костью, а над суставом.
 Флегмона также может протекать с клинической картиной, напоминающей остеомиелит. При флегмоне гиперемия и поверхностная флюктуация появляются гораздо раньше, чем при остеомиелите. Если флегмона локализуется вблизи сустава, может образоваться контрактура. Она будет менее стойкой и, в отличие от таковой при остеомиелите, обычно расправляется при осторожных пассивных движениях. Окончательный диагноз в части случаев можно поставить только при вскрытии гнойного очага.
Флегмона также может протекать с клинической картиной, напоминающей остеомиелит. При флегмоне гиперемия и поверхностная флюктуация появляются гораздо раньше, чем при остеомиелите. Если флегмона локализуется вблизи сустава, может образоваться контрактура. Она будет менее стойкой и, в отличие от таковой при остеомиелите, обычно расправляется при осторожных пассивных движениях. Окончательный диагноз в части случаев можно поставить только при вскрытии гнойного очага.
Дифференциальная диагностика с костным туберкулёзом в типичных случаях достаточно проста. Туберкулёзное поражение костей в настоящее время встречают довольно редко. Оно характеризуется постепенным началом. Ребёнок несмотря на боль в конечности продолжает ею пользоваться. Бывают выраженными симптом Александрова (утолщение кожной складки на больной ноге) и атрофия мышц. На рентгенограмме отмечают остеопороз — симптом «тающего сахара» и невыраженность периостальной реакции. Однако эта реакция может быть чётко выражена при смешанной инфекции, когда присоединяется банальная микрофлора. Так называемые острые формы костно-суставного туберкулёза относят к несвоевременно диагностированным случаям, когда уже произошёл прорыв гноя в сустав. В этих случаях помимо рентгенологической картины поставить правильный диагноз помогает обнаружение специфической флоры в пунктате из сустава.
Иногда приходится дифференцировать острый гематогенный остеомиелит от травмы костей. Важную роль при этом играют тщательно собранный анамнез, отсутствие септических проявлений и данные рентгенологического исследования. Затруднение подчас вызывают поднадкостничные переломы. Однако на повторной рентгенограмме через 6—8 дней начинает определяться нежная костная мозоль на ограниченном участке.
Лечение
В настоящее время широко применяют комплексное лечение остеомиелита, обоснованное ещё Т.П. Краснобаевым. Оно слагается из трёх основных принципов:
• воздействие на макроорганизм;
• непосредственное воздействие на возбудитель заболевания;
• своевременная и полноценная санация местного очага.
Воздействие на макроорганизм
Воздействие на макроорганизм должно быть направлено на устранение тяжёлой интоксикации и коррекцию нарушенного гомеостаза. Активная дезинтоксикационная терапия включает введение 10% раствора декстрозы с препаратами инсулина, декстрана, средняя молекулярная масса 50000—70000, аминофиллина, нативной плазмы. Для десенсибилизации организма и нормализации сосудисто-тканевой проницаемости вводят препараты кальция, хлоропи-рамин. Для повышения уровня специфического иммунитета в остром периоде остеомиелита проводят пассивную иммунизацию организма ребёнка. С этой целью вводят гипериммунную стафилококковую плазму, иммуноглобулин человеческий нормальный, антистафилококковый гамма-глобулин.
При проведении интенсивной терапии необходимо контролировать электролитный обмен, кислотно-основное состояние и функции мочевой системы. Назначают мероприятия по регуляции белкового и углеводного обмена. Курс лечения также включает стимуляцию защитных сил организма.
При тяжёлых формах заболевания происходит угнетение функций коры надпочечников. Гормональные препараты (гидрокортизон или преднизолон) вводят коротким курсом (до 7 дней).
Воздействие на возбудитель
Непосредственное воздействие на возбудитель заболевания осуществляют путём назначения комбинации антибиотиков (оксациллин + нетилмицин) или антибиотиков широкого спектра действия (цефа-лоспорины III—IV поколения), а детям с неэффективной предшествующей антибиотикотерапией — цефалоспорины в комбинации с ван-комицином, рифампицином. Перспективна терапия препаратом из группы оксазалидинонов: линезолид обладает антистафилококковой активностью, его назначают детям из расчёта 10 мг/кг 2 раза в сутки. Эффективность антибактериальной терапии значительно повышается при её сочетании с протеолитическими ферментами. После стихания острого процесса проводят второй курс антибиотикотерапии с противорецидивной целью. Назначают препараты, обладающие хорошей биодоступностью и тропностью к костной ткани, отсутствием побочных эффектов (например, фузидиевая кислота), в возрастной дозировке сроком на 2—3 нед. Антибиотики отменяют при стойкой нормализации температуры тела, исчезновении воспалительной реакции в очаге и нормализации общего анализа крови.
Своевременная и полноценная санация местного очага
В связи с тем что развитие тяжёлых форм остеомиелита в большинстве случаев обусловлено внутрикостной гипертензией, первостепенное значение приобретает раннее оперативное вмешательство — остеоперфорация. Над местом поражения проводят разрез мягких тканей длиной не менее 10—15 см и рассекают продольно надкостницу. На границе со здоровыми участками кости наносят 2—3 перфоратив-ных отверстия диаметром 3-5 мм. При этом обычно под давлением выделяется гной, а при длительности заболевания 2—3 дня содержимое костномозгового канала может быть серозно-гнойным. В более поздние сроки поступления больных в стационар (5-6-е сутки) гной можно обнаружить и в поднадкостничном пространстве (субпериос-тальный абсцесс).
Через остеоперфорационные отверстия проводят промывание костномозгового канала раствором нитрофурала (1:5000) с антибиотиками (рис. 7-8).
В тяжёлых случаях остеомиелита проводят костный диализ в течение первых 2-3 сут послеоперационного периода путём постоянного капельного внутрикостного введения растворов антисептика (1% гид
 роксиметилхиноксилиндиоксида) или антибиотика (ванкомицина).
роксиметилхиноксилиндиоксида) или антибиотика (ванкомицина).
После остеоперфорации болевой синдром значительно уменьшается или исчезает. В этих случаях, пока ребёнок находится в постели, нет необходимости в иммобилизации поражённой конечности. Напротив, ранние движения в кровати способст-вуют улучшению кровообращения и полному функциональному восстановлению суставов, прилегающих к воспалительному очагу.
Вопрос о целесообразности иммобилизации решают на основании динамики рентгенологических изменений поражённой кости. При явных признаках деструкции кости на поражённую конечность накладывают глубокую гипсовую лонгету.
Следует особо подчеркнуть необходимость раннего комплексного лечения гематогенного остеомиелита в острой фазе. Только в этом случае можно предупредить переход острого процесса в хронический.
Принципы диспансерного наблюдения и долечивание детей с гематогенным остеомиелитом
При гематогенном остеомиелите необходимо длительное, упорное, этапное и периодическое лечение. Только настойчиво проводя в жизнь эти принципы, можно снизить инвалидность детей в результате заболевания остеомиелитом и избежать тяжёлых последствий.
Различают несколько последовательных этапов в лечении гематогенного остеомиелита:
• в острой стадии;
• в подострой стадии;
• в хронической стадии;
• в стадии остаточных явлений.
После выписки из стационара ребёнка берут на диспансерный учёт и не реже 1 раза в 2 мес в течение полугода проводят контрольные осмотры с рентгенологическим контролем. В подострой стадии необходимы следующие мероприятия:
• повторное иммуностимулирующее лечение;
• УВЧ-терапия (до 15 сеансов);
• десенсибилизирующая терапия (14 дней);
• антибиотикотерапия (14 дней);
• анаболические гормоны (21 день);
• белковая диета;
• осторожное разрабатывание сустава путём выполнения пассивных и активных движений в нём.
Если подострая стадия не переходит в хроническую, для закрепления лечебного эффекта указанные курсы проводят в общей сложности в течение года. Рекомендуют санаторно-курортное лечение (Крым, Северный Кавказ, Средняя Азия).
При переходе процесса в хроническую стадию продолжают указанное выше лечение, а когда появляется необходимость оперативного лечения, больного госпитализируют. Основная задача этого этапа — повысить реактивность организма больного, радикально и полностью ликвидировать воспалительный процесс и вызванные им осложнения.
При выписке из стационара особое внимание уделяют восстановлению нарушенной функции конечности (ЛФК и тепловые процедуры под прикрытием антибиотикотерапии). В этой же стадии показано санаторно-курортное лечение.
7.9.2. Хронический остеомиелит
Когда пройдут острые явления после вскрытия гнойного очага и соответствующего лечения, воспалительный процесс в кости может перейти в подострую стадию, характеризующуюся началом репарации. Рентгенологически эта стадия характеризуется теми же симптомами, что и острая, но периостит будет более грубым, с элементами склероза, иногда слоистого. Пятна просветления и тени отторгающихся костных фрагментов более чёткие. Отмечают начинающийся процесс склерозирования самой кости. Подострая стадия заканчивается выздоровлением или переходит в хроническую.
Если процесс не заканчивается через 4—6 мес, продолжаются периодические обострения, остаются свищи и гноетечение, то считают, что остеомиелит перешёл в хроническую стадию. Факторы, предрасполагающие к хронизации процесса, — позднее начало лечения, неправильная по направленности, объёму и длительности терапия, низкий исходный уровень или малая ёмкость и быстрая истощаемость защитных возможностей организма ребёнка. Каждый из этих факторов может стать при
чиной хронизации острого гематогенного остеомиелита. Сочетание двух или трёх факторов предопределяет исход в хроническую стадию. Переход в хроническую стадию возникает в 10—30% случаев.
Патоморфология
Патоморфологически типичные формы хронического остеомиелита характеризуются наличием омертвевших участков кости (секвестров), секвестральной полости и секвестральной коробки (капсулы). Между капсулой и секвестром обычно находятся грануляции и гной. Секвестры бывают различными — от обширных (когда погибает почти вся кость) до мелких (длиной несколько миллиметров) и от единичных до множественных. Существуют также кортикальные (когда некротизируется только участок компактного слоя) и центральные (исходящие из глубины кости) секвестры. Капсула образуется из пери- и эндооста, а также уплотнённой костной ткани с беспорядочно расположенными утолщёнными трабекулами. Иногда секвестраль-ная коробка может значительно превышать диаметр обычной кости.
Процесс образования капсулы и отграничения секвестра представляется следующим образом. Вокруг поражённого участка со стороны надкостницы и костного мозга начинают прорастать грануляции. Они стимулируют образование кости и нарушают связь между омертвевшими участками и здоровой тканью. Образуется секвестр. Чем ближе к очагу некроза, тем больше грануляции смешаны с гноем. Утолщённая надкостница и эндоост в дальнейшем оссифицируются, образуя боковые стенки плотной капсулы вокруг погибшего участка кости. Перифокальное склерозирование и уплотнение костной ткани обычно приводят к отграничению очага некроза.
При наличии секвестра воспалительный процесс продолжается. Гной, скапливающийся в очаге, время от времени выходит через свищи наружу. Иногда происходит отхождение мелких секвестров, особенно при длительном течении заболевания. В этом случае большие секвестры могут разрушаться с образованием более мелких. Вокруг очага хронического воспаления происходит резкое склерозирование с утолщением кости. Мягкие ткани также склерозируются, нарушается трофика, мышцы атрофируются. При тяжело протекающем обширном процессе может разрушаться надкостница. В этих случаях регенерация кости резко замедляется, секвестральная коробка не образуется или бывает выражена недостаточно, что часто приводит к образованию патологического перелома или псевдоартроза.
Клиническая картина и диагностика
Хронический остеомиелит характеризуется длительным течением с ремиссиями и ухудшениями. Во время ремиссий свищи могут закрываться. При обострении процесса повышается температура тела, усиливаются болезненность и интоксикация. Свищи вновь начинают выделять гной, иногда в значительном количестве.
При осмотре больного можно отметить отёк мягких тканей, иногда утолщение конечности на уровне поражения. Характерный признак хронического остеомиелита — свищи и рубцы на месте бывших свищей. Пальпация конечности обычно незначительно болезненна, часто выявляют атрофию мягких тканей и утолщение кости. Отмечают также бледность кожных покровов, пониженное питание. Температура тела бывает субфебрильной, особенно к вечеру, поднимаясь иногда до высоких цифр в момент обострения.

Рентгенодиагностика хронического остеомиелита в типичных случаях не трудна. На рентгенограмме обнаруживают участки остеопо-роза наряду с выраженным остеосклерозом. Видна секвестральная капсула, внутри которой расположены секвестры, обычно имеющие чёткие контуры (рис. 7-9).

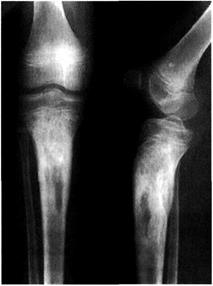
Продолжение рис. 7-9.
Дифференциальная диагностика
Хронический остеомиелит в некоторых случаях приходится дифференцировать с туберкулёзом и саркомой.
В отличие от остеомиелита, начало туберкулёза постепенное, без высокой температуры тела. Рано появляются атрофия и контрактура сустава. Свищи обычно связаны с суставом и имеют вялые стекловидные грануляции. На рентгенограмме преобладают процессы ос-теопороза, отсутствуют большие секвестры (напоминают «тающий сахар»), выраженного периостита не бывает. В стадии репарации отмечают восстановление костных трабекул (но сначала беспорядочную направленность), незаметно переходящих в нормальную ткань, уменьшение остеопороза.
Саркома Юинга протекает волнообразно. Во время приступа повышается температура тела и усиливается боль. Чаще опухоль поражает диафизы длинных трубчатых костей. Рентгенологически этот вид опухоли характеризуется луковицеобразным контуром на ограниченном участке диафиза, рассеянным пятнистым остеопорозом, кортикальным остеолизом без секвестрации и сужением костномозгового канала. Остеогенная саркома характеризуется отсутствием зоны скле
роза вокруг очага, отслойкой кортикального слоя и надкостницы в виде «козырька», а также «спикулами» — игольчатым периоститом.
Остеоид-остеому часто бывает очень трудно отдифференцировать от остеомиелита. Она характеризуется выраженным ободком пери-фокального уплотнения трабекул вокруг очага разрежения и обширными периостальными наложениями при отсутствии значительной деструкции. Для остеоид-остеомы характерна выраженная ночная боль в области поражённой кости. Иногда диагноз ставят только после биопсии.
Лечение
При хроническом остеомиелите лечение заключается в трепанации кости, удалении секвестра (секвестрэктомии) и выскабливании гнойных грануляций. Проводят широкий разрез кожи и поверхностной фасции над очагом поражения с иссечением свищей. Мышцы обычно раздвигают тупым путём. Надкостницу разрезают и отсепа-ровывают от кости распатором. Секвестральную полость вскрывают, снимая часть её костной стенки с помощью долота или ультразвукового ножа. Секвестр и гной удаляют, а грануляции выскабливают острой ложкой. Затем оставшуюся полость обрабатывают йодом со спиртом, засыпают антибиотиками и рану послойно ушивают.
Для заполнения оставшейся полости целесообразно изготовить «антибиотико-кровяную пломбу»: достаточное количество крови больного смешать с антибиотиками и дождаться ретракции сгустка. Такая методика позволяет уменьшить количество выделений из области операции в послеоперационном периоде. Возможны рецидивы, обусловленные несколькими причинами: нерадикальностью операции (оставлением гноя и грануляций, омертвением и секвестрацией стенок оставшейся полости вследствие недостаточной их трофики), накоплением в оставшейся полости раневого детрита, сгустков и жидкой крови (всё это может инфицироваться). Поэтому при обширном поражении лучше всего выполнять «корытообразную» резекцию кости (рис. 7-10).
При «корытообразной» резекции уменьшается возможность секвестрации нависающих костных краёв, а хорошо прилегающие к поверхности кости мягкие ткани улучшают её трофику. Кроме того, ликвидируется секвестральная полость. Такая резекция даёт возможность хорошо осмотреть кость и оперировать в пределах здоровых тканей. Рецидивы после указанной операции возникают значительно реже.

Рис. 7-10. «Корытообразная» резекция при хроническом остеомиелите бедренной кости (схема).
При обширных костных дефектах, образующихся в результате секве-стрэктомии, иногда целесообразно постоянное капельное промывание полости в течение 3—5 дней после операции растворами антисептиков. При выборе антибиотиков учитывают наличие у них антианаэробной активности; хорошие результаты наблюдают при назначении рифампицина в комбинации с метронидазолом в периопе-рационном периоде (за 3—4 дня до операции и через 7—10 дней после неё). В послеоперационном периоде большое значение придают иммуностимулирующей и десенсибилизирующей терапии. Внутривенно вводят белковые препараты.
7.9.3. Атипичные формы остеомиелита
Первично-хронический остеомиелит развивается при высоких иммунобиологических свойствах организма, вследствие чего происходит быстрое отграничение очага. Следует, однако, подчеркнуть, что название «первично-хронический остеомиелит» неправильное. Острая стадия этих форм существует, но ввиду незначительности клинических проявлений обычно её не регистрируют.
К атипичным формам относят абсцесс Броди, склерозирующий остеомиелит Гарре, альбуминозный остеомиелит Олье и антибиотический остеомиелит.
Абсцесс Броди
Абсцесс Броди характеризуется длительным течением /[слабой ноющей болью в области поражения, умеренным повышением температуры тела. Чаще процесс локализуется в^ проксимальном метафизе болыыеберцовой кости, дистальном метафизе бедренной или проксимальном метафизе плечевой кости. При осмотре можно отметить не-которо^Уголщение конечности и нерезкую болезненность при интенсивной пальпации. Рентгенологически отмечают зон^деструкции округлой формы с выраженным перифокальным склерозом. Секвестров и свищей обычно не бывает. Нередко можно отметить полоску просветления -^«дорожку», соединяющую очаг с зоной роста (рис. 7-11).
Лечение оперативное — трепанация кости, выскабливание гнойных грануляций и пломбирование полости костного абсцесса антибиотиками.
Склерозирующий остеомиелит Гарре
Склерозирующий остеомиелит Гарре сходен по клинической картине с абсцессом Броди. Рентгенологически он проявляется утолщением кости со склерозированием костномозгового канала. Иногда на фоне склероза отмечают небольшие очаги просветления, представляющие собой полости с гноем, грануляциями или мелкими секвестрами.
Лечение — интенсивная антибиотикотерапия, физиотерапия (УВЧ). Если выявлены очаги с секвестрами или гнойными грануляциями, проводят их выскабливание, прибегая к краевой резекции кости.
Альбуминозный остеомиелит О лье
Альбуминозный остеомиелит Олье встречают очень редко. Клинические проявления сходны с таковыми при других видах атипичного остеомиелита, но иногда они могут быть более выражены. Отмечают склерозирование кости, сужение костномозгового канала, в котором находят беловатую или желтоватую жидкость.
Показана трепанация кости с удалением альбуминозной жидкости и пломбированием антибиотиками.
Антибиотический остеомиелит
Так называемый антибиотический остеомиелит может развиться у детей, которым ранее проводили антибиотикотерапию, а также в случаях раннего, но недостаточно эффективного лечения антибиотиками. Клиническая картина и рентгенологические признаки такого остеомиелита отличаются от типичной картины. Можно выделить несколько особенностей антибиотического остеомиелита: ^ • невыраженность процессов экссудации и разрушения, отграни-чение воспалительного процесса, развитие только очаговых некрозов;
Дата добавления: 2015-09-07; просмотров: 971;
