Ендометріоз
¾ Генітальна форма:
· матки;
· яєчників;
· маткових труб;
· зовнішніх статевих органів;
· ретроцервікальний ендометріоз;
· піхви;
· очеревини малого тазу.
¾ Екстрагенітальна форма:
· кишечнику;
· органів сечової системи;
· післяопераційних рубців;
· легенів;
· інших органів.
¾ Поєднана форма
Головною гістологічною особливістю ендометріозу є наявність гетеротопічних вогнищ. Гетеротопія ендометрія – це зсув елементів ендометрія в підлеглу тканину міометрія, де в нормі він не спостерігається. Так, в даний час при визначенні аденоміоза (внутрішнього ендометріозу) пропонується як критерій брати за основу глибину ураження слизової оболонки тіла матки не менше 0,2-0,25 см нижче за рівень з'єднання ендометрія і міометрія.
Згідно з класифікацією внутрішнього ендометріозу, яку запропонували Б.І. Желєзнов, А.Н.Стрижаков (1985) розрізняють три ступені (в залежності від глибини проникнення ендометріоїдної тканини в міометрій): І ст. – проростання слизової оболонки на глибину одного поля зору при малому збільшенні мікроскопа; ІІ ст. – до середини товщини стінки матки; ІІІ ст. – в патологічний процес втягується весь м’язів шар. Необхідно уточнити, що ця класифікація об’єднує тільки дифузні ураження ендометрія (при яких ендометріоїдні імплантати мають вигляд сліпої кишені або свищів) і не стосується вузлуватої форми захворювання.
А. Acosta et al. у 1973 р. запропонували класифікацію ендометріозу за ступенем розповсюдження патологічного процесу:
«Малі форми»:
· одиничні гетеротопії на тазовій очеревині;
· одиничні гетеротопії на яєчниках без наявності спайкових і рубцевих процесів.
Середньої тяжкості:
· гетеротопії на поверхні одного або обох яєчників з утворенням дрібних кіст;
· наявність періоваріального або перітубарного спайкового процесу;
· гетеротопії на очеревині ректально-маткового простору з рубцюванням і зсувом матки без залучення в процес товстого кишечника.
Важка форма:
· ендометріоз одного або обох яєчників з утворенням кіст діаметром більше 2 см;
· ураження яєчників з вираженим періоваріальним і (або) перітубарним процесом;
· ураження маткових труб з деформацією, рубцюванням, порушенням прохідності;
· ураження тазової очеревини з облітерацією ректально-маткового простору;
· ураження крижово-маткових зв'язок і очеревини ректально-маткового простору з його облітерацією;
· залучення в процес сечовивідних шляхів і (або) кишечника.
Загальновизнаною в даний час є класифікація ендометріозу Американського товариства фертильності (American Fertility Society, 1985, “R-AFS”), яка дає кількісну оцінку тяжкості патологічного процесу (за системою балів оцінюються клініко-анатомічні ознаки ендометріозу, підсумовування яких дозволяє визначити стадію захворювання). У цій класифікації зроблена перша спроба оцінити вираженість (тяжкість) окремих уражень в балах (бальна шкала від 1 до 6) і визначити стадію захворювання на основі їх підсумовування.
Для визначення форми і стадії захворювання адекватнішою є класифікація, запропонована А.Н. Стрижаковим (1977) з деякими доповненнями.
Згідно цієї класифікації розрізняють наступні форми і стадії генітального ендометріозу:
Ендометріоз шийки матки:
Стадія I – ендометріоїдні вогнища розташовуються субепітеліально.
Стадія II – ендометріоїдні вогнища розташовуються інтраепітеліально і в м’язовій тканині.
Ретроцервікальний ендометріоз:
Стадія I – ендометріоїдні вогнища розташовуються в межах ректовагінальної клітковини.
Стадія II – «проростання» ендометріоїдної тканини в шийку матки і стінку піхви з утворенням дрібних кіст.
Стадія III – розповсюдження патологічного процесу на крижово-маткові зв'язки і серозний покрив прямої кишки.
Стадія IV – залучення в патологічний процес слизової оболонки прямої кишки, розповсюдження процесу на очеревину ректально-маткового простору з утворенням спайкового процесу в зоні придатків матки.
Ендометріоїдні гетеротопії яєчників:
Стадія I – дрібні точкові ендометріоїдні утворення на поверхні яєчників. Очеревина ректально-маткового простору без утворення кістозних порожнин.
Стадія II – ендометріоїдна кіста одного яєчника, розміром не більш 5-6 см, з наявністю дрібних ендометріоїдних включень на очеревині малого тазу. Незначний спайковий процес в зоні придатків матки без залучення кишечнику.
Стадія III – ендометріоїдні кісти обох яєчників (розміром більше 5-6 см), ендометріоїдні гетеротопії невеликих розмірів на серозному покриві матки, маткових труб і парієтальній очеревині малого тазу, виражений спайковий процес в зоні придатків матки з частковим залученням кишечника.
Стадія IV – двосторонні ендометріоїдні кісти яєчників великих розмірів (більше 6 см) з переходом патологічного процесу на сусідні органи (сечовий міхур, пряму і сигмоподібну кишку), поширений спайковий процес.
Аденоміоз може бути дифузним, вогнищевим або вузловим – рис.2.
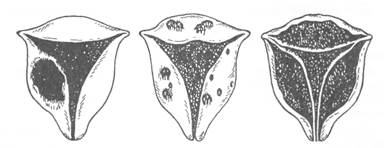
| Вузловий аденоміоз | Вогнищевий аденоміоз | Дифузний аденоміоз |
Рис. 2. Різновиди аденоміозу
Ендометріоз тіла матки (аденоміоз):
Стадія I – патологічний процес обмежений слозовою оболонкою матки (базальним шаром).
Стадія II – патологічний процес переходить на м'язовий шар.
Стадія III – розповсюдження патологічного процесу на всю товщу м'язової стінки матки до серозного покриву.
Стадія IV – залучення в патологічний процес, крім матки, парієтальної очеревини малого тазу і сусідніх органів – рис.1.
Таке розділення, проте, є умовним, оскільки істинна тяжкість захворювання визначається не розмірами утворення, а супутнім рубцево-спайковим процесом, інфільтрацією тканин навколо шийки матки, сечоводів, кишечнику, крижово-маткових зв’язок і тією клінічною картиною, яка характеризує перебіг конкретного захворювання.
Колективом фахівців МОЗ України (2003) рекомендовано використовувати на практиці більш розширену топічну класифікацію ендометріозу:
I. Генітальний ендометріоз
1. Внутрішній ендометріоз.
1.1. Ендометріоз тіла матки (I, II, III (аденоміоз) у стадії залежності від глибини ураження міометрію):
- залозиста, кістозна, фіброзна форма;
- вогнищева, вузлова, дифузна форма;
1.2. Ендометріоз цервікального каналу.
1.3. Ендометріоз інтрамуральної частини маткових труб.
2. Зовнішній ендометріоз.
2.1. Перитонеальний ендометріоз:
- ендометріоз яєчників (інфільтративна, пухлинна форма);
- ендометріоз маткових труб;
- ендометріоз тазової очеревини (червоні, чорні, білі
форми).
2.2. Екстраперитонеальний ендометріоз:
- ендометріоз піхвової частини шийки матки;
- ендометріоз піхви, вульви;
- ретроцервікальний ендометріоз;
- ендометріоз маткових зв’язок;
- ендометріоз параметральної, паравезикальної,
паракольпальної клітковини (без і з прорастанням
в сечовий міхур, пряму кишку).
3. Зовнішньо-внутрішній ендометріоз.
4. Сполучені форми генітального ендометріозу (генітальний ендометріоз у сполученні з іншою генітальною або екстрагенітальною патологією).
II. Екстрагенітальний ендометріоз (ендометріоз шлунково-кишкового тракту, сечовивідних органів, шкіри, пупка, післяопераційних ран, легень, плеври та ін.).
КЛІНІКА І ДІАГНОСТИКА ГЕНІТАЛЬНОГО ЕНДОМЕТРІОЗУ
Діагностика ендометріозу базується на апаратних і лабораторних методиках, хоча перший етап діагнозу — клінічна картина. Необхідно зазначити різноманіття клінічних форм цього захворювання (Л.Е. Радецкая и соавт., 2000; В.П. Баскаков и соавт., 2002). Найбільш загальним симптомом є хронічні тазові болі. До частих симптомів відносяться дісменорея (альгодісменорея), діспареунія і безплідність. Більшість пацієнток відзначає циклічність клінічних проявів, часто з переконливою постійністю.
Симптоми, що найбільш часто зустрічаються при генітальному ендометріозі:
· болі в період менструації (96%)
· підвищена стомлюваність, слабкість (87%)
· маткові кровотечі (65%)
· діспареунія (болісний коїтус)(64%)
· діарея, кишкові болі, здуття живота, нудота напередодні і під час менструації (58-65%)
· головні болі і запаморочення під час менструації (63%)
· періодичні напади серцебиття (86%), психоневрологічні розлади
· безплідність (60-80%)
· тривале безефективне лікування хронічних запальних процесів додатків матки.
У значному числі випадків, не дивлячись на вираженість проявів, чутливість клінічних методів обстеження не перевищує 50-60%, а схожість з симптомами інших захворювань призводить до того, що специфічність гінекологічного обстеження незначна (10-18%), що підкреслює значну роль допоміжних лабораторних і інструментальних методів дослідження в діагностиці ендометріоза.
Для об’єктивної оцінки найбільш широко застосовується метод ультразвукового дослідженняорганів малого тазу, при якому можна з достатньою мірою точності визначити: внутрішній (аденоміоз) і зовнішній генітальний ендометріоз. До неінвазівних методів діагностики також відноситься комп'ютерна томографія. Одним з перспективних напрямів є ЯМР-томографія. Нарівні з ультразвуковим скануванням широко доступні ендоскопічні неінвазивні методидіагностики (кольпоцервікоскопія) і малоінвазивні методидіагностики (гістероскопія, фертілоскопія і лапароскопія). Проте, неспростовним пріоритетом методик є можливість прицільної біопсїіі абляціїгетеротопій особливо кістозних і вузлуватих форм, тому хірургічна лапароскопіявважається «золотим стандартом» діагностики і лікування зовнішнього генітального ендометріозу. Таким чином, всі методи діагностики поділяють на інвазивні і неінвазивні. Залежно від рівня дослідження їх умовно розділяють на 5 титів:
· органний (складають загальноклінічні і пальпаторні методи, що дозволяють оцінювати загальний стан жінки і визначати наявність або відсутність гінекологічної патології);
· тканинний (УЗД, рентгенологічні і ендоскопічні методи);
· клітинний (цитологічний і гістологічний методи);
· субклітинний (дозволяє по присутності типу специфічних органел і ультраструктурно-функціональній організації клітини типізувати ступінь зрілості, катаплазії і диференціювання);
· молекулярний (включає поглиблене біохімічне дослідження стану клітинних мембран).
Ендометріоз тіла матки (аденоміоз)— найчастіший різновид генітального ендометріозу. Ураження може бути як природженим, так і розвиватися в результаті операцій на матці, зокрема після частих абортів. Провідним симптомом при обох формах захворювання є альгодисменорея. У пацієнток з природженим ендометріозом альгодисменорея з’являється з початком менструації або в перші 2-3 роки після менархе; нерідко інтенсивність болів із самого початку різко виражена. При аденомиозі, що розвивається в результаті операцій на матці (зокрема частих абортів), болісність менструації наростає поступово.
Клінічні прояви внутрішнього ендометріозу тіла матки знаходяться в прямій залежності від ступеня розповсюдження патологічного процесу.
Клінічними критеріями аденоміоза є болісні тривалі та/або рясні менструації, що приводять до виникнення вторинної анемії, болі в нижніх відділах живота напередодні і в перші дні менструації. Однією з скарг хворих є безплідність.
Найчастішим симптомом аденоміоза є збільшення тіла матки (40-80%). При бімануальному дослідженні визначають збільшення передньо-заднього розміру матки перед менструацією (II-IV стадії захворювання) з укороченням зв'язкового апарату. Після закінчення менструації розміри матки зменшуються, іноді до нормальних величин.
Прийнято розрізняти дифузну, вузлувату і осередкову форми. Дифузна форма зустрічається частіше. Больовий синдром більше виражений при вузлуватій формі. Циклічне підвищення ШОЕ, числа лейкоцитів під час менструації і незабаром після її закінчення є характерними ознаками аденоміоза.
Відповідно до класифікації внутрішнього ендометріозу за глибиною розповсюдження в міометрії він поділяється на:
· внутрішній ендометріоз тіла матки I ступеня (проростання слизової оболонки на глибину одного поля зору при малому збільшенні мікроскопа),
· внутрішній ендометріоз II ступеня (розповсюдження ендометріоїдної тканини приблизно до середини товщі стінки матки)
· внутрішній ендометріоз III ступеня (у патологічний процес залучена вся товща стінки матки).
Відсутність цитогенної строми навколо поодиноких і невеликих груп залоз, розташованих в міометрії неглибоко від базального шару ендометрія (подібна картина хоч і не часто, але зустрічається), не дає підстави говорити про внутрішній ендометріоз. У хворих внутрішнім ендометріозом I ступеня і у частини їх з внутрішнім ендометріозом II ступеня ясно вираженого збільшення матки найчастіше не відзначається (а якщо виявляється, то не перевищує її величини при 5-6-тижневій вагітності).
У більшості хворих внутрішнім ендометріозом II ступеня і у всіх хворих внутрішнім ендометріозом III ступеня спостерігаються збільшення матки і потовщення її стінок — дифузна форма аденоміоза. Виключення представляє дифузна форма внутрішнього ендометріозу в постменопаузі; у цей період матка найчастіше незначно збільшена. Осередкова і вузлувата форми аденоміоза спостерігаються дещо рідше дифузної. При цих формах у жінок репродуктивного віку і в пременопаузі завжди виявляється гіперплазія м’язової тканини, що оточує вогнища гетеротопічного ендометрія.
У жінок репродуктивного віку і в пременопаузі при внутрішньому ендометріозі тіла матки I ступеня менструальний цикл частіше буває двофазним. Можуть спостерігатися передменструальні кров’яні виділення протягом 2-4 днів. Менструації нерідко рясні. Змін розмірів матки залежно від фаз менструального циклу не спостерігається. При II ступені ендометріозу відмічаються пред- і постменструальні кров’яні виділення, менструації, як правило, рясні, іноді набувають характеру менорагії. У кожної четвертої хворої спостерігається недостатність лютеїнової фази. У другій фазі циклу матка збільшена. У кожної другої хворої спостерігається гіпохромна анемія. При III ступені ендометріозу спостерігаються пред- і постменструальні кров’яні виділення протягом 5-7 днів, менструації рясні. Матка збільшена, різко болісна і розм’якшена. Те ж саме виявляється на ділянках ендометріоїдних гетеротопій при осередковому аденоміозі. У всіх хворих має місце постгеморагічна анемія з вираженим пойкілоцитозом, анізоцитозом і гіпохромією еритроцитів. У хворих внутрішнім ендометріозом тіла матки III ступеня і(або) локалізацією ендометріоїдних вогнищ в істміко-цервікальному відділі (у останньому гістологічно верифікований ендометріоз виявляється рідко) завжди спостерігається виражений больовий синдром.
Вираженість больового синдрому знаходиться в прямій залежності від поширеності внутрішнього ендометріозу. Із збільшенням її ступеня, особливо при залученні в процес всієї стінки матки аж до серозного покриву (дифузний аденоміоз) біль посилюється, виникає прогресуюча альгоменорея. Напередодні менструації у жінок з аденоміозом з’являється відчуття тяжкості внизу живота, яке часто поєднується з позивами до сечовипускання. Як правило, після закінчення менструації ці симптоми зникають.
Хвороба супроводжується локальною зміною тканинного і гуморального імунітету. Підтвердженням цього є зростання антифосфоліпідних аутоантитіл і онкомаркера СА-125 в периферичній крові, збільшення числа тканинних макрофагів в міометрії, викид IgG, білків С3 і С4 в клітинах ендометріальних ектопічних залоз.
В 60-80% випадків аденоміоз поєднується з іншою патологією, частіше з міомою матки, а також поєднується з ендометріозом очеревини, гіперплазією і поліпами.
УЗД дозволяє з різною часткою достовірності запідозрити аденоміоз при його дифузній формі, а також визначити локалізацію і розмір вогнищ при його вузловій формі. Вивчаючи порівняльну інформативність УЗ ознак аденоміоза, можна сформулювати найхарактерніші з них:
¾ визначення гіпоехогенних ділянок, які слабо контрастуються;
¾ нерівномірна ехоструктура міометрія;
¾ асиметричне збільшення матки;
¾ порізаність меж ендометрій/міометрій;
¾ субендометріальні гіпоехогенні потовщення.
За даними С.Г. Хачкурузова (1999) основним УЗ симптомокомплексом є куляста матка з дифузним підвищенням густини стінок при незміненій ехоструктурі міометрія. Виділені деякі варіанти ехокартини захворювання по стадіях розвитку патологічного процесу:
1. УЗД-негативна фаза.
2. Матка не збільшена, форма матки куляста, структура міометрія не змінена, ехощільність в нормі або знижена.
3. Матка трохи збільшена, кулястої форми, щільність міометрія підвищена у всіх відділах.
4. Матка збільшена відповідно 7 тижням вагітності, структура міометрія однорідна, щільність його підвищена.
5. Матка збільшена відповідно 9 тижням вагітності, в товщі міометрія видно рівномірно розташовані множинні дрібні ехопозитивні включення.
6. Зворотний розвиток патологічних змін в менопаузі.
УЗ картина при вузловій формі аденоміоза характеризується наявністю в міометрії від 1 (найчастіше) до 3-4 компактно розташованих ехопозитивних включень неправильної округлої, овальної або глибчатої форми. Їх розміри досягають 2-6 мм в діаметрі, структура однорідна, ехощільність висока. Можуть з'являтися кістозні порожнини, що містять дрібнодисперсну суміш, діаметром 7-33 мм.
Всі УЗ ознаки аденоміоза дозволяють лише запідозрити патологічний процес і визначити наявність вогнищ (для подальшого виконання прицільної біопсії міометрія).
Рентгенологічна гістеросальпінгографія дозволяє діагностувати аденоміоз тільки при його глибокому проникненні в міометрій, коли виявляється заповнення контрастом ходів залоз і проникнення їх в товщу стінки матки. Інформативність цього методу при аденоміозі досягає 85%.
При відсутності протипоказань (гострі запальні захворювання, кровотечі) гістеросальпінгографію проводять на 7-10-й день двофазного менструального циклу або раніше, оскільки в цей час тонкий функціональний шар слизової оболонки тіла матки не заважає проникненню розчину в ендометріоїдні вогнища, які з’єднюються з порожниною матки.
Вранці в день процедури хворій ставлять очисну клізму і безпосередньо перед процедурою звільняють сечовий міхур. Для гістеросальпінгографії користуються різною апаратурою, зокрема апаратом, модифікованим М.М. Абрамовою. Апарат складається з тонкої трубки завдовжки 30-35 см, діаметром 1,5-2 мм, зробленої з неіржавіючої сталі. На одному кінці трубки укріплений гумовий конусоподібний наконечник (канюля), який вводять в канал шийки матки і щільно закриває зовнішнє вічко. На іншому кінці укріплюють канюлю від 10-грамового шприца «Рекорд». На трубці є рухомий наїзник з гвинтом для укріплення браншів кульових щипців. Застосування цього пристрою сприяє меншої травматизації шийки матки і не дозволяє контрастній речовині витікати з її каналу. Хвора знаходиться на столі в положенні для вагінального дослідження. Після обробки зовнішніх статевих органів розчином хлораміну здійснюють бімануальне дослідження. Потім в піхву вводять ложкоподібне дзеркало, стінки піхви обробляють спочатку сухим тампоном, а потім марлевою кулькою, змоченою етиловим спиртом. Передню губу шийки матки захоплюють кульовими щипцями, які накладають в тангенціальному напрямі, не травмуючи слизову оболонку каналу шийки матки. Апарат заповнюють контрастною речовиною, бранші кульових щипців закріплюють наїзником на металевій трубці і перевіряють герметичність закриття зовнішнього вічка. Після цього дзеркало з піхви видаляють і хвору укладають так, щоб центральний рентгенівський промінь переходив через верхній край лона.
Для виконання першого знімку вводять 1,5-2 мм контрастної речовини з метою отримання більш рельєфного зображення порожнини матки. Після огляду першого знімка додатково вводять ще 2-3 мл контрастного розчину для отримання тугішого заповнення порожнини матки. У разі потреби роблять третій знімок. Хворі, яким гістеросальпінгографію проводять в амбулаторних умовах, після процедури відпочивають протягом 1 години. Для гістеросальпінгографії користуються тільки водорозчинними речовинами: кардіотрастом (діодон), уротрастом, білітрастом тощо. Концентрація йоду повинна бути не менше 50%.
Рентгенологічна картина внутрішнього ендометріозу характеризується наявністю «законтурних тіней», коли контрастна речовина розташовується за межами контура порожнини матки. «Законтурні тіні» (канальці) мають різну довжину і ширину — від 3-5 мм до 0,9-1,2 см. Форма канальців (дивертикули, лакуни) різноманітна: овальна, подовжена, химерна тощо.
При осередковій формі аденоміоза з локалізацією в області дна і бічних стінок матки «законтурні тіні» розташовуються вертикально щодо краю контуру у вигляді рівних смужок і трикутників з основою, зверненою до порожнини матки.
Певні труднощі представляє встановлення діагнозу вузлуватої форми аденоміоза. На рентгенограмі визначаються дефекти наповнення різної форми і величини. Порожнина матки збільшена і декілька деформована. Подібна рентгенологічна картина виявляється і при субмукозній міомі матки. В останньому випадку контури утворення рівніші і контрастніші.
Для уточнення ступеня розповсюдження внутрішнього ендометріозу матки широко використовується рентгенографія органів малого тазу в умовах пневмоперитонеума. Дослідження проводять після загального клінічного обстеження хворої в стаціонарі за відсутності протипоказань до даного методу. За добу до дослідження з дієти слід виключити фрукти, овочі, сире молоко і чорний хліб. Напередодні увечері хвора не повинна приймати їжу. Кишечник очищають за допомогою клізми напередодні і вранці в день дослідження. При вираженому запорі хвора одержує проносне протягом 2 днів.
Накладення пневмоперитонеума проводять безпосередньо після спорожнення сечового міхура. Спеціальна медикаментозна підготовка не є необхідною. З метою введення газу може бути застосований апарат для пневмотораксу системи заводу «Червоногвардієць».
Для пункції передньої черевної стінки користуються хірургічною голкою завдовжки не менше 10-20 см, діаметром 1,5 мм, гострий кінець якої повинен бути затуплений. Для створення пневмоперитонеума застосовують закис азоту, вуглекислий газ, кисень, у кількості 1000-1200 см3. Накладення пневмоперутонеума проводять в маніпуляційній кімнаті.
Хвору укладають на каталку в горизонтальному положенні, шкіру передньої черевної стінки обробляють йодом і етиловим спиртом. При виборі місця пункції враховують клінічні дані про розташування пухлиноподібних утворень в малому тазу і особливості передньої черевної стінки (наявність рубців). Найчастіше прокол проводять посередині відстані між пупком і передньоверхнім остюком клубової кістки ліворуч. Під час проколу в голці повинен знаходитися мандрен, що дозволяє уникнути закупорки голки підшкірною жировою клітковиною. При введення голки відчувається перешкода з боку шкіри, апоневроза і очеревини, після чого її кінець вільно «провалюється» в черевну порожнину; при цьому хвора не переживає болісних відчуттів. У разі утрудненого проходження газу в черевну порожнину можна користуватися простим прийомом, суть якого полягає в захопленні шкіри з підшкірною жировою клітковиною на 2 см вище місця введення голки і її підведенням. Об’єктивними ознаками надходження газу в черевну порожнину є зникнення печінкової і селезінкової тупості при перкусії, вислухування шуму і проходження газу. Суб’єктивні ознаки звичайно виражаються у відчутті тиску в підребер’ї, появі болів в підкладковій області і області правого плеча внаслідок подразнення черевного покриву діафрагми і закінчення діафрагмального нерва.
Після закінчення введення газу хвору на каталці перевозять в рентгенівське відділяння, де її укладають на спеціальний стіл для рентгенографії. Головний кінець столу опускають на 45о. Плечі хворої закріплюють спеціальними упорами, а ноги фіксують широкою стрічкою до столу. Таким чином, хворій додають положення Тренделенбурга, яке сприяє переміщенню петель кишечника з малого тазу і тим самим створенню кращих умов для контрастування внутрішніх статевих органів на тлі введеного газу.
Зйомки проводять на рентгенівському апараті з відсіваючою решіткою при шкірно-фокусній відстані 1 м. Рентгенівську трубку нахиляють у напрямі ніжного кінця столу на 15о для зменшення спотворення зображення і промінь центрують на куприку. Рентгенографію проводять при напрузі 54-56 кВт, силі струму 120-140 мА. Глибинна доза, яка відповідає дозі іонізуючого випромінювання на область внутрішніх статевих органів жінки, складає від 0,25 до 0,5 R. Більше двох знімків звичайно не проводять.
Після рентгенографії хвору на каталці перевозять в палату, де їй дозволяють поїсти, але вона повинна знаходитися в ліжку до вечора. Як правило, всі хворі у вечорі починають ходити. Невеликі болісні відчуття в епігастралъній і надключичній областях можуть триматися не більше 2 днів. При поширеному процесі на рентгенограмах виявляється збільшення матки; найбільшою мірою збільшується її сагітальний розмір. Збільшена, округлої форми матка має чіткий, рівний передній контур.
Нерівність контурів указує на поєднання внутрішнього ендометріозу з міомою матки або на вузлувату форму аденоміоза. Задній контур матки часто не видно із-за спайкового процесу позаду неї; матка зміщена до крижів. Виявлення тіні овальної форми на рівні крижового хребця свідчить про наявність ендометріоїдних утворень в області ректально-маткового простору.
Рентгенологічно при внутрішньому ендометріозі матки виявляються три ступені розповсюдження патологічного процесу.
З метою огляду порожнини матки, включаючи детальне, вивчення різних ділянок її внутрішньої поверхні і гирл маткових труб, для виявлення внутрішньоматкової патології, зокрема внутрішнього ендометріозу, проводять гістероскопію.
Гістероскопічне дослідження проводять на 5-10-й день менструального циклу, а при порушеннях менструальної функції — в будь-який день до діагностичного вишкрібання і після нього (контрольна гістероскопія). За наявності дифузної гіперплазії ендометрія виявлення внутрішнього ендометріозу можливо тільки при контрольній гістероскопії (після видалення гіперплазованого ендометрія).
Гістероскопію починають із загального огляду порожнини матки, для чого об’єктив приладу слід розташувати за внутрішнім вічком. Звичайно добре видна вся порожнина і гирла маткових труб. Для детальнішого огляду того або іншого відділу порожнини матки і відповідної йому ділянки слизової оболонки прилад слід просувати вперед. При виведенні гістероскопа з порожнини матки оглядають слизову оболонку істмічної частини і каналу шийки матки. При контрольній гістероскопії внутрішній ендометріоз виявляється частіше.
Гістероскопія у хворих на аденоміоз на фоні тонкої або потовщеної слизової оболонки дозволяє виявити в зоні дна і бічних стінок матки одиничні або множинні отвори (ендометріоїдні ходи) округлої, овальної або лінійної форми, темно-коричневого або темно-синього кольору.
При гістероскопії використовують наступні критерії патологічного процесу:
а) розширення діаметру вивідних протоків залоз (по типу «точкових уколів голкою»);
б) нерівні, шорсткі, горбисті стінки порожнини матки (по типу «бруківки»);
в) кістозне розширення гирл залоз (по типу «ендометріоїдних вічок»);
г) широкі свищуваті ходи;
д) численні розширені гирла залоз по всіх стінках порожнини матки (по типу «бджолиних стільників»);
е) аденоміотичні вузли.
Протипоказаннями до операції є гострий і підгострий запальний процес, зокрема статевих органів (цервіцит, ендометрит та ін.); важкий стан хворої, обумовлений захворюваннями серцево-судинної системи, органів дихання, печінки, нирок тощо. Перевагою гістероскопії є можливість її застосування навіть при рясних кров’яних виділеннях. Вже при початкових формах внутрішнього ендометріозу при гістероскопічному дослідженні на тлі блідо-рожевої слизової оболонки матки місцями видно точкові отвори ендометріоїдних ходів. По мірі прогресування процесу в області дна або бічних стінок матки є добре видимими гирла цих ходів темно-червоного кольору, різної величини і форми. При локалізації внутрішнього ендометріозу тіла матки на значному протязі незалежно від ступеня його розповсюдження майже вся внутрішня поверхня матки зайнята гирлами ендометриоїдних канальців («бджолині стільники»).
У жінок із стійким больовим синдромом внизу живота і попереку циклічного або постійного характеру, а також при неефективності гормонального лікування залозисто-кістозної трансформації ендометрія протягом 9-12 місяців доцільно проводити лапароскопію для отримання достовірної інформації про форму і розміри матки, величину і розташування вузлів, стан придатків, зв'язкового апарату матки і листків очеревини. При цьому також можлива коагуляція ендометріоїдних гетеротопій та/або резекція яєчників.
Для виявлення поширеності патологічного процесу на суміжні органи проводять іригоскопію, ректороманоскопію, екскреторну урографію, цистоскопію.
ЕНДОМЕТРІОЗ ШИЙКИ МАТКИ
Поширеність ендометріозу цієї локалізації пов'язана з можливими пошкодженнями під час гінекологічних маніпуляцій, діатермокоагуляції шийки матки, травмами під час пологів і абортів. Розвиток ендометріоза при цьому відбувається, як правило, протягом першого півріччя після впливу провокуючого фактора.
Залежно від глибини ураження розрізняють ектоцервікальний і ендоцервікальний ендометріоз вагінальної частини шийки матки. Рідше ендометріоїдні гетеротопії вражають канал шийки матки.
Серед клінічних проявів найхарактернішими є перед- і постменструальні кров'яні виділення або під час статевого життя. Больовий синдром і безплідність при ураженні ендометріозом тільки вагінальної частини шийки матки, як правило, відсутні; наявність больового синдрому побічно свідчить про поєднання з іншими локалізаціями ендометріозу або про поразку каналу шийки матки.
При гінекологічному дослідженні важливий ретельний огляд шийки матки в дзеркалах. Ендометріоз визначається у вигляді вузликових або дрібнокістозних вогнищ червоного або темно-багрового кольору. Ендометріоїдні гетеротопії значно збільшуються напередодні або під час менструації. У цей період окремі вогнища можуть розкриватися і опорожнятися (ніби розрив міхура з кров'ю).
Відповідно даним макро- і кольпоскопічного дослідження при ураженні вагінальної частини шийки матки ендометріозом можна вважати наступні варіанти:
1) ендометріоїдні вогнища різної форми (точкового типа у вигляді «очок», смужок, округлої і багатокутної форми) і величини (від шпилькової голівки до майже повного ураження вагінальної частини), розташовані як на передній і задній губах шийки матки, так і навколо зовнішнього маткового вічка. Подібна картина найчастіше спостерігається після діатермокоагуляції шийки матки;
2) ендометріоз вагінальної частини шийки матки, що має вигляд псевдоерозії з наявністю закритих залоз, наповнених геморагічним вмістом. Подібні зміни однаково часто спостерігаються як після діатермокоагуляції шийки матки, так і після її травми при штучному перериванні вагітності і під час пологів;
3) ендометріоз вагінальної частини шийки матки, що має вигляд хронічного ендоцервіцита. Цей тип змін найчастіше зустрічається при ендометріозі, що виник після травми шийки матки під час штучного переривання вагітності і пологів;
4) ендометріоз у вигляді ділянок округлої форми, відповідних місцю накладення кульових щипців. Вказана картина відмічається порівняно рідко, в основному після травми шийки матки кульовими шпилями. Спостерігається також комбіноване ураження вагінальної частини і каналу шийки матки.
Для глибшого вивчення стану шийки матки в діагностичних цілях широко застосовується як проста, так і розширена кольпоскопія. При розширеній кольпоскопії, що включає обробку шийки матки 3% розчином оцетової кислоти і 0,5% розчином Люголя, визначаються патологічні зміни. Кольпоскопія дозволяє одержати цінні дані для діагностики, уточнити місце і форму ураження. Особливо це відноситься до дрібних вогнищ ендометріозу, які не видно неозброєним оком: при кольпоскопічному дослідженні вони виділяються чітко. Що стосується ендометріоїдних гетеротопій в області слизової оболонки каналу шийки матки, то необхідно відзначити, що кольпоскопія дозволяє виявити їх при локалізації в його дистальному відділі. Проксимальний відділ недоступний дослідженню навіть при широкому розведенні вагінальних дзеркал.
У цих випадках необхідні дані дозволяє одержати цервікоскопія. Вонадає можливість діагностувати парацервікальне розповсюдження ендометріозу при бічних дефектах слизової оболонки.
Особливість кольпоскопічноі картини ендометріозу шийки матки зводиться до зміни кольору і об’єму ділянок ендометріоїдної тканини залежно від фаз менструального циклу. Найбільш виражені зміни спостерігаються в лютеїновій фазі циклу, в період передменструальних кров’яних виділень: з блідо-рожевих плоских ділянок (у фазі зростання і дозрівання фолікула) вони перетворюються на синьо-багрові утворення.
Макро- і кольпоскопічні картини ендометріозу шийки матки в поєднанні з приведеними вище симптомами захворювання можуть служити критеріями для встановлення клінічного діагнозу.
Вирішальне значення в діагностиці при патологічних змінах шийки матки, зокрема підозрілих відносно ендометріозу, мають дані гістологічного дослідження біоптованої тканини шийки матки.
Біопсія шийки матки повинна бути прицільною. Необхідно враховувати гістологічні особливості, характерні для ендометріозу. Час маніпуляції – останній тиждень циклу, оскільки саме в цей період зміни, властиві ендометріозу, виявляються з найбільшою чіткістю.
У диференціально-діагностичному відношенні необхідно враховувати гістологічну картину типу початкової стадії проліферації резервних клітин, що спостерігається іноді в слизовій оболонці шийкового каналу зокрема при ендоцервіциті, або на вагінальній частині шийки матки у разі псевдоерозії. Ендометріоз слід також диференціювати від залишків гартнерова ходу. Останні є залозистими утвореннями мезонефроїдного походження, розташовані на відміну від ендометріозу в глибших шарах шийки матки з локалізацією в її латеральних відділах. Особливу увагу в диференціальній діагностиці слід звертати на картину, при якій в гістологічних зрізах виявляються ділянки тканини, багаті клітинними елементами (типу цитогенної тканини) і клітинними елементами запального інфільтрату, але залозисті утворення відсутні. Подібна картина може спостерігатися при запальному процесі, що супроводжується утворенням грануляційної тканини, або є наслідком діатермокоагуляції шийки матки. В окремих випадках в поверхневих відділах вагінальної частини шийки матки зустрічаються залозисті утворення парамезонефроїдного походження, вкриті циліндричним і (або) кубічним епітелієм, але позбавлених цитогенної тканини. Подібна картина зустрічається одночасно в стінці піхви (аденоз) у дівчат і молодих жінок і найчастіше є наслідком застосування стильбестролу, діетилстильбестролу та іншого синтетичного нестероїдного естрогену, лікування якими проводили під час вагітності їх матерів.
Ендометріоз необхідно диференціювати також від раку шийки матки, наботових кіст з геморагічним вмістом, хронічного неспецифічного ендометрита і дисфункції яєчників, які також можуть супроводжуватися пред- і постменструальними кров’яними виділеннями. Ці особливості ендометріозу шийки матки не завжди враховуються лікарями, що може приводити до помилкової діагностики.
Таким чином, для розпізнавання ендометріозу шийки матки необхідна правильна оцінка клінічних, макро- і кольпоскопічних даних, а також результатів гістологічного дослідження біоптованої тканини шийки матки.
Малігнізація ендометріозу шийки матки спостерігається рідко. Поєднання його з передраковими змінами типу базально-клітинної гіперактивності (дисплазії) епітелію шийки матки зустрічається нечасто і не перевищує частоти дисплазій у жінок без ендометріозу шийки матки. Все це дає підставу вважати, що ендометріоз шийки матки не слід розглядати як передракове захворювання.
Ендометріоз маткових труб
Ендометріоз маткових труб зустрічається порівняно рідко (7-10%). Значно частіше він спостерігається в поєднанні з ендометріоїдними гетеротопіями інших локалізацій, зокрема з внутрішнім ендометріозом матки і ендометріозом яєчника. При поєднанні із зовнішнім ендометріозом вогнища ендометріоїдної тканини виявляються переважно на серозній оболонці і в субсерозному шарі маткової труби. Розмір їх звичайно незначний, нерідко мікроскопічний. Ураження подібної локалізації відносяться до зовнішнього ендометріозу, причому частина їх, наприклад, мікроосередкові ураження, – до так званих малих форм ендометріозу. Клінічно виявити такі ендометріоїдні гетеротопії практично неможливо, а при мікроскопічній величині і(або) субсерозній локалізації зробити це не вдається і при лапароскопії.
Осередкові ендометріоїдні гетеротопії, що локалізуються на серозному покриві маткової труби (зовнішній ендометріоз), необхідно відрізняти від ендосальпінгіоза. Останній рідко зустрічається на поверхні яєчника, серозній оболонці інших органів і очеревині. Макроскопічно він має схожість з імплантатами ендометрія. Гістологічно ж, на відміну від ендометріозу, епітелій при даній патології має всі ознаки трубного і представлений секреторними, миготливими і вставними клітинами. Походження ендосальпінгіозу пов’язують з метаплазією целомічного епітелію і (або) запаленням. Макроскопічно ендометріоз маткових труб має різну характеристику. У істмічній частині, ближче до кута матки, розташовуються дрібні і крупні вузлики. У деяких спостереженнях ендометріоїдні гетеротопії представлені у вигляді різкого потовщення істмічної частини (до 1,5 см в діаметрі) внаслідок осередкової гіперплазії м’язової тканини. На розрізі видна ендометріоїдна тканина з дрібними кістоподібними порожнинами, що з середини вкриті епітелієм маткового типу і оточеними стромою цитогенного характеру. При вказаній формі ендометріозу маткових труб необхідно проводити диференціальну діагностику з аденоміозом матки, що локалізуються в області її кута, і з патологією, що іменується нодозним сальпінгітом, етіологія і патогенез якого не ясні.
Безпліддя або позаматкова вагітність при цьому ураженні зустрічаються відносно часто.
Ураження ендометріозом всієї маткової труби, що супроводжується її дифузним потовщенням, а також осередковий ендометріоз в стінці ампулярного та істмікоампулярного відділів зустрічаються рідко. При останніх локалізаціях ендометріозу виявляється досить характерна картина при гістеросальпінгографії: у стінці маткової труби (за її просвітом) «законтурні» тіні представлені переважно у вигляді точок різної величини. Структурні особливості ендометріоїдних гетеротопій маткових труб, різних відносно анатомічних варіантів, ті ж, що і при інших локалізаціях внутрішнього і зовнішнього ендометріозу.
Окрім описаних анатомічних форм ендометріозу маткових труб, зустрічаються інші варіанти. Зокрема, ендометріоїдна тканина може локалізуватися в просвіті інтерстиціальної і(або) істмічної частини труби з повним заміщенням слизової оболонки останньої у вказаних відділах імплантатами ендометрія. При диференціальній діагностиці цієї форми ендометріозу необхідно враховувати можливість виявлення частинок ендометрія в просвіті маткових труб, що потрапили туди ретроградно під час менструації. Ці дрібні частинки ендометрія, розташовані між складками слизової оболонки маткової труби, не слід розцінювати як ендометріоз.
Оскільки ендометріоз маткових труб різних анатомічних варіантів, включаючи і його осередкову локалізацію на серозному покриві, відносно часто зустрічається в поєднанні з внутрішнім ендометріозом і ендометріозом яєчника, клінічна картина його практично не відрізняється від відповідних клінічних проявів при вказаних ураженнях, причому біль (альгоменорея) є провідним симптомом. Больовий синдром виражений і при розвитку ендометріозу в куксі нерадикально видаленої маткової труби.
Малігнізований ендометріоз маткових труб не спостерігається.
Основним методом діагностики є лапароскопія. Також проводять гістеросальпінгографію або патоморфологічне дослідження маткової труби, видаленої під час операції.
Ендометріоз маткових труб необхідно диференціювати з нодозним сальпінгітом.
РЕТРОЦЕРВІКАЛЬНИЙ ЕНДОМЕТРІОЗ
Ретроцервікальний ендометріоз найчастіше виявляється у жінок у віці від 30 до 40 років. Гістологічно підтверджений ретроцервікальний ендометріоз займає четверте місце після внутрішнього ендометріозу тіла матки, ендометріозу шийки матки, ендометріоїдных кіст яєчників.
Ендометріоїдні гетеротопії, що часто виявляються в сполучній тканині, при ретроцервікальному ендометріозі локалізуються на задній поверхні каналу шийки матки і істмічного відділу матки, а також на рівні прикріплення крижово-маткових зв'язок. Розміри ураженням коливаються від 0,6 до 5-6 см і більш. Макроскопічно розрізняють дрібновузловату та інфільтративну форми ендометріозу. Зважаючи на багатство сполучної тканини ретроцервікальний ендометріоз характеризується щільною консистенцією. Відмінною особливістю даної локалізації ендометріозу є інфільтративне проростання, звичайно у напрямку прямої кишки, заднього зведення піхви і вагінально-ректальної перетинки. Інфільтративне проростання ендометріоїдної тканини в товщу стінки шийки матки (вторинний ендометріоз шийки матки) спостерігається рідко.
При ретроцервікальному ендометріозі хворі пред’являють скарги на різкі, «стріляючі» болі, що іррадіюють в піхву, пряму кишку, промежину, зовнішні статеві органи і часто в стегно. Наголошується також на їх посиленні при статевих зносинах і акті дефекації. У ⅔ жінок спостерігається прогресуюча альгоменорея. У кожної п’ятої жінки, що страждає на альгоменорею, менструації супроводжуються блювотою, запамороченням, похолоданням кінцівок, загальною слабкістю, короткочасною втратою свідомості. Дратівливість, неврівноваженість, плаксивість, запаморочення, частий головний біль, порушення сну, гіпофункція щитоподібної залози і інших залоз внутрішньої секреції, дискінезія шлунково-кишкового тракту і жовчних шляхів мають місце у кожної другої хворої жінки.
При ретроцервікальному ендометріозі у кожної четвертої хворої в дні менструації відмічаються метеоризм і затримка випорожнення, у кожної п’ятої — відчуття тяжкості в області сечового міхура і прискорене сечовипускання. У 10,4% жінок в період менструації в калі виявляються домішки крові.
При проростанні ретроцервікального ендометріозу в задню стінку піхви через слизову оболонку останньої просвічуються дрібні синюшні, нерідко кістозні утворення, розмір яких в середньому складає 0,8х1 см. Напередодні менструації вони стають темно-багровими.
При бімануальному дослідженні в ретроцервікальній області пальпуються дрібногорбисті, щільні, нерухомі, різко болісні ендометріоїдні утворення. У задньому зведенні вони щільні, на широкій основі і також дрібногорбисті, малорухливі і різко болісні, особливо перед менструацією, діаметром від 1 до 3 см. Слизова оболонка стінки піхви над ними в більшості випадків рухома, іноді ж грубозерниста і спаяна з ендометріоїдними гетеротопіями.
Нерідко виявляється розповсюдження різко болісних дрібних вузликів у вигляді «чоток» на очеревину малого тазу і крижово-маткові зв’язки. Ці утворення, як правило, нерухомі і нерідко зростаються з кишечником; поверхня їх дрібногорбиста. Пальпація ендометріоїдних утворень викликає різкий біль. В деяких випадках вогнища ендометріозу представлені інфільтратом, що займає все заднє склепіння піхви і переходить на ректовагінальну перетинку.
При розповсюдженні патологічного процесу на пряму кишку з «проростанням» вогнищ ендометріозу в товщу її стінки пальпаторно визначається щільна, різко болісна пухлина з нерівною поверхнею.
У більшості хворих на ретроцервікальний ендометріоз тіло матки нормальної величини, відхилено назад.
Крім анамнезу і клінічних даних, при діагностиці враховуються результати спеціальних методів обстеження. При підозрі на проростання ендометріоїдної тканини в стінку прямої кишки в перші дні менструації проводиться ректороманоскопія, а при необхідності — прицільна біопсія з подальшим гістологічним дослідженням видаленої тканини.
У таких випадках при ректороманоскопії на передній стінці кишки видно поодинокі або множинні розростання у вигляді поліпів (сосочків) темно-синього кольору, що легко кровоточать під час менструації. Після її закінчення утворення бліднуть, зменшуються, виразно видно рубцева деформація слизової оболонки кишки. При вираженому стенозуванні кишки не представляється можливим ввести ректоскоп вище за місце звуження кишки.
При інфільтративній формі ретроцервікального ендометріозу і розповсюдженні патологічного процесу в клітковину, що оточує шийку матки, і у бік ректально-вагінальної перетинки проводиться парієтографія (септографія). Цей метод дозволяє визначити розміри перетинки між стінкою піхви і прямою кишкою. Тінь ректально-вагінальної перетинки однорідна, чітка, рівна, злегка хвиляста з боку піхви, однакової товщини на всьому протязі (в середньому 1,5-2 см). У разі інфільтрації перетинка має більш виражений характер у верхній частині, проте контури її залишаються рівними.
Достатньо інформативним є УЗД, при якому визначаються неоднорідні за ехощільністю утворення під шийкою матки, згладження перешийка і нечіткий контур прямої кишки. Для уточнення поширеності патологічного процесу використовують ректороманоскопію,колоноскопію, екскреторну урографію, цистоскопію, ЯМР-томографію.
Вирішальне значення у встановленні правильного діагнозу має біопсія. Ретроцервікальний ендометріоз необхідно диференціювати з карциномою і хоріонепітеліомою.
Дата добавления: 2015-07-14; просмотров: 1848;
