Г Л А В А 337. МЕТАБОЛИЧЕСКИЕ ЗАБОЛЕВАНИЯ КОСТНОЙ ТКАНИ
Стефен М. Крейн, Майкл Ф. Холик (Stephen М. Krane, Michael F. Holick)
Остеопороз
Общие замечания. Термином «остеопороз» обозначают заболевания разной этиологии, характеризующиеся таким уменьшением массы костной ткани на единицу ее объема, которое препятствует осуществлению адекватной механической функции скелета. Уменьшение массы не сопровождается существенным снижением отношения минеральной и органической фаз или каким-либо нарушением структуры минерального компонента и органического матрикса. Гистологически остеопороз характеризуется истончением кортикального слоя, а также уменьшением числа и размеров трабекул губчатой кости при нормальной ширине остеоидных слоёв. Остеопороз — это наиболее часто встречающееся метаболическое заболевание костей (при котором поражается весь скелет, по-видимому, вследствие действия на него системных факторов) и важная причина общей заболеваемости в пожилом возрасте.
Реконструкция костной ткани (ее образование и резорбция) — процесс непрерывный. Любое сочетание сдвигов в скорости образования и резорбции кости, в результате которых резорбция преобладает над образованием, вызывает уменьшение костной массы. При остеопорозе костная масса снижена, и это значит, что скорость резорбции костей должна превышать скорость их образования. Остеопороз представляет собой гетерогенное заболевание. По данным большинства исследований, скорость костеобразования нормальна или снижена, хотя в некоторых случаях она может быть и высокой, на фоне абсолютного ускорения костной резорбции (остеопороз «высокого кругооборота»). У здорового человека в течение многих лет после заращения эпифизов и прекращения роста в длину масса скелета остается постоянной, а образование и резорбция костей происходят с низкой и приблизительно равной скоростью. В норме резорбция и образование кости тесно сопряжены. Однако после заращения эпифизов разные части скелета перестраиваются с неодинаковой скоростью. Большинство костных поверхностей теряет активность и в любое данное время не участвует ни в образовании, ни в резорбции костной ткани. Активные поверхности могут иметь случайное распределение, но на каждом участке костеобразование и резорбция сохраняют тесную сопряженность. Области активной резорбции покрыты остеокластами; поверхности костеобразования характеризуются наличием слоев остеоида и покрыты активными остеобластами. Резорбция предшествует формированию новой костной ткани и протекает, по-видимому, более интенсивно, но менее длительно, чем процесс костеобразования. Поэтому в норме обнаруживают больше участков активного формирования, чем резорбции. Кругооборот костной ткани высок, когда имеется много участков активного ее формирования, и низок, когда таких участков мало. Если костеобразование не компенсирует резорбцию, костная масса снижается. После 40—50-летнего возраста костная масса начинает уменьшаться (причем у женщин быстрее, чем у мужчин) с разной скоростью в разных частях скелета. Снижение костной массы в отдельных участках документируется с помощью таких методик, как одно- и двойная фотонная абсорбциометрия запястья, шейки бедра и позвоночника, количественная компьютерная томография тел позвонков поясничного отдела и нейтронно-активационный анализ. Например, скорость потери костной массы в пястье, шейке бедра и телах позвонков выше, чем в средней части бедра, большой берцовой кости и костях черепа. Спустя 3—4 десятилетия общая потеря костной массы может составлять 30—50% той, которая имелась в 30- или 40-летнем возрасте. Кинетические исследования (с помощью радиоактивных изотопов кальция и стронция) и количественная микрорадиография (которая охватывает как кортикальную, так и губчатую кость) свидетельствуют о том, что у большинства пожилых людей скорость резорбции костей повышена, тогда как скорость костеобразования сохраняется на уровне, свойственном более молодым людям.
Тот факт, что у некоторых лиц с остеопорозом резорбция кости низка, особенно в губчатых костях, служит дальнейшим подтверждением гетерогенности этого заболевания и указывает на отсутствие единого для всех случаев этиологического фактора. В какой-то критический момент при сохранении разницы в скоростях костеобразования и резорбции потеря костного вещества становится столь выраженной, что кость больше не может сопротивляться нормальным механическим силам, действующим на нее, и возникает перелом. Тогда остеопороз превращается в клиническую проблему. Степень уменьшения костной массы, достаточная для возникновения переломов при минимальной травме, варьирует. Сопротивляемость такой кости, как позвонок, может зависеть и от дополнительных факторов, например состояния связок и возрастных изменений межпозвоночных дисков. Нарушается также нормальное строение трабекул. Например, при остеопорозе преимущественно теряются горизонтальные трабекулы позвонков. Нередко возникают и микропереломы. ,
В процессе перестройки пластинчатой кости у взрослого человека резорбция происходит преимущественно на кортикоэндостальной поверхности. То же характерно и для патологической перестройки при остеопорозе; потеря костной ткани происходит в губчатых, кортикальных и интракортикальных костях, что приводит к увеличению костномозговых полостей и истончению коркового слоя. Поскольку со стороны надкостницы продолжается очень медленный процесс костеобразования, диаметр кости не уменьшается, а периостальная поверхность сохраняет гладкость. Кроме того, губчатая кость также подвергается прогрессирующей резорбции, причем одни трабекулы резорбируются быстрее, чем другие; это касается в особенности трабекул позвонков, имеющих горизонтальную ориентацию.
Хотя возрастное снижение костной массы — процесс универсальный, у женщин он начинается раньше и протекает быстрее, особенно в перименопаузальный период, чем у мужчин. Известны далеко не все причины этого возрастного уменьшения костной массы, но у тех лиц, у которых она достигает такой степени, что обусловливает возникновение переломов при минимальной травме, идентифицирован ряд факторов риска. В целом у женщин европеоидной популяции риск выше, чем у представительниц негроидной популяции; то же справедливо для мужчин. Одно из объяснений этих популяционных различий заключается в том, что костная масса при созревании скелета определяет костную массу в последующие годы. К окончанию созревания скелета эта масса у представителей черной расы выше, чем у белых. У лиц с остеопорозом часто обнаруживаются менее развитая мускулатура и меньшая средняя масса тела, чем у лиц без остеопороза. Физические нагрузки могут положительно сказываться на сохранении костной массы. Данные о том, что у некоторых женщин менопауза сопровождается ускорением снижения костной массы и что в случаях двусторонней оофорэктомии, произведенной до нормального менопаузального возраста, развивается преждевременный остеопороз, свидетельствуют о существенной роли эстрогенов в предотвращении этого. Больше того, у женщин с остеопорозом менопауза в целом наступает раньше, чем у женщин без остеопороза. Среди женщин с остеопорозом более распространено курение. Оно могло бы влиять на перестройку костей как непосредственно, так и через изменение функции яичников. Потребление кальция с диетой и эффективность его всасывания в кишечнике также влияют на костную массу. В снижении всасывания кальция могли бы играть роль нарушения синтеза 1,25-дигидроксивитамина D [1,25(OH)2D], связанные, вероятно, с уменьшением содержания паратиреоидного гормона или снижением активности почечной 25(OH)D-1-гидроксилазы.
Предстоит выяснить значение цитокинов в патогенезе остеопороза, так как эти соединения изменяют процессы резорбции и образования кости. Хотя синдром Кушинга сопровождается остеопорозом, роль стероидов надпочечников в патогенезе остеопороза, связанного с менопаузой или возрастом, не установлена.
Не исключено также, что снижение костной массы связано с чрезмерным потреблением кислот, особенно в форме обогащенной белком пищи, которые вызывают «растворение» костей, отражающее попытку организма забуферить избыточную кислотность. Остеопороз сопровождает и длительное применение гепарина в качестве антикоагулянта, причем гепарин in vitro потенцирует резорбцию кости. У больных с остеопорозом в костном мозге повышено число тучных клеток, способных, по-видимому, вырабатывать гепарин. При системном мастоцитозе наблюдаются ограниченные и диффузные очаги остеопороза.
Как отмечалось выше, перестройка кости реагирует на различные механические силы. Нормальный скелет сначала отвечает на иммобилизацию ускорением резорбции костей, тогда как скорость костеобразования не меняется или снижается; позднее происходит компенсаторное ускорение костеобразования. При остеопорозе иммобилизация усиливает имеющиеся нарушения, увеличивая разрыв между процессами новообразования кости и ее резорбции. Не исключено поэтому, что сидячий образ жизни у лиц с недостаточно развитой мускулатурой уменьшает действующие на скелет механические силы и увеличивает тенденцию к снижению костной массы.
Классификация (табл. 337-1). В ряде случаев остеопороз представляет собой обычное проявление других заболеваний, например синдрома Кушинга. Нарушения скелета, которые также можно было бы считать остеопорозом (снижение костной массы при нормальной минерализации), весьма характерны и для некоторых наследственных заболеваний соединительной ткани (см. гл. 319). Однако в большинстве случаев остеопороза другие заболевания, по-видимому, отсутствуют. Эту категорию остеопороза удобно разделить на несколько форм. Одна из них встречается у детей и лиц молодого возраста обоего пола с нормальной функцией половых желез. Ее часто называют идиопатическим остеопорозом, хотя на самом деле патогенез и большинства других форм остается неизвестным. -Так называемый остеопороз I типа находят у сравнительно небольшой подгруппы женщин в постклимактерическом периоде (в возрасте 51—65 лет); он характеризуется ускоренной и непропорциональной потерей трабекулярных костей по отношению к кортикальным. Наиболее частыми осложнениями у лиц этой группы являются переломы тел позвонков и дистальных отделов предплечья. Снижение функции околощитовидных желез у таких больных может отражать компенсаторную реакцию на усиленную резорбцию кости. Так называемый остеопороз II типа обнаруживают у большого числа женщин и мужчин старше 75 лет. У них чаще всего возникают переломы шейки бедра, проксимальных отделов большой берцовой кости и костей таза. Эти участки скелета представлены как кортикальной.:(плотной), так и трабекулярной костной тканью. У таких больных уровень паратиреоидного гормона в крови обычно выше, чем в норме. Хотя у больных обеих групп содержание 1,25(OH)2D в крови может быть в среднем ниже, чем в контроле (у здоровых лиц соответствующего возраста), но нередко оно остается в границах нормальных колебаний.
Таблица 337-1. Классификация остеопороза
I. Часто встречающиеся формы остеопороза неизвестной этиологии, не связанного с другими заболеваниями
Идиопатический остеопороз (у детей и взрослых) Остеопороз I типа Остеопороз II типа
II. Заболевания и состояния, при которых часто встречается остеопороз или остеопороз с частично выясненным патогенезом Гипогонадизм Гиперадренокортицизм Тиреотоксикоз Нарушения всасывания Цинга
Дефицит кальция Иммобилизация
Хроническое введение гепарина Системный мастоцнтоз Гипофосфатазия взрослых Связанный с другими метаболическими заболеваниями костей
III. Остеопороз как проявление наследственных заболеваний соединительной ткани Незавершенный остеогенез
Гомоцистинурия при недостаточности цистатионинсинтазы Синдром Элерса—Данло Синдром Марфана
IV. Заболевания, которым сопутствует остеопороз, но патогенез его не выяснен Ревматоидный артрит Недостаточность питания Алкоголизм Эпилепсия Диабет
Хронические обструктивные заболевания легких Синдром Менкеса
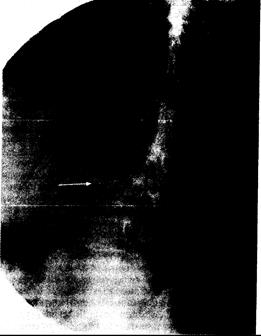
Рис. 337-1. Поясничный отдел позвоночника 54-летнего мужчины с идиопатическим остеопорозом (вид сбоку).
Типичный передний компрессионный перелом показан стрелкой.
Общие клинические проявления. Хотя остеопороз — это генерализованное поражение скелета, его основные клинические проявления обусловливаются переломами позвонков, костей запястий, бедренных, плечевых и больших берцовых костей в зависимости от описанные выше форм заболевания (остеопороз I или II типа). Наиболее характерные симптомы переломов тел позвонков — боль в спине и деформация позвоночника. Боль обусловливается обычно сплющиванием позвонков преимущественно в нижнем грудном и верхнем поясничном отделах, возникает, как правило, остро и часто иррадиирует в переднем направлении по обеим сторонам живота. Такие приступы нередко возникают после быстрых поворотов тела, вставания или прыжковых движений, которые как будто не выходят за рамки обычной двигательной активности; в некоторых случаях болевые приступы вообще не удается связать с травмой. Даже легкие движения, такие как повороты тела или натуживание, могут усиливать боль. Неподвижность в постели на время снимает боль, но затем она может возобновиться в виде спазмов различной продолжительности. Иррадиация боли в одну из нижних конечностей происходит нечасто, а признаки и симптомы сдавления спинного мозга — лишь в редких случаях. Острые болевые приступы могут сопровождаться также вздутием живота и кишечной непроходимостью, связанной, по-видимому, с забрюшинным кровоизлиянием, хотя непроходимость иногда обусловлена применением наркотиков в период острых болей. Подчас наблюдаются ухудшение аппетита и явная мышечная слабость, что связано, вероятно, с опасением рецидива боли. Через несколько дней или неделю приступы боли обычно прекращаются, и через 4—6 нед больной вполне может ходить и вернуться к обычной физиологической активности. На фоне минимальных острых болей у многих пациентов сохраняются ноющие глубокие и тупые неприятные ощущения в области перелома, возникающие при физических усилиях или быстром изменении позы. Больному бывает трудно садиться в кровати, и он встает путем сложных поворотов, придерживаясь за окружающие предметы. У большинства больных в периоды между переломами тел позвонков боли исчезают или резко уменьшаются. У других вообще не бывает острых болен, но при вставании или быстрых движениях неприятные ощущения в спине часто усиливаются. Участки над отростками пораженных позвонков или реберными дугами обычно болезненны. Как правило, сплющиваются передние части тел позвонков, что вызывает их клиновидную деформацию и уменьшение роста. Это особенно характерно для переломов в середине грудного отдела позвоночника, которые могут не сопровождаться болями, но приводят к дорсальному кифозу и усилению шейного лордоза («горб аристократки»). Уменьшение роста связано также с характерной позой больных, увеличивающей существующую кривизну позвоночника. У женщин с остеопорозом часто наблюдается и сколиоз. Генерализованные боли в костях встречаются редко, и у большинства больных в периоды между переломами боли отсутствуют. Хотя при остеопорозе эпизоды сплющивания тел позвонков обычно повторяются, а деформация позвоночника и уменьшение роста прогрессируют, течение заболевания у каждого конкретного больного непредсказуемо, и интервалы между переломами могут достигать нескольких лет.
Рентгенологические данные. Еще до появления переломов и компрессии остеопороз тел позвонков проявляется уменьшением их минеральной плотности, усилением вертикальной исчерченности из-за относительно большей потери горизонтально ориентированных трабекул и усилением рисунка концевых пластинок. Тела позвонков могут становиться все более вогнутыми сверху и снизу вследствие ослабления субхондральных пластинок и расширения межпозвоночных дисков, что придает им вид так называемых позвонков трески. При возникновении перелома (чаще всего в нижнем грудном и верхнем поясничном отделах позвоночника) высота переднего края позвонка обычно уменьшается и передняя поверхность кортикального слоя теряет гладкость (рис. 337-1). При старых компрессионных переломах могут быть видны реактивные изменения и остеофиты вокруг переднего края. Хотя кортикальный слой длинных костей вследствие усиленной эндостальной резорбции может истончаться, наружные их края остаются четкими, что отличает эти изменения от типичных последствий субпериостальной резорбции при гиперпаратиреозе. При остеопорозе без остеомаляции ложные переломы, или зоны Лоозера, отсутствуют, но по одним лишь рентгенологическим данным отличить остеопороз от остеомаляции бывает невозможно. Если нет переломов, то с помощью обычной рентгенографии нельзя обнаружить потерю костной массы, так как эта потеря может достигать 30%, не проявляясь рентгенологически. Чтобы выяснить, достигает ли снижение костной массы у данного больного той степени, которая сопряжена с опасностью переломов, необходимы другие методики. К ним относятся одно- и двойная фотонная абсорбциометрия, количественная компьютерная томография или нейтронно-активационный анализ общего содержания кальция в организме.
Результаты лабораторных исследований. У больных с остеопорозом концентрации кальция и неорганического фосфора в крови обычно нормальны; у женщин после менопаузы наблюдается легкая гиперфосфатемия. В неосложненных случаях активность щелочной фосфатазы остается нормальной, но при переломах она может несколько возрастать. Примерно у 20% женщин с остеопорозом, вызванным постклимактерическими изменениями, имеется значительная гиперкальциурия. Экскреция с мочой содержащих гидроксипролин пептидов, отражающая степень резорбции костной ткани, обычно нормальна или слегка повышена.
Дифференциальная диагностика. Поскольку уменьшение массы костной ткани — явление возрастное, постольку у пожилых женщин трудно оценить значение бессимптомного снижения плотности костей, особенно если оно не сопровождается резким усилением двояковогнутости тел позвонков или переломами. При наличии болей в костях с переломами и деформациями или без них важно установить, имеется ли в данном случае какая-либо из перечисленных в табл. 337-1 известных причин остеопороза, и увериться в корректности самого диагноза остеопороза в широком смысле этого слова. К диффузной потере костной ткани, особенно в трабекулярных костях позвоночника, даже без гиперкальциемии могут приводить различного рода злокачественные заболевания, в частности множественная миелома, лимфома, лейкемия и карциноматоз. В отсутствие анемии исключить множественную миелому помогают повышенная скорость оседания эритроцитов, измененная электрофореграмма белков сыворотки и наличие в моче белка Бенс-Джонса. Однако в случаях тяжелого остеопороза с переломами часто рекомендуют пункционную биопсию кости или аспирацию костного мозга. Для количественной оценки костной массы и исключения остеомаляции необходимо проводить гистоморфометрию биоптатов, получаемых обычно из гребня подвздошной кости, но эта методика доступна не везде.
Рентгенологические признаки остеопороза часто выявляются у больных первичным гиперпаратиреозом, у которых может и не быть фиброзного остеита (локальные литические повреждения различного размера и субпериостальная резорбция) или повышения содержания щелочной фосфатазы в сыворотке крови. Хотя гиперпаратиреоз мог бы ускорять развитие остеопороза и вносить свой вклад в его возникновение, неясно, является ли избыточная секреция паратиреоидного гормона даже в этих случаях не сопутствующим фактором, а единственной причиной поражения костей. Поэтому необходимо повторно определять содержание кальция и фосфора в сыворотке натощак. У некоторых лиц пожилого возраста с остеопорозом II типа, а также в других случаях при нарушенной функции почек, недостаточном потреблении кальция с пищей или сниженном его всасывании в кишечнике могут присутствовать элементы вторичного гиперпаратиреоза. У таких больных в костных биоптатах обнаруживают повышенное число остеокластов.
Остеомаляция может имитировать остеопороз или сопутствовать ему, причем не всегда наблюдаются ее рентгенологические признаки. Хотя такие сдвиги, как сниженный или даже не поддающийся определению уровень 25-гидроксивитамина D [25(OH)D] в крови и/или гипофосфатемия, должны были бы указывать на возможность остеомаляции, но в некоторых случаях нет и их и, как отмечается ниже, для диагностики может потребоваться биопсия костной ткани. Поскольку остеомаляция лучше поддается специфической терапии, чем обычный остеопороз, такие диагностические мероприятия оправданы и, кроме того, позволяют получить достаточно материала для анализа на присутствие злокачественных клеток.
У отдельных больных с болезнью Педжета рентгенологическая картина почти полностью ограничивается признаками лизиса кости и очень напоминает остеопороз. Однако высокий уровень щелочной фосфатазы и в той или иной степени повышенная экскреция с мочой гидроксипролинсодержащих пептидов указывают на наличие болезни Педжета. При переломах сканирование с использованием остеотропных изотопов не имеет дифференциально-диагностического значения, так как переломы при любой патологии обнаруживают преимущественное накопление изотопа. Однако в отсутствие переломов «горячие пятна» указывают на наличие опухоли или ранних стадий болезни Педжета, особенно если они локализуются в отростках костей.
Идиопатический остеопороз. Термином «идиопатический остеопороз» обозначают заболевание молодых мужчин или женщин в пременопаузе, у которых не удается идентифицировать какого-либо этиологического фактора остеопороза. Вероятно, такие больные могут страдать различными заболеваниями, внешне напоминающими друг друга. У некоторых женщин начало болезни и ухудшение состояния скелета можно связать с беременностью, что отражает транзиторную недостаточность таких гомеостатических механизмов, как повышение уровня 1,25(OH)2D в крови, защищающих скелет матери от воздействий со стороны плода (см. гл. 335). У некоторых больных с идиопатическим остеопорозом содержание щелочной фосфатазы в сыворотке снижено, хотя и не настолько, чтобы удовлетворять диагностическим критериям гипофосфатазии. Лечение эстрогенами не дает эффекта. Потери кальция и фосфора, вероятно, превышают норму, и женщинам с остеопорозом не следует разрешать кормить детей грудью, так как с молоком дополнительно теряется существенное количество кальция. У некоторых больных нарушения напоминают легкие формы незавершенного остеогенеза, хотя такие признаки, как семейный анамнез, голубые склеры и глухота, отсутствуют. Течение заболевания варьирует; хотя переломы обычно рецидивируют, но прогрессирующее ухудшение наблюдается не у всех больных, а у некоторых из них болезнь протекает вполне доброкачественно. Редко встречается ювенильный остеопороз, который начинается обычно в возрасте между 8 и 14 годами и характеризуется острым появлением костных болей и переломов после минимальных травм. Во многих случаях заболевание самопроизвольно исчезает; спонтанное выздоровление наблюдается через 4—5 лет.
Избыток глюкокортикоидов. В патогенезе идиопатического остеопороза или заболевания I и II типов избыток глюкокортикоидов, по-видимому, не принимает участия. Однако эндогенный и экзогенный синдром Кушинга часто сопровождается остеопорозом, который в ряде случаев, особенно у детей и у женщин в возрасте старше 50 лет, быстро прогрессирует. Это быстрое прогрессирование снижения костной массы при избытке глюкокортикоидов обусловливается сочетанием низкой скорости костеобразования (подавлением активности остеобластов) с высокой скоростью резорбции костей. Последнее отчасти может быть следствием индуцируемого глюкокортикоидами вторичного гиперпаратиреоза, хотя различными радиоиммунологическими методиками не всегда удается обнаружить повышение содержания в крови паратиреоидного гормона. Однако глюкокортикоиды потенцируют эффекты паратиреоидного гормона и 1,25(OH)2D в изолированных костных клетках. В других тканях эти гормоны подавляют синтез коллагена, что проявляется замедлением заживления ран, истончением кожи, возникновением стрий и тенденцией к голубизне склер. При некоторых заболеваниях, требующих введения фармакологических доз глюкокортикоидов (например, при ревматоидном артрите), уже исходно имеется тенденция к истончению кожи и остеопорозу и костные эффекты глюкокортикоидов становятся особенно выраженными. У женщин с ревматоидным артритом в постклимактерический период даже низкие дозы глюкокортикоидов могут ускорять потерю костной ткани. Избыток глюкокортикоидов приводит также к нарушению метаболизма витамина D: уровень 25(OH)D в крови остается нормальным или снижается лишь незначительно, тогда как содержание 1,25(OH)2D у некоторых больных, особенно у детей, падает. Нарушение всасывания кальция отчасти объясняется этими изменениями, но глюкокортикоиды и непосредственно ингибируют всасывание кальция в кишечнике, независимо от действия витамина D. Несмотря на возможные нарушения метаболизма этого витамина, гистологические признаки остеомаляции отсутствуют. При возникновении у взрослых больных с синдромом Кушинга остеопороза он может сохраняться неопределенно долго и после ликвидации избытка глюкокортикоидов. У детей, однако, лечение синдрома Кушинга может привести к резкому улучшению состояния позвоночника (что выявляют рентгенологически), так как вокруг менее плотной, пораженной остеопорозом старой кости формируется новая эндохондральная кость. У взрослых этого не происходит потому, что у них уже прекратился процесс эндохондрального образования костей. Единственным способом остановить прогрессирование остеопороза может быть отмена глюкокортикоидов или снижение их дозы путем перехода на схему введения через день. Анаболические стероиды в этом отношении неэффективны. Нарушение всасывания кальция в кишечнике корригируется введением витамина D в дозе 50 000 ME 2 раза в неделю с дополнительным ежедневным приемом внутрь 1—1,5 г кальция. Более эффективным может быть использование таких метаболитов витамина D, как 25(OH)D. При применении больших доз витамина D важно каждые 2—4 мес проверять содержание кальция в сыворотке крови и моче и 25(OH)D в сыворотке, особенно если одновременно снижают дозы глюкокортикоидов. При синдроме Кушинга даже в отсутствие выраженного остеопороза позвоночника могут возникать спонтанные бессимптомные переломы ребер и крыльев лобковых и подвздошных костей. Эти переломы нередко частично заживают с образованием выпуклой кальцифицированной мозоли, окружающей рентгенопроницаемую зону щели между обломками, что внешне напоминает псевдопереломы при остеомаляции. Если они возникают в грудной клетке, накладываясь на изображение легких, то их можно спутать с узелками, подозрительными на первичную или метастатическую опухоль.
Недостаточность половых желез. У женщин с остеопорозом, обусловленным постклимактерическим состоянием, имеется дефицит эстрогенов, а введение им эстрогенов уменьшает отрицательное значение кальциевого баланса и экскрецию гидроксипролина с мочой, что указывает на снижение резорбции костной ткани. Эстрогены особенно эффективно замедляют потерю костной массы у женщин, перенесших оофорэктомию в молодом возрасте. Костная масса снижается и у женщин-спортсменок, у которых развивается аменорея, например, у занимающихся марафонским бегом. Эти женщины особенно склонны к травматическим переломам больших берцовых костей. У больных обоего пола, кастрированных в раннем возрасте, скелет в зрелые годы имеет меньшую массу, чем у здоровых людей, и поэтому в таких случаях возрастная потеря костной массы проявляется резче.
Тиреотоксикоз. У многих больных с гипертиреозом резорбция костей повышена, иногда в резкой степени, намного превышающей таковую в обычных случаях остеопороза, что сопровождается повышенной экскрецией кальция и фосфора с мочой и калом. Усиленной резорбции костей обычно сопутствует компенсаторное усиление костеобразования. Секреция паратиреоидного гормона снижена, а уровень 1,25(OH)2D нормален или понижен. При небольшой продолжительности гипертиреоза потеря костной массы не приводит к нежелательным последствиям, но у больных с хроническим гипертиреозом, особенно у женщин после менопаузы, эта ускоренная потеря костной массы приобретает клиническое значение, и важно ликвидировать гипертиреоз как дополнительную причину остеопороза. Хотя при биопсии можно обнаружить типичный фиброзный остеит (лакуны резорбции, содержащие остеокласты и фиброзную строму), даже в этих случаях рентгенологическая картина поражений скелета характерна для остеопороза.
Акромегалия. При акромегалии встречаются гиперкальциурия и общий отрицательный баланс кальция, а иногда и остеопороз. В патогенезе последнего может играть роль пангипопитуитаризм, обусловленный аденомой гипофиза, с сопутствующей недостаточностью половых желез. У взрослых животных гормон роста снижает эндостальную резорбцию и стимулирует костеобразование. Поэтому сама по себе избыточная секреция гормона роста вряд ли может вызывать остеопороз.
Сахарный диабет. У больных диабетом ювенильного или взрослого типа масса костной ткани снижена. По некоторым данным, у таких больных возрастает и частота переломов бедра, но при обследовании больших групп больных нарушений кальциевого обмена или костной патолог ни, которые можно было бы отнести именно за счет диабета, не обнаружено.
Недостаточное содержание кальция и нарушение всасывания. Хотя в некоторых случаях недостаточное содержание кальция играет роль в патогенезе остеопороза, оно не может быть единственной причиной идиопатической, сенильной или постклимактерической формы этой костной патологии. Остеопороз обнаруживают у значительного числа больных со стеатореей, длительной обструктивной желтухой и нарушением толерантности к лактозе, а также у больных, перенесших гастрэктомию. У других больных может иметь место специфический дефект всасывания кальция или недостаточность механизмов адаптации к низкому содержанию кальция в диете, заключающихся либо в увеличении процента всасываемого из пищи кальция, либо в снижении экскреции кальция с мочой. Содержание витамина D в таких случаях, по-видимому, достаточно, чтобы предотвратить остеомаляцию.
Врожденная патология соединительной ткани. Строго говоря, костное заболевание, называемое незавершенным остеогенезом, представляет собой остеопороз (см. гл. 319). Незавершённый остеогенез — это гетерогенное заболевание. Наиболее часто встречающаяся его форма наследуется как аутосомно-доминантный признак в сочетании с голубыми склерами и позднее возникающей глухотой. Поражения костей при этой форме относительно невелики, и после полового созревания склонность к переломам может уменьшаться. Другая форма, которая сама по себе является, вероятно, аутосомно-рецессивной, выявляется обычно вскоре после рождения и прогрессирует, приводя к повторным переломам длинных костей и кифосколиозу. Склеры остаются белыми, а глухота встречается редко. Наблюдается и третья (аутосомно-рецессивная) форма, обусловливающая летальность в перинатальном возрасте. Организация коллагена в костях и коже нарушена, и в некоторых случаях выявляются дефекты синтеза коллагена I типа в этих тканях. Не исключено, что некоторые случаи идиопатического остеопороза представляют собой нераспознанный незавершенный остеогенез. Остеопороз встречается также среди больных с гомоцистинурией, обусловленной недостатком цистатионинсинтазы; это состояние наследуется как аутосомный рецессивный признак, сочетающийся с эктопией хрусталика, разнообразными деформациями конечностей, умственной отсталостью, снижением пигментации волос и тела и тромбоэмболией. Диагноз устанавливают по наличию гомоцистина в моче. Остеопороз может быть следствием влияния гомоцистина или других метаболитов, препятствующих перекрестному связыванию молекул коллагена.
Лечение. Прежде чем рассматривать лечение больных с остеопорозом, следует подчеркнуть, что последний представляет собой не одно, а группу заболеваний. Даже у больных, относящихся к одной и той же категории, например у лиц с идиопатическим остеопорозом, его этиология может быть различной. Нелегко также предвидеть течение заболевания в каждом конкретном случае, особенно когда оно с самого начала проявляется болями и компрессионными переломами. У многих больных с идиопатическим постклимактерическим (тип I) и сенильным (тип II) остеопорозом несколько эпизодов компрессионных переломов тел позвонков разделяются бессимптомными периодами, длящимися месяцы или годы, затем много лет симптомы могут вообще отсутствовать и дальнейшего уменьшения роста не происходи г. Кроме того, острая боль, сопровождающая перелом тела позвонка, через несколько недель обычно ослабевает, что может создать впечатление об эффективности любого применяемого в этот период лечебного средства. Вопреки ряду заявлений, терапия остеопороза далека от идеала.
Общие мероприятия. Больные с острой болью вследствие перелома тел позвонков часто нуждаются в госпитализации с постельным режимом, положением максимального комфорта, местным обогревом, адекватным обезболиванием и профилактикой запоров. Вытяжение или гипсовые корсеты не показаны. Как только позволит состояние больной должен пытаться вставать, вначале медленно, с помощью, вероятно, палки или костылей. Начав ходить, он не должен слишком утомляться. Обычно применяют разного рода бандажи, но их эффективность в плане профилактики дальнейшего искривления спины не доказана. Хорошо подогнанный корсет может обеспечить удержание позы и комфорт. Целесообразны физические упражнения, корригирующие нарушения позы и повышающие мышечный тонус. Больным следует научиться избегать быстрых болезненных движений, таких как прыжки, а также поднимать и переносить вещи с минимальным напряжением спины. После заживления перелома с целью профилактики дальнейших потерь костной массы целесообразно начать выполнение программы физических упражнений, включающих ежедневные прогулки, под наблюдением врача.
Эстрогены и андрогены. Применение эстрогенов у женщин с остеопорозом в постклимактерическом периоде снижает экскрецию кальция и гидроксипролина с мочой, особенно в несколько первых месяцев лечения (см. гл. 331). Эстрогены уменьшают скорость резорбции костей, но костеобразование не усиливается, а в конце концов и тормозится. Среднее содержание 1,25(OH),D в крови у больных с остеопорозом, хотя и остается в границах нормы, но несколько ниже, чем у здоровых лиц, и под влиянием эстрогенов восстанавливается. Таким образом, эстрогены вызывают существенную, хотя и умеренную, задержку кальция, уменьшают разницу между костеобразованием и резорбцией и способствуют замедлению развития остеопороза, но они не восстанавливают массу скелета. Степень задержки кальция при длительной терапии также уменьшается. Поэтому неудивительно, что терапия эстрогенами не меняет рентгенологических признаков остеопороза. Главное значение эстрогенов заключается в профилактике остеопороза у женщин в постклимактерический период, а не в лечении уже развившегося клинического состояния, хотя они могут давать положительный эффект у женщин с легким или умеренным остеопорозом в течение первых 5—6 лет после прекращения функции яичников. В лечении остеопороза у мужчин с недостаточностью половых желез полезны препараты тестостерона, но убедительные данные об их эффективности у мужчин с нормальной функцией половых желез отсутствуют. Не доказано также преимущество сочетанного назначения эстрогенов и андрогенов.
Препараты кальция. Применение пероральных препаратов кальция в дозах 1—1,5 г элементарного кальция в сутки увеличивает задержку его у некоторых больных с остеопорозом и тормозит резорбцию костей. Содержание элементарного кальция в имеющихся препаратах колеблется в зависимости от присутствующего аниона и добавок (табл. 337-2). Однако, как и при использовании эстрогенов, такая терапия в конце концов приводит к торможению костеобразования и скорее задерживает развитие остеопороза, чем излечивает его. Препараты кальция могут быть более полезными у больных с нормальной функцией половых желез и относительно легким остеопорозом. В случае нарушения всасывания целесообразно добавлять кальций к витамину D, назначаемому внутрь в дозе 50 000 ME 1 раз в неделю. Более активные метаболиты витамина D могут давать более выраженный эффект. Лечение 1,25(OH)2D (кальцитриол) по 0,25 мг в сутки улучшает всасывание кальция в кишечнике и подавляет резорбцию костей. Каждые несколько месяцев следует проверять содержание кальция, 25(OH)D и 1,25(OH)2D в сыворотке крови, а также экскрецию кальция с мочой, чтобы убедиться в отсутствии развития гиперкальциемии и гиперкальциурии. Больным с остеопорозом «высокого кругооборота», сопровождающимся гиперкальциурией и вторичным гиперпаратиреозом, целесообразно назначать тиазидные диуретики. В отсутствие вторичного гиперпаратиреоза тиазидные диуретики снижают экскрецию кальция с мочой, угнетают функцию околощитовидных желез, тормозят синтез 1,25(OH)2D и уменьшают всасывание кальция в кишечнике.
Таблица 337-2. Содержание элементарного кальция в различных пероральных препаратах кальция
| Препарат кальция | Содержание элементарного кальция в единице веса или объема |
| Цитрат кальция | 40 мг/300 мг |
| Карбонат кальция | 400 мг/г |
| Лактат кальция | 80 мг/600 мг |
| Глюконат кальция | 40 мг/500 мг |
| Карбонат кальция + 5 мкг витамина D2 | 250 мг в таблетке |
| (Os—Cal 250) |
Фторид. Ионы фтора откладываются в костях, включаясь в кристаллическую решетку гидроксиапатита вместо гидроксильных ионов. Это приводит к повышению кристалличности минеральной фазы. Хроническое потребление высоких доз ионов фтора увеличивает также новообразование костей и вызывает развитие особой формы гиперостоза с уплотнением костей, экзостозами, кальцификацией связок и неврологическими осложнениями вследствие разрастания костей. Введение фторида в эксперименте не дает однозначно удовлетворительных результатов, вероятно, из-за различий в применяемых дозировках, в задержке поглощенного из кишечника количества ионов 4)тора и в потреблении кальция в период лечения фторидом. Стимуляция новообразования костей — положительный эффект, который отсутствует при применении других упомянутых выше средств, приводит, к сожалению, к формированию плохо минерализованной и, по-видимому, структурно некрепкой кости. При назначении умеренных доз 4)торида (25 мг в сутки) с кальциевыми добавками не менее 1 г в сутки и витамином D (по 50 000 ME 2 раза в неделю) можно добиться значительного новообразования костной ткани со снижением частоты переломов, особенно если эти средства сочетать с лечением эстрогенами. Выраженная токсичность отсутствует, хотя под действием силы тяжести могут возникать боли, особенно в лодыжках и коленях, исчезающие при отмене фторида. Вероятно, фторид вскоре будет применяться для лечения больных с остеопорозом.
Прочие средства. Хотя некоторые авторы рекомендуют терапию кальцитонином, но она, по-видимому, не более эффективна, чем лечение с использованием добавок кальция и витамина D. При пероральном приеме фосфатов (более 1 г элементарного фосфора в день дробными дозами) экскреция кальция с мочой снижается и улучшается толерантность к кальцию у больных с выраженной гиперкальциурией. Однако у больных с постклимактерическим остеопорозом, у которых содержание фосфора в сыворотке крови находится в пределах нормы, фосфат неэффективен.
Дата добавления: 2015-07-22; просмотров: 883;
