Эпителиальные опухоли
Клинические признаки и диагностика. Примерно в 85 % случаев овариокарциномы представляют собой опухоли, развившиеся из эпителиальных клеток. Чаще всего ими страдают женщины в период пери- или постменопаузы. Обычно в самом начале болезни клиническая симптоматика бывает неспецифичной и проявляется болями в животе, увеличением объема живота и/или дисфункциональными маточными кровотечениями. Эти симптомы нередко продолжаются в течение большого периода времени, и больные не обращают на них достаточного внимания. В связи с этим в 75 % случаев на момент постановки диагноза карцинома яичника уже широко диссеминирована. Если опухоль определяется у женщин в период пременопаузы, то она часто бывает более ограниченной, поскольку нарушения менструального цикла способствуют более ранней диагностике болезни.
Овариокарциномы эпителиального происхождения очень редко ограничиваются одним яичником, чаще они бывают многоочаговыми. Диссеминация может произойти очень рано из небольшой первичной опухоли. При ограниченных формах опухоль распространяется на яичник и ткани малого таза, не выходя за его пределы, а при экстенсивном раковом процессе опухоль диффузно инфильтрирует серозную оболочку брюшной полости и метастазирует в регионарные лимфатические узлы. Нижняя поверхность правой половины диафрагмы часто служит местом локализации метастазов. К моменту постановки диагноза метастазы, распространяющиеся гематогенным путем, определяются редко. Для уточнения стадии заболевания необходимо провести тщательное обследование всей брюшной полости и забрюшинных лимфатических узлов. На поздних стадиях болезни в результате повышенной экссудации в брюшную полость и сдавления опухолью лимфатических сосудов диафрагмы развивается асцит.
Прогностические факторы. Стадии развития овариокарциномы. Классификация по стадиям всех видов рака яичника была разработана Международной федерацией акушерства и гинекологии в 1969 г. Стадия эпителиальной карциномы коррелирует с распространенностью процесса и прогнозом (табл. 296-3). В результате тщательной и систематизированной разработки и изучения всех диагностических признаков болезни на той или иной стадии многих больных, считавшихся в соответствии со старой классификацией, страдающими раком яичника I стадии, согласно новой классификации, были отнесены в группу женщин с овариокарциномой III стадии. Сходным образом обнаружение раковых клеток в промывной жидкости из брюшной полости даже при ограниченном первичном очаге поражения (стадии Iв и IIв) свидетельствует о распространении процесса за пределы собственно малого таза, поэтому опухоль, согласно новой классификации, следует отнести к III стадии. Короче говоря, многие больные женщины, которым ранее ставили диагноз карциномы яичника Iб, Iв и IIв стадий, после тщательного клинического обследования переходят в группу больных с овариокарциномой III стадии, в связи с чем больных в этой стадии больше, чем больных по На и II б стадиях. По-видимому, только у 20—30 % больных карцинома яичника бывает ограниченной. В результате перехода больных, которым ранее ошибочно была диагностирована карцинома яичника начальной стадии, в группу, которую составляют больные с поздними стадиями, прогноз стал более благоприятным, а также увеличилось число больных, выживающих в течение 5 лет, с карциномой I и II стадий, которые в процентном отношении составили соответственно 80 и 60 %. Кроме того, прогноз для женщин со II стадией овариокарциномы стал более благоприятным в связи с тем, что в эту группу были включены больные с незначительными по размеру опухолями. Эти изменения в определении стадии не влияют на истинный прогноз. Тем не менее система, позволяющая подтвердить стадию опухоли, помогает и в определении прогноза. Кроме того, современные методы химиотерапии изменили естественное течение болезни, удлинив период ремиссии, в результате чего выживание больной в Течение 5 лет не может свидетельствовать об излечении.
Таблица 296-3. Стадии рака яичника
| Стадия | Распространенность опухоли | Частота, % | Ожидаемый уровень выживаемости в течение 5 лет, % |
| I | В процесс вовлечены только яичники | ||
| Iа | Процесс ограничен одним яичником, асцита нет | ||
| Iб | В процесс вовлечены оба яичника, асцита нет | ||
| 1в | Стадия Iа или Iб с асцитом и/или раковые клетки в промывной жидкости из брюшной полости | ||
| II | В процесс вовлечены оба яичника и органы малого таза | ||
| IIа | Распространение раковой опухоли или метастазы в матку и/или маточные трубы | ||
| IIб | Распространение раковой опухоли на другие ткани малого таза | ||
| IIв | Стадия IIа или IIб с асцитом и/или раковые клетки в промывной жидкости из брюшной полости | ||
| III | Опухоль с яичников распространяется и/или метастазирует в брюшную полость с диссеминацией метастазов на брюшные поверхности печени и диафрагмы и серозные оболочки толстой кишки | ||
| IV | Опухоль яичников с отдаленными метастазами; в плевральном выпоте определяются раковые клетки; вовлечение в процесс паренхимы печени |
Объем (масса) опухоли. При ограниченной опухоли очень больших размеров прогноз всегда более благоприятен по сравнению с множественными опухолями в общей сложности одинаковой массы с единичной опухолью. Выживаемость больных с Iа стадией карциномы яичника выше, чем у женщин с Iв стадией, а выживаемость в стадии IIа выше, чем при стадиях IIб и IIв. При распространении ракового процесса (III и IV стадии) выживаемость связана как с объемом (масса) опухоли в момент ее распознавания, так и с количеством опухолевой ткани, по каким-либо причинам оставшейся не удаленной после операции (табл. 296-4).
Гистологические формы и клеточные типы карциномы яичника. Гистологическая форма опухоли служит важным прогностическим фактором. Системная классификация гистологической формы по отношению к опухолям с пролиферативной активностью (не только злокачественные) основывается на их способности образовывать папиллярные и железистые структуры и на степени клеточной атипии (классификация Бродера). Гистологические формы опухолей во многом определяют выживаемость больных (рис. 296-1). При высокодифференцированных опухолях (более низкая гистологическая форма) прогноз более благоприятен по сравнению с низкодифференцированными (более высокая гистологическая форма) опухолями. Последние обычно определяются при III или IV стадиях карциномы, они с трудом поддаются воздействию облучения и химиопрепаратов.
Другим важным прогностическим фактором служит клеточный тип овариокарциномы (см. рис. 296-1). Муцинозные и эндометриоидные опухоли с благоприятным прогнозом можно отличить от серозных опухолей с менее благоприятным прогнозом и от менее дифференцированных опухолей с крайне неблагоприятным исходом.
Биологические маркеры. Альфа-фетопротеин и хорионический человеческий гонадотропин используются в качестве маркеров герминогенных опухолей яичника, но не эпителиальной овариокарциномы. Раковоэмбриональный антиген часто выявляют у женщин с эпителиально-клеточными опухолями, у которых развился асцит и/или определяют метастазы в печени, однако уровень антигена не связан с объемом (масса) раковой опухоли. В интактных клетках полостного эпителия и мюллерова протока, а также в сыворотке примерно 80 % женщин с эпителиальными карциномами яичника с помощью моноклональных антител (ОС 125) можно выявить еще один биологический маркер — муциноподобный гликопротеин (СА 125). Его можно выявить и в сыворотке многих больных с другими аденокарциномами, у некоторых больных с меланомами, а также у некоторых женщин, не страдающих карциномой яичника. Уровень антигена зависит от стадии болезни и может меняться под воздействием терапевтических средств; он может быть использован для количественной оценки совокупного объема опухолевой ткани, а также для оценки эффективности лечения.
Таблица 296-4. Зависимость между размером остаточной опухоли и выживаемостью в течение 5 лет больных с III стадией карциномы яичников
| Размер опухоли, см | Число больных | Выживаемость, % | |
| 2 года | 5 лет | ||
| 0—1 | |||
| 1—2 | |||
| 3—6 | |||
Источник: Smith, Day, 1979.
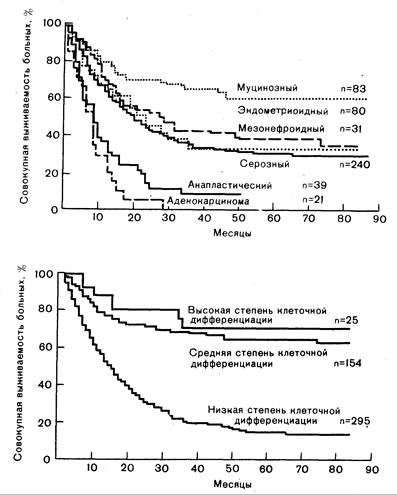
Рис.296-1. Прогностические факторы при карциноме яичников: а — совокупная выживаемость больных при разных гистологических типах карциномы (все стадии); б—совокупная выживаемость больных с карциномой разной степени клеточной дифференциации (все стадии) (из: К. Sigurdsson et al., печатается с разрешения авторов).
Определение стадий болезни. Стандартная схема для оценки стадии рака яичников представлена в табл. 296-5. Неинвазивные диагностические исследования имеют ограниченную ценность при минимальном вовлечении в процесс органов брюшной полости, однако весьма полезны при планировании того или иного вида хирургического вмешательства.
Таблица 296-5. Оценка эпителиальной карциномы яичника
Оценка стадии развития
Данные анамнеза и физикального обследования
Данные ультразвукового исследования и/или компьютерной томографии брюшной полости, включая печень
Рентгенологическое исследование грудной клетки
Хирургические операции
Двустороннее удаление маточных труб и яичников
Подтолстокишечная оментэктомия, ревизия тонкого кишечника
Ревизия околоаортальных лимфатических узлов
Биопсия печени, диафрагмы и брюшины
Цитологическое исследование промывных вод с поверхности брюшины
Оценка тяжести процесса
Ревизия всех тканей и перитонеальной жидкости, проводимая в виде двух самостоятельных исследований
Определение гистологической формы опухоли
Определение клеточного типа
Исследование ткани, полученной из центральной части опухоли
Обычно стадию опухоли яичника определяют непосредственно во время операции (см. табл. 296-5).
Предоперационный парацентез противопоказан больным с асцитом и локализацией раковой опухоли в полости малого таза, если отсутствуют данные об инфекции. При выявлении эпителиального рака яичника производят операции, в том числе: 1) двустороннее удаление маточных труб и яичников; 2) удаление матки (гистерэктомия); 3) оментэктомию; 4) ревизию и биопсию печени, диафрагмы и брюшины; 5) цитологическое исследование асцитической жидкости и промывных вод. Должны быть предприняты также попытки устранить все остаточные проявления болезни. Если при диагностическом исследовании у больной была выявлена обширная по объему раковая опухоль,' необходимо произвести радикальную операцию. Если же при этом клинические признаки остаточных явлений или обширной опухоли не определяются, рекомендуется произвести перитонеоскопию; при выявлении этих признаков следует прибегнуть к помощи второй, более полной процедуры, чтобы точно установить стадию болезни и произвести соответствующую операцию.
Принципы лечения. Стадия I. При I стадии овариокарциномы наиболее адекватным методом лечения считают двустороннюю сальпингоофорэктомию с гистерэктомией (см. табл. 296-5). Если же больная находится в детородном возрасте и желает иметь детей, а опухоль представляет собой пограничную форму с признаками начинающейся малигнизации (примерно 25 % всех случаев I стадии болезни), то наиболее целесообразно удалить только пораженный яичник и произвести биопсийное исследование контралатерального яичника. Однако при явно злокачественной опухоли, или вовлечении в процесс того и другого яичника (стадия 1б), или при выявлении асцита (стадия 1в) обязательна двусторонняя радикальная операция. Прогноз для больной с I стадией опухоли, леченной только хирургическим методом, благоприятный, поскольку более 90 % женщин выживают в течение 5 лет. Специального лечения в послеоперационный период не требуется.
Стадия II. При тщательном обследовании больных 10 % эпителиальных опухолей переходят во II стадию. Примерно 60 % женщин с опухолью яичника в этой стадии выживают в течение 5 лет. Стандартный метод лечения заключается в удалении опухоли, послеоперационном облучении и/или химиотерапии, при этом эффективно лишь непрерывное лечение.
Стадия III и IV. Не менее чем у 70 % больных карцинома яичников прогрессирует. Если размер раковой опухоли до начала химиотерапии не превышал 2 см, то комбинированное лечение может оказаться успешным. Еще больший шанс выжить сохраняется у женщин с опухолью размером 0,5—1,5 см. При микроскопических опухолях больная может быть излечена. Если не удается достичь полной ремиссии, то, не прерывая курса лечения, удаляют часть раковой опухоли, что в ряде случаев позволяет продлить жизнь больной.
При прогрессирующей опухоли химиотерапия способствует выживанию в течение 5 лет 20—30 % больных. Некоторым больным помогает паллиативное лечение. Полный клинический эффект при лечении химиопрепаратами наступает примерно у 60 % больных, а у 30 % достигается полная ремиссия. Примерно 20 % больных с III и IV стадиями карциномы и IV гистологическим типом не поддаются этому виду лечения. К наиболее эффективным химиопрепаратам относятся цисплатин, доксорубицин, алкилирующие средства (циклофосфамид, мелфалан, хлорамбуцил) и гексаметилмеламин. Из всех сочетаний препаратов наиболее эффективны содержащие цисплатин, однако идеальные схемы лечения еще не разработаны (табл. 296-6). Таким образом, по реакции на лечение больных с III и IV стадиями болезни следует объединить в одну группу.
Таблица 296-6. Реакция на комбинированную химиотерапию больных с поздними стадиями рака яичников
| Химиопрепараты' | Автор | Число больных | Реакция, % | Полная ремиссия,% | Полная гистологическая реакция, % |
| Гекса-ЦАФ | Young (1978) | ||||
| Н-ЦАП | Greco (1981) | ||||
| ЦНАД | Vogi (1983) | ||||
| ПАЦ | Ehrlich (1983) | ||||
| ЦНЕХ-ФУ | Young (1984) |
' Гекса-ЦАФ: альтретамин, циклофосфамид, метотрексат, 5-фторурацил; Н-ЦАП: альтретамин, циклофосфамид, доксорубицин, цисплатин; ЦНАД: циклофосфамид, альтретамин, доксорубицин, цисплатин; ПАЦ: цисплатин, доксорубицин, циклофосфамид; ЦНЕХ-ФУ: циклофосфамид, альтретамин, 5-фторурацил, цисплатин.
После частичного удаления раковой опухоли и проведения курса химиотерапии у многих больных с поздними стадиями карциномы яичников может наступить полная ремиссия. В этот период им следует назначить тот или другой метод поддерживающего лечения. Так, например, лучевая терапия, тормозящая распространение ракового процесса, часто используется в качестве дополнительного лечения больных с III и IV стадиями овариокарциномы. Она позволяет несколько продлить период ремиссии до развития рецидива, однако непосредственно не влияет на выживаемость и выздоровление больных. В настоящее время еще не до конца изучена роль внутрибрюшинного введения химиотерапевтических и радиоактивных препаратов. Не исключено, что подбор соответствующих химиопрепаратов и изучение их утилизации клеточными клонами злокачественных опухолей помогут в лечении некоторой части (примерно 10%) больных женщин, у которых традиционные методы лечения оказались неэффективными.
Дата добавления: 2015-07-22; просмотров: 854;
